Коронарный синдром в острой форме

Острый коронарный синдром — это группа клинических и лабораторно-инструментальных признаков, указывающих на наличие нестабильной стенокардии или инфаркта миокарда. Состояние проявляется загрудинной болью длительностью более 20 минут, которая сопровождается потливостью, одышкой, бледностью кожи. У 15-20% больных наблюдается атипичное клиническое течение синдрома. Для диагностики проводят анализ кардиоспецифических ферментов, регистрируют ЭКГ. Медикаментозное лечение предполагает использование тромболитиков, антиагрегантов и антикоагулянтов, антиангинальных препаратов. В тяжелых случаях показана хирургическая реваскуляризация.
Общие сведения
Острый коронарный синдром (ОКС) является предварительным диагнозом, который устанавливается во время первого обследования пациента врачом-терапевтом. Термин возник в связи с необходимостью выбора лечебной тактики при ургентных состояниях, не дожидаясь постановки окончательного диагноза. ОКС и его осложнения занимают первое место (около 48%) среди всех причин смертности взрослого населения. Неотложное состояние у мужчин в возрасте до 60 лет определяется в 3-4 раза чаще, чем у женщин. В группе пациентов 60-летнего возраста и старше соотношение мужчин и женщин составляет 1:1.
Острый коронарный синдром
Причины
Все нозологические единицы, входящие в состав острого коронарного синдрома имеют общие этиологические факторы. Основной причиной заболевания служит тромбоз коронарного сосуда, возникающий при эрозии или разрыве атеросклеротической бляшки (атеротромбоз). Окклюзия венечной артерии тромбом встречается у 98% больных с выявленной клинической картиной ОКС. При тромбозе развитие коронарного синдрома связано как с механической закупоркой артерии, так и с выделением специфических вазоконстрикторных факторов.
Другая этиология острого процесса определяется крайне редко (около 2% случаев). Появление ОКС возможно при тромбоэмболии либо жировой эмболии коронарной артерии. Еще реже диагностируется переходящий спазм коронарных артерий — вариантная стенокардия Принцметала.
Факторы риска
Поскольку большинство эпизодов связано с атеросклеротическими осложнениями, факторы риска коронарного синдрома идентичны таковым для атеросклероза. Различают:
- Немодифицируемые факторы: мужской пол, пожилой возраст, наследственная предрасположенность;
- Корригируемые факторы: избыточная масса тела, вредные привычки, гиподинамия.
Наибольшую опасность из предпосылок представляет артериальная гипертензия. Повышенное артериальное давление способствует более раннему началу и быстрому прогрессированию атеросклероза.
Патогенез
Патофизиологической основной болезни служит острое снижение кровотока в одном из венечных сосудов. В результате этого нарушается баланс между потребностью мышечных волокон в кислороде и притоком артериальной крови. При остром коронарном синдроме возникает переходящая или стойкая ишемия, которая при прогрессировании вызывает органические изменения миокарда (некрозы, дистрофию).
При разрыве фиброзного покрова атеросклеротической бляшки происходит отложение тромбоцитов и фибриновых нитей — образуется тромб, перекрывающий просвет сосуда. В патогенезе синдрома существенную роль играют гемостатические нарушения, которые обуславливают формирование микротромбов в сосудах, питающих миокард. Выраженная клиническая симптоматика наблюдается при сужении просвета коронарной артерии не менее, чем на 50-70%.
Классификация
В современной кардиологии используется классификация, которая учитывает ЭКГ-проявления коронарного синдрома. Такое разделение патологии наиболее удобно в неотложной ситуации, когда врачу необходимо принимать решение о назначении лекарственной терапии для лечения острого состояния. Согласно этой классификации выделяют 2 формы коронарного синдрома:
- ОКС с подъемом ST (ОКСП ST). При данной форме отмечается стойкая ишемия и полная окклюзия (закрытие просвета) одной из венечных артерий. Состояние соответствует окончательному диагнозу «инфаркт миокарда». Подъем ST выше изолинии на ЭКГ — прогностически неблагоприятный признак.
- ОКС без подъема ST (ОКСБП ST). У таких пациентов начинаются ишемические процессы в миокарде при сохраненном кровотоке в коронарных сосудах. На ЭКГ зачастую определяются патологические изменения зубца T. Такой диагноз соответствует нестабильной стенокардии либо мелкоочаговому инфаркту миокарда без зубца Q.
Симптомы ОКС
Основное проявление острого коронарного синдрома — характерный приступ загрудинной боли. Болевые ощущения локализуются по центру либо с левой стороны грудной клетки. Боль возникает при физической нагрузке (быстрая ходьба, подъем по ступенькам) либо после эмоциональных стрессов. Боли могут быть жгучими, давящими, сжимающими. Типична иррадиация в левую руку, межлопаточную область, шею. Длительность приступа от 20 минут до получаса и более.
На развитие острого кислородного голодания сердечной мышцы указывает учащение и увеличение продолжительности сердечных болей при стабильной стенокардии. При этом снижается эффективность нитроглицерина для купирования острого болевого приступа. Кроме загрудинных болей типична бледность кожных покровов, иногда появляется холодный пот. Беспокоят одышка, резкая слабость и головокружение.
Для молодых (до 40 лет) и пожилых пациентов (старше 75 лет), а также больных сахарным диабетом характерно атипичное течение острого коронарного синдрома. В таких случаях возможны сильные боли в эпигастрии, которые сочетаются с расстройством пищеварения. Реже начинается односторонняя пульсирующая боль в грудной клетке. На фоне острого ухудшения состояния может наступить обморок.
Осложнения
В остром периоде данного состояния существует высокий риск внезапной сердечной смерти: около 7% при ОКС с элевацией сегмента ST, 3-3,5% при коронарном синдроме с нормальным ST. Ранние осложнения выявляются в среднем у 22% пациентов. Наиболее распространенное последствие заболевания — кардиогенный шок, который вдвое чаще диагностируется у мужчин. У больных старше 50 лет, как правило, развиваются тяжелые нарушения ритма и проводимости.
При успешном купировании острого сердечного приступа у 6-10% пациентов сохраняется риск поздних осложнений, которые развиваются спустя 2-3 недели после манифестации синдрома. Вследствие замещения участка мышечных волокон соединительной тканью есть вероятность развития хронической сердечной недостаточности, аневризмы сердца. При сенсибилизации организма продуктами аутолиза возникает синдром Дресслера.
Диагностика
С учетом типичных проявлений острого ангинозного приступа врач-кардиолог может поставить предварительный диагноз. Физикальное обследование необходимо для исключения внесердечных причин боли и кардиальных патологий неишемического происхождения. Для дифференцировки разных вариантов коронарного синдрома и выбора лечебной тактики проводятся три основных исследования:
- Электрокардиография. «Золотым стандартом» диагностики считается регистрация ЭКГ в течение 10 минут от начала острого приступа. Для коронарного синдрома характерна элевация ST более 0,2-0,25 мВ либо его депрессия в грудных отведениях. Первый признак ишемии миокарда — остроконечный высокий зубец Т.
- Биохимические маркеры. Чтобы исключить инфаркт, анализируется содержание кардиоспецифических энзимов — тропонинов I и Т, креатинфосфокиназы-МВ. Наиболее ранним маркером является миоглобин, который повышается уже в первые часы заболевания.
- Коронарная ангиография. Инвазивный метод исследования венечных сосудов используется после выявления подъема сегмента ST на кардиограмме. Коронарография применяется на этапе подготовки к реваскуляризации пораженной тромбом артерии.
После стабилизации состояния и ликвидации острого коронарного синдрома специалист назначает дополнительные методы диагностики. Для оценки риска пациентам с установленным диагнозом ИБС рекомендуют неинвазивные стресс-тесты, которые показывают функциональные возможности сердца. ЭхоКГ выполняют для измерения фракции выброса левого желудочка и визуализации магистральных сосудов.
Лечение острого коронарного синдрома
Консервативная терапия
Лечение больных с ОКС проводится только в специализированных кардиологических стационарах, пациентов в тяжелом состоянии госпитализируют в реанимационные отделения. Терапевтическая тактика зависит от варианта коронарного синдрома. При наличии на кардиограмме подъема ST устанавливают диагноз острого инфаркта миокарда. В таком случае показана интенсивная и тромболитическая терапия по стандартной схеме.
Пациентам, у которых не обнаружено стойкой элевации ST, назначают комбинированную медикаментозную терапию без тромболитиков. Чтобы купировать приступ, используют нитраты. Дальнейшее лечение направлено на ликвидацию ишемических процессов в миокарде, нормализацию реологических свойств крови и коррекцию артериального давления. В этих целях рекомендуется несколько групп лекарственных средств:
- Антиагреганты. Для профилактики тромбообразования принимают препараты на основе ацетилсалициловой кислоты или тиенопиридиновые производные. После начальных нагрузочных доз переходят на длительный прием медикаментов в средних терапевтических дозировках. В первые 2-5 дней схему дополняют антикоагулянтами.
- Антиишемические средства. Для улучшения кровоснабжения сердца и снижения потребности сердечной мышцы в кислороде применяют ряд препаратов: блокаторы кальциевых каналов, нитраты, бета-адреноблокаторы. Некоторые из этих лекарств обладают гипотензивным действием.
- Гиполипидемические препараты. Всем пациентам назначаются статины, которые снижают уровень общего холестерина и атерогенных ЛПНП в крови. Терапия уменьшает риск повторного развития острого коронарного синдрома, значительно улучшает прогноз, продлевает жизнь больных.
Хирургическое лечение
Реваскуляризация миокарда эффективна при инфаркте и рецидивирующей ишемии, рефрактерной к медикаментозной терапии. Методом выбора является малоинвазивная эндоваскулярная ангиопластика, которая быстро восстанавливает кровоток в пораженном сосуде, имеет короткий восстановительный период. При невозможности ее проведения показано коронарное шунтирование.
Прогноз и профилактика
Своевременное начало интенсивной терапии значительно сокращает риск ранних и поздних осложнений, снижает показатель летальности. Прогноз определяется клиническим вариантом острого коронарного синдрома, наличием сопутствующих кардиологических болезней. У 70-80% больных перед выпиской устанавливают низкую или среднюю степень риска, что соответствует сохраненной функции левого желудочка.
Неспецифическая профилактика заболевания включает модификацию факторов риска — нормализацию массы тела, отказ от вредных привычек и жирной пищи. Медикаментозная профилактика повторных эпизодов ОКС включает длительную (более 12 месяцев) антитромбоцитарную терапию и прием липидоснижающих препаратов. Пациенты, перенесшие острый коронарный синдром, находятся на диспансерном учете кардиолога.
Источник

Острый коронарный синдром (ОКС) — тяжелое состояние, обусловленное нарушением коронарного кровообращения и ишемией миокарда. Когда кровоснабжение сердечной мышцы полностью прекращается, наступает гипоксия, являющаяся непосредственной причиной инфаркта и летального исхода. Этот смертельно опасный патологический процесс в простонародье называют предынфарктным состоянием или сердечным приступом. ОКС — обобщающее понятие, включающее ряд процессов, равных по происхождению и похожих по течению, но отличающихся прогнозом и вероятностью излечения.
Заболевания сердечно-сосудистой системы, в основе которых лежит синдром коронарной недостаточности, обозначают термином ОКС. Так врачи-клиницисты называют болезни сердца, при которых ухудшается его кровоснабжение: инфаркт миокарда и нестабильную стенокардию. Эти недуги имеют схожие начальные проявления, патофизиологические механизмы и некоторые принципы лечения. Именно поэтому понятие «острый коронарный синдром» было введено в медицинскую практику. Его используют при постановки предварительного диагноза, когда до конца не выяснены все характеристики имеющегося у больного патологического процесса.
Острый коронарный синдром имеет код по МКБ-10 — 124.9 и наименование «Острая ишемическая болезнь сердца неуточненная». Причинами патологии чаще всего являются: тромбозы и тромбоэмболии, обусловленные надрывом атеросклеротической бляшки или эрозией эндотелия коронарной артерии. Существует особая форма синдрома, имеющая аллергическое происхождение. Она связана с избыточной продукцией медиаторов воспаления тучными клетками. Симптомами синдрома являются: одышка, нарушение сердечного ритма, давящая боль в груди, возникающая в покое или при незначительном физическом напряжении. Самым опасным признаком ОКС считается внезапная остановка сердца. Такой диагноз обычно ставится в реанимационном отделении.

Коронарная болезнь протекает с явно выраженными периодами обострения и ремиссии. ИБС обостряется под воздействием провоцирующих факторов. При этом развивается ее легкая форма – нестабильная стенокардия или тяжелая форма – инфаркт миокарда. В первом случае острая ишемия сердечной мышцы не приводит к некрозу. Из-за сужения или закупорки коронарных артерий происходят трофические изменения, которые развиваются постепенно, медленно, ступенчато. После воздействия триггерного фактора возникает приступ ОКС. При инфаркте миокарда наступает необратимая клеточная смерть. Эта патология намного опасней — она сопровождается сильными болями в груди, нарушением дыхания и сознания, лавинообразной гибелью кардиомиоцитов. Деструкция значительных участков проявляется максимально выраженной симптоматикой. При стенокардии отсутствуют ЭКГ-признаки некроза миокарда и специфические биохимические маркеры в крови. Возможен переход одной клинической формы ИБС в другую.

Характерная клиника синдрома позволяет быстро поставить диагноз и помочь больному. Чтобы спасти ему жизнь, следует знать алгоритм оказания неотложной медицинской помощи и суметь выполнить все необходимые мероприятия до приезда квалифицированных специалистов. Экстренное лечение ОКС поможет избежать развития серьезных осложнений и смертельного исхода. Оно оказывается эффективным только при условии ранней диагностики. Общетерапевтические мероприятия, назначаемые больным, зависят от клинических проявлений, выраженности патологических изменений и общего самочувствия пациента.
В настоящее время острый коронарный синдром является актуальной медицинской проблемой. Это связано с высокой частотой его возникновения и необходимостью проведения профилактических мероприятий. Разработка и внедрение новой медицинской стратегии позволяет спасти жизнь больным с ОКС.
Этиология
К развитию острого коронарного синдрома приводят различные провоцирующие факторы и патологические процессы.
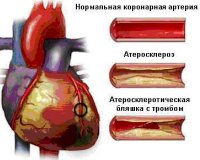
Атеросклероз венечных артерий — основная причина болезни. Жироподобные вещества, формирующие бляшку, сужают сосуды и затрудняют ток крови через суженное место. Сердце перестает полноценно качать кровь, богатую кислородом. Это приводит к боли в груди и инфаркту. На ранних стадиях процесса липидные структуры хорошо растворимы. По мере развития патологии они кальцифицируются и становятся твердыми как камень. Избавиться от таких образований можно только хирургических путем.

Когда поверхность атеросклеротической бляшки разрывается, на месте повреждения образуется тромб, просвет сосуда суживается, нарушается его проходимость. Эти морфологические элементы недуга уменьшают коронарный кровоток и нарушают кровоснабжение миокарда. Кровь перестает циркулировать нормально, интенсивность работы сердца повышается, чтобы компенсировать сопротивление. У больных поднимается давление и учащается пульс. Если ток крови полностью прекращается из-за бляшки или тромба, перекрывающих сосудистый просвет, развивается необратимый процесс – инфаркт миокарда, возникает генерализованная сосудистая дисфункция.
В настоящее время отсутствует единая теория происхождения острого коронарного синдрома. С помощью статистических и экспериментальных данных ученым удалось выявить основные факторы, которые чаще всего приводят к развитию коронарных заболеваний.

Факторы, запускающие атеросклеротический процесс и предрасполагающие к развитию синдрома:
- Стрессовое воздействие, психоэмоциональное перенапряжение, нервное потрясение,
- Стойкий спазм сосудов различного происхождения,
- Послеоперационные осложнения,
- Эмболия коронарных артерий,
- Воспаление сосудистой стенки,
- Врожденные аномалии сердечных структур,
- Избыточный вес,
- Курение,
- Употребление наркотиков,
- Отсутствие физической активности,
- Нарушение баланса жиров в крови,
- Алкоголизм,
- Генетическая предрасположенность к сердечно-сосудистым патологиям,
- Повышенная свертываемость крови,
- Высокое артериальное давление,
- Сахарный диабет,
- Аутоиммунные или инфекционные васкулиты,
- Общее переохлаждение организма,
- Прием некоторых медикаментов,
- Возраст старше 55 лет.

Существуют вторичные провоцирующие факторы, приводящие к развитию ОКС и не связанные с ишемией сердечной мышцы. Это неатеросклеротические причины недуга, способные вызвать инфаркт миокарда. К ним относятся:
- Травматическое повреждение,
- Длительная инсоляция,
- Гиперфункция щитовидной железы,
- Артерииты.
Патогенез
ОКС — смертельно опасное состояние, требующее оказания неотложной медицинской помощи и проведения экстренных реанимационных мероприятий. Заболевание, вызванное первичным поражением коронарных артерий или вторичным их изменением, протекает в различных клинических формах, имеющих сходные диагностические и терапевтические особенности. Малейшее промедление или неправильные действия первой помощи могут привести к летальному исходу.

Патогенетические звенья ОКС:
- Воздействие этиологических факторов,
- Тромбоз венечных сосудов,
- Выделение из тромбоцитов биологически активных веществ — тромбоксана, гистамина,
- Спазм артерий,
- Падение интенсивности кровотока в сердце,
- Ухудшение кровоснабжения миокарда,
- Скопление токсинов, угнетающих сократительную способность,
- Гиперпродукция адреналина и ионов кальция,
- Стойкое сужение коронарных сосудов,
- Блокировка противосвертывающей системы,
- Выброс в кровь ферментов, разрушающих клетки в зоне некроза,
- Образование рубца в сердечной мышце,
- Нарушение сократительной функции сердца,
- Не способность камер сердца адекватно функционировать,
- Падение сатурации кислорода,
- Слабое питание головного мозга, отдаленных органов и систем.
Степень перекрытия сосудов сердца бляшкой или тромбом во многом определяет механизм развития синдрома:
- Частичное сужение просвета – периодические приступы стенокардии,
- Полная окклюзия — появление дистрофических очагов в миокарде, быстро трансформирующихся в некроз,
- Внезапные ишемические изменения — фибрилляция желудочков и смертельный исход.

Суть патологии независимо от типа и формы процесса – нарушение питания сердечной мышцы, обусловленное стенозом или закупоркой коронарных артерий. Основная причина, запускающая сложный каскад патогенетических реакций – атеросклероз, врожденные или приобретенные пороки. Острый коронарный синдром с течением времени может привести к гибели больного. Восстановление требует срочных мер.
Симптоматика
Боль в груди или кардиалгия — основной клинический признак ОКС. Этот симптом возникает первым, носит приступообразный характер и иррадиирует в плечо или руку. При стенокардии боль сжимающая, жгучая, давящая, непродолжительная, а при инфаркте она интенсивная, колющая и режущая, приводящая к болевому шоку и требующая немедленной госпитализации. Боль настолько выражена, что не дает шевелиться и нормально дышать. Лица с ОКС не могут найти удобного положения, мечутся и боятся умереть.

Ангинозная боль часто связана с предшествующим физическим или эмоциональным перенапряжением. При инфаркте она длится больше часа и приносит больному сильнейшие страдания. При стенокардии приступ продолжается десять минут и повторяется периодически. Боль практически не купируется нитроглицерином. Для ее снятия используют наркотические анальгетики.
Симптомы, сопровождающие боль в груди и не являющиеся обязательными:
- Холодный пот,
- Колебания артериального давления,
- Эйфория и двигательное перевозбуждение,
- Беспокойство и тревога,
- Помрачение сознания,
- Паника и страх,
- Предобморочное или синкопальное состояние,
- Бледность кожи,
- Цианоз носогубного треугольника,
- Одышка, удушье,
- Кашель,
- Тошнота и рвота,
- Изжога,
- Абдоминальная боль,
- Головокружение,
- Беспричинная слабость.
Представленные моменты — основа коронарного синдрома. Проявления болезни не могут быть одинаковыми у всех людей. Их сочетание позволяет опытным специалистам быстро и правильно поставить предварительный диагноз. Симптоматика может отличаться в зависимости от пола и возраста больного, степени нарушения кровообращения и индивидуальных особенностей организма, а также наличия сопутствующих заболеваний. Подобная клиническая картина должна насторожить больного и заставить его обратиться к врачу. Следует очень серьезно относиться к симптомам ОКС, поскольку это состояние является жизнеугрожающим.
Постановка диагноза
Больных с подозрением на ОКС осматривают, анализируют их жалобы, проводят аускультацию и перкуссию сердца, измеряют артериальное давление и пульс.
Электрокардиографическое исследование – главный диагностический метод ОКС. ЭКГ необходимо сделать как можно раньше после появления кардиалгии. Данная методика представляет собой запись электрической активности сердца с помощью электродов, прикрепленных к коже. Сначала электрические импульсы в виде зубцов отображаются на мониторе, а затем распечатываются на бумаге. При поражении миокарда нарушается его проводящая функция. ЭКГ показывает, в какой форме протекает ОКС — стенокардии или инфаркта.

Как только состояние больного станет удовлетворительным, можно переходить к полной программе диагностики, включающей:
- Суточное мониторирование по Холтеру – измерение артериального давления и пульса на протяжении 24 часов.
- Общий анализ крови, кровь на гормоны — общее обследование организма.
- Клиническое исследование мочи — определение функционального состояния почек.
- БАК — выявление уровня холестерина, глюкозы, а также ферментов, которые при развитии инфаркта миокарда выходят из поврежденных кардиомиоцитов в кровь.
- Коагулограмма – оценка функционального состояния свертывающей системы крови.
- Эхокардиография — ультразвуковое исследование сердца, позволяющее обнаружить очаги поражения. Ультразвуковые волны направляются от датчика прибора к сердцу, а затем возвращаются обратно. Полученные сигналы обрабатываются компьютером, и на экране монитора формируется видеоизображение.
- Рентгенографическое исследование органов грудной полости — определение размеров и формы сердца и крупных кровеносных сосудов.
- Коронароангиография — инвазивное исследование, выявляющее место и степень сужения или окклюзии коронарных артерий. В сосуды сердца вводят длинный катетер через крупные артерии рук или ног. Сосудистое русло заполняют жидким контрастным веществом и делают серию рентгеновских снимков, на которых четко видны зоны сужений. Во время процедуры через катетер врач может устранить сужение с помощью крошечных баллончиков. Их вводят в пораженных сосуд и раздувают. При этом расширяется сужение и устраняется окклюзия. Для предотвращения повторного спазма в артерию устанавливают стент – сетчатый трубчатый каркас.
- Сцинтиграфия – выявление нарушений коронарного кровотока. Радиоактивные вещества вводят в кровь, а специальные камеры отслеживают их захват миокардом. Так, где кровоток затруднен, проходит меньше радиоактивного вещества. На полученном изображение такие зоны имеют вид темных пятен.
- Компьютерная томография с контрастом проводится в диагностических сложных случаях, когда другие методы не могут определить причину ангинозной боли. Перед исследованием пациенту внутривенно вводят контрастное вещество, а затем КТ-сканер делает серию снимков, из которых компьютер формирует объемное изображение сердца. КТ позволяет врачам оценить состояние артерий и обнаружить в них сужения или закупорки.
- Велоэргометрия – нагрузочная проба, которая выполняется после снятия острых признаков сердечной патологии. Данная методика позволяет определить реакцию сердца и сосудов на физическое напряжение.
- Пульсоксиметрия — определение уровня кислорода в крови.

ОКС на ЭКГ
Все диагностические мероприятия проводятся под постоянным контролем врача-кардиолога. Если состояние больного тяжелое, его не обследуют комплексно, а ограничиваются лишь данными визуального осмотра, показателями пульса и давления, результатами ЭКГ. После стабилизации самочувствия пациента переходят к диагностическим мероприятиям.
Лечебные процедуры
Острый коронарный синдром — серьезное патологическое состояние, требующее оказания неотложной медицинской помощи, направленной на стабилизацию состояния пациента, сохранение жизни и профилактику дальнейшего прогрессирования ишемии и некроза миокарда.
До приезда скорой больному необходимо измерить артериальное давление и пульс, открыть окно для притока свежего воздуха, усадить его и дать «Нитроглицерин». В настоящее время существуют быстродействующие средства для снятия ангинозной боли — спреи «Нитроминт», «Нитросорбид». Достаточно одного впрыскивания под язык, чтобы наступило облегчение. За больным наблюдают, исключив все возможные факторы риска.
Стационарное лечение считается радикальным. Его подбирают в индивидуальном порядке, в зависимости от степени тяжести патологии. Больным назначают строгий постельный режим, кислородные ингаляции, лекарственные средства. Большое значение имеет диетотерапия. Пациентам следует отказаться от продуктов животного происхождения, жирных, острых и соленых блюд.

Схема медикаментозного лечения больного с ОКС:
- Наркотические или ненаркотические обезболивающие – «Морфин», «Фентанил», «Промедол»,
- Бета-блокаторы – «Атенолол», «Пропранолол», «Метопролол»,
- Антагонисты кальция – «Нифедипин», «Амлодипин», «Верапамил»,
- Нитраты – «Нитроглицерин», «Эринит», «Нитроминт»,
- Дезагреганты – «Плавикс», «Аспирин-Кардио», «Кардиомагнил»,
- Статины – «Аторис»,»Симвастатин», «Кардиостатин»,
- Фибринолитики – «Урокиназа», «Фибринолизин»,
- Кардиопротекторы – «Милдронат», «Рибоксин», «Предуктал».
При отсутствии эффекта от консервативной терапии больным проводят операции:
- Стентирование коронарных артерий – расширение просвета сосуда с помощью баллона и установка стента в суженный сосуд,
- Аортокоронарное шунтирование — замена пораженных участков кровеносных сосудов специальными шунтами, создание альтернативного маршрута для кровотока в обход патологически измененных артерий, восстановление коронарного кровообращения.

Существуют рецепты народной медицины, улучшающие трофику сердечной мышцы. К ним относятся: отвары крапивы или синеголовника, настой золототысячника или овсяных зерен.
Специалисты дают больным клинические рекомендации, позволяющие организму быстрее восстановиться после болезни и предупредить рецидив синдрома:
- Исключить психоэмоциональное перенапряжение,
- Ограничить физическую активность,
- Ежедневно гулять на свежем воздухе,
- Правильно питаться,
- Не пить и не курить,
- Вести здоровый образ жизни,
- Нормализовать массу тела,
- Контролировать уровень артериального давления, холестерина и сахара в крови.
Прогноз
Прогноз при ОКС неоднозначный. Он зависит от воздействия провоцирующих факторов, общего состояния организма, возраста, имеющихся сопутствующих заболеваний и структурно-функциональных нарушений кардиоваскулярной системы.
- Прогноз при нестабильной стенокардии определяется местом локализации очага поражения: сужение проксимальных отделов артерий заканчивается летально, а дистальных – более благоприятно. При развитии левожелудочковой недостаточности прогноз усложняется.
- Инфаркт миокарда с подъемом сегмента ST имеет доброкачественное течение. При отсутствии данного ЭКГ-признака важное значение имеет площадь поражения – чем она больше, тем тяжелее состояние больного.
Острый коронарный синдром — опасная патология, способная при несоблюдении врачебных предписаний привести к серьезным осложнениям: аритмии, стойкой дисфункции сердца, перикардиту, разрыву расширенной аорты, остановке сердца, инсульту, кардиогенному шоку, летальному исходу. Даже при своевременном и адекватном лечении сохраняется высокий риск развития осложнений. Чтобы этого избежать, необходимо следить за своим здоровьем, регулярно посещать кардиолога и неукоснительно соблюдать все его рекомендации.
Видео: лекция по острому коронарному синдрому
Видео: врач о остром коронарном синдроме
Источник
