Корешковый синдром народные методы лечения

О «прелестях» проявления симптомов корешкового синдрома крестцово-поясничного отдела позвоночника, а проще говоря, радикулита – многие знают не понаслышке. Лечением такого недуга, безусловно, должен руководить врач. Но параллельно будет полезно воспользоваться народными средствами, которые могут значительно облегчить болезненные ощущения и помочь снять воспаление. Предлагаем самые действенные домашние рецепты – простые и эффективные.
Причины возникновения синдрома
Причин для проявления корешкового синдрома поясничного отдела достаточно много:
- остеохондроз, из-за которого межпозвоночные диски теряют гибкость и прочность;
- как результат переохлаждения организма, долгого нахождения на сквозняке;

- неудачные резкие движения – повороты или сгибы туловища, при которых позвонки могут сместиться;
- чрезмерные физические нагрузки;
- изменения в позвоночнике – врожденные или приобретенные;
- онкологические заболевания;
- изменившийся гормональный фон организма;
- недостаточная физическая активность;

- остеопороз;
- спондилоартроз;
- спинномозговая грыжа;
- инфекционное поражение определенных позвонков.
Признаки недуга
- Основной показатель проявления корешкового синдрома крестцово-поясничного отдела позвоночника, который требует незамедлительного начала лечения – это боль, которая появляется в спине, и может распространяться на ягодицы и нижние конечности.
- Это проявляется ощущением тяжести, тупой ноющей болью, усиливающейся при каждом движении, а может быть резкий «прострел».

- Боль обычно усиливается ночью, в проблемном месте даже может покраснеть кожа и появиться отечность. Также возможно появление чувства онемения на определенном участке спины – иннервация.
- Со временем могут начаться мышечные изменения – атрофия.
Лечение в домашних условиях
Действие препаратов народной медицины, применяемых при лечении корешкового синдрома поясничного отдела, направлено на уменьшение болезненных ощущений и снятие воспаления.
- Лечебный отвар: смешать по килограмму березовой и основой коры, добавить 0,1 кг дубовой. Залить водой и прокипятить. Пить трижды в день. Вначале может наступить кратковременное ухудшение. Это нормально.

- Лечебная жидкость: 2 яйца поместить в 0,1 л уксусной эссенции, подождать, пока они полностью растворятся. Добавить 30 г сливочного масла. Ежедневно втирать в больное место.
- Компресс из ржаного теста: сначала поясничный отдел растереть очищенным скипидаром, затем на больное место уложить ржаное тесто, завернутое в марлевую салфетку. Закрыть фольгой, утеплить, держать 40 минут. Делать через день, 4-5 раз.

- Картофельный компресс: отварить 5-6 картофелин в мундире, растолочь, завернуть в марлю, уложить на пояснично-крестцовую зону. Прикрыть фольгой, закрыть одеялом. Держать не менее 3 часов.
- Осиновый настой: 1 ст. л. почек осины заварить в 0,2 л кипятка, подождать час. Пить по 25 мл 4-5 раз в сутки.
- Компресс из редьки: очистить и измельчить черную редьку, выложить массу на больное место, накрыть фольгой, укутать.
- Чесночная мазь: растереть до пастообразного состояния 100 г чеснока, соединить с 200 г топленого свиного сала. Натирать проблемную область на ночь (немного разогреть).

- Обезболивающий состав: смешать 50 мл водки, полстакана меда, 20 г соли и ¾ стакана измельченной на терке черной редьки. Растирать больное место. Также можно принимать внутрь – по 1 ч. л. до еды.
- Быстродействующий компресс: сделать раствор из 50 г ладана и такого же количества уксуса. Шерстяную ткань смочить, приложить на поясницу, закутать. Держать до высыхания.
- Горчичная растирка: смешать по 100 г соли и горчичного порошка. Разбавить керосином до пастообразного состояния. Натирать проблемное место.

- Настойка из одуванчиков: наполнить литровую емкость свежими цветками одуванчика, влить 0,5 л водки. Дать отстояться 10 суток в затемненном помещении (емкость периодически встряхивать). Растирать больное место до 4 раз в день.
- Черешневые косточки: собрать и просушить косточки ягод черешни. Уложить их в полотняный мешочек размером примерно 30х30 см и зашить. Нагревать мешочек в духовке или микроволновке до 50ºС и прикладывать к проблемному месту.
- Масляное растирание: растирать болезненные места маслом березовых почек (можно приобрести в аптеке) несколько раз в день. После этого можно приложить березовые листья.

- Отвар петрушки: 3 ч. л. корня петрушки проварить в эмалированной посуде в 0,5 л воды. Пить по 1 ст. л. дважды в сутки.
Полезные советы
Для того, чтобы избежать возникновения корешкового синдрома поясничного отдела позвоночника, стоит подумать о профилактических мерах:
- регулярно делать упражнения для развития мышц брюшного пресса, спины;
- не злоупотреблять ношением высоких каблуков;
- избегать поднятия тяжестей;
- организовать место для сна с матрасом средней жесткости;

- правильно питаться – ограничить потребление соли, увеличить в рационе количество фруктов и овощей, пить достаточно воды;
- не курить;
- обращаться к врачу вовремя.
Вероятно, вам будет интересно узнать, какое лечение предлагает народная медицина при грибке стопы, что можно сделать в домашних условиях, если опухли десна, какое лечение будет эффективным при шуме в голове. Предлагаем читателям, которые на собственном опыте знают, что такое корешковый синдром поясничного отдела позвоночника, рассказать о своих действенных методах лечения.
Источник
Природа наделила позвоночник человека особой гибкостью и подвижностью, но с возрастом или при развитии определенных факторов он начинает терять свои функции, что существенно снижает качество жизни, может привести к инвалидности. Одним из распространенных и опасных неврологических заболеваний позвоночника считается корешковый синдром, который в народе называют «радикулитом», а в медицине — «радикулопатия». Болезнь способна проявится в любом отделе позвоночника но, как показывает врачебная практика, чаще поражает именно поясничный отдел. Встречается у 3-5% населения после 40 лет, при этом мужчины болеют в два раза чаще, чем женщины.
Корешковый синдром поясничного отдела сопровождается патологическими изменениями в структурах позвоночника, имеет выраженную клинику, требует комплексного и грамотного лечения.
Что такое корешковый синдром
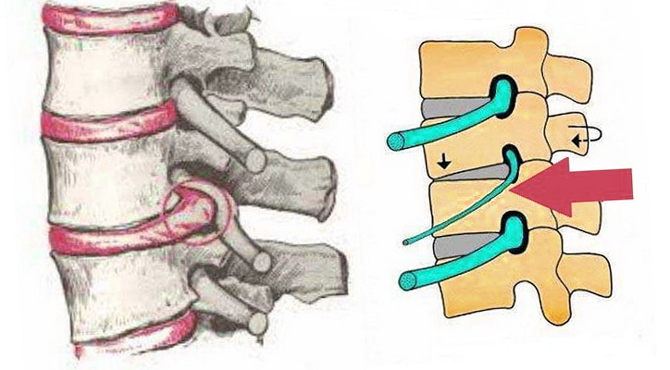
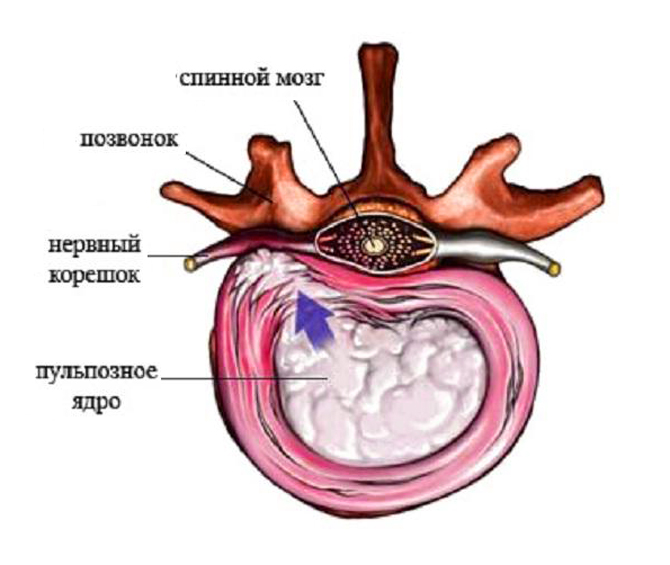
Поясничная радикулопатия – неврологический синдром, при котором присутствует компрессия одного из корешков L1-S1. Развивается в результате ущемления спинномозговых нервов, которые через межпозвонковые отверстия выходят из позвоночного канала. В области повреждения развивается асептическое воспаление, происходит отек тканей, что приводит к появлению выраженной боли, которая способна распространяться на другие участки тела, снижает подвижность позвоночного столба.
Корешковый синдром — комплекс патологических процессов в поясничном отделе, где развиваются дегенеративные изменения. В основном, патология развивается медленно на фоне других заболеваний спины: остеохондроз, протрузии, межпозвоночные грыжи. Все эти болезни негативно сказываются на состоянии нервного корешка, который защемляется и воспаляется.
При своевременной диагностике и комплексном лечении можно исключить стойкие неврологические дисфункции, которые часто приводят к инвалидности.
Причины и факторы риска
Радикулопатия поясничного отдела считается следствием дегенеративно-дистрофических процессов в костно-суставной системе. Чаще проявляется как осложнение других заболеваний или на фоне предрасполагающих факторов. К таковым относится:
- остеохондроз различной этиологии;
- нарушение обменных процессов;
- межпозвоночные грыжи;
- врожденные или приобретенные деформации позвонков и хрящевой ткани;
- гормональный дисбаланс;
- чрезмерные физические нагрузки;
- малоподвижный образ жизни;
- травмы, переломы и поражение позвоночного столба;
- онкологические образования;
- инфекционно-воспалительные болезни: остеомиелит, ангина, грипп;
- переутомление и хронический стресс.
Увеличивает риск развития корешкового синдрома злоупотребление алкоголем, курение, ожирение, а также генетическая предрасположенность к заболеваниям соединительной ткани. Порой определить этиологию невозможно, поэтому врач проводит лечение на основании симптоматики и результатов обследования.
Видео: Корешковый синдром
Клинические признаки
Симптомы при корешковом синдроме позвоночника выраженные, сопровождаются острой болью в области поясницы, которая может отдавать в нижние конечности, задний проход, лопатку и другие участки тела. Болевой синдром усиливается при малейших движениях, глубоком вдохе, кашле. Помимо этого присутствует:
- покалывание в конечностях;
- онемение и снижение чувствительности в ногах;
- отечность справа или слева от позвоночного столба;
- нарушение работы со стороны мочевыделительной системы: недержание мочи, частые позывы к дефекации;
- напряжение мышц в области поясницы;
- ощущение ползающих мурашек;
- боль в области пятки или пальцев стопы;
- быстрая утомляемость;
- бледность кожных покровов.
Корешковый синдром относится к сложному вертеброгенному симптомокомплексу, который проявляется в результате сдавления спинальных нервов. Помимо сильной боли, которая присутствует при данном состоянии, человек сталкивается со спастическим напряжением мышц, парезами, гипотрофией и другими неприятными признаками. Чтобы улучшить общее состояние, исключить возможные осложнения, при первых симптомах болезни нужно обращаться к невропатологу.
Локализация повреждения
Согласно врачебным наблюдениям, в 80% случаях корешковый синдром является следствием остеохондроза. В данном случае симптоматика будет зависеть от позвонков, в которых произошли патологические изменения.
При сдавливании с 1 по 3 позвонка болевой синдром отмечается в нижней части поясницы, сопровождается онемением и снижением чувствительности паховой зоны и области бедер.
Поражение 4 позвонка приводит к боли в передней и наружной части бедра, также боль может ощущаться в коленях и голени, присутствует мышечная слабость.
Сдавливание в 5 позвонке вызывает боль не только в наружной части бедра и голени, но и в конечностях. Присутствует мышечная слабость, онемение конечностей.
Диагностика
При появлении первых признаков болезни, следует выявить этиологическое заболевание, которое послужило причиной развития корешкового синдрома. Для этого врач проводит осмотр, собирает анамнез, назначает инструментальные и лабораторные методы обследования:
- Анализ крови, мочи.
- Рентген позвоночника.
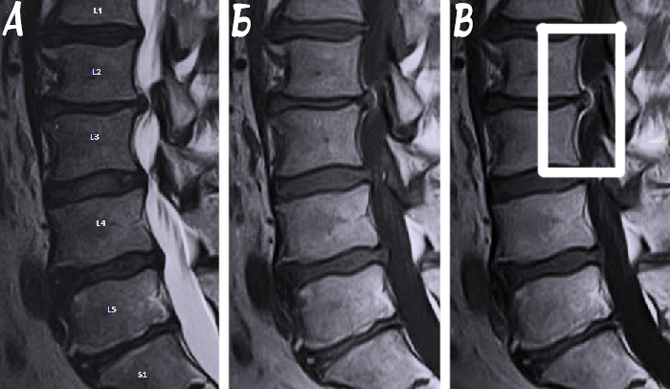
- Магнитно-резонансная томография (МРТ).
- Миелография.
Хорошей информативностью обладает рентгенография поясничного отдела позвоночника, которая проводится в передней и боковой проекции. Неотъемлемой частью диагностики считается МРТ, позволяющее с точностью в 98% определить патологические процессы в позвоночном столбе, оценить состояние хрящевой ткани, сосудов и других структур.
Результаты обследования помогут определить локализацию ущемленных корешков, степень повреждения хрящевой ткани, выявить причину, подобрать соответствующее лечение.
Как лечить корешковый синдром
Лечение радикулопатии состоит из комплексного подхода, направленого на устранение боли, воспалительного процесса, снижение отечности мягких тканей. В острый период болезни назначается постельный режим, медикаментозная терапия, здоровое и правильное питание. Когда острая симптоматика позади, терапию расширяют, добавляют к ней физиотерапию, массаж, ЛФК, иглоукалывание и другие процедуры, которые помогут снизить риск рецидива, улучшить кровообращение, исключить различные осложнения.
Острый период при корешковом синдроме поясничного отдела может длиться от 5 до 10 дней. Затем наступает улучшение, но прекращать лечение не стоит, поскольку болезнь может вернуться с новой силой.
Медикаментозная терапия
Ключевым в лечении корешкового синдрома считается прием лекарственных препаратов разных фармакологических групп, которые помогут снять воспаление, купировать боль, снять мышечный спазм. Для лечения данного состояния могут использоваться уколы, таблетки, капсулы, мази или гели. Выбор конкретного препарата остается за лечащим врачом.
Схема лечения включает прием следующих лекарств:
- Обезболивающие, противовоспалительные средства – купируют боль, устраняют воспаление, обладают жаропонижающим свойством: Баралгин, Кетопрофен, Мовалис, Диклофенак, Ортофен, Ибупрофен.
- Наркотические анальгетики – сильнодействующие препараты для купирования острой боли. Назначаются в более тяжелых случаях, когда обычные обезболивающие не приносят должного результата: Налбуфин, Тебаин и другие.
- Миорелаксанты – снимают мышечный спазм: Мидокалм, Сирдалуд.
- Новокаиновые и лидокаиновые блокады позвоночника – инъекции, позволяющие устранить сильную боль. Препараты вводятся в очаг воспаления.
- Хондропротекторы – лекарства, позволяющие защитить хрящевую ткань от разрушения, способствуют ее восстановлению: Терафлекс, Структум, Алфлутоп, Хондроксид, Артра.
- Витамины группы В – улучшают обменные процессы, обеспечивают организм необходимыми питательными веществами: Мильгамма, Нейрорубин, Нервиплекс и другие.
- Наружные средства – мази, гели с противовоспалительным, обезболивающим, порой согревающим эффектом: Капсикам, Фастум-гель, Кетонал-крем, Нимид гель и другие.
При необходимости врач может назначить и другие лекарства, дозу и длительность приема которых определяет индивидуально для каждого пациента.
Видео: Лечение выраженного корешкового болевого синдрома в пояснично — крестцовой локализации
Физиотерапия
После стихания болевого синдрома врач назначает физиотерапевтические процедуры, которые позволяют активизировать метаболизм, привести в тонус мышцы, снять воспаление, улучшить кровоток. Хорошей эффективностью обладает:
- магнитотерапия;
- УВЧ;
- электрофорез;
- радоновые ванны;
- электрофорез с новокаином, вирапиновой мазью;
- ультрафиолетовое облучение.
Длительность лечения составляет 5-10 процедур. Какая из них лучше, определяет врач в каждом конкретном случае.
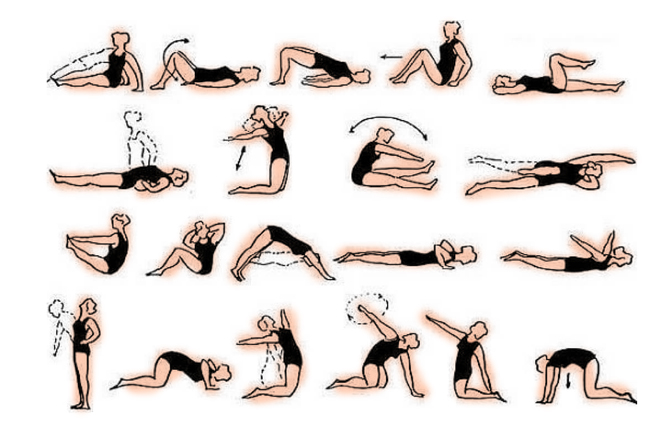
ЛФК
Одним из эффективных методов лечения для быстрого восстановления считается комплекс ЛФК, выполнять который нужно после купирования острой боли. Лечебные упражнения при радикулите позволяют:
- уменьшать давление на нервные окончания и позвоночный столб;
- восстанавливать кровообращение;
- укреплять позвоночные мышцы;
- снижать риск осложнений;
- улучшать подвижность позвоночника.
Комплекс лечебной гимнастики состоит из следующих упражнений:
- лежа на спине, руки вытягивают вдоль туловища, ноги прямые, сокращают мышцы пресса 10-15 раз;
- в лежачем положении приподнимают верхнюю половину тела от пола, стараясь задерживаться в таком положении несколько секунд;
- лежа на спине, ноги нужно согнуть в коленях, отвести справа от туловища, а голову отводят в левую сторон, совершают пружинные движения 8 – 10 раз, меняя стороны поворота;
- нужно сесть на пол, одну ногу вытянуть вперед, а другую согнуть в колене и отвести в сторону, нужно максимально наклоняться к прямой ноге, затем их менять местами, достаточно 5 – 6 раз;
- в положении на четвереньках следует максимально выгибать и прогибать спину – 10 раз.
Пользу принесут и водные процедуры, упражнения на турнике, также ежедневно рекомендуется делать разминку.
ЛФК при корешковом синдроме поясницы может принести как пользу, так и навредить больному. Очень важно не переусердствовать. Начинать упражнения нужно с минимальных движений, уделяя им 5 – 10 минут в день. По мере улучшения здоровья интенсивность нагрузок увеличивают.
Массаж
Одним из обязательных этапов в лечении корешкового синдрома поясницы считается массаж, который, как и ЛФК, должен проводиться вне обострения болезни. Процедуру должен проводить специалист. Массаж помогает расслабить спазмированные мышцы, нормализовать кровообращение, нормализовать обменные процессы. Рекомендуется проводить по 10 сеансов каждые 6 месяцев.
Народные методы
В качестве вспомогательной терапии можно использовать народные средства, которые взаимодействуют с другими методиками, помогают улучшить общее состояние больного. Пользу в данном случае принесет:
- отвар березовой и осиновой коры;
- растирание мазью на основе скипидара;
- примочки из грецких орехов;
- горячие солевые аппликации;
- различные травяные, ягодные отвары и чаи;
- медово-спиртовые растирания.
Рецепты народной медицины имею хорошую переносимость, эффективны в лечебных или профилактических целях. Прежде чем применять любое средство, следует исключить аллергическую реакцию.
Диета
Здоровый образ жизни и правильное питание считаются залогом крепкого здоровья. При радикулите врачи рекомендуют следовать некоторым правилам:
- ограничить употребление соли, острой и жирной пищи, отказаться от алкоголя и курения;
- ввести в рацион свежие овощи и фрукты, молочные и кисломолочные продукты;
- пить травяные чаи из ромашки, шиповника;
- придерживаться дробного питания;
- вести контроль над весом;
- проводить разгрузочные дни.
- включать в рацион продукты, богатые коллагеном, жирными кислотам, витаминами.
Хирургическое лечение
В том случае, когда болезнь запущена или консервативное лечение не приносит должного результата, врач может принять решение о проведении операции. Показанием к хирургическому лечению может выступать:
- сильная боль, которая не купируется анальгетиками;
- нарушение функции конечности с утратой активных движений;
- осложненная межпозвонковая грыжа.
- опухоли;
- полная потеря чувствительности конечностей.
Операцию проводят под наркозом, используя для этого малоинвазивные методики. На практике чаще применяется нуклеопластика, которая состоит из вправления или иссечения выпавшего диска. Хорошей эффективностью обладает дискэктомия или микродискэктомия с протезированием межпозвоночного диска. Прогноз после операции благоприятный, риски осложнений минимальны, но для полного восстановления пациенту понадобится несколько месяцев.
Видео: Что нужно знать о корешковом синдроме поясничного отдела
Прогноз
Предугадать прогноз при корешковом синдроме сложно, поскольку все зависит от степени компрессии корешка, причин заболевания, диагностики и лечения. Если в анамнезе человека присутствуют хронические болезни, дегенеративные изменения в костной, хрящевой или нервной ткани, прогноз не всегда положительный. Подобные состояния при отсутствии грамотного лечения могут привести к парезам, снижении чувствительности конечностей, хромоте и другим последствиям.
При своевременной диагностике и правильном лечении прогноз на выздоровление благоприятный, но человек должен следить за своим образом жизни, исключить факторы, которые могут привести к рецидиву.
Профилактика
Предотвратить развитие радикулопатии поясничного отдела намного проще, чем лечить. Снизить риски можно, если на протяжении жизни придерживаться некоторых правил:
- Здоровый и активный образ жизни: занятия спортом, гимнастика, плавание, езда на велосипеде.
- Контролировать вес, не допускать ожирения.
- Правильное питание.
- Периодически посещать массажные салоны.
- Равномерное распределять время для труда и отдыха.
- Ограничить себя от стрессов и нервных перенапряжений.
Радикулит относится к категории распространенных заболеваний, которые существенно ухудшают качество жизни человека, могут привести к инвалидности. Именно поэтому при первых признаках болезни нужно обращаться к врачу, не заниматься самолечением или бесконтрольным приемом лекарственных препаратов.
Корешковый синдром — клиническое проявление серьезных заболеваний, требующих упорной терапии под контролем врача. Только комплексное лечение позволяет восстановить функции позвоночника, вернуть ему эластичность, упругость и стабильность.
Источники:
https://spina.guru/diagnostika/koreshkovyy-sindrom-poyasnichnogo-otdela
Радикулярный синдром поясничного отдела позвоночника
https://surgicalclinic.ru/bolezni/osobennosti-koreshkovogo-sindroma-poyasnichnom-otdele-pozvonochnika
Как лечить корешковый синдром поясничного отдела?
Источник