Контрактура кисти код мкб
Связанные заболевания и их лечение
Описания заболеваний
Стандарты мед. помощи
Содержание
- Синонимы диагноза
- Описание
- Дополнительные факты
- Причины
- Симптомы
- Диагностика
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Другие названия и синонимы
Ладонный фасциальный фиброматоз, Ладонный фиброматоз.
Названия
Название: Контрактура Дюпюитрена.

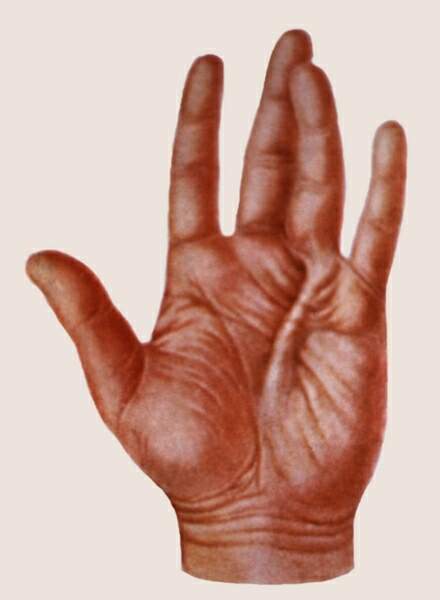
Характерный вид кисти при контрактуре Дюпюитрена
Синонимы диагноза
Ладонный фасциальный фиброматоз, Ладонный фиброматоз.
Описание
Контрактура Дюпюитрена (ладонный фиброматоз). Невоспалительное заболевание, в процессе которого происходит рубцовое перерождение ладонных сухожилий. Из-за разрастания соединительной ткани сухожилия укорачиваются, разгибание одного или нескольких пальцев ограничивается, развивается сгибательная контрактура с частичной утратой функции кисти. Сопровождается возникновением плотного узловатого тяжа в области пораженных сухожилий. В легких случаях наблюдается незначительное ограничение разгибания, при прогрессировании может развиться тугоподвижность или даже анкилоз (полная неподвижность) поврежденного пальца или пальцев. Причины возникновения болезни пока неизвестны. На ранних стадиях возможно консервативное лечение, однако в большинстве случаев контрактура Дюпюитрена прогрессирует, и самым эффективным способом ее лечения остается оперативное вмешательство.
Дополнительные факты
Контрактура Дюпюитрена – избыточное развитие соединительной ткани в области сухожилий сгибателей одного или нескольких пальцев. Процесс локализуется на ладони. Развивается постепенно, возникает по невыясненным причинам. Приводит к ограничению разгибания и формированию сгибательной контрактуры одного или нескольких пальцев. На ранних стадиях болезни применяются консервативные методики, однако самым эффективным способом лечения является операция.
Контрактура Дюпюитрена – достаточно распространенное в ортопедии и травматологии заболевание, которое чаще наблюдается у мужчин среднего возраста. В половине случаев носит двухсторонний характер. Примерно в 40% случаев поражается безымянный палец, в 35% — мизинец, в 16% — средний палец, в 2-3% — первый и второй палец. У женщин выявляется в 6-10 раз реже и протекает более благоприятно. При возникновении в молодом возрасте характерно более быстрое прогрессирование.
Степени.
С учетом выраженности симптомов выделяют три степени контрактуры Дюпюитрена:
Первая. На ладони обнаруживается плотный узелок диаметром 0,5-1 тд Есть тяж, расположенный на ладони или достигающий области пястно-фалангового сустава. Иногда выявляется болезненность при пальпации.
Вторая. Тяж становится более грубым и жестким, распространяется на основную фалангу. Кожа также грубеет и спаивается с ладонным апоневрозом. В области поражения возникают видимые воронкообразные углубления и втянутые складки. Пораженный палец (или пальцы) согнуты в пястно-фаланговом суставе под углом 100 градусов, разгибание невозможно.
Третья. Тяж распространяется на среднюю, реже – на ногтевую фалангу. В пястно-фаланговом суставе выявляется сгибательная контрактура с углом 90 или менее градусов. Разгибание в межфаланговом суставе ограничено, степень ограничения может варьироваться. В тяжелых случаях фаланги расположены под острым углом друг к другу. Возможен подвывих или даже анкилоз.
Скорость прогрессирования контрактуры Дюпюитрена трудно прогнозировать. Иногда незначительное ограничение сохраняется на протяжении нескольких лет или даже десятилетий, а иногда от появления первых симптомов до развития тугоподвижности проходит всего несколько месяцев. Возможен также вариант с длительным стабильным течением, которое сменяется быстрым прогрессированием.
Причины
Контрактура Дюпюитрена не связана с нарушениями белкового, углеводного или солевого обмена. Некоторые авторы утверждают, что наблюдается определенная связь между возникновением болезни и сахарным диабетом, однако эта теория пока не доказана.
Существуют также травматическая (вследствие травмы), конституционная (наследственные особенности строения ладонного апоневроза) и неврогенная (поражение периферических нервов) теории, однако мнения ученых остаются противоречивыми. В пользу конституционной теории свидетельствует наследственная предрасположенность. В 25-30% случаев у больных есть близкие кровные родственники, страдающие тем же заболеванием.
Симптомы
Контрактура Дюпюитрена имеет очень характерную клиническую картину, которую трудно спутать с симптомами других заболеваний. На ладони больного выявляется уплотнение, образованное узлом и одним или несколькими подкожными тяжами. Разгибание пальца ограничено.
Первым признаком развития контрактуры Дюпюитрена обычно становится уплотнение на ладонной поверхности кисти, обычно – в области пястно-фаланговых суставов IV-V пальцев. В последующем плотный узелок медленно увеличивается в размере. Появляются тяжи, отходящие от него к основной, а затем – и к средней фаланге пораженного пальца. Из-за укорочения сухожилия сначала формируется контрактура в пястно-фаланговом, а потом — и в проксимальном (расположенном ближе к центру тела) межфаланговом суставе.
Кожа вокруг узла становится более плотной и постепенно спаивается с подлежащими тканями. Из-за этого в области поражения появляются выпуклости и втяжения. При попытке разогнуть палец узел и тяжи становятся более четкими, хорошо видимыми.
Диагностика
Диагноз контрактура Дюпюитрена выставляется на основании жалоб пациента и характерной клинической картины. В ходе осмотра врач пальпирует ладонь пациента, выявляя узлы и тяжи, а также оценивает амплитуду движений в суставе.
Дополнительные лабораторные и инструментальные исследования для подтверждения диагноза обычно не требуются.
Лечение
Лечением контрактуры Дюпюитрена занимаются травматологи и ортопеды. Лечение может быть как консервативным, так и оперативным. Выбор методов производится с учетом выраженности патологических изменений.
Консервативная терапия применяется на начальных стадиях конрактуры Дюпюитрена. Пациенту назначают физиолечение (тепловые процедуры) и специальные упражнения для растяжения ладонного апоневроза. Могут также использоваться съемные лонгеты, фиксирующие пальцы в положении разгибания. Как правило, их надевают в ночное время, а днем снимают.
При упорном болевом синдроме используются лечебные блокады с гормональными препаратами (дипроспан, триамцинолон, гидрокортизон ). Раствор препарата смешивают с местным анестезирующим средством и вводят в область болезненного узла. Обычно эффект одной блокады сохраняется в течение 6-8 недель. Следует учитывать, что использование гормонов относится к числу методов лечения, которые следует применять с осторожностью. Консервативные средства не могут устранить все проявления болезни. Они лишь замедляют скорость развития контрактуры. Единственным радикальным способом лечения остается хирургическая операция.
Четкие рекомендации по поводу выраженности симптомов, при которых необходимо проводить оперативное лечение, в настоящее время отсутствуют. Принятие решения о хирургическом вмешательстве основывается на скорости прогрессирования заболевания и жалобах пациента на боли, ограничение движений и связанные с этим трудности при самообслуживании или выполнении профессиональных обязанностей.
Обычно врачи рекомендуют оперативное вмешательство при наличии сгибательной контрактуры с углом 30 или более градусов. Целью операции, как правило, является иссечение рубцово измененной ткани и восстановление полного объема движений в суставах. Однако в тяжелых случаях, особенно – при застарелых контрактурах пациенту может быть предложен артродез (создание неподвижного сустава с фиксацией пальца в функционально выгодном положении) или даже ампутация пальца.
Реконструктивная операция по поводу контрактуры Дюпюитрена может проводиться под общим наркозом или местной анестезией. При выраженных изменениях со стороны кожи и ладонного апоневроза хирургическое вмешательство бывает достаточно длительным, поэтому в таких случаях рекомендуется общий наркоз.
Существует множество вариантов разреза при контрактурах Дюпюитрена. Наиболее распространен поперечный разрез в области ладонной складки в сочетании с L- или S-образными разрезами по ладонной поверхности основных фаланг пальцев. Выбор конкретного способа производится с учетом особенностей расположения рубцовой ткани. В ходе операции ладонный апоневроз полностью или частично иссекают. При наличии обширных спаек, которые обычно сопровождаются истончением кожи, может потребоваться дермопластика свободным кожным лоскутом.
Затем рана ушивается и дренируется резиновым выпускником. На ладонь накладывается тугая давящая повязка, которая препятствует скоплению крови и развитию новых рубцовых изменений. Руку фиксируют гипсовой лонгетой так, чтобы пальцы находились в функционально выгодном положении. Швы обычно снимают на десятый день. В последующем пациенту назначают лечебную гимнастику для восстановления объема движений в пальцах. Иногда (особенно – при раннем возникновении и быстром прогрессировании) в течение нескольких лет или десятилетий может возникнуть рецидив контрактуры. В этом случае требуется повторная операция.
Основные медуслуги по стандартам лечения | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
Контрактура Дюпюитрена — это сгибательная контрактура пальцев рук, возникшая в результате фиброзного перерождения ладонного апоневроза. Пальцы согнуты к ладони, и их полное разгибание невозможно. Это наследственное пролиферативное заболевание соединительной ткани с вовлечением ладонной фасции.[1] Болезнь названа в честь Гийома Дюпюитрена, хирурга, который сделал подробное описание ее оперативного лечения.
При контрактуре Дюпюитрена назначаются процедуры, помогающие распрямить пальцы, но это не излечивает основное заболевание. Патологический процесс возникает вновь или распространяется на другие пальцы.
Согласно проведенному исследованию, чаще всего поражается безымянный палец, за ним следуют средний палец и мизинец. Большой и указательный пальцы затрагиваются очень редко. Контрактура Дюпюитрена прогрессирует медленно и в отдельных случаях сопровождается болезненными ощущениями и зудом. У пациентов с этим заболеванием ладонная фасция утолщается и укорачивается, что приводит к повреждению сухожилий и образованию подкожных тяжей. В ней формируется гиперплазированная соединительная ткань.
Распространённость[править | править код]
Болезнь преимущественно поражает людей старше 40 лет. В этом возрасте недуг диагностируется чаще у мужчин, чем у женщин. Для пациентов старше 80 лет характерно равное гендерное распределение.
Этиология[править | править код]
Этиология контрактуры Дюпюитрена до настоящего времени окончательно не выяснена. Существует несколько теорий происхождения этой болезни. Сторонники травматической теории считали причиной развития контрактуры Дюпюитрена хроническую или острую травму ладонного апоневроза. Сам Дюпюитрен писал, что болезнь эта возникает у тех, «кто вынужден длительное время сжимать точку опоры в руке».[2] При этом механическая травма принимается в качестве пускового механизма. Возникающие при этом расстройства местного питания тканей создают условия для деструктивных изменений и вторичной перестройки соединительной ткани. Ряд авторов отвергают роль профессиональной травмы и тяжелого физического труда в возникновении болезни. Сторонники нейрогенной теории связывали развитие контрактуры Дюпюитрена с патологией периферической нервной системы, в частности, с невритом локтевого нерва, а также с патологией шейного отдела позвоночника. Однако дальнейшие исследования не нашли подтверждения этой теории. В литературе последних лет популярны несколько теорий. Так, В. Jemec et al. (1999) высказывают мысль об опухолеподобной природе контрактуры Дюпюитрена, выявив повышенную экспрессию С-mус онкогена, ответственного за развитие фибросаркомы, в образцах клеточных культур от больных контрактурой Дюпюитрена. Наиболее вероятна наследственная предрасположенность к этой болезни, о чем свидетельствует характер распространения среди лиц европеоидной расы, преимущественное поражение мужчин и частое семейное распространение с наследованием по мужской линии.
Признаки и симптомы[править | править код]
Контрактура Дюпюитрена правого мизинца. Стрелкой отмечена область рубцевания.
На начальной стадии контрактура Дюпюитрена обычно представляет собой уплотнение или узелок на ладони. Бугорки могут как причинять боль, так и не доставлять неприятных ощущений. В процессе развития заболевания происходит уменьшение диапазона движения пораженных пальцев.
Самый ранний признак контрактуры — это сморщивание кожи ладони. Оно возникает над сухожилиями мышц-сгибателей пальцев в области пястно-фаланговых суставов. Как правило, тяжи или контрактуры не вызывают неприятных ощущений. В редких случаях возникает тендовагинит, что сопровождается болью. Чаще всего болезнь поражает безымянный палец. Большой и указательный пальцы затрагиваются гораздо реже.
Помимо ладони, патологический процесс распространяется на основные фаланги пальцев с последующим развитием артрогенных изменений в пястно-фаланговых суставах[3].
Для контрактуры Дюпюитрена характерно аномальное утолщение ладонной фасции, что может привести к скрючиванию пальцев и нарушению их функции. Основное назначение ладонной фасции заключается в увеличении силы сжатия. Таким образом, с течением времени контрактура Дюпюитрена уменьшает способность пациентов удерживать предметы. Больные редко жалуются на зуд или неприятные ощущения при стягивании. Обычно ладонная фасция состоит из коллагена I типа, однако у лиц, страдающих данным заболеванием, он заменяется коллагеном III типа, который значительно толще.
Осложнения[править | править код]
У людей с патологическим процессом в тяжелой форме часто образуются узлы на тыльной поверхности проксимальных межфаланговых суставов (так называемые «подушки Гаррода»), и шишки на своде стопы (подошвенный фиброматоз или болезнь Леддерхозе). В сложных случаях в области, где ладонь переходит в запястье, могут сформироваться бугры. Тяжелое течение контрактуры Дюпюитрена может ассоциироваться с плечелопаточным периартритом (другое название — адгезивный капсулит плеча), с болезнью Пейрони, а также с повышенным риском развития некоторых видов рака и угрозой более ранней смерти. Однако для установления связи между этими заболеваниями необходимо провести дополнительные исследования.
Лечение[править | править код]
Лечение назначается, когда так называемый «настольный тест» демонстрирует положительный результат. При обследовании пациент кладет руку на стол. Если пальцы и ладонь касаются его поверхности и находятся в одной плоскости, тест считается отрицательным. Если между столом и кистью образуется пространство, сопоставимое с диаметром шариковой ручки, тест считается положительным. В этом случае пациенту может быть показана операция или назначено консервативное лечение. Кроме того, признаком заболевания являются негнущиеся и тугоподвижные суставы пальцев[3]. Лечение включает несколько различных схем. В некоторых случаях может потребоваться повторный курс.
Лучевая терапия[править | править код]
Считается, что лучевая терапия эффективна для профилактики прогрессирования заболевания на ранних стадиях. Такое лечение назначается, если проявления болезни выражены незначительно. Для этого применяется рентгеновское излучение, в последнее время также используется электронно-лучевое излучение.
Хирургическое лечение[править | править код]
Селективная фасциэктомия[править | править код]
Селективная фасциэктомия является наиболее часто проводимой операцией[4]. В ее процессе происходит удаление патологической ткани. Во время процедуры пациент находится под местной или общей анестезией. Хирургический жгут ограничивает приток крови к конечности. На коже обычно делается Z-образный надрез, но также описаны случаи прямого надреза, что позволяет уменьшить повреждение нервно-сосудистых пучков. Как вариант, может применяться метод пластики встречными треугольниками. Проводится обширное иссечение рубцово-измененных участков ладонного апоневроза. Оно должно быть очень точным, чтобы минимально затронуть нервно-сосудистые пучки. После удаления ткани хирург закрывает разрез. В случае нехватки кожи поперечная часть разреза Z-образной формы остается открытой. Швы снимают через 10 дней после операции[5].
После хирургического вмешательства необходимо носить на руке давящую повязку в течение одной недели. Больные начинают сгибать и разгибать пальцы, как только перестает действовать анестезия. Примерно через 6 недель после операции пациенты смогут полностью использовать свою руку.
После селективной фасциэктомии частота рецидивов составляет в среднем 39 %[4]. С момента хирургического вмешательства обычно проходит около 4-х лет.
Селективная фасциэктомия без общего наркоза[править | править код]
Три центра с мировой известностью опубликовали результаты селективной фасциэктомии под местной анестезией с применением эпинефрина, но без жгута. В 2005 году д-р Денклер описал эту технику, ссылаясь на успешный опыт проведения 60 операций. Его заявление опровергало устоявшееся мнение, что адреналин не может применяться при операции на пальцах, и что фасциэктомия при контрактуре Дюпюитрена не может проводиться под местной анестезией без жгута. В 2009 году канадский хирург Лалонд также провел исследование, сравнив результаты операций во многих медицинских центрах. Он описал 111 случаев, когда хирургическое вмешательство проводилось под общим или местным наркозом с эквивалентными результатами.
В 2012 г. кистевые хирурги мирового сообщества «Bismil et al.» подготовили первое масштабное исследование, куда вошли 270 случаев проведения селективной фасциэктомии без общего наркоза. Их операция под названием «One Stop Wide Awake» (OSWA) длится от 30 до 45 минут. Она проводится под местной анестезией. Во время вмешательства пациенты обучались упражнениям с определенным объемом движений. Хирург использовал эту информацию для оптимизации проводимой операции. Ускоренная реабилитация позволит отказаться от наложения шины. Специальная повязка, похожая на видоизмененную боксерскую перчатку, поможет предотвратить значительные послеоперационные гематомы.
Оперирование без кровоостанавливающего жгута является единственным комфортабельным вариантом для бодрствующего пациента. Однако такой метод не входит в практику большинства кистевых хирургов. Начиная с 2014 г., этой техникой владеют д-р Роббинс в Австралии, д-р Денклер в США, д-р Лалонд в Канаде и д-р Бисмил в Великобритании. Наибольшее количество подобных операций описано Роббинсом. В их процессе в том числе применялся метод пластики встречными треугольниками, а также осуществлялись прямые разрезы кожи, что позволяло меньше травмировать нервно-сосудистые пучки.
Дермофасциэктомия[править | править код]
Дермофасциэктомия — хирургическое вмешательство, которое обычно назначается в случае повторных клинических проявлений заболевания. Данная операция также проводится пациентам с высоким риском рецидива. Как и при селективной фасциэктомии, при дермофасциэктомии производится удаление тяжей измененного ладонного апоневроза. При этом дополнительно осуществляется иссечение кожного покрова. Затем этот участок закрывается кожным аутотрансплантатом. Для этого используется полнослойный лоскут, который берется с внешней стороны локтя или с внутренней поверхности плеча[5].
Трансплантат пришивается к коже, окружающей рану. На оперированный участок накладывается повязка, которую необходимо носить в течение недели. Рука при этом находится на перевязи. Затем повязка снимается, и можно начинать осторожно разрабатывать пальцы рук, постепенно расширяя амплитуду упражнений. После этого вмешательства вероятность рецидива заболевания снижается, но частота повторных операций и осложнений возрастает.
Сегментарная фасциэктомия[править | править код]
Сегментарная фасциэктомия включает в себя иссечение части (или частей) укороченного тяжа таким образом, чтобы он больше не сгибал палец. Она менее инвазивна, чем селективная фасциэктомия, поскольку не все пораженные ткани удаляются, а разрезы на коже отличаются меньшим размером. Пациент находится под региональной анестезией. Используется хирургический жгут. Кожу вскрывают над больной тканью небольшими изогнутыми разрезами. При необходимости разрезы делаются также в пальцах[5].
Малоинвазивные вмешательства[править | править код]
Чрескожная игольчатая фасциотомия — это минимально инвазивная методика, при которой натяжение ослабляется в результате манипуляций, проводимых маленькой иглой. Тяж разделяется на максимально возможное количество сегментов. Это зависит от его локализации и от степени тяжести заболевания. Хирург использует иглу 25 калибра, установленную на шприце объемом 10 мл. После проведения процедуры тяж можно порвать, вытянув вперед пальцы. В течение 24 часов показано ношение повязки. Спустя сутки пациент может пользоваться руками в обычном режиме. Не требуется наложение гипсовой лонгеты, физиотерапия также не назначается.
Преимуществом чрескожной игольчатой фасцитомии является минимальное вмешательство без разреза. Операция проходит под местной анестезией и позволяет быстро вернуться к обычной жизни без необходимости реабилитации. Однако в итоге возможно образование узлов. По результатам исследований, в послеоперационном периоде пястно-фаланговые суставы затрагиваются в большей степени, чем межфаланговые. Чрескожная игольчатая фасциотомия может быть выполнена на сильно согнутых пальцах, что характерно для IV стадии болезни, а не только на ее начальном этапе. Проведенное в 2003 году исследование показало, что спустя 5 лет рецидив болезни возникает в 85 % случаев[4].
Нехирургические методы[править | править код]
Инъекции коллагеназы[править | править код]
Коллагеназа Clostridium histolyticum — это фармацевтический препарат, применяемый в лечении контрактуры Дюпюитрена. Тяжи ослабляются путем инъекционного введения небольших количеств фермента коллагеназы, который разрушает пептидные связи в коллагене[6]. Были проведены исследования, в которых приняли участие пациенты, прошедшие курс лечения препаратом. В одном случае было выявлено, что частота рецидив составила 67 % для пястно-фаланговых суставов и 100 % для проксимальных межфаланговых суставов[4]. В другом случае повторные клинические проявления болезни были диагностированы через 4 года в соотношении 35 % и 62 %[4].
Альтернативная медицина[править | править код]
Было изучено несколько альтернативных методов лечения, таких как, например, терапия витамином Е. Исследования проводились без участия контрольных групп. Большинство врачей скептически относятся к этим способам лечения. Ни один из подобных методов не останавливает течение болезни и не излечивает пациента навсегда.
Прогноз[править | править код]
Контрактура Дюпюитрена имеет высокую частоту рецидивов. Ситуация усложняется, когда у пациента диагностируется так называемый диатез Дюпюитрена. Термин «диатез» относится к некоторым признакам болезни и указывает на ее особенно тяжелое течение.
Послеоперационный уход[править | править код]
Послеоперационный уход включает в себя иммобилизацию кисти с помощью шины и назначение лекарственных препаратов. Прописывается комплекс упражнений, который направлен на предотвращение скованности суставов. Помимо ЛФК и упражнений на растяжение ладонной фасции, многие хирурги советуют использовать в послеоперационном периоде статические или динамические шины для поддержания подвижности пальцев[7].
Примечания[править | править код]
- ↑ Большая медицинская энциклопедия «Контрактура Дюпюитрена»
- ↑ Dupuitren, G. Retraction permanente des doigts, раr suite d’unе аffесtiоn de l’aponevrose palmair. Lecоns orales de Сliniqе Сhirurgiеаlе / G. Dupuitren // Faties а L’Нotеl-Dieu de Paris. — 1832. — V. 1. — Р. 2 — 24.
- ↑ 1 2 Лечение больных с контрактурой Дюпюитрена (клинические рекомендации) — «Нижегородский научно-исследовательский институт травматологии и ортопедии», А. В. Новиков, С. В. Петров. Нижний Новгород, 2013
- ↑ 1 2 3 4 5 «Обзор результатов лечения контрактуры Дюпюитрена с помощью фасциотомии, апоневротомии и инъекций коллагеназы» — Neal C. Chen, Ramesh C. Srinivasan, Melissa J. Shauver, Kevin C. Chung, American Association for Hand Surgery 1 March 2011 (недоступная ссылка). Дата обращения 6 апреля 2017. Архивировано 6 апреля 2017 года.
- ↑ 1 2 3 «Комплексное хирургическое лечение контрактуры Дюпюитрена» Сиваконь С. В. «Анналы хирургии» № 1 2005 стр 63-71 УДК 616.757.7-007.681-089
- ↑ «Инъекции коллализина как альтернатива хирургическому лечению контрактуры Дюпюитрена» Журнал «Практическая медицина» № 4-1 / 2015 УДК:616.757.7-007.681-08
- ↑ Berger A., Delbruck A., Brenner P., Hinzmann R. Dupuytren’s disease: pathobiochemistry and clinical management. Springer-Velard. — Berlin Heidelberg. — 1994.-220 p
Источник
