Кондиломы уретры код мкб
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Содержание
- Описание
- Симптомы
- Возможные осложнения
- Причины
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
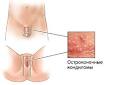
Остроконечные кондиломы.

Клинические проявления остроконечных кондилом
Описание
Остроконечные кондиломы — разновидность кондилом представляют собой маленькие выросты телесного цвета, которые могут появляться на половых органах, вокруг заднего прохода, иногда во рту. Как правило они обусловлены вирусной инфекцией, вызываемой возбудителем — вирусом папилломы человека (ВПЧ).
Симптомы
У подавляющего большинства людей, зараженных ВПЧ (любого типа), он никак не проявляется. Вирус находится под контролем иммунной системы.
Остроконечные кондиломы возникают лишь у 1-2% людей, зараженных ВПЧ «низкого риска». Их возникновение и возможные дальнейшие рецидивы связаны с ослаблением общего и местного иммунитета.
Остроконечные кондиломы обычно возникают в местах, которые травмируются при половых контактах. От момента заражения до появления остроконечных кондилом может пройти от нескольких недель до нескольких лет.
На половых органах появляются бородавчатые образования розового или телесного цвета. Размер элементов – от 1 мм до нескольких сантиметров. Высыпания могут расти, постепенно приобретая вид цветной капусты.
У мужчин остроконечные кондиломы чаще всего возникают на головке полового члена, венце головки, уздечке крайней плоти и внутреннем листке крайней плоти.
У женщин поражается уздечка половых губ, большие и малые половые губы, клитор, наружное отверстие мочеиспускательного канала, преддверие влагалища, девственная плева, влагалище и шейка матки.
Как у мужчин, так и женщин остроконечные кондиломы могут возникать вокруг заднего прохода. Такая локализация высыпаний обычно не связана с анальными половыми контактами. Дело в том, что ВПЧ поражает не ограниченный участок, а большие участки кожи (как правило, это вся кожа половых органов, паховая область, промежность, кожа вокруг заднего прохода).
Течение остроконечных кондилом зависит от иммунной системы. Возможны следующие варианты:
- постепенный рост кондилом (как размеров, так и их количества).
- отсутствие изменений (в течение длительного времени).
- самостоятельное разрешение.
Возможные осложнения
- могут травмироваться и кровоточить.
- могут препятствовать нормальной половой жизни.
- могут беспокоить, как косметический дефект.
- могут вызывать психологический дискомфорт и снижение самооценки.
- могут препятствовать нормальным родам.
Проявления инфекции ВПЧ «высокого риска»:
Инфекция ВПЧ «высокого риска» (16, 18, 31, 33 и 35) в большинстве случаев протекает бессимптомно. Эти типы вируса могут вызывать дисплазию шейки матки, а также увеличивать риск рака шейки матки.
Причины
Возникновение данного заболевания как правило связанно с инфицированием вирусом папилломы человека (ВПЧ). Более чем в 50 % случаев заражение происходит половым путем. Папилломавирусная инфекция гениталий и промежности (ПВИ) — широко распространенное заболевание. Число людей, страдающих данной патологией в мире, за последнее десятилетие возросло более чем в 10 раз. Наиболее типичным проявлением папилломавирусной инфекции являются остроконечные кондиломы аногенитальной области. Частота этого заболевания в России составляет 20—21 случай на 100 000 населения.
Однако следует отметить, что контакт с вирусами папилломы человека не всегда приводит к развитию заболевания. Считается, что развитие вирусной инфекции происходит на фоне снижения реактивности гуморального иммунитета.
В большинстве случаев клинические проявления развиваются при наличии предрасполагающих факторов, к которым относятся:
• молодой возраст, возраст пациентов преимущественно от 17 до 33 лет, наиболее часто болеют в возрасте 20—24 года;
• ранняя половая активность, частая смена партнеров, незащищенные половые контакты, анальный секс;
• наличие сексуальных партнеров, вступавших в сексуальные контакты с больными аногенитальными кондиломами.
Больные остроконечными аногенитальными кондиломами являются источником инфекции. Примерно у 65 % пациентов клинические признаки заболевания возникают в течение 90 суток с момента полового контакта с партнером, инфицированным ВПЧ.
Существует ряд клинических исследований, доказывающих связь инфицирования ВПЧ и повышение риска возникновения злокачественных новообразований.
Лечение
При данной патологии лечение сочетает как консервативную терапию, так и хирургические методы лечения. Однако следует отметить, что в большинстве случаев лечение носит симптоматический и общеукрепляющий характер. Этиотропная терапия данного заболевания заключается в эрадикации вируса папиломы человека. Что затрудняется полиморфностью вируса, и высокой стоимостью этиотропной терапии.
Основные медуслуги по стандартам лечения | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
Рубрика МКБ-10: A63.0
МКБ-10 / A00-В99 КЛАСС I Некоторые инфекционные и паразитарные болезни / A50-A64 Инфекции, передающиеся преимущественно половым путем / A63 Другие болезни, передающиеся преимущественно половым путем, не классифицированные в других рубриках
Определение и общие сведения[править]
Папилломавирусная инфекция гениталий (ПВИ)
Эпидемиология
По данным МЗСР РФ за 2001 г., заболеваемость наиболее известной формы ПВИ — остроконечных кондилом — 26 на 100 000 населения. В мире около 300 млн инфицированных ВПЧ. Папилломавирусная инфекция гениталий выявлена у 30,3% населения европейской части РФ.
Пик заболеваемости ПВИ половых органов регистрируют у 15-25 летних сексуально активных женщин. Через три года после начала половой жизни 70% женщин инфицированы ВПЧ. Частота ПВИ прямо пропорциональна числу половых партнёров.
Международное агентство по исследованию рака объявило ВПЧ типов 16 и 18 канцерогенными факторами, а типов 31, 33 и 35 — возможными канцерогенами.
Этиология и патогенез[править]
Возбудитель — Вирус папилломы человека (ВПЧ).
Известно более 100 типов ВПЧ, подробно описано около 80 типов. Из всех идентифицированных типов 34 поражают аногенитальную область.
ВПЧ относится к семейству паповавирусов, к группе ДНК-содержащих вирусов с двухцепочечной ДНК. Геном ВПЧ функционально делят на два основных фрагмента: поздний (L) и ранний (Е). Ранний участок составляет около 70% генома и контролирует реализацию двух его основных функций: репродукцию вируса и трансформацию поражённых клеток.
Патогенез
Вирус папилломы человека (ВПЧ) — мукозотропные высококонтагиозные вирусы с инкубационным периодом 1-8 мес.
Передача ВПЧ происходит при непосредственном контакте кожных покровов и слизистых оболочек, преимущественно при половом контакте (в том числе нетрадиционном): ВПЧ-носители передают половому партнёру в 46-67% случаев, причём при гомосексуальных контактах в 5-10 раз чаще, чем при гетеросексуальных. Кроме того, ВПЧ передаётся от матери к плоду, вызывая папилломатоз гортани плода; поражает клетки трофобласта, приводя к спонтанным абортам. Не исключена возможность контактной трансмиссии ВПЧ через руки и медицинские инструменты.
Вирус папилломы человека (ВПЧ) попадает в клетки слизистых оболочек и (или) кожных покровов при контакте через микроповреждения и поражает базальные слои эпителия.
В заражённых клетках вирусный геном может существовать в двух формах: эписомальной (вне хромосом) и интегрированной в клеточный геном. Интеграция вирусной ДНК ведёт к нестабильности клеточного генома и хромосомным нарушениям.
Присутствуя в макроорганизме, вирусы не всегда вызывают заболевание. Установлено транзиторное и постоянное носительство ВПЧ. На трансформацию латентного носительства ВПЧ в клинические и субклинические формы влияют следующие факторы:
- вирусный фактор (типы 16 и 18 персистируют в организме дольше, чем низкоонкогенные);
- иммунологическая реакция организма женщины на внедрение вируса (генетически детерминированная или приобретённая под влиянием факторов окружающей среды);
- кофакторы опухолевой трансформации (гормональный фон и курение).
Носительство ВПЧ не пожизненное. По данным ВОЗ (1997), при отсутствии отягощающих факторов в течение 3 лет ПИП низкой степени, содержащие ВПЧ, подвергаются регрессии в 50-62% наблюдений. У 70% молодых ВПЧ-инфицированных женщин ДНК ВПЧ перестают обнаруживать на протяжении первых 24 месяцев наблюдения, у пожилых пациенток ВПЧ персистирует более продолжительное время. Скорость элиминации зависит от иммунореактивности клеток организма хозяина и значительно снижается при инфицировании несколькими типами ВПЧ.
Клинические проявления[править]
Клиникоморфологическая классификация ВПЧ-ассоциированных поражений нижнего отдела половых органов:
Клинические формы (видимые невооружённым глазом):
-Экзофитные кондиломы (остроконечные типичные, папиллярные, папуловидные).
-Симптоматические ЦИН.
Субклинические формы (невидимые невооружённым глазом и бессимптомные, выявляемые только при кольпоскопии и/или при цитологическом или гистологическом исследовании):
-Плоские кондиломы (типичная структура с множеством койлоцитов).
-Малые формы (различные поражения многослойного плоского и метапластического эпителия с единичными койлоцитами).
-Инвертирующие кондиломы (с локализацией в криптах).
-Кондиломатозный цервицит/вагинит.
Латентные формы (обнаружение ДНК ВПЧ при отсутствии клинических, морфологических или гистологических изменений):
-ЦИН или ПИП:
-ЦИН I (ПИП низкой степени) — слабовыраженная дисплазия +/- койлоцитоз, дискератоз;
-ЦИН II (ПИП высокой степени) — выраженная дисплазия +/- койлоцитоз, дискератоз;
-ЦИН III или CIS — тяжёлая дисплазия или карцинома in situ +/- койлоцитоз, дискератоз;
-микроинвазивная плоскоклеточная карцинома.
Клиническая картина обусловлена типом вируса и состоянием иммунитета.
ПВИ половых органов — полиморфная многоочаговая патология кожи и слизистых оболочек нижнего отдела полового тракта.
Экзофитные кондиломы могут быть бессимптомными или сопровождаться такими симптомами, как зуд, бели, болезненность. Во время беременности наблюдают склонность к росту кондилом, после родов — к спонтанной регрессии.
Субклинические формы ПВИ обычно бессимптомны, в редких случаях наблюдают зуд, жжение, бели.
Малые формы ПВИ характеризует небольшая выраженность цитопатического действия ВПЧ (наличие единичных койлоцитов) на фоне различных изменений многослойного плоского и метапластического эпителия, включая гипер и паракератоз, гиперплазию базального слоя, акантоз, цервицит. Предполагают, что малые формы ПВИ — одна из стадий развития или регресса плоской кондиломы.
Латентные формы ПВИ (бессимптомное вирусоносительство) выявляют при обследовании здоровых женщин или пациенток, обратившихся по поводу другого заболевания.
Аногенитальные (венерические) бородавки: Диагностика[править]
Клиниковизуальный метод
Локализация очагов ПВИ: шейка матки, влагалище, вульва, промежность, перианальная область, уретра и другие эпителиальные покровы половых органов.
По визуальнокольпоскопическим характеристикам различают остроконечные, папиллярные и папуловидные кондиломы, их объединяют под общим термином «экзофитные кондиломы». Макроскопически экзофитные формы ПВИ имеют различную величину: от пятна с мелкой точечностью и низким шиповидным выпячиванием до обширных опухолей типа гигантских кондилом.
Симптоматические ЦИН определяют невооружённым глазом, они представлены участками выраженного ороговения (в виде белёсых бляшек), экзофитными образованиями или изъязвлениями.
При кондиломатозном цервиците и вагините при осмотре отмечают волнистую (негладкую) поверхность эпителия шейки матки и влагалища.
Субклинические формы диагностируют при кольпоскопическом и цитологическом исследованиях.
Расширенная кольпоскопия
Специфического комплекса кольпоскопических признаков ПВИ нет. Наиболее характерными кольпоскопическими признаками субклинических форм ПВИ считают: ацетобелый эпителий, мозаика, пунктация, атипичная зона трансформации (см. компактдиск).
Выраженные (грубые) кольпоскопические признаки ПВИ:
-грубая лейкоплакия;
-грубые мозаика и пунктация.
Малые кольпоскопические признаки ПВИ:
-тонкая лейкоплакия;
-нежные мозаика и пунктация.
При кондиломатозном цервиците и вагините после окраски Люголя раствором с глицерином© поражённый участок эктоцервикса окрашивается в виде белёсой точечности — «манной крупы».
Цитологическое исследование
Основной цитологический признак ПВИ — наличие в мазке клеток с койлоцитозом и дискератозом. Обнаружение в мазке клеток с дискариозом предполагает наличие ЦИН. Койлоциты образуются в тканях в результате цитоспецифического эффекта ВПЧ и представляют собой клетки многослойного плоского эпителия промежуточного типа с увеличенными ядрами и обширной околоядерной зоной просветления за счёт дегенеративных изменений и некроза разрушенных цитоплазматических органелл.
Лабораторные исследования
Для идентификации и типирования ВПЧ целесообразно использовать ПЦР с типоспецифическими и видоспецифическими праймерами для количественной оценки риска малигнизации — тест Digene Capture. Метод Digene Hybrid Capture II (метод «двойной генной ловушки») позволяет определить ту критическую концентрацию вируса (вирусную нагрузку), которая напрямую связана с риском малигнизации. При показателях уровня ДНК ВПЧ выше 5000 геномов вероятность развития РШМ высока. Метод позволяет обнаружить всю группу онкогенных типов ВПЧ. Для Digeneтеста пригоден клеточный материал, взятый с помощью щёточкиэндобранша, препарат на предметном стекле для цитологического исследования, а также биоптаты.
-Выявление сопутствующих генитальных инфекций и дисбиоза влагалища.
-Прицельная биопсия шейки матки и выскабливание слизистой оболочки цервикального канала с гистологическим исследованием показаны:
- при выявлении атипии при цитологическом исследовании;
- при выраженных кольпоскопических признаках ПВИ (независимо от данных типирования ВПЧ);
- при слабовыраженных кольпоскопических признаках ПВИ в сочетании с высокоонкогенными типами ВПЧ.
Дифференциальный диагноз[править]
Экзофитные кондиломы дифференцируют с другими кожными заболеваниями (широкими кондиломами при сифилисе, плоскоклеточными кондиломами, псориазом, контагиозным моллюском и др.), небольшие кондиломы у входа во влагалище — с разрастаниями гимена.
Субклинические формы дифференцируют с доброкачественными процессами вульвы (воспалительными и дистрофическими).
Аногенитальные (венерические) бородавки: Лечение[править]
Пациентки с латентной формой ПВИ в лечении не нуждаются. Таким больным показано наблюдение, кратность которого зависит от наличия или отсутствия персистенции высокоонкогенных типов ВПЧ.
Пациентки с ЦИН III и CIS должны лечиться и наблюдаться у онкогинеколога.
Показаниями к лечению являются клинические, субклинические формы ПВИ, ЦИН и РШМ. Выбор тактики лечения дифференцирован в зависимости от результатов обследования, характера и локализации очагов ПВИ. Полного излечения от ПВИ в настоящее время достичь невозможно.
Цели лечения
-Деструкция экзофитных кондилом и атипически изменённого эпителия.
-Коррекция иммунного гомеостаза.
-Лечение сопутствующих генитальных инфекций и дисбиоза влагалища.
-Лечение половых партнёров.
Показания к госпитализации
Для биопсии, для хирургического лечения.
В большинстве случаев лечение проводят амбулаторно или в стационаре одного дня.
Немедикаментозное лечение
Для деструкции атипически изменённого эпителия применяют физические методы (диатермо крио, лазерный и радиоволновый методы), в ряде случаев — химическую коагуляцию и лечение цитотоксическими препаратами.
Деструкцию экзофитных кондилом проводят после локальной инфильтрационной анестезии 0,5% раствором лидокаина (или в виде спрея).
Эффективность деструктивных методов 45-97%, частота рецидивирования достигает 50%.
Медикаментозное лечение
Показаниями к иммуномодуляции и противовирусной терапии являются рецидивы ПВИ, обширные и множественные поражения.
Иммуномодулирующие препараты
Иммуномодулирующие препараты (системного и локального действия) при ПВИ гениталий применяются как в монотерапии, так и в сочетании с деструктивными методами. Иммуномодулирующую терапию проводят под контролем иммунограммы. Применяют интерфероны и их индукторы, синтетические иммуномодуляторы, иммуноглобулины. Патогенетически обоснованным является применение иммуномодуляторов с противовирусным и антипролиферативным действием. Иммуномодуляторы применяются за 10 дней до деструкции патологического очага. По показаниям второй курс иммуномодулирующей терапии проводят после деструкции экзофитных кондилом и атипически изменённого эпителия. Иммуномодулирующие и противовирусные препараты не рекомендуют применять во время беременности и лактации.
Противовирусные препараты
Инозин пранобекс по 2 таблетке (1000 мг) 3 раза день 14-28 дней в монотерапии при лечении остроконечных кондилом и папилломатоза. В комбинации с деструктивными методами лечения остроконечных кондилом или лечением цитотоксическими препаратами назначают по 2 таблетке (1000 мг) 3 раза день в течение 5 дней (3 курса с перерывами в 1 мес). При ЦИН IIII, ассоциированных с ВПЧ 16 и 18 типов, препарат применяют в комбинации с деструктивными методами лечения по 2 таблетки (1000 мг) 3 раза день в течение 10 дней; проводят 3 курса с интервалами в 10-14 дней.
Хирургическое лечение
Показано при гигантских экзофитных кондиломах и ЦИН.
Прогноз
При адекватном лечении прогноз благоприятный.
Профилактика[править]
Барьерные методы контрацепции.
Вакцинация против высокоонкогенных типов ВПЧ группы риска развития РШМ.
Целенаправленное консультирование женщин из групп риска развития ПВИ.
Отказ от курения.
Прочее[править]
Показания к консультации других специалистов
-Дерматовенеролог — при наличии экзофитных кондилом атипичного вида.
-Иммунолог — при рецидивирующих и обширных повреждениях.
-Онкогинеколог — пациенткам с ЦИН III.
Источники (ссылки)[править]
Гинекология [Электронный ресурс] / Под ред. В.И. Кулакова, И.Б. Манухина, Г.М. Савельевой — М. : ГЭОТАР-Медиа, 2011. — https://www.rosmedlib.ru/book/ISBN9785970418970.html
Дополнительная литература (рекомендуемая)[править]
Действующие вещества[править]
- Имиквимод
- Интерферон альфа-2a
- Подофиллотоксин
- Поликрезулен
- Тетрагидроксиглюкопиранозилксантен
- Фенол/трикрезол
Источник
