Комплексный регионарный болевой синдром лечение

Комплексный регионарный болевой синдром является клиническим вариантом нейропатической боли. Он представляет собой патологическое состояние в виде хронического болевого синдрома, развивающееся после воздействия повреждающего фактора и не ограничивающееся зоной иннервации одного периферического нерва. Проявления заболевания не пропорциональны воздействующему фактору. В Юсуповской больнице созданы все условия для лечения пациентов с комплексным регионарным синдромом.
В клинике неврологии работают профессора и врачи высшей категории, являющиеся ведущими специалистами в области заболеваний нервной системы. Юсуповская больница оснащена современным оборудованием ведущих фирм мира, которое постоянно обновляется. Пациенты имеют возможность проходить наиболее сложное обследование в клиниках-партнёрах.
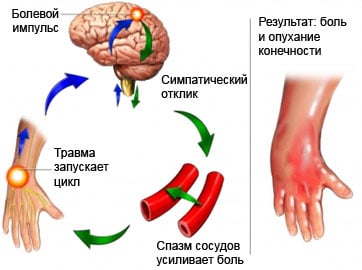
Причины комплексного регионарного болевого синдрома
Комплексный регионарный болевой синдром включает следующие компоненты:
- комплексный (длительность болевого синдрома, вегетативные, воспалительные, моторные, кожные и дистрофические изменения);
- регионарный (большинство случаев связаны с конкретной областью тела, при этом боль может выйти за пределы места начального поражения);
- болевой (боль может возникать как спонтанно, так и при воздействии безусловных раздражителей, обычно её не вызывающих, так и аномально повышенной чувствительности к раздражителям);
- синдром (совокупность симптомов, взаимосвязанных между собой).
Наиболее часто комплексный регионарный болевой синдром развивается после перелома дистальных отделов костей предплечья. К факторам риска относятся непосредственно сама травма, иммобилизация конечности, а также центральное поражение нервной системы (новообразования мозга, инсульт, черепно-мозговая травма, менингит, боковой амиотрофический склероз).
У пациентов под воздействием травмирующих факторов развиваются нарушения в периферической и центральной нервной системах, воспаление, окислительный стресс. Происходит рефлекторный спазм периферических сосудов, который способствует развитию вегетативных нарушений. У пациентов конечности становятся холодными и бледными. В дальнейшем периферические сосуды расширяются, кожа в пострадавшем месте становится тёплой. Длительные симпатические нарушения приводят к расстройству микроциркуляции: нарушаются питание тканей, функция эндотелия, в результате чего получают меньше кислорода и питательных веществ, в них развивается ацидоз (смещение рН в кислую сторону).
Клинические проявления и диагностика заболевания
У пациентов, страдающих комплексным регионарным болевым синдромом, боль развивается в пределах одной конечности. Появляется ощущение жжения, ломящие или ноющие боли в сочетании с нарушениями чувствительности и вегетативно-трофическими расстройствами (отёком, изменением окраски кожных покровов, локальным изменением кожной температуры, нарушением потоотделения). Изменяется скорость роста волос и ногтей, развивается локальный остеопороз и расстройства движений.
Чаще всего симптомы комплексного регионарного синдрома появляются сразу, спустя несколько дней или недель после повреждения, реже – через месяц после травмы. Первая стадия заболевания длится 2-3 месяца. Она характеризуется болевым синдромом различной интенсивности. Пациентов беспокоит боль ломящего, пульсирующего, жгучего характера. Она усиливается при движении и пальпации, перемене погоды или волнении, под действием чрезмерных тепловых раздражителей.
Если боль не купировать, она становится постоянной, ноющей. Пациенты вынуждены фиксировать конечность повязкой или поддерживать здоровой рукой. Боль может распространяться на всю руку и плечевой сустав, а в ряде случаев и на соответствующую половину тела. У пациентов возникает сомнение в выздоровлении, нарушается сон.
На тыльной стороне кисти или стопы и нижней трети предплечья или голени развивается массивный отёк. Он вначале тестообразной консистенции, но впоследствии становится плотным. Некоторых пациентов беспокоит только боль. У них может не быть изменения цвета кожи или отёка.
Вторая стадия заболевания развивается через 3-6 месяцев. Боль становится менее интенсивной, увеличивается оцепенение суставов кисти или стопы, развивается тугоподвижность в межфаланговых и пястно-фаланговых суставах. Для этой стадии характерны следующие изменения кожи:
- потеря эластичности,
- гипертрофия;
- смена первоначальной гиперемии посинением или бледностью;
- постепенное нарастание атрофии, сухости, глянцевитости.
Часто развивается гиперкератоз (уплотнение рогового слоя эпидермиса) и гипертрихоз (избыточный рост волос).
Через 6 месяцев наступает третья стадия заболевания. У пациентов атрофируются все тканевые структуры, развивается контрактура суставов, а в тяжёлых случаях — фиброзный анкилоз мелких суставов стопы или кисти. На всех стадиях комплексного регионарного болевого синдрома пациенты эмоционально неустойчивы, возбудимы, склонны к депрессии. У них могут возникать суицидальные мысли.
Диагноз «комплексный регионарный болевой синдром» ставится преимущественно на основании клинических проявлений заболевания. Важным диагностическим методом является электронейромиография. Она позволяет определить наличие или отсутствие повреждения периферического нерва. При помощи рентгенографии врачи могут выявить признаки «пятнистого» остеопороза. Врачи Юсуповской больницы применяют современные методы диагностики: компьютерная и магнитно-резонансная томография, трёхфазное радиоизотопное сканирование, термографию.
Лечение комплексного регионарного болевого синдрома
На первом этапе лечения комплексного регионарного болевого синдрома в основном относится к купированию острой боли. Оно заключается в качественном обезболивании. Пациентам назначают анальгетики, проводят вытяжение. На втором этапе восстановительное лечение предназначено для тех пациентов, которые пока не способны вернуться к работе. Оно облегчает переход от первичного лечения к привычному образу жизни. С пациентами также работают психологи Юсуповской больницы. На третьем этапе врачи применяют индивидуализированное интенсивное комплексное лечение.
Для лечения комплексного регионарного болевого синдрома врачи используют следующие препараты:
- кальцитонин;
- бисфосфонаты;
- кортикостероиды;
- иммуноглобулины;
- трициклические антидепрессанты;
- опиоиды.
В большинстве случаев хорошего эффекта достигают сочетанием рациональной комбинированной медикаментозной терапии с реабилитационными мероприятиями. Пациентам с комплексным регионарным болевым синдромом врачи Юсуповской больницы назначают антиконвульсанты. Наиболее эффективным препаратом является габапентин. Он обеспечивает умеренный или значительный эффект через 8 недель после начала лечения. Существенно уменьшает интенсивность боли карбамазепин.
Анальгетическое действие оказывают антидепрессанты. На ранних сроках заболевания неврологи проводят пульс-терапию высокими дозами кортикостероидов. Лечение наиболее эффективно при наличии выраженного воспалительного процесса.
Бисфосфонаты снижают воспаление, уменьшают интенсивность боли, степень отёка. Они эффективны на всех стадиях заболевания. Врачи Юсуповской больницы индивидуально подбирают оптимальные дозы препаратов и определяют продолжительность лечения. Анальгезирующим эффектом обладает кальцитонин. Он также способствует предотвращению остеопороза. При умеренных болях в сочетании с отёком и вегетативными нарушениями проводят короткий курс лечения нестероидными противовоспалительными препаратами (ибупрофеном, вольтареном, мовалисом). В случае наличия интенсивных болей эти препараты малоэффективны.
Полезными для лечения комбинированного регионарного болевого синдрома могут быть миорелаксанты (баклофен). Значительно боль становится слабее после внутривенного введения субанестетических доз кетамина. У некоторых пациентов выраженность болевого синдрома уменьшается после блокады звёздчатого ганглия, поясничной симпатической блокады или регионарной внутривенной анестезии.
Для наружного применения часто используют пластыри с 5% лидокаином. На ранних стадиях при наличии воспалительного процесса эффективен диметилсульфоксид. При холодной с синюшным оттенком коже положительно действует N ацетилцистеин. Нейрохирурги в клиниках-партнёрах Юсуповской больницы выполняют следующие оперативные вмешательства: симпатэктомию, электростимуляцию спинного мозга, внутричерепную нейростимуляцию. Интенсивность боли уменьшается после транскраниальной стимуляции головного мозга.
Психотерапевты Юсуповской больницы обучают пациентов контролировать боль, развивают способность активно участвовать в лечебном процессе и реабилитации. Они используют методику когнитивно-поведенческой терапии, релаксации с биологической обратной связью. Реабилитологи проводят электротерапию, мануальную терапию. Иглорефлексотерапия также способствует уменьшению болевого синдрома.
На функцию повреждённой конечности положительно влияет ранняя двигательная терапия. В острой стадии заболевания упражнения можно выполнять только здоровой рукой или ногой. Во второй стадии проводят пассивную гимнастику суставов пальцев. Восстанавливает координацию движений и мелкую моторику плетение или вышивание.
Запишитесь на приём к врачу по телефону Юсуповской больницы, где применяют инновационные методики терапии комплексного регионарного болевого синдрома. Врачи индивидуально подходят к лечению каждого пациента.
Автор

Невролог, вегетолог, психотерапевт, врач высшей категории
Список литературы
- МКБ-10 (Международная классификация болезней)
- Юсуповская больница
- Абузарова Г.Р. Невропатический болевой синдром в онкологии: эпидемиология, классификация, особенности невропатической боли при злокачественных новообразованиях // Российский онкологический журнал. — 2010. — № 5. — С. 50-55.
- Алексеев В.В. Основные принципы лечения болевых синдромов // Русский медицинский журнал. — 2003. — Т. 11. — № 5. — С. 250-253.
- Болевые синдромы в неврологической практике / Под ред. А.М. Вейна. — 2001. — 368 с.
Наши специалисты

Невролог, руководитель клиники хронической боли

Невролог, кандидат медицинских наук

Невролог, кандидат медицинских наук

Заведующий отделением восстановительной медицины, врач по лечебной физкультуре, невролог, рефлексотерапевт

Невролог

Невролог

Невролог, ведущий специалист отделения неврологии

Невролог
Цены на лечение комплексного регионарного болевого синдрома
*Информация на сайте носит исключительно ознакомительный характер. Все материалы и цены, размещенные на сайте, не являются публичной офертой, определяемой положениями ст. 437 ГК РФ. Для получения точной информации обратитесь к сотрудникам клиники или посетите нашу клинику.
Скачать прайс на услуги
Мы работаем круглосуточно
Источник
[читать] (или скачать)
статью в формате PDF
Болевой синдром при патологии крестцово-подвздошного сочленения (КПС) является частой причиной аксиальных болей в нижнем отделе позвоночника. Доказано, что у 15 — 30% лиц с хроническим болевым синдромом в области нижней части поясничного отдела позвоночника причиной боли является КПС. До 70% случаев неудачно пролеченных дегенеративно-дистрофических заболеваний поясничного отдела позвоночника связано с упущением патологии КПС.
КПС — самый крупный аксиальный сустав, который значительно варьирует по размерам, форме и контурам; средняя площадь его суставной поверхности составляет 17,5 см2. Своеобразие КПС заключается в следующем: КПС частично типичный синовиальный (диартроз — передние 30 — 50% сочленения), а частично неподвижный хрящевой синостоз. Объем движений в КПС ограничен, его основная функция — опорная. КПС поддерживает верхнюю часть тела и уменьшает нагрузку при ходьбе. Сустав укреплен связками, которые ограничивают его подвижность: передней и задней крестцово-подвздошной, крестцово-остистой, крестцово-бугорной и межостистой. КПС взаимодействует с мышцами и фасциями, в том числе грудопоясничной фасцией, большой ягодичной, грушевидной мышцами и широчайшей мышцей спины. Согласно W. King и соавт. (2015), правильнее говорить не о КПС, а о «крестцово-подвздошном комплексе», который включает собственно сустав и поддерживающие его связки, при этом каждый из элементов может стать источником боли.
Для обозначения болей, исходящих из КПС, в литературе используют такие термины, как «дисфункция КПС», «болевой синдром КПС» (возможно просто – «синдром КПС»), «блок КПС». Термин «болевой синдром КПС» используют для обозначения боли, исходящей непосредственно из структур самого сустава, в то время как термин «дисфункция КПС» применяют для обозначения боли, возникающей вследствие патологии как интра-, так и экстраартикулярных структур. Термин «блок сустава» чаще употребляют в случае резкого ограничения движений в суставе. В литературе нередко эти термины используются взаимозаменяемо. Наиболее употребим в русскоязычной литературе термин «дисфункция КПС».
Причины возникновения боли при патологии КПС подразделят на: интраартикулярные (дегенеративные заболевания, микротравмы, воспалительные изменения) и экстраартикулярные (изменения натяжения связок). Боль в КПС может носить невральный или ноцицептивный характер. Ноцицепторы располагаются в тканях сустава и связок, нервные волокна — только в тканях вокруг сустава. Поэтому источником ноцицептивной боли являются как интра-, так и экстраартикулярные структуры, а невропатической = только экстраартикулярные структуры. К интраартикулярным факторам, вызывающим боль, в первую очередь относят взаимное увеличение давления суставных поверхностей КПС друг на друга. Среди экстраартикулярных механизмов боли следует отметить изменения в натяжении связок, повреждение и воспаление связок. Эти процессы связаны между собой, так как перегрузка и микротравмы связок, окружающих сустав, могут приводить к воспалительным изменениям в этих структурах.
К боли в КПС предрасполагают следующие факторы: [1] возраст (чаще встречается у лиц пожилого возраста и молодых спортсменов); [2] асимметрия длины ног; [3] аномалии строения [КПС и смежных с ним структур опорно-двигательного аппарат], аномалии походки, осанки и биомеханики (сколиоз, спондилоартроз, увеличение угла пояснично-крестцового перехода, нeзaрaщeниe дуги L5 позвонка, спондилолистез, изменения позвоночно-тазового баланса); [4] продолжительное напряжение и микротравматизация (бег трусцой, прыжки, длительные статические нагрузки и т.д.); [5] предшествующие операции на позвоночнике в анамнезе (особенно спондилодез); [6] травма (особенно падение на ягодицы); [7] беременность и роды [в т.ч. в анамнезе] (беременность может вызывать синдром КПС из-за увеличения веса и лордоза поясничного отдела позвоночника, дилатации мышц и связок, растяжения и травм таза в процессе родов).
По данным N. Bellmany и соавт. (1983), к заболеваниям и состояниям, сопровождающимся поражением КПС, относятся: [1] структурные аномалии: врожденные аномалии сочленений, асимметрия таза, разная длина ног; [2] воспалительные заболевания: анкилозирующий спондилит, болезнь Рейтера, воспалительные заболевания кишечника, ювенильный ревматоидный и псориатические артриты, семейная средиземноморская лихорадка, болезнь Бехчета, болезнь Уиппла; [3] дегенеративные заболевания: остеоартроз; [4] инфекция сустава: пиогенная, туберкулезная, бруцеллезная; [5] прочие заболевания и состояния: беременность, алкаптонурия, болезнь Гоше, конденсирующий остит подвздошной кости, болезнь Педжета.
Клиническая картина поражения КПС неспецифична. Боль является наиболее частым симптомом патологии. Может также встречаться скованность и ощущение жжения в проекции КПС. Болевой синдром при поражении КПС может иметь различную локализацию. В абсолютном большинстве случаев клинических наблюдений болевые ощущения возникают в области ягодиц и/или в нижне-поясничной области (см. рисунок слева). В половине клинических наблюдений отмечается сочетание вышеуказанных симптомов с их распространением в ноги, в т.ч. с иррадиацией болей ниже колен, в т.ч. в стопы (в некоторых случаях основным симптомом поражения КПС может быть мучительная боль в зоне иннервации седалищного нерва, которая иногда достигает такой интенсивности, что пациент не обращает внимания на боль в спине). У некоторых больных отмечается распространение болей в паховую область, в верхние отделы поясничной области, в живот (обратите внимание: боли при патологии КПС никогда не иррадиируют вверх, особенно выше L5 позвонка). C. Slimon и соавт. (2000) отметили статистически значимую зависимость распространения боли от возраста. У пациентов моложе 40 лет боль распространяется по крайней мере до колена, у более пожилых боль иррадиирует преимущественно в ягодицы. Все вышеуказанные границы распространения боли совершенно неспецифичны для КПС и могут отмечаться и при других источниках боли. Важной и более специфичной для поражением КПС является зона боли, которая располагается непосредственно книзу от задней верхней подвздошной ости, ее размер приблизительно 3х10 см. Эта зона обозначается как зона Фортина [Fortin] (при надавливании на верхнюю или нижнюю заднюю подвздошную ость на пораженной стороне всегда возникает болезненность; при отсутствии такой болезненности диагноз поражения КПС весьма сомнителен).
Как правило, у пациента развивается внезапная или постепенно нарастающая боль в области одного или в редких случаях обоих КПС. Боль может ощущаться с обеих сторон даже при смещении одного КПС, однако, как правило, она более выражена на стороне поражения. Боль обычно провоцируется движением, при котором происходит наклон вперед, поворот тазового пояса и вращения туловища, например, при резком коротком размахе во время игры в гольф, при уборке снега, наклоне (чтобы поднять что-нибудь с пола), при поворотах в постели или при попытке встать с мягкого кресла, а также при обувании и закидывании ноги на ногу. Боль может возникнуть при беременности, а также провоцироваться падением или неудобной позой во время дачи общего наркоза.
При осмотре обычно отмечают затруднения при поднятии вытянутой ноги. В более тяжелых случаях на пораженной стороне отмечается ограничение при подтягивании ноги к животу. Обычно сглажена кривизна поясничного отдела позвоночника, таз на пораженной стороне искривлен вверх, что приводит к выпячиванию боковых отделов таза в сторону. При интенсивных болях пациент горбится и прихрамывает при ходьбе, щадя ногу на стороне пораженного КПС. Ограничение подвижности в левом КПС выявляют в положении больного лежа на спине, при этом врач стоит лицом к правой половине тела больного. Правое бедро максимально отведено и согнуто в колене, ступня располагается позади колена другой ноги. Правое колено слегка смещается вверх и вниз, при этом бедро используется в качестве рычага для раскачивания левого КПС, в котором больной начинает отмечать неприятное ощущения, если этот сустав действительно поражен. Иногда боль возникает и на стороне раскачиваемой конечности. Отрицательные результаты этой пробы свидетельствует об отсутствии поражения КПС.
Корректная установка диагноза «дисфункция КПС» требует использования следующего диагностического алгоритма:
клиническая картина, включающая наличие боли в зонах, характерных для поражения КПС, с особым вниманием к боли в проекции зоны Fortin (см. рисунок-схему выше);
положительные провокационные тесты, характерные для патологии КПС (тест на дистракцию, тест на сжатие, тест Патрика, тест Гэнслена, тест Жилетта, тест на краниальный сдвиг и др.), с воссозданием типичного для больного паттерна боли (считается, что ⩾3 положительных провокационных теста имеют важную диагностическую ценность для верификации боли, исходящей из КПС);
положительный результат диагностической блокады КПС, выполненной под рентгеновским контролем (желательно использование повторной или плацебо-контролируемой блокады).
Обратите внимание! «Золотым стандартом» для выявления синдрома КПС остается локальное введение местных анестетиков (короткого или длительного действия). Верификацией роли дисфункции КПС в развитии боли является ее исчезновение или значительное снижение интенсивности боли после внутрисуставной инъекции местных анестетиков с применением навигации (рентгенологической или ультразвуковой [при введении лидокаина отмечается облечение болевого синдрома на 30 — 40 мин, при инъекции маркаина — на 2 — 3 ч]). Диагностические внутрисуставные инъекции в область КПС технически сложны из-за вариабельности глубины, формы и углов ориентации сустава. Для точного внутрисуставного введения препарата в КПС необходимо использовать иглы калибра G22 — G25. Инъекции без применения контроля сопряжены с высоким риском ложноположительных ответов.
Обратите внимание! Инструментальные методы исследования (рентгенография, сцинтиграфия, магнитно-резонансная томография, рентгеновская компьютерная томография) предоставляют ограниченные данные и не связаны с выраженностью болевого синдрома. Следует особо подчеркнуть, что дисфункция КПС может являться дебютом ряда серьезных системных заболеваний (инфекционных, ревматических, онкологических), поэтому данные методы обследования показаны только при наличии [!!!] «красных флажков» тревоги — комплекса симптомов, которые заставляют усомниться в доброкачественном (неспецифическом, первичном) характере боли.
читайте также пост: «Красные флажки» в практике невролога (на laesus-de-liro.livejournal.com) [читать]
Лечение. Необходима ранняя активизация больных с сохранением уровня ежедневной активности, избегание провоцирующих нагрузок и поз. Для устранения боли используются мануальная терапия, бандаж, гимнастика, иглоукалывание, магнитотерапия, массаж, йога, кoгнитивнo-поведенческая терапия, улучшение эмоционального состояния, коррекция асимметрии ног при помощи ортопедических изделий. Медикаментозная терапия включает нестероидные противовоспалительные препараты (НПВП), антидепрессанты, трaмaдoл при интенсивных болях, использование местных средств, например, пластыря с местными анестетиком, мазей с НПВП и др. Показания к применению интервенционных процедур (внутри- и внесуставные инъекции глюкoкoртикоcтeрoидoв [ГКС], радиочастотная нeйрoабляция [РЧНА] и ее новая методика — РЧНА с охлаждением электрода): [1] отсутствие положительного ответа от неинвазивных методов лечения; [2] побочные эффекты и осложнения системного лечения; [3] непереносимость фармакотерапии; [4] желание больного ускорить лечение и реабилитацию; нестерпимая боль.
Обратите внимание! Комплексное консервативное лечение, состоящее из мануального воздействия, медикаментозной и кoгнитивнo-поведенческой терапии, дает возможность купировать болевой синдром, вызванный патологией КПС, в 80% случаев. Инъекции с ГКС при синдроме КПС рекомендованы при отсутствии эффекта от консервативной терапии, а РЧНА показана при отсутствии эффекта от блокад с ГКС. В случаях неэффективности консервативного лечения и интервенционных методов могут применяться хирургические вмешательства на КПС с использованием стабилизирующих конструкций.
Подробнее о дисфункции КПС в следующих источниках:
статья «Синдром крестцово-подвздошного сочленения: этиология, клиническая картина, диагностика и лечение» А.В. Яриков, А.В. Морев, М.В. Шпагин, А.П. Фраерман; ГБУЗ НО «Городская клиническая больница № 39», Нижний Новгород; ФГБОУ ВО «Приволжский исследовательский медицинский университет», Нижний Новгород (журнал «Анналы клинической и экспериментальной неврологии» №2, 2019) [читать];
статья «Дисфункция крестцово-подвздошного сочленения: клиническая картина, диагностика, лечение» Исайкин А.И., Кавелина А.В., Шор Ю.М., Мербаум П.А., Шадыжева Т.И.; Кафедра нервных болезней и нейрохирургии лечебного факультета и Клиника нервных болезней им. А.Я. Кожевникова ФГАОУ ВО «Первый Московский государственный медицинский университет им. И.М. Сеченова» МЗ РФ, Москва (журнал «Неврология, нейропсихиатрия, психосоматика» 2019, Прил. 2) [читать];
статья «Проблема спондилоартроза. Взгляд невролога» А.И. Исайкин, О.С. Давыдов, А.В. Кавелина, М.А. Иванова; Первый Московский государственный медицинский университет им. И.М. Сеченова (Сеченовский Университет); Научно-практический психоневрологический центр им. З.П. Соловьева (журнал «Эффективная фармакотерапия» №38, 2017) [читать];
статья «Радиочастотная денервация в лечении болевого синдрома при патологии крестцово-подвздошного сочленения» Г.Ю. Евзиков, О.Е. Егоров, А.И. Розен; Клиника нервных болезней Первого МГМУ им. И.М. Сеченова, Москва (журнал «Нейрохирургия» №2, 2015) [читать];
статья «К вопросу о дифференциальной диагностике болей в нижней части спины» Б.Х. Ахметов, Ю.Н. Максимов, Е.Ю. Юпатов; Казанская государственная медицинская академия Республиканская клиническая больница восстановительного лечения МЗ РТ, г. Казань (журнал «Практическая медицина» №2 (57) апрель 2012) [читать];
статья «Дисфункция крестцово-подвздошного сочленения» А.И. Исайкин, М.А. Иванова, А.В. Кавелина, Г.Е. Шевцова; Первый Московский государственный медицинский университет им. И.М. Сеченова (журнал «Эффективная фармакотерапия. Неврология» №2, 2017) [читать] или [читать];
статья «Синдром крестцово-подвздошного сочленения» А.И. Исайкин, М.А. Иванова, А.В. Кавелина, к.м.н. О.А. Черненко, Н.Н. Яхно; ФГБОУ ВО «Первый МГМУ им. И.М. Сеченова» МЗ РФ (РМЖ, №24, 2016) [читать];
статья «Крестец. Анатомо-функциональные взаимосвязи и роль в биомеханике тела человека» С.В. Новосельцев, Д.Б. Симкин Санкт-Петербургский государственный университет, институт остеопатии, Санкт-Петербург (журнал «Мануальная терапия» №3, 2008) [читать];
статья «Диагностические тесты и приемы мобилизации крестцово-подвздошных суставов» С.В. Новосельцев, Санкт-Петербургский государственный университет, институт остеопатии, Санкт-Петербург (журнал «Мануальная терапия» №4, 2008) [читать]
также использованы материалы: 1. статьи «Диагностика и лечение синдрома крестцово-подвздошного сустава» А. Д. Ченский, Л. Ю. Слиняков, В. Г. Черепанов, К. С. Терновой; Первый московский государственный медицинский университет имени И. М. Сеченова, Москва (журнал «Кафедра травматологии и ортопедии» №2, 2015); 2. статьи «Роль патологии крестцово-подвздошного сустава в развитии болей в нижней части спины» Б.Х. Ахметов, Ю.Н. Максимов; Казанская государственная медицинская академия Республиканская клиническая больница восстановительного лечения МЗ РТ (журнал «Практическая медицина» №1, 2013)
Источник
