Комплексный региональный болевой синдром код мкб

Каков ICD10 Комплексный регионарный болевой синдром (КРБС)? И каков ICD9 код Комплексный регионарный болевой синдром (КРБС)?

Ниже приведены коды МКБ 10, чтобы заменить старые коды МКБ-9. Эти коды должны использоваться Drs в мире чтобы помочь продифференцировать между различными типами КРБС. I тип G90.5 комплексный региональный болевой синдром (КРБС я)
(КРБС типа я или что привыкли называть Reflex Симпатическая дистрофия)
Опубликовано 06 сент. 2017 г. кем [email protected] 5060
Не уверен, как это.
Я знаю, что есть два типа КРБС. Холодильник,чайник.каждый с известными нервные травмы и что без.
Опубликовано 13 сент. 2017 г. кем Andy 3550
МКБ-10 США коды для КРБС: I типа G90.5 комплексный региональный болевой синдром (КРБС я)
(КРБС типа я или что привыкли называть Reflex Симпатическая дистрофия)
G90.50 комплекс региональных тип синдром боли, нет данных
G90.51 комплексный региональный болевой синдром типа верхней конечности
G90.511 комплекс региональных боль синдром типа я правой верхней конечности G90.512 комплекс региональных боль синдром типа I левой верхней конечности G90.513 комплексный региональный болевой синдром типа верхней конечности, двусторонних G90.519 комплекс региональных боль синдром типа I нет данных Верхняя конечность
G90.52 комплексный региональный болевой синдром типа нижней конечности
G90.521 комплексный региональный болевой синдром типа я правой нижней конечности G90.522 комплекс регионального болевого синдрома типа I левой нижней конечности G90.523 комплексный региональный болевой синдром типа я нижней конечности, двусторонних G90.529 комплексный региональный болевой синдром типа I нет данных Нижняя конечность
G90.59 комплекс региональных боль синдром я другого указанного типа сайта
G56.4 комплекс региональных боли синдрома II верхней конечности
G57.7 комплекс региональных боли синдрома II нижней конечности G56.4 комплекс региональных боли синдрома II верхней конечности G57.70 комплекс региональных боли синдрома II неуказанных нижних конечностей G57.71 комплекс региональных боли синдрома II правой нижней конечности G57.72 комплекс региональных Пай n синдром II левой нижней конечности старый 9 коды МКБ — заменены IDC 10 кодов в октябре 2015/2016
МЕЖДУНАРОДНОЙ классификации по болезни коды для RSDS 337.20 RSDS неуказанных сайт 337.21 RSDS верхней конечности 337.22 RSDS нижней конечности 337.29 RSDS другие указанный сайт
Опубликовано 15 сент. 2017 г. кем DrLisa 3750
Это американский термин и не широко используется в другом месте, я нахожусь в Австралии.
Опубликовано 19 сент. 2017 г. кем Alex 2550
Существует много кодов. Один тип 1 и тип 2
Опубликовано 11 нояб. 2017 г. кем Robbie 2000
Код G90.5 МКБ-10 для комплекс регионального болевого синдрома я (КРБС я) является медицинская классификация, как ВОЗ, перечисленные в диапазоне — заболевания нервной системы.
ICD-9-CM диагноз код 2013 337.22
Рефлекторная симпатическая дистрофия нижней конечности
Краткое описание: Rflx сим dystrph lwr ЛКМ.
ICD-9-CM 337.22 является оплачиваемых медицинских код, который может использоваться для указания диагноза на компенсацию, однако, 337.22 должен использоваться только для претензий с датой сервиса или до 30 сентября 2015 года. Для претензий с датой сервиса или после 1 октября 2015 используйте эквивалент МКБ-10-CM код (или коды).
Опубликовано 11 нояб. 2017 г. кем Joey7807 1000
Существует много кодов для многих уровней и районов G90.5 — это общий код для КРБС типа 1
337.2 — это общий неуказанных код для RSD
Опубликовано 11 нояб. 2017 г. кем Aj 2000
МКБ9 коды:
337.21 рефлекторная симпатическая дистрофия верхней конечности. 337.22 рефлекторная симпатическая дистрофия нижних конечностей. 337.29 рефлекторная симпатическая дистрофия другого указанного сайта.
Опубликовано 11 нояб. 2017 г. кем Colleen85201 1700
337.29 для региональных симпатическая дистрофия
Опубликовано 12 нояб. 2017 г. кем Robin 600
Коды МКБ-9 больше не используются для медицинских кодирования. Вместо этого используйте этот эквивалентный код МКБ-10-см, который является приблизительное совпадение в МКБ-9 код 250.00:
Опубликовано 12 нояб. 2017 г. кем Jim 600
337.2 ОСБ 337.29 ОСБ не конкретных 337.21
Опубликовано 12 нояб. 2017 г. кем Shanna 5000
Я не знаю, что код, но я мог смотреть. Почему кто-то нужно знать это?
Опубликовано 12 нояб. 2017 г. кем ladyff1481 2050
Не уверен, почему мы должны быть знакомы с медицинского кодирования для выставления счетов, но предоставляя ссылку на него здесь: https://www.rsdhope.org/icd-10-codes-for-crps.html
Опубликовано 13 нояб. 2017 г. кем Thea 3150
ICD9 и ICD10 коды Комплексный регионарный болевой синдром (КРБС)
Источник
Комплексный регионарный болевой синдром является клиническим вариантом нейропатической боли. Он представляет собой патологическое состояние в виде хронического болевого синдрома, развивающееся после воздействия повреждающего фактора и не ограничивающееся зоной иннервации одного периферического нерва. Проявления заболевания не пропорциональны воздействующему фактору. В Юсуповской больнице созданы все условия для лечения пациентов с комплексным регионарным синдромом.
В клинике неврологии работают профессора и врачи высшей категории, являющиеся ведущими специалистами в области заболеваний нервной системы. Юсуповская больница оснащена современным оборудованием ведущих фирм мира, которое постоянно обновляется. Пациенты имеют возможность проходить наиболее сложное обследование в клиниках-партнёрах.
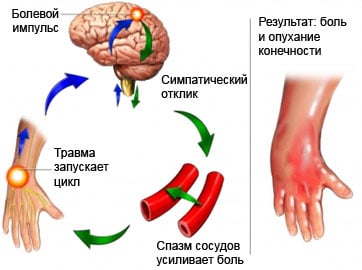
Причины комплексного регионарного болевого синдрома
Комплексный регионарный болевой синдром включает следующие компоненты:
- комплексный (длительность болевого синдрома, вегетативные, воспалительные, моторные, кожные и дистрофические изменения);
- регионарный (большинство случаев связаны с конкретной областью тела, при этом боль может выйти за пределы места начального поражения);
- болевой (боль может возникать как спонтанно, так и при воздействии безусловных раздражителей, обычно её не вызывающих, так и аномально повышенной чувствительности к раздражителям);
- синдром (совокупность симптомов, взаимосвязанных между собой).
Наиболее часто комплексный регионарный болевой синдром развивается после перелома дистальных отделов костей предплечья. К факторам риска относятся непосредственно сама травма, иммобилизация конечности, а также центральное поражение нервной системы (новообразования мозга, инсульт, черепно-мозговая травма, менингит, боковой амиотрофический склероз).
У пациентов под воздействием травмирующих факторов развиваются нарушения в периферической и центральной нервной системах, воспаление, окислительный стресс. Происходит рефлекторный спазм периферических сосудов, который способствует развитию вегетативных нарушений. У пациентов конечности становятся холодными и бледными. В дальнейшем периферические сосуды расширяются, кожа в пострадавшем месте становится тёплой. Длительные симпатические нарушения приводят к расстройству микроциркуляции: нарушаются питание тканей, функция эндотелия, в результате чего получают меньше кислорода и питательных веществ, в них развивается ацидоз (смещение рН в кислую сторону).
Клинические проявления и диагностика заболевания
У пациентов, страдающих комплексным регионарным болевым синдромом, боль развивается в пределах одной конечности. Появляется ощущение жжения, ломящие или ноющие боли в сочетании с нарушениями чувствительности и вегетативно-трофическими расстройствами (отёком, изменением окраски кожных покровов, локальным изменением кожной температуры, нарушением потоотделения). Изменяется скорость роста волос и ногтей, развивается локальный остеопороз и расстройства движений.
Чаще всего симптомы комплексного регионарного синдрома появляются сразу, спустя несколько дней или недель после повреждения, реже – через месяц после травмы. Первая стадия заболевания длится 2-3 месяца. Она характеризуется болевым синдромом различной интенсивности. Пациентов беспокоит боль ломящего, пульсирующего, жгучего характера. Она усиливается при движении и пальпации, перемене погоды или волнении, под действием чрезмерных тепловых раздражителей.
Если боль не купировать, она становится постоянной, ноющей. Пациенты вынуждены фиксировать конечность повязкой или поддерживать здоровой рукой. Боль может распространяться на всю руку и плечевой сустав, а в ряде случаев и на соответствующую половину тела. У пациентов возникает сомнение в выздоровлении, нарушается сон.
На тыльной стороне кисти или стопы и нижней трети предплечья или голени развивается массивный отёк. Он вначале тестообразной консистенции, но впоследствии становится плотным. Некоторых пациентов беспокоит только боль. У них может не быть изменения цвета кожи или отёка.
Вторая стадия заболевания развивается через 3-6 месяцев. Боль становится менее интенсивной, увеличивается оцепенение суставов кисти или стопы, развивается тугоподвижность в межфаланговых и пястно-фаланговых суставах. Для этой стадии характерны следующие изменения кожи:
- потеря эластичности,
- гипертрофия;
- смена первоначальной гиперемии посинением или бледностью;
- постепенное нарастание атрофии, сухости, глянцевитости.
Часто развивается гиперкератоз (уплотнение рогового слоя эпидермиса) и гипертрихоз (избыточный рост волос).
Через 6 месяцев наступает третья стадия заболевания. У пациентов атрофируются все тканевые структуры, развивается контрактура суставов, а в тяжёлых случаях — фиброзный анкилоз мелких суставов стопы или кисти. На всех стадиях комплексного регионарного болевого синдрома пациенты эмоционально неустойчивы, возбудимы, склонны к депрессии. У них могут возникать суицидальные мысли.
Диагноз «комплексный регионарный болевой синдром» ставится преимущественно на основании клинических проявлений заболевания. Важным диагностическим методом является электронейромиография. Она позволяет определить наличие или отсутствие повреждения периферического нерва. При помощи рентгенографии врачи могут выявить признаки «пятнистого» остеопороза. Врачи Юсуповской больницы применяют современные методы диагностики: компьютерная и магнитно-резонансная томография, трёхфазное радиоизотопное сканирование, термографию.
Лечение комплексного регионарного болевого синдрома
На первом этапе лечения комплексного регионарного болевого синдрома в основном относится к купированию острой боли. Оно заключается в качественном обезболивании. Пациентам назначают анальгетики, проводят вытяжение. На втором этапе восстановительное лечение предназначено для тех пациентов, которые пока не способны вернуться к работе. Оно облегчает переход от первичного лечения к привычному образу жизни. С пациентами также работают психологи Юсуповской больницы. На третьем этапе врачи применяют индивидуализированное интенсивное комплексное лечение.
Для лечения комплексного регионарного болевого синдрома врачи используют следующие препараты:
- кальцитонин;
- бисфосфонаты;
- кортикостероиды;
- иммуноглобулины;
- трициклические антидепрессанты;
- опиоиды.
В большинстве случаев хорошего эффекта достигают сочетанием рациональной комбинированной медикаментозной терапии с реабилитационными мероприятиями. Пациентам с комплексным регионарным болевым синдромом врачи Юсуповской больницы назначают антиконвульсанты. Наиболее эффективным препаратом является габапентин. Он обеспечивает умеренный или значительный эффект через 8 недель после начала лечения. Существенно уменьшает интенсивность боли карбамазепин.
Анальгетическое действие оказывают антидепрессанты. На ранних сроках заболевания неврологи проводят пульс-терапию высокими дозами кортикостероидов. Лечение наиболее эффективно при наличии выраженного воспалительного процесса.
Бисфосфонаты снижают воспаление, уменьшают интенсивность боли, степень отёка. Они эффективны на всех стадиях заболевания. Врачи Юсуповской больницы индивидуально подбирают оптимальные дозы препаратов и определяют продолжительность лечения. Анальгезирующим эффектом обладает кальцитонин. Он также способствует предотвращению остеопороза. При умеренных болях в сочетании с отёком и вегетативными нарушениями проводят короткий курс лечения нестероидными противовоспалительными препаратами (ибупрофеном, вольтареном, мовалисом). В случае наличия интенсивных болей эти препараты малоэффективны.
Полезными для лечения комбинированного регионарного болевого синдрома могут быть миорелаксанты (баклофен). Значительно боль становится слабее после внутривенного введения субанестетических доз кетамина. У некоторых пациентов выраженность болевого синдрома уменьшается после блокады звёздчатого ганглия, поясничной симпатической блокады или регионарной внутривенной анестезии.
Для наружного применения часто используют пластыри с 5% лидокаином. На ранних стадиях при наличии воспалительного процесса эффективен диметилсульфоксид. При холодной с синюшным оттенком коже положительно действует N ацетилцистеин. Нейрохирурги в клиниках-партнёрах Юсуповской больницы выполняют следующие оперативные вмешательства: симпатэктомию, электростимуляцию спинного мозга, внутричерепную нейростимуляцию. Интенсивность боли уменьшается после транскраниальной стимуляции головного мозга.
Психотерапевты Юсуповской больницы обучают пациентов контролировать боль, развивают способность активно участвовать в лечебном процессе и реабилитации. Они используют методику когнитивно-поведенческой терапии, релаксации с биологической обратной связью. Реабилитологи проводят электротерапию, мануальную терапию. Иглорефлексотерапия также способствует уменьшению болевого синдрома.
На функцию повреждённой конечности положительно влияет ранняя двигательная терапия. В острой стадии заболевания упражнения можно выполнять только здоровой рукой или ногой. Во второй стадии проводят пассивную гимнастику суставов пальцев. Восстанавливает координацию движений и мелкую моторику плетение или вышивание.
Запишитесь на приём к врачу по телефону Юсуповской больницы, где применяют инновационные методики терапии комплексного регионарного болевого синдрома. Врачи индивидуально подходят к лечению каждого пациента.
Автор

Невролог, вегетолог, психотерапевт, врач высшей категории
Список литературы
- МКБ-10 (Международная классификация болезней)
- Юсуповская больница
- Абузарова Г.Р. Невропатический болевой синдром в онкологии: эпидемиология, классификация, особенности невропатической боли при злокачественных новообразованиях // Российский онкологический журнал. — 2010. — № 5. — С. 50-55.
- Алексеев В.В. Основные принципы лечения болевых синдромов // Русский медицинский журнал. — 2003. — Т. 11. — № 5. — С. 250-253.
- Болевые синдромы в неврологической практике / Под ред. А.М. Вейна. — 2001. — 368 с.
Наши специалисты

Невролог, руководитель клиники хронической боли

Невролог, кандидат медицинских наук

Невролог, кандидат медицинских наук

Заведующий отделением восстановительной медицины, врач по лечебной физкультуре, невролог, рефлексотерапевт

Невролог

Невролог

Невролог, ведущий специалист отделения неврологии

Невролог
Цены на лечение комплексного регионарного болевого синдрома
*Информация на сайте носит исключительно ознакомительный характер. Все материалы и цены, размещенные на сайте, не являются публичной офертой, определяемой положениями ст. 437 ГК РФ. Для получения точной информации обратитесь к сотрудникам клиники или посетите нашу клинику.
Скачать прайс на услуги
Мы работаем круглосуточно
Источник
Связанные заболевания и их лечение
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Синонимы диагноза
- Описание
- Дополнительные факты
- Причины
- Патогенез
- Классификация
- Симптомы
- Возможные осложнения
- Диагностика
- Дифференциальная диагностика
- Лечение
- Прогноз
- Профилактика
- Основные медицинские услуги
- Клиники для лечения
Другие названия и синонимы
комплексный региональный болевой синдром.
Названия
Название: Каузалгия.

Каузалгия
Синонимы диагноза
Комплексный региональный болевой синдром.
Описание
Каузалгия. Интенсивная жгучая боль, сопровождающаяся локальными вазомоторными, трофическими, двигательными расстройствами. Возникает при поражении периферических нервов различной этиологии. Протекает с сенсорными нарушениями: гиперестезией, гиперпатией, аллодинией. Диагностируется по соответствию клиническим критериям при выявлении поражения нервного ствола по результатам ЭНМГ и исключении иных возможных причин боли. Лечение каузалгии комплексное, включает фармакотерапию, лечебные блокады, физиотерапевтические методики, психотерапию, ЛФК, гидрокинезиотерапию.

Каузалгия
Дополнительные факты
Каузалгия впервые была описана в 1855 году Н. И. Пироговым под названием «травматическая гиперестезия». Термин «каузалгия» появился в 1864 году в книге американского врача В. Митчелла и группы соавторов, изучавших во время гражданской войны в США болевой синдром при огнестрельных ранениях конечностей. В 1900 году немецкий хирург Паул Зудек описал вторичные посттравматические трофические нарушения в конечности. Сходство клинической картины каузалгии и синдрома Зудека обнаружено в середине XX века. В 1988 году Международной ассоциацией боли было предложено заменить термин «каузалгия» на более точную формулировку – комплексный региональный болевой синдром (КРБС). По данным европейских исследований, распространённость КРБС составляет 26 случаев на 100 тысяч населения, женщины страдают в 3,5 раза чаще мужчин.
Причины
В 80-85% случаев КРБС обусловлен травмированием конечности, в том числе в ходе оперативных вмешательств. Дополнительными этиофакторами выступают: неправильная репозиция перелома, недостаточная анестезия, чрезмерно длительная иммобилизация, тугое наложение гипса. К каузалгии относят варианты КРБС, возникающие вследствие непосредственного поражения периферического нервного ствола (КРБС 2-го типа). Ассоциирующимися с развитием каузалгии триггерами являются:
• Повреждение нерва. Контузия, компрессия, сотрясение, полное или частичное прерывание. Травмы периферических нервов отмечаются при переломах конечностей, вывихах, ранениях, операциях. Каузалгия возникает вследствие раздражения нерва, нарушения его трофической функции. В случае полного прерывания нервного ствола болевой синдром имеет центральный механизм, аналогичный фантомной боли.
• Туннельные синдромы. Туннельная невропатия лучевого нерва, синдром запястного канала, туннельная невропатия малоберцового нерва и тд Каузалгия обусловлена компрессией нервного ствола в узком анатомическом туннеле, образованном костями, связками, мышцами. При расположении сосудистого пучка рядом с нервным стволом поражение тканей нерва имеет ишемический компонент.
• Лучевая терапия. Местное облучение проводится по поводу опухолей костей, новообразований мягких тканей, ревматических заболеваний. Нервная ткань очень чувствительна к радиоактивному излучению, поэтому радиотерапия оказывает повреждающее действие на периферические нервы.
• Сосудистые нарушения. Тромбозы вен при варикозной болезни, окклюзия периферических артерий при облитерирующем атеросклерозе, облитерирующем эндартериите, васкулите приводят к расстройству кровоснабжения нервного ствола. Вследствие хронической недостаточности кровообращения развивается ишемическая нейропатия.
• Инфекции. Бруцеллёз, герпес, ВИЧ, дифтерия зачастую протекают с вовлечением нервных стволов, сплетений, спинальных корешков. Каузалгия обусловлена воспалительными изменениями, возникающими при поражении нервов инфекционными агентами.
Патогенез
Механизм развития каузалгического синдрома точно не определён. Предполагается первостепенная роль раздражающего воздействия этиофактора и вовлечение в патологический процесс вегетативных волокон. Неотъемлемой составляющей механизма возникновения боли выступает нейрогенное асептическое воспаление, являющееся результатом высвобождения в зоне повреждения биологически активных веществ (гистамина, простагландинов, цитокинов).
Афферентная импульсация поступает в спинной мозг, затем в таламус и церебральную кору. Ноцицептивная гиперимпульсация вызывает формирование в коре фокуса повышенного возбуждения, который поддерживает дальнейшую хронизацию болевого синдрома. Теория участия центральных структур в механизме появления боли подтверждается тем фактом, что каузалгия возможна при полном прерывании поперечника нерва. Сопровождающие болевой синдром трофические расстройства обусловлены дисфункцией поражённого нерва, его вегетативных волокон. В остром периоде они приводят к вазомоторным нарушениям, в последующем — к дистрофическим и атрофическим изменениям иннервируемых тканей.
Классификация
В соответствии с клиническими вариантами каузалгия классифицируется на дистальную (синдром Зудека), проксимальную (шейно-плечевую) и распространённую — охватывающую всю конечность (синдром «плечо-кисть»). Развитие КРБС проходит несколько фаз, понимание которых необходимо для корректного выбора лечебной тактики. В течении заболевания выделяют три основных этапа:
• Острый (2. 6 недель). Отмечается постоянная каузалгия на фоне выраженных вазомоторных расстройств. Наблюдается отёк, гиперемия.
• Дистрофический (от 6 недель до 6 месяцев). Характеризуется уменьшением болевого синдрома, появлением и нарастанием ригидности суставов вплоть до образования контрактур. Выявляется гипертрофия, пониженная эластичность, гиперкератоз кожи.
• Атрофический (более 6 месяцев). Обнаруживается прогрессирующая атрофия тканей, сухость, бледность кожи, анкилозы суставов. Болевой синдром обычно отсутствует.
Симптомы
Клиническая картина складывается из болевого, вазомоторного, трофического, двигательного компонентов. В остром периоде отмечается жгучая, пекущая боль, длительность которой не соответствует этиологическому воздействию. Боль провоцируется любыми раздражителями (прикосновением, движением), часто возникает без предшествующего триггера. Интенсивность болевого синдрома средняя или выраженная. Пациенты указывают на снижение болевых ощущений при увлажнении поражённой конечности. Типичен симптом гигромании – больные держат конечность в воде, накладывают мокрые повязки.
Характерны сенсорные расстройства: гиперпатия — появление дискомфорта при безвредных воздействиях (например, поглаживании), аллодиния — восприятие любых воздействий как болевых, гипералгезия — повышенная чувствительность к болевым раздражениям. Вазомоторная дисфункция сопровождается отёчностью тканей. Отёк охватывает дистальные отделы конечности, обуславливает сглаженность кожного рисунка. Консистенция отёка тестообразная, в последующем – более плотная.
Раздражительность. Судороги. Тремор.
Возможные осложнения
Каузалгия резко снижает трудоспособность пациентов, в отсутствии лечения приводит к стойкой инвалидизации. Выраженный болевой синдром в ряде случаев осложняется патологическими изменениями характера. Больные становятся угрюмыми, замкнутыми, склонными к депрессии или, напротив, возбужденными, раздражительными вплоть до аффективных состояний. Возможная анорексия, отсутствие полноценного питания сопровождаются кахексией, гиповитаминозом. Формирование суставных контрактур и анкилозов приводит к полному необратимому ограничению движений, стойкому вынужденному положению конечности.
Диагностика
Большое значение имеет указание на травму в анамнезе, соответствие симптоматики клиническим критериям, подтверждение поражения нерва и исключение иных причин болевого синдрома. В качестве международного стандарта приняты клинические критерии 2004 года, разработанные в Будапеште, их чувствительность составляет 85%, специфичность — 69%. Основными этапами диагностики являются:
• Объективный осмотр. Проводится травматологом, терапевтом, неврологом. Подтверждает отёк, повышенную чувствительность, различную окраску и кожную температуру поражённой области и симметричного участка здоровой стороны. Определяется ограничение движений.
• Консультация невролога. Диагностирует локальные расстройства чувствительности (гипералгезию, гиперпатию, аллодинию), снижение тонуса и силы мышц, угнетение сухожильных рефлексов. Степень пареза зависит от тяжести повреждения нерва, давности заболевания.
• Электронейромиография. Выявляет изменение скорости и амплитуды потенциалов действия. Позволяет исключить первичное мышечное заболевание, установить факт и уровень повреждения нерва, оценить его тяжесть.
• Рентгенография сустава. Возможно обнаружение крупных очагов остеопороза. При необходимости уточнения диагноза проводится КТ сустава. Определение плотности костной ткани осуществляется при помощи денситометрии.
• Биохимический анализ крови. Для изучения состояния минерального обмена производится определение кальция, паратгормона, кальцитонина крови. При нормальных показателях исключается дисметаболический, эндокринный характер патологии.
Каузалгия диагностируется при соответствии клинической симптоматики минимальным диагностическим критериям, подтверждении поражения нерва по данным ЭНМГ.
Дифференциальная диагностика
Дифференциальная диагностика необходима для выявления характера причинной патологии. Посттравматическую каузалгию дифференцируют от опухоли нерва, инфекционно-воспалительного, лучевого, дисметаболического, ишемического поражения.
Лечение
Показана комбинированная терапия, включающая медикаментозное лечение, физиотерапию, кинезиотерапию, психотерапию. Назначения подбираются соответственно этиологии, этапу течения КРБС, преобладающим симптомам. Лечение в остром периоде представлено следующими составляющими:
• Противовоспалительная терапия. Осуществляется при наличии воспалительных изменений. Проводится нестероидными противовоспалительными средствами, в тяжёлых случаях — глюкокортикостероидами.
• Купирование боли. Обычные обезболивающие могут быть эффективны при средней выраженности боли. Возможно временное назначение наркотических анальгетиков, проведение лечебных блокад с местными анестетиками. При выраженной гипералгезии хороший эффект дают антиконвульсанты.
• Лечение остеопороза. Рентгенологически подтверждённый остеопороз является показанием к применению кальцитонина, биофосфанатов, ингибирующих костную резорбцию. Дополнительно используют препараты кальция, витамин D.
• Психотропная терапия. Антидепрессанты, анксиолитики снимают тревогу, уменьшают раздражительность и беспокойство, потенцируют анальгетический эффект, снижая активность опиоидной эндотелиальной системы. Фармакотерапия дополняется психотерапевтическими занятиями с психологом, психотерапевтом.
• Физиотерапия. Для устранения болевого синдрома применяют электрофорез с анальгетиками, ультрафонофорез, электроанальгезию, электросон, рефлексотерапию. Положительный эффект оказывает УВЧ, амплипульстерапия.
• Кинезиотерапия. Рекомендовано раннее начало ЛФК. В остром периоде упражнения выполняются контрлатеральной конечностью. В дальнейшем при выраженном парезе показана пассивная гимнастика для суставов. Хороший эффект даёт гидрокинезотерапия.
В дистрофическом периоде комплексная терапия включает фармакотерапию, рефлексотерапию, гидрокинезиотерапию. В атрофической стадии проводится инфильтрационная терапия протеолитическими ферментами, грязелечение, радоновые ванны. Из методов хирургического лечения эффективна симпатэктомия. Операции на нервах (невролиз, эндоневролиз, нейротомия) способны провоцировать усиление боли.
Прогноз
Каузалгия может иметь благоприятный прогноз при раннем начале и комплексном характере терапии. В 75% случаев при локальных изменениях отмечается тенденция к расширению зоны поражения. Без лечения заболевание прогрессирует до атрофической стадии, контрактуры и анкилозы суставов приводят к обездвиженности конечности, инвалидности пациента.
Профилактика
Превентивные мероприятия направлены на предупреждение повреждающих воздействий на периферические нервные стволы. Важное профилактическое значение имеет соблюдение техники хирургических вмешательств, корректное лечение переломов и вправление вывихов.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
