Компартмент синдром при перитоните это
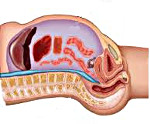

Абдоминальный компартмент-синдром – это комплекс патологических изменений, которые возникают на фоне стойкого повышения внутрибрюшного давления (ВБД) и вызывают развитие полиорганной недостаточности. Наблюдается после операций, при тяжелых повреждениях и заболеваниях органов брюшной полости, забрюшинного пространства, реже – при экстраабдоминальной патологии. Проявляется сердечной, почечной, дыхательной недостаточностью, нарушениями работы печени и ЖКТ. Основу ранней диагностики составляют повторные измерения ВБД, дополнительно используются данные инструментальных и лабораторных исследований. Лечение – срочная оперативная декомпрессия, инфузионная терапия, ИВЛ.
Общие сведения
Абдоминальный компартмент-синдром (АКС) – грозное осложнение, встречающееся при тяжелых заболеваниях, травматических повреждениях и хирургических вмешательствах. Первые сообщения об отрицательном влиянии увеличенного интраабдоминального давления на состояние больных появились в конце XIX века, но патогенез АКС и значение синдрома как причины смертности были установлены только в 80-х годах прошлого века.
По разным данным, патология диагностируется у 2-30% больных, прооперированных по поводу травм живота. Среди пациентов, находящихся на момент поступления в критическом состоянии и нуждающихся в проведении реанимационных мероприятий, значимое повышение внутрибрюшного давления обнаруживается более чем в 50% случаев, клинические признаки АКС выявляются примерно в 4% случаев. Без лечения летальность составляет 100%.
Абдоминальный компартмент-синдром
Причины
Брюшная полость представляет собой замкнутое пространство, ограниченное костными и мягкотканными структурами. В норме давление в ней близко к нулю. При ожирении и в период беременности данный показатель повышается, однако из-за медленного развития изменений организм больного постепенно приспосабливается к этому состоянию. При быстром увеличении ВБД организм пациента не успевает адаптироваться к изменениям, что влечет за собой нарушения деятельности различных органов. Вероятность формирования АКС возрастает при наличии следующих факторов:
- Уменьшение растяжимости брюшной стенки. Обнаруживается при обширных грубых рубцах, интенсивных абдоминальных болях, мышечном спазме, после пластики крупных грыж, при плевропневмонии, в период проведения ИВЛ, особенно – на фоне некорректных настроек параметров искусственного дыхания.
- Увеличение объема содержимого брюшной полости. Отмечается при крупных новообразованиях, кишечной непроходимости, больших гематомах в области забрюшинной клетчатки, аневризмах брюшной аорты.
- Скопление жидкости либо газа. Причиной скопления жидкости может стать перитонит, гемоперитонеум при травмах, асцит при опухолях, циррозе печени и других заболеваниях. Значимый пневмоперитонеум обычно возникает при торакоабдоминальных повреждениях с нарушением целостности легкого и диафрагмы. Определенную роль может играть нагнетание воздуха в брюшную полость при эндоскопических вмешательствах.
- Синдром капиллярной утечки. Характеризуется повышением проницаемости капилляров и выходом жидкости в ткани из сосудистого русла. Наблюдается при сепсисе, обширных ожогах, ацидозе, коагулопатии, переохлаждении, массивном переливании крови и кровезаменителей, растворов для внутривенных инфузий.
Разнородность провоцирующих факторов является причиной возникновения компартмент-синдрома при широком круге заболеваний и состояний, в том числе, не связанных с абдоминальной патологией. Наиболее частыми причинами АКС становятся тяжелые травмы живота, внутрибрюшные кровотечения различного генеза, пересадка печени, перитонит, острый деструктивный панкреатит, множественные переломы тазовых костей, обширные ожоги, инфузионная терапия шоковых состояний. Реже синдром наблюдается при кишечной непроходимости, после пластики грыжи, при проведении перитонеального диализа.
Патогенез
При повышении интраабдоминального давления нарушается кровоток в брюшной полости, это провоцирует повреждение слизистой желудка и кишечника вплоть до формирования участков некроза, прободения полого органа и развития перитонита. Расстройства кровообращения в сосудах печени становятся причиной омертвения более чем 10% гепатоцитов и соответствующих изменений печеночных проб.
Страдает барьерная функция кишечника, что проявляется контактным, лимфогенным и гематогенным распространением бактериальных агентов. Увеличивается вероятность возникновения инфекционных осложнений. Сдавление прооперированных органов потенцирует несостоятельность анастомозов.
Диафрагма смещается кверху, это вызывает повышение давления в плевральной полости и расстройства воздухообмена. Возникает дыхательный, а в последующем – метаболический ацидоз. Формируется респираторный дистресс-синдром. Нарушается снабжение миокарда кислородом. Из-за сдавления крупных венозных стволов повышается центральное венозное давление, уменьшается венозный возврат к сердцу, развивается внутричерепная гипертензия, обусловленная затруднением оттока крови из головного мозга.
Вследствие сдавления почек ухудшается кровообращение в почечной паренхиме, нарушается клубочковая фильтрация, образуются очаги некроза. Поражение почечной ткани провоцирует повышение содержания гормонов, участвующих в регуляции функции почек. У части больных наблюдается острая почечная недостаточность с олигурией или анурией.
Классификация
Устойчивое повышение ВБД носит название интрабрюшной гипертензии. Для определения тактики лечения используют классификацию Берча с соавторами, в которой выделяется четыре степени этого состояния: 12-15, 16-20, 21-25 и более 25 мм рт. ст. АКС ассоциируется с интраабдоминальным давлением, составляющим 20 мм рт. ст. или более, точные показатели, при которых наступают жизнеугрожающие изменения, пока не установлены. С учетом этиологического фактора различают три варианта абдоминального компартмент-синдрома:
- Первичный. Провоцируется патологическими процессами в полости живота и забрюшинном пространстве. Обнаруживается при травмах, перитоните, панкреатите, разрыве аневризмы брюшной аорты, обширных абдоминальных операциях, крупных гематомах забрюшинной клетчатки.
- Вторичный. Формируется при экстраабдоминальных патологических процессах. Диагностируется при тяжелых ожогах, сепсисе, массивных инфузиях.
- Третичный. Характеризуется повторным возникновением симптоматики у больных, перенесших первичный либо вторичный варианты синдрома. Причиной обычно становится изменение факторов, влияющих на ВБД, например, ушивание лапаростомы. Показатели смертности выше, чем при других формах.
Симптомы АКС
Клинические проявления патологии неспецифичны, включают нарушения со стороны разных органов и систем, свидетельствующие о развитии и прогрессировании полиорганной недостаточности. Данные о первых симптомах разнятся. Одни исследователи указывают, что синдром манифестирует напряжением брюшных мышц, увеличением объема живота, которые сочетаются с дыхательными расстройствами, уменьшением диуреза. Другие специалисты полагают, что дыхательные нарушения и олигурия опережают абдоминальную симптоматику.
Дыхание частое, поверхностное. Олигурия сменяется анурией. Отмечается учащение сердцебиения, снижение артериального давления при неизмененном либо повышенном ЦВД. Явления дыхательной, сердечной и почечной недостаточности быстро нарастают, при самостоятельном дыхании возникает необходимость перевода пациента на ИВЛ, требуется стимуляция диуреза, но использование диуретиков нередко не обеспечивает желаемого результата. При отсутствии декомпрессии наступает смерть от прогрессирующего нарушения деятельности жизненно важных органов.
Осложнения
Характерными осложнениями компартмент-синдрома, возникшего после хирургических вмешательств, являются несостоятельность швов и анастомозов, нагноение ран. Возрастает вероятность образования внутрибрюшных абсцессов, перитонита, сепсиса. После проведения декомпрессионной лапаротомии у 90% больных формируются грыжи и кишечные свищи, у 22% образуются множественные лигатурные свищи.
Из-за нарушения функции легких повышается риск пневмонии. У некоторых пациентов с явлениями ОПН в отдаленном периоде развивается хроническая почечная недостаточность. Увеличивается продолжительность лечения основных заболеваний, отмечаются худшие функциональные исходы при травмах.
Диагностика
Из-за неспецифичности проявлений и других возможных причин полиорганной недостаточности диагностика данного состояния на основании клинических симптомов вызывает существенные затруднения. С учетом тяжести патологии и ее угрозы для жизни больного оптимальным вариантом считается периодическое профилактическое измерение ВБД у лиц с риском развития компартмент-синдрома.
В случае наличия лапоростомы, дренирования брюшной полости, выполнения перитонеального диализа либо лапароскопии возможны прямые измерения показателя, но из-за сложности и инвазивности эти методы применяются редко. Обычно используются следующие диагностические процедуры:
- Измерение давления в мочевом пузыре. Является наиболее распространенным исследованием. Производится путем катетеризации после выведения мочи и введения 20-25 мл теплого раствора.
- Другие варианты измерения ВБД. Для оценки показателя используется желудок (через назогастральный зонд) и нижняя полая вена. Показатели измерений могут несколько расходиться с реальным ВБД, однако корректно проведенные повторные процедуры позволяют получить достаточно точную картину изменения внутрибрюшного давления.
- Лабораторные исследования. При анализе газов артериальной крови определяется острый дыхательный алкалоз. В крови обнаруживается повышение уровня лактата, мочевины, креатинина, аланинаминотрансферазы, щелочной фосфатазы, снижение pH крови. В анализах мочи выявляется протеинурия, эритроцитурия, цилиндрурия.
- Рентгенография грудной клетки. На рентгенограммах отмечается подъем куполов диафрагмы.
Лечение абдоминального компартмент-синдрома
Основным методом лечения АКС считается хирургическая декомпрессия, но показания к вмешательству пока точно не определены. В клинической практике часто используется алгоритм, согласно которому при 1 и 2 степени интраабдоминальной гипертензии рекомендуется наблюдение и коррекция инфузионной терапии, при 3 – декомпрессивная лапаротомия на фоне интенсивной терапии, при 4 – неотложная оперативная декомпрессия и реанимационные мероприятия.
При наличии асцита на начальном этапе возможно проведение пункции брюшной полости, лапароцентеза либо лапароскопии с последующим дренированием. Хирургическую декомпрессию выполняют в условиях операционной или отделения интенсивной терапии. Применяют поперечный или срединный разрез. В дальнейшем осуществляют ведение методом «открытого живота». При нормализации ВБД, отсутствии отека внутренних органов и окружающих тканей рану ушивают на 1-8 сутки. В остальных случаях производят отсроченное закрытие лапаростомы. Для снижения риска развития грыж устанавливают сетчатые трансплантаты.
Оперативные мероприятия осуществляют на фоне контроля жизненных показателей, ИВЛ, стимуляции диуреза, коррекции обменных расстройств, предупреждения сердечно-сосудистого коллапса вследствие снижения периферического сосудистого сопротивления, профилактики сердечных нарушений, обусловленных поступлением лактата и калия в кровоток после устранения ишемии.
Прогноз и профилактика
Прогноз при абдоминальном компартмент-синдроме определяется своевременностью проведения лечебных мероприятий. При оперативной декомпрессии в течение первых 6 часов после появления признаков АКС (до формирования развернутой картины полиорганной недостаточности) выживаемость составляет 80%. При поздних вмешательствах погибает 43-65% пациентов. При отсутствии мероприятий по декомпрессии летальность достигает 100%.
Профилактика включает врачебную настороженность при поступлении больных с риском формирования АКС, регулярное измерение ВГД, адекватную респираторную поддержку, корректную инфузионную терапию. Некоторые авторы предлагают не накладывать швы на апоневроз при тяжелых травмах живота и других патологиях, провоцирующих АКС, однако эта мера не всегда оказывается эффективной.
Источник
Д.С. Бердников, В.А. Белобородов
ГОУ ВПО «Красноярский государственный медицинский университет Министерства здравоохранения и социального развития РФ им. В.Ф.Войно-Ясенецкого»
В развитии синдрома полиорганной недостаточности, как ведущей причины неблагоприятных исходов, важное значение имеет абдоминальный компартмент синдром (АКС). К развитию АКС приводят все факторы, повышающие внутрибрюшное давление (ВБД). Летальность больных с РГП в условиях АКС достигает 42-68%. При отсутствии коррекции АКС этот показатель приближается к абсолютному значению.
Наиболее простым в исполнении остаётся способ оценки давления в брюшной полости по уровню давления в мочевом пузыре. Метод прост, не требует специальной, сложной аппаратуры, позволяет осуществлять мониторинг за данным показателем на протяжении длительного срока лечения больного, путём использования для замера параметра, установленного при первой операции мочевого катетера. Для измерения давления дополнительно необходимы тройник, прозрачная трубочка (от системы для переливания крови), линейка или специальный гидроманометр. Больной находится в положение на спине. В мочевой пузырь (после его полного опорожнения) вводим 80-100 мл физиологического раствора. Катетер пережимаем дистальнее места измерения, и к нему с помощью тройника (иглы) подключаем прозрачная трубочка от системы. Уровень давления в брюшной полости оценивается по отношению к нулевой отметке — верхнему краю лонного сочленения. Через мочевой пузырь давление в брюшной полости не оценивают при его травме, а также при сдавлении пузыря тазовой гематомой.
По выраженности интраабдоминальной гипертензии целесообразно выделить 4 степени: первая — давление в брюшной полости 10-15 мм рт ст.; вторая — 16-25 мм рт ст., третья — 26-35 мм рт ст., четвертая — более 35 мм рт ст. Степень интраабдоминальной гипертензии прямо коррелирует с выраженностью органных нарушений и величиной летальности. Установлено, что повышение внутрибрюшного давления выше 10 мм рт. ст. в течение 1-2 суток приводит к летальности в 3-7% случаев, а при увеличении этой величины более 35 мм рт. ст. в течение 6-7 часов приводит к неблагоприятным последствиям в 100% случаев. Более объективным и точным критерием в оценке тяжести состояния больного с АКС и прогнозировании исхода служит динамика внутрибрюшного давления.
Предлагаемый нами метод реализуется путём применения интерпонента из полупроницаемой мембраны, который устанавливается под края лапаротомной раны.
Операция при РПГ выполняется по общепринятой методике. В заключение оперативного вмешательства, после устранения источника перитонита, санации брюшной полости и дренирования под края лапаротомной раны устанавливается итерпонент из полупроницаемой мембраны с захождением под края раны не мене 10 см. Сверху укладывается салфетка, смоченная 0.25% раствором новокаина, что обеспечивает продлённую новокаиновую блокаду. Лапаротомная рана сводится противоэвентрационными швами с диастазом не менее 6см. Между краями лапаротомной раны также, змеевидно укладывается ещё один ряд интерпонента. Сверху накладывается традиционная повязка. Программированные этапные санации проводятся каждые 24-48 часов. При проведении каждой этапной санации интерпонент меняется, и полностью удаляется при закрытии лапаростомы.
В комплексном лечении 30 больных с РГП, был применён метод программированных этапных санаций с наложением декомпрессионной лапаростомы. Данные больные составили основную группу (ОГ), а в группу клинического сравнения (ГКС) вошли 30 больных, которым лапаростома накладывалась по общепринятой методике. Больные в группах изначально были сопоставимы по характеру основного заболевании, тяжести перитонита и риску летального исхода. Данные критерии оценивались на основании: Мангеймского индекса; индекса брюшной полости; SAPS — II; динамики воспалительной реакции по критериям ССВО. Мониторинг ВБД осуществлялся каждые 3 часа после оперативного лечения (в условиях ОРИТ). Параллельно, по шкале SOFA определялась динамика полиорганных нарушений.
В исследуемой группе у выживших больных (25 больных) отмечалось более раннее купирование признаков ССВО и эндотоксикоза. На 5-е сутки у выживших больных не отмечалось септического шока и тяжёлого сепсиса. Парез кишечника был полностью разрешён не позднее 3 суток. У 4 пациентов СПОН не развился. В исследуемой группе практически не отмечалось осложнений со стороны послеоперационной раны. Лишь в двух случаях было незначительное нагноение лапаротомной раны. В контрольной группе осложнения отмечалось у 11 больных. Общее число ПЭС составило в исследуемой группе 1,7 (51 операция), в контрольной — 3,3 (99 операций). Летальность больных в исследуемой группе составила 25%, в контрольной — 32,4%.
Следовательно, метод программируемых этапных санаций остаётся основным методом лечения РГП. Предлагаемый способ наложения декомпрессионной лапаростомы позволяет осуществлять профилактику развития и коррекцию возникшего АКС. Наложение декомпрессионной лапаростомы способствует раннему купированию абдоминального воспалительного процесса, снижению числа программированных этапных санаций, раневых осложнений и летальных исходов при РГП.
Источник
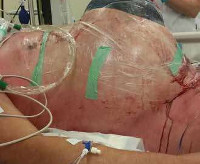
Пожилая женщина поступила в стационар для проведения плановой артроскопии тазобедренного сустава
По материалам: Abdominal compartment syndrome — the prevention and treatment
of possible lethal complications following hip arthroscopy: a case report
Kinga Ciemniewska-Gorzela, Tomasz Piontek, Andrzej Szulc
Journal of Medical Case Reports 2014, 8:368
Источник: www.jmedicalcasereports.com/content/8/1/368
Женщина 55 лет (вес 53 кг, рост 160 см, индекс массы тела 20,7 кг/м2) поступила для проведения плановой артроскопии правого тазобедренного сустава, с целью парциальной резекции суставной губы вертлужной впадины после разрыва губы. Операция проводилась под спинномозговой анестезией 3 мл 0,5 % изобарического раствора бупивакаина и седацией пропофолом со скоростью инфузии 10–15 мл/час. Кислородная поддержка осуществлялась через носовой катетер. Растяжение суставной щели после вытяжения конечностей и введение артроскопического инструментария контролировались рентгенологически. Использовались передний и передне-боковой доступы к тазобедренному суставу. После диагностической артроскопии была проведена резекция поврежденного участка суставной губы и тенотомия подвздошно-поясничной мышцы и бурсэктомия.
Для ирригации и расширения полости сустава использовалась система DYONICS™ 25 Fluid Management System со скоростью потока ирригационной жидкости до 1,5 л/мин. За время операции было использовано восемь 3‑литровых контейнеров жидкости. Вмешательство продолжалось около 2 часов и протекало без осложнений. В последние 10 минут операции, во время удаления вертельной сумки у пациентки внезапно появилась одышка и тахикардия > 100 уд/мин, появились признаки болей в животе. При осмотре: мышцы передней брюшной стенки напряжены, объем живота увеличен, систолическое артериальное давление снизилось до 90 мм рт. ст. Операция была завершена в короткий срок, и пациентка переведена в палату интенсивной терапии. Врачи предположили скопление большого количества крови и/или ирригационной жидкости в брюшной полости, что подтвердилось ультразвуковым исследованием. Был проведен парацентез в правом нижнем квадранте, удалено 3 литра прозрачной бесцветной жидкости. Процедура сопровождалась немедленным улучшением показателей гемодинамики.
Внутрибрюшное давление (ВБД) в норме у взрослого человека составляет 0–5 мм рт. ст. Ожирение или беременность могут сопровождаться повышенным ВБД до 10–15 мм рт. ст.
«Золотым стандартом» считается измерение ВБД в мочевом пузыре. В горизонтальном положении больного по катетеру Фолея в опорожненный мочевой пузырь вводят 100 мл теплого физиологического раствора, катетер присоединяют к манометру, либо возможно примерное определение на глаз по высоте столбика жидкости от уровня лобкового симфиза (1 см вод. ст. = 0,735 мм рт. ст.).
Интраабдоминальная гипертензия (ИАГ) — это устойчивое повышение ВБД до 12 мм рт. ст. и более, регистрирующееся как минимум при трех стандартных измерениях с интервалом в 4–6 ч. При ИАГ I степени внутрипузырное давление составляет 12–15 мм рт. ст.; II степень — 16–20 мм рт. ст.; III степень — 21–25 мм рт. ст.; IV степень — более 25 мм рт. ст.
Абдоминальный компартмент-синдром [compartment (англ.) — отделение, ячейка, изолированная область] (АКС) — это стойкое быстрое повышение ВБД до уровня более 20 мм рт. ст., сопровождающееся развитием органной недостаточности. Синонимы: синдром абдоминальной компрессии, синдром внутрибрюшного сдавления, синдром брюшной полости, синдром внутрибрюшной гипертензии, синдром внутрибрюшного напряжения, синдром замкнутого абдоминального пространства, абдоминальный краш-синдром, синдром повышенного внутрибрюшного давления, синдром абдоминальной компрессии, синдром высокого внутрибрюшного давления и др.
Повышение ВБД приводит к нарушению кровоснабжения органов брюшной полости и забрюшинного пространства, смещению диафрагмы и развитию дыхательной недостаточности, повышению внутригрудного давления и развитию внутричерепной гипертензии (за счет ухудшения оттока крови по венам).
Для развития АКС необходимо повышение ВБД в относительно короткие сроки (до суток) [1, 2]. Это возможно при травме живота, разрыве аневризмы аорты, гемоперитонеуме, остром панкреатите, перитоните, забрюшинной гематоме, после трансплантации печени и др. Затекание жидкости после артроскопии тазобедренного сустава также может приводить к развитию АКС (частота встречаемости — 0,16 % от всех осложнений). Потенциальная летальность этого редкого осложнения требует от врача пристального контроля за состоянием пациента и готовности к проведению неотложных мероприятий.
В каждом случае необходим индивидуальный подход, тактика ведения больного и успех терапии зависят от причины, вызвавшей ИАГ/АКС, и от состояния пациента.
В данной статье представлен случай АКС после артроскопии тазобедренного сустава и его успешное лечение с помощью лапароцентеза. По мнению разных авторов, ирригационная жидкость при артроскопии тазобедренного сустава может попадать в забрюшинное пространство вдоль подвздошно-поясничной мышцы и подвздошных сосудов [3–7]. Дальнейший путь проникновения жидкости в брюшную полость точно неизвестен: у части пациентов возможно наличие врожденного сообщения забрюшинного пространства с брюшной полостью, также предполагается транссудация через брюшину под давлением нагнетаемой жидкости. Проанализировав описанные в литературе случаи ИАГ и АКС при артроскопии, авторы статьи пришли к выводу, что длительность операции, позиция пациента (на спине или на боку), сопутствующие внесуставные эндоскопические вмешательства не являются факторами риска развития этого осложнения. Возможность сообщения между брюшной полостью и забрюшинным пространством подтверждают описанные случаи забрюшинных «утечек» диализного раствора при перитонеальном диализе. В 5‑летнем наблюдении Lam с соавт., из 743 пациентов, которым проводилась данная процедура, несостоятельность ультрафильтрации была выявлена у 36 больных, у 23 из них с помощью КТ или МРТ была выявлена утечка раствора в забрюшинное пространство [8]. Вероятность утечки повышалась при наличии грыж в анамнезе. Редкость АКС при артроскопии не позволяет говорить о факторах риска развития этого осложнения, для анализа необходим дальнейший сбор данных.
Единой стратегии ведения больных с ИАГ и АКС не существует. Лечение больных с этими состояниями основывается на 4 принципах:
- постоянное наблюдение
- обеспечение нормального кровоснабжения и функционирования органов на фоне повышенного ВБД
- своевременное проведение лечебных процедур (лапароцентеза) с целью снижения ВБД при развитии АКС
- экстренная хирургическая декомпрессия рефрактерной ИАГ [1, 2].
Лапаротомия закономерно мгновенно снижает ВБД и часто является жизнеспасающей операцией, однако, учитывая травматичность процедуры, следует стремиться обойтись менее инвазивными процедурами, в частности парацентезом под контролем УЗИ или КТ [1, 2, 9, 10].
Заключение
Представлен алгоритм лечения АКС, редкого осложнения артроскопии тазобедренного сустава. Целесообразно проведение лапароцентеза как основного метода декомпрессии брюшной полости. Изложенные рекомендации по ведению больных могут представлять интерес для ортопедов, хирургов и анестезиологов и, вероятно, будут меняться по мере накопления данных.
Публикация клинического случая осуществлялась с одобрения больного. Копия подписанного информированного согласия находится у главного редактора журнала «Journal of medical case reports».
Список источников
- Malbrain ML et al: Results from the International Conference of Experts on Intra-abdominal Hypertension and Abdominal Compartment Syndrome. I. Definitions. Intensive Care Med 2006, 32:1722–1732.
- Cheatham ML et al: Results from the International Conference of Experts on Intra-abdominal Hypertension and Abdominal Compartment Syndrome. II. Recommendations. Intensive Care Med 2007, 33:951–962.
- Haupt U, Volkle D, Waldherr C, Beck M: Intra- and retroperitoneal irrigation liquid after arthroscopy of the hip joint. Arthroscopy 2008, 24:966–968.
- Sharma A, Sachdev H, Gomillion M: Abdominal compartment syndrome during hip arthroscopy. Anaesthesia 2009, 64:567–569.
- Fowler J, Owens BD: Abdominal compartment syndrome after hip arthroscopy. Arthroscopy 2010, 26:128–130.
- Verma M, Sekiya JK: Intrathoracic fluid extravasation after hip arthroscopy. Arthroscopy 2010, 26:90–94.
- Ladner B, Nester K, Cascio B: Abdominal fluid extravasation during hip arthroscopy. Arthroscopy 2010, 26:131–135.
- Lam MF, et al: Retroperitoneal leakage as a cause of acute ultrafiltration failure: its associated risk factors on peritoneal dialysis. Perit Dial Int 2009, 29:542–547.
- Deslauriers NR, Denault A: Acute abdominal compartment syndrome. Can J Anesth/J Can Anesth 2009, 56:678–682.
- Souadka A et al.: Acute abdominal compartment syndrome complicating a colonoscopic perforation: a case report. J Med Case Reports 2012, 6:51.
Источник
