Кольцевидная поджелудочная железа код мкб
Версия: Справочник заболеваний MedElement
Категории МКБ:
Кольцевидная поджелудочная железа (Q45.1)
Разделы медицины:
Врожденные заболевания, Гастроэнтерология
Общая информация
Краткое описание
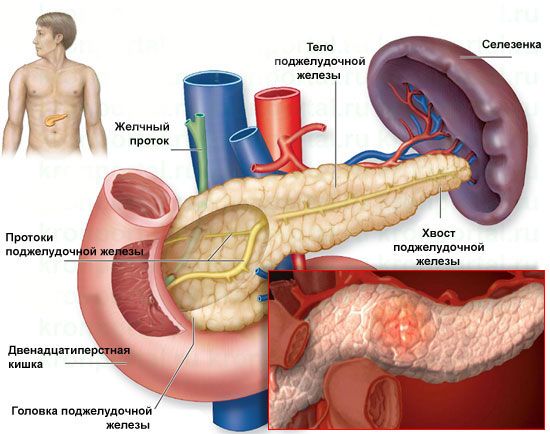
Кольцевидная поджелудочная железа (ПЖ) — редкая врожденная аномалия развития, при которой ПЖ охватывает среднюю или нижнюю часть двенадцатиперстной кишки в виде кольца.
Период протекания
Минимальный период протекания (дней):
1
Максимальный период протекания (дней):
не указан
Мобильное приложение «MedElement»
— Профессиональные медицинские справочники. Стандарты лечения
— Коммуникация с пациентами: вопросы, отзывы, запись на прием
Скачать приложение для ANDROID / для iOS
Мобильное приложение «MedElement»
— Профессиональные медицинские справочники
— Коммуникация с пациентами: вопросы, отзывы, запись на прием
Скачать приложение для ANDROID / для iOS
Классификация
Общая классификация пороков развития поджелудочной железы
1. Аномалии, связанные с нарушением ротации и миграции:
— добавочная (аберрантная) ПЖ;
— кольцевидная ПЖ;
—
эктопия
дуоденального сосочка.
2. Аномалии, обусловленные нарушением эмбрионального развития протоков ПЖ (вентрально-дорсальные протоковые аномалии):
— расщепленная ПЖ;
— неполная расщепленная ПЖ;
— изолированный дорсальный сегмент.
3. Общее недоразвитие:
— агенезия;
—
гипоплазия
.
4. Удвоение:
— протоков;
— тотальное;
— частичное (хвоста, тела);
— добавочного сосочка.
5. Атипичные формы протока ПЖ:
— в виде петли;
— спиральный;
— прочие (разнообразные).
6. Аномальное панкреатобилиарное соустье:
— тип А;
— тип В;
— тип С.
7. Врожденные кисты:
— единичные;
— множественные.
8. Прочие аномалии (положения, эктопии ткани селезенки в ПЖ).
Этиология и патогенез
Существует несколько гипотез относительно развития кольцевидной железы, но ни одна из них не доказана в настоящее время.
Предполагается роль наследственности в развитии аномалии. Однако эта версия остается гипотезой в связи с тем, что мутации, вызывающие данные отклонения, и тип наследования аномалии не выявлены.
В пользу наследственной теории выступает тот факт, что в 6,7-30 % случаев кольцевидная поджелудочная железа сочетается с пороками развития других органов желудочно-кишечного тракта, а иногда и других органов и систем. Также у пациентов с кольцевидной железой значительно чаще, чем в общей популяции, регистрируют различные хромосомные аномалии.
Эпидемиология
Кольцевидная поджелудочная железа прижизненно диагностируется, как правило, у новорожденных и младенцев младше года.
Частота встречаемости составляет приблизительно 1 случай на каждые 12-15 тысяч новорожденных или 2 случая на 100 тысяч родов (несколько реже в течение первых десяти лет жизни).
У взрослых точные данные о частоте встречаемости кольцевидной поджелудочной железы отсутствуют вследствие редкой ее прижизненной диагностики.
При аутопсии частота встречаемости этой аномалии составляет у взрослых 2-4 случая на 20 тысяч вскрытий.
Клиническая картина
Cимптомы, течение
Клиническая картина в большинстве случаев развивается в раннем неонатальном периоде.
Выраженность симптомов зависит от степени сдавления (
стеноза
) двенадцатиперстной кишки — наличие частичной или полной высокой кишечной непроходимости. Проявления разнообразны и варьируются от дискомфорта, тошноты, чувства переполнения в верхней половине живота после еды или болей различной интенсивности в этой области до рвоты желудочным содержимым без примеси желчи, отсутствия стула, нарастающих явлений дегидратации и истощения (подобное состояние без оказания хирургической помощи может привести к летальному исходу).
Развитие панкреатита кольцевидной поджелудочной железы может сопровождаться появлением типичного панкреатического болевого синдрома, признаков экзо- и эндокринной панкреатической недостаточности; образованием кальцификатов и псевдокист.
Вследствие сдавления кольцевидной поджелудочной железой общего желчного протока возможно развитие подпеченочной (механической) желтухи и
холангита
.
При стенозе двенадцатиперстной кишки всегда выявляются супрастенотическое расширение кишки и истончение ее стенок, а также выраженные нарушения микроциркуляции в зоне стенoза. Это может привести к развитию некроза стенки кишки, последующей
перфорации
с появлением типичной клинической картины.
Диагностика
Существующие в настоящее время методы диагностики кольцевидной поджелудочной железы позволяют устанавливать точный диагноз до оперативного вмешательства.
1. Фиброгастродуоденоскопия (ФГДС) выявляет сужение участка двенадцатиперстной кишки (ДПК) без изменения рельефа слизистой оболочки.
2. Рентгенография желудка и ДПК с пассажем бария обнаруживает:
— ограниченное циркулярное сужение с ровными контурами в нисходящем отделе ДПК на протяжении 2-3 см;
— медленное прохождение контраста за зону сужения;
— перерастяжение желудка и расширение ДПК над сужением;
— увеличение размеров, опущение желудка и др.
3. Заподозрить кольцевидную поджелудочную железу можно при проведении трансабдоминального ультразвукового исследования. Более информативным неинвазивным методом визуализации в настоящее время является спиральная КТ с внутривенным и пероральным контрастированием.
4. Эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ) является важным методом диагностики кольцевидной поджелудочной железы. При ее проведении можно обнаружить добавочный проток или ветви вирсунгова протока поджелудочной железы, огибающие ДПК.
Сочетание КТ с ЭРХПГ или магнитно-резонансной холангиопанкреатографией (МРХПГ) считается более информативным для выявления данной аномалии.
Лабораторная диагностика
В связи с различными вариантами обструкции желудочно-кишечного тракта специфические признаки отсутствуют .
Обязательные исследования:
— общий анализ крови (анемия);
— биохимическое исследование крови (гипопротеинемия, снижение электролитов сыворотки крови, лабораторные признаки обтурационной желтухи и секреторной недостаточности поджелудочной железы).
Осложнения
Атрезия (или стеноз) двенадцатиперстной кишки — одно из последствий развития кольцевидной поджелудочной железы. Атрезия является следствием атрофии двенадцатиперстного сегмента, компрессии кольцевидной поджелудочной железы на ДПК, аномальной дифференцировки интестинального сегмента, формирование которых начинается с 8 недель перинатального периода.
Возможно развитие полного (75 % случаев) и неполного кольца (25 % случаев). В зависимости от диаметра образовавшегося кольца может формироваться полная или частичная
обструкция
ДПК.
Другие возможные осложнения —
гиповолемия
, анемия, обтурационная желтуха, секреторная недостаточность поджелудочной железы.
Лечение
Лечение кольцевидной поджелудочной железы — хирургическое:
1. Радикальные операции — панкреатодуоденальная
резекция
.
2.
Паллиативные операции
(шунтирующие) — накладывание обходных
анастомозов
(гастроэнтеростома, дуоденоеюностома, при неполных стенозах — латеральная антропилородуоденоеюностома).
Рассечение кольца поджелудочной железы опасно вследствие повышенного риска развития осложнений (повреждение стенки ДПК, образование
фистул
и пр.).
Прогноз
Сомнительный. Зависит от варианта порока.
Госпитализация
В экстренном порядке в отделение детской хирургии.
Информация
Источники и литература
- «Аномалии развития поджелудочной железы» Голубова О.А. (Донецкий национальный медицинский университет им. М. Горького), журнал «Гастроэнтерология», (304) 2009 (тематический номер)/Научный обзор
Внимание!
Если вы не являетесь медицинским специалистом:
- Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
- Информация, размещенная на сайте MedElement и в мобильных приложениях «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта», не может и не должна заменять очную консультацию врача.
Обязательно
обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
- Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может
назначить
нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
- Сайт MedElement и мобильные приложения «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта» являются исключительно информационно-справочными ресурсами.
Информация, размещенная на данном
сайте, не должна использоваться для самовольного изменения предписаний врача.
- Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший
в
результате использования данного сайта.
Источник
Рубрика МКБ-10: Q45.3
МКБ-10 / Q00-Q99 КЛАСС XVII Врожденные аномалии пороки развития, деформации и хромосомные нарушения / Q38-Q45 Другие врожденные аномалии пороки развития органов пищеварения / Q45 Другие врожденные аномалии пороки развития органов пищеварения
Определение и общие сведения[править]
Добавочная (аберрантная) поджелудочная железа
Добавочная (аберрантная) поджелудочная железа встречается очень редко, расположена в стенках желудка или двенадцатиперстной кишки, тощей кишки или ее брыжейке, дивертикуле подвздошной кишки.
Этиология и патогенез[править]
Клинические проявления[править]
Аберрантная железа проявляется клиническими симптомами достаточно редко. Чаще всего она является случайной находкой при лапаротомии, выполняемой по поводу другого заболевания (как правило, по поводу язвенной болезни или калькулезного холецистита). Следует отметить, что аберрантная ткань железы имеет точно такое же строение, как и нормальная ткань поджелудочной железы, включая и выводной проток, открывающийся в просвет полого органа (желудок, тонкая кишка). Вот почему возможно развитие острого панкреатита в аберрантной железе, включая и деструктивные формы. Существенно реже наблюдают изъязвление слизистой оболочки с последующим желудочно-кишечным кровотечением в зоне, где выводной проток аберрантной железы открывается в просвет полого органа.
Другие врожденные аномалии поджелудочной железы и протока поджелудочной железы: Диагностика[править]
Дифференциальный диагноз[править]
Другие врожденные аномалии поджелудочной железы и протока поджелудочной железы: Лечение[править]
Добавочную поджелудочную железу удаляют хирургическим путем.
Профилактика[править]
Прочее[править]
Атипичные формы главного панкреатического протока
Встречают самые разнообразные аномалии развития ППЖ, но наиболее часто отмечают спиралевидную форму ППЖ. Вторая по частоте встречаемости — петля ППЖ (ansa pancreatica), когда имеется проток в виде петли небольшого калибра, возникший из вентрального панкреатического зачатка, выступая, таким образом, одним из вариантов расщеплённой ПЖ. Как и прочие аномалии развития ПЖ, представляемые нами в этой главе, атипичные формы ППЖ возникают в результате нарушения эмбриогенеза на 6-8-й неделе гестации.
Как и при других аномалиях развития, предполагают наследственный характер аномалии; косвенным подтверждением этого выступает частая ассоциация с врождёнными кистами общего жёлчного протока (в 13,2% со спиралевидным протоком и в 28,9% случаев с петлёй протока). По данным исследований, на приблизительно равной по числу наблюдений группе пациентов была показана большая частота ассоциации аномалий протоковой системы с врождёнными кистами общего жёлчного протока, суммарно достигающая 93%.
В диагностике аномалий ППЖ первенство принадлежит ЭРХПГ (эндоскопическая ретроградная холангиопанкреатография). Можно рассчитывать, что усовершенствование компьютерных программ для МРХПГ приведёт к переходу пальмы первенства к этому методу исследования.
Достаточно редко возникают трудности при дифференциальной диагностике спиралевидных аномалий протоков с кольцевидной ПЖ, о чём было сказано ранее. В ряде случаев спиралевидный и петельный ППЖ могут приводить к локальному увеличению головки ПЖ, что легко диагностируют при УЗИ и КТ.
Источники (ссылки)[править]
Хирургические болезни [Электронный ресурс] : учебник / под ред. М. И. Кузина. — 4-е изд., перераб. и доп. — М. : ГЭОТАР-Медиа, 2014. — https://www.rosmedlib.ru/book/ISBN9785970433713.html
Болезни поджелудочной железы [Электронный ресурс] / Маев И.В., Кучерявый Ю.А. — М. : ГЭОТАР-Медиа, 2009. — https://www.rosmedlib.ru/book/ISBN9785970410028.html
Дополнительная литература (рекомендуемая)[править]
Действующие вещества[править]
Источник
Острый панкреатит — стремительно развивающееся воспаление поджелудочной железы, обусловленное поражением органа собственными ферментами.
Одна из основных функций поджелудочной железы — выработка секрета, содержащего ферменты, необходимые в процессе пищеварения. Кроме того, в поджелудочной железе происходит секреция инсулина и глюкагона, с помощью которых осуществляется контроль уровня сахара в крови.
Факторы риска
Заболевание почти всегда развивается исключительно у взрослых. К факторам риска относится длительное злоупотребление алкоголем. Пол, генетика значения не имеют.
Причины возниковения
Очень часто причина, вызывающая острый панкреатит, остается невыясненной. Это может быть желчнокаменная болезнь, приведшая к закупорке общего желчного протока. Камень препятствует выходу пищеварительного сока из поджелудочной железы, ферменты попадают в ткани органа, вызывая воспаление.
Определенные лекарственные препараты, такие как иммуносупрессанты и тиазидные диуретики, могут провоцировать развитие заболевания. В число менее распространенных причин острого панкреатита входит вирусная инфекция, поражающая поджелудочную железу, и высокий уровень триацилглицеринов в крови.
Симптомы
Острый панкреатит проявляется рядом симптомов, которые развиваются неожиданно и могут носить тяжелый характер:
- резкая боль в области живота, часто отдающая в спину и усиливающаяся при движении;
- тошнота и рвота;
- повышенная температура тела.
В тяжелых случаях воспаление распространяется на всю брюшную полость, тогда живот становится напряженным, а боль усиливается.
Диагностика
При развитии этих симптомов следует обратиться к врачу, который направит пациента на анализ крови для оценки количества ферментов, поступающих непосредственно в кровь. Кроме того, пациенту возможно понадобится такое обследование, как компьютерная томография, ультразвуковое сканирование или магнитно-резонансная томография, которые позволяют определить возможную закупорку камнями общего желчного протока.
Лечение
Если поставлен диагноз «острый панкреатит», возможно, пациенту будет показана госпитализация. Если течение заболевания принимает тяжелую форму, больного поместят в отделении реанимации.
Если по результатам обследования будет обнаружено наличие камней в желчных протоках, пациенту, возможно, будет сделана эндоскопическая ретроградная холангиопанкреатография, чтобы точнее определить местоположение камней и по возможности их удалить. В редких случаях наблюдается инфицирование поврежденных тканей поджелудочной железы, что требует дренирования, производимого хирургическим путем.
Осложнения
После приступа острого панкреатита выживают примерно 9 из 10 человек, хотя в результате болезни может возникнуть повреждение поджелудочной железы, и она не сможет производить ферменты в достаточном количестве. Серьезное поражение зоны поджелудочной железы, ответственной за выработку гормонов, может привести к падению секреции инсулина и развитию сахарного диабета. В дальнейшем для регулирования уровня сахара в крови будет необходима инсулинотерапия. Единичный приступ острого панкреатита может не привести к необратимым поражениям железы, и длительное лечение может потребоваться лишь в случае повторного развития заболевания.
Источник
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Описание
- Классификация
- Причины
- Патогенез
- Симптомы
- Возможные осложнения
- Диагностика
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Хронический панкреатит.

Строение поджелудочной железы
Описание
Хронический панкреатит – это хронический воспалительный процесс в поджелудочной железе, длящийся более 6 месяцев, для которого характерны повторные обострения, прогрессирующей деструкцией, диффузным или сегментарным фиброзом м нарушением функции поджелудочной железы.
В большинстве случаев заболевание диагностируется в пожилом возрасте, а так же чаще у лиц женского пола.
Классификация
Существует разделение хронического панкреатита на первичный (первичный воспалительный процесс неизмененной поджелудочной железы) и вторичный, развивающийся на фоне холецистита, гастрита, энтерита и других заболеваний.
Марсельско-римская классификация хронического панкреатита:
1. Хронический кальцифицирующий панкреатит.
2. Хронический обструктивный панкреатит.
3. Хронический фиброзный индуративный панкреатит.
4. Хронические псевдокисты и кисты поджелудочной железы.
Классификация панкреатита по МКБ-10:
1. Алкогольный хронический панкреатит.
2. Другие формы: а) инфекционный б) непрерывно-рецидивирующий в) возвратный.
3. Кисты поджелудочной железы.
4. Псевдокисты поджелудочной железы.
5. Другие уточненные заболевания поджелудочной железы: а) атрофия б) фиброз в) цирроз г) панкреатический инфантилизм д) асептический и жировой некроз е) панкреатическая стеаторея.
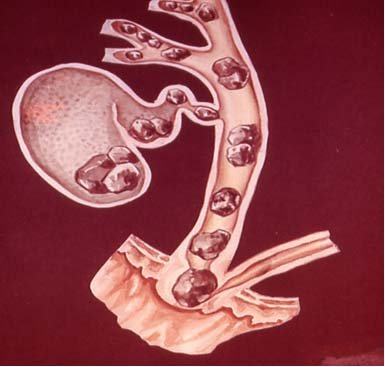
Камни в поджелудочной железе нередко являются причиной хронического панкреатита
Причины
Выявлено множество причин и предрасполагающих факторов к возникновению хронического панкреатита, среди которых выделяют:
1. Белково-калорийная недостаточность.
2. Алкоголь и жирная пища.
3. Обструкция панкреатических протоков на любом уровне.
4. Острый панкреатит в анамнезе.
5. Токсическое, в том числе лекарственное, воздействие на поджелудочную железу (органические растворители, цитостатика, фуросемид, тетрациклин, эстрогены, кортикостероиды, НПВС).
6. Гиперлипидемия.
7. Гиперкальциемия.
8. Травмы поджелудочной железы.
9. Курение.
10. Дефицит антиоксидантов.
Выявлена так же генетическая предрасположенность к заболеванию, передающаяся аутосомно-доминантным типом наследования.
Патогенез
При алкогольном и наследственном хроническом панкреатите наблюдается реакция преципитации кальция и белков внутри панкреатических протоков. В норме преципитация предотвращается ПСП-белками, которые секретируются ацинальными клетками. Уровень данного вида белков у больных хроническим панкреатитом заметно снижен, что способствует повышению кальция в панкреатическом соке, его микрокристализации. В просвете протока образуются кальцинаты, закупоривающие протоки, происходит повышение давления в них. В конечном счете развивается фиброз.
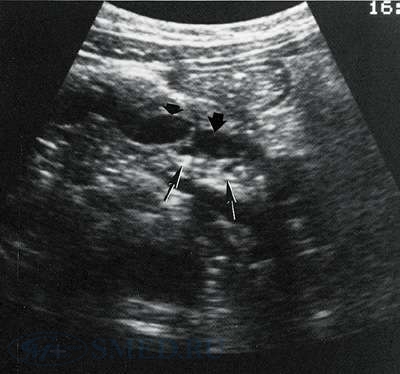
УЗИ-диагностика хронического панкреатита
Симптомы
По течению заболевания выделяют 2 основные формы хронического панкреатита: в виде рецидивов и в виде постоянных абдоминальных болей.
Клиническая картина хронического панкреатита складывается из сочетания болевого, диспептического синдромов с мальабсорбцией, потерей массы тела, различными симптомами функциональной недостаточности инсулярного аппарата.
Боль локализована в области левого подреберья или носит опоясывающий характер, возникает или усиливается после приема пищи (в течение получаса). Длительность болевого приступа – до 2-х часов. Боль может носить разлитой характер или иррадиировать в спину. По мере прогрессирования хронического панкреатита боль теряет связь с приемом еды и становится постоянной.
Развитие синдрома мальабсорбции связано с нарушением экзокринной функции поджелудочной железы. Нарушаются процессы полостного гидролиза, что приводит к учащению стула до 10 раз в день. Более поздними проявлениями синдрома мальабсорбции являются потеря массы тела, стеаторея, креаторея.
Нередко пациентов с хроническим панкреатитом беспокоят боли в костях, выявляются признаки остеопороза, что является следствием дефицита витамина В12 и жирорастворимых микроэлементов, в первую очередь витамина Д.
Диспепсия при хроническом панкреатите проявляется отрыжкой, метеоризмом, тошнотой, рвотой. У 80% пациентов обострение начинается с многократной рвоты, а затем только присоединяется болевой синдром.
30% пациентов с хроническим панкреатитом имеют сопутствующий диагноз сахарный диабет или нарушение толерантности к глюкозе.
Боль в шее сбоку. Горькая отрыжка. Горький привкус во рту. Запор. Изжога. Изжога в горле. Истощение. Кал желтого цвета. Кал серовато-белого цвета. Кашицеобразный стул. Метеоризм. Нейтрофилез. Отрыжка при беременности. Отсутствие аппетита. Понос (диарея). Потеря веса. Привкус во рту. Рвота. Рвота беременных. Рвота желчью. Сладкий привкус во рту. Тошнота. Тухлая отрыжка. Увеличение СОЭ.
Возможные осложнения
Осложнения хронического панкреатита включает формирование абсцессов или псевдокист поджелудочной железы, развитие механической желтухи, хронической дуоденальной непроходимости, панкреатического асцита, присоединения инфекции, желудочно-кишечного кровотечения, шока и рака поджелудочной железы.
Дифференциальная диагностика хронического панкреатита
Диагностика
При осмотре больного выявляются красные пятна размером с просяное зерно, отмечается сухость и шелушение кожи, глоссит, стоматит.
Обследование status localis выявляет вздутие живота, болезненность в эпигастрии или левом подреберье с возможной иррадиацией.
Отмечается болезненность в точке Дежардена, которая определятся на линии от пупка до подмышечной впадины на 5-7 Точка Дежардена – это проэкция головки поджелудочной железы на кожные покровы.
К срединной линии от точки Дежардена определяется зона Шофара (проэкция тела поджелудочной железы). Хвост панкреаса проэцируется на точку Мэйо-Робсона.
На УЗИ определяется форма, величина, особенности эхоструктуры, контуры, состояние панкреатических протоков, кист или опухолей, состояние внутри- и внепеченочных протоков. Значительным плюсом служит возможность проведения УЗИ-диагностики в динамике.
КТ-исследование дает еще большую точность. Можно выявить мелкие кальцинаты и псевдокисты.
Эндоскопическая ретроградная холецистохолангиопанкреатоскопия проводится путем введения канюли в большой дуоденальный сосок через фиброгастроскоп с ретроградным рентгенологическим заполнением и серией снимков.
Рентгенисследование рюшной полости выявляет рассеянный кальциноз.
Исследование эластазы в крови позволяет определить тяжесть течения. Уровень эластазы менее 100 говорит о тяжелой патологии экзокринной фнкции поджелудочной железы.
Проведение капрограммы позволяет обнаружить стеаторею. Наличие более 10 гр жира в кале, при нахождении больного на диете, содержащей не более 100 гр жира в рацине, свидетельствует о стеатореи.
С диагностической целью исследуют уровень альфа-амилазы и ее изоферментов в крови.
Лечение
В период ремиссии хронического панкреатита показана диета и заместительная терапия.
Обострение хронического панкреатита требует назначения комплексного патогенетического и симптоматического лечения, включающее в себя парентеральное питание, инфузионную терапию, назначение спазмолитиков, обезболевающих и антисекреторных препаратов.
В первые 2-3 суток назначается полное голодание. Затем, при несильно выраженном болевом синдроме, переходят на питание согласно стола №5 с понижением жиров, жаренных блюд, копченостей, алкоголя, газированной воды. Питаться следует 5-6 раз в сутки.
С целью снижения желудочной секреции достаточно принимать ранитидин или фамодитин в дозе 40-60 мг/сутки.
Назначение соматостатина дает такие эффекты как снижение уровня гастрина, HCl, угнетение экзо- и эндокринной функции поджелудочной железы, снижение объема висцерального кровотока, давления в портальной системе, при этом не вызывая колебаний артериального давления в системном кровотоке.
В качестве инфузионной терапии используют плазму, реополиглюкин, 5% раствор глюкозы.
Коррекция внешнесекреторной функции достигается путем назначения креона (панзинорма) по 1 дражже во время еды.
Показания к хирургическому лечению:
1. Формирование псевдокист.
2. Абсцесс поджелудочной железы.
3. Рецидивирующее желудочно-кишечное кровотечение.
Основные медуслуги по стандартам лечения | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
