Коды мкб 10 эрозия слизистой
Связанные заболевания и их лечение
Описания заболеваний
Стандарты мед. помощи
Содержание
- Описание
- Дополнительные факты
- Симптомы
- Классификация
- Патогенез
- Причины
- Диагностика
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Эрозия шейки матки.
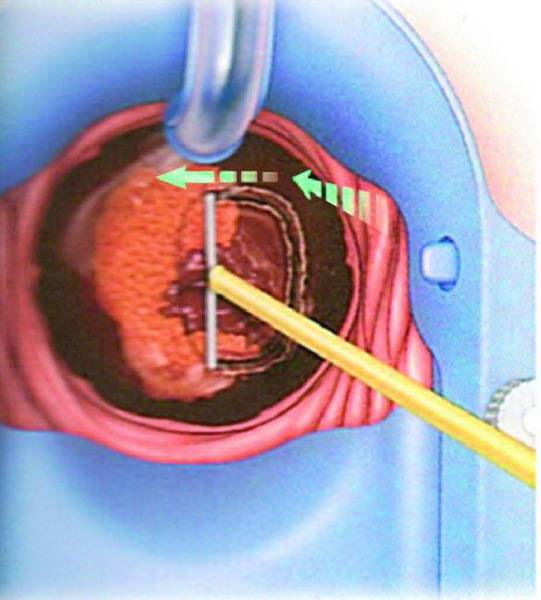
Дефект слизистой оболочки при эрозии шейки матки
Описание
Эрозия шейки матки. Дефект, повреждение плоского эпителия шейки матки на ее влагалищной части вокруг наружного зева. Чаще возникает вследствие эндоцервицита и других воспалительных заболеваний половой сферы, гормональных нарушений в женском организме. Течение может быть бессимптомным или проявляться патологическими выделениями слизисто-гнойного, иногда кровянистого характера, тянущими болями в области крестца. Является фактором риска возникновения новообразований шейки матки (полипов, рака). Главными способами диагностики эрозии шейки матки выступают осмотр шейки в зеркалах и кольпоскопия. В лечении могут применяться методы диатермокоагуляции, лазеровапоризации и криодеструкции, а также радиоволновой метод.
Дополнительные факты
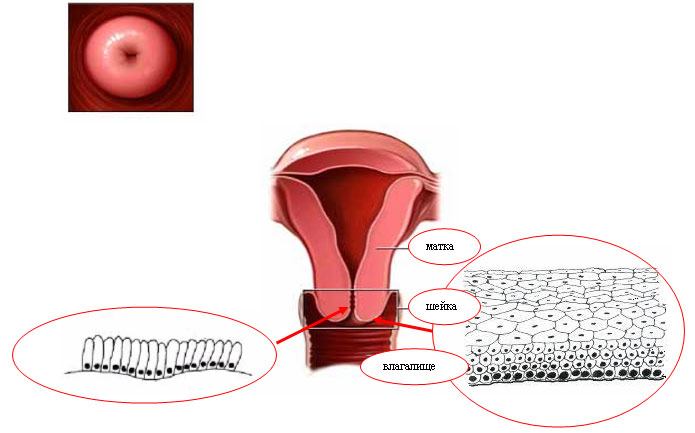
Термином «эрозия шейки матки» обозначается дефект, нарушение целостности эпителия влагалищного сегмента шейки матки. Эрозия шейки матки относится к наиболее частой гинекологической патологии и встречается у 15% женщин. Шейка является нижней частью матки, выступающей во влагалище, внутри которой проходит узкий цервикальный (шеечный) канал. Верхний отдел цервикального канала оканчивается внутренним зевом, нижний отдел – наружным зевом. Наружный зев открывается на влагалищной части шейки матки и имеет форму поперечной щели у рожавших женщин и округлую форму – у нерожавших. Повреждение многослойного плоского эпителия вокруг наружного зева влагалищной части шейки матки проявляется в виде эрозии шейки матки.
Выступая во влагалище, шейка матки подвергается воздействию инфекций, травмированию во время полового акта и медицинских манипуляций. Длительное существование эрозии шейки матки может приводить к изменениям в клетках эпителия и появлению доброкачественных новообразований (полипов шейки матки) и злокачественных опухолей (рак шейки матки).
Причины развития эрозии шейки матки могут быть различными. Изменения в слизистой шейки матки могут развиваться после родов, прерываний беременности, вследствие воспалительных заболеваний шейки матки, гормональных нарушений. Нередкой причиной появления эрозии шейки матки служат половые инфекции – хламидиоз, гарднереллез, уреаплазмоз, трихомониаз и тд , возбудители которых, проникая в поврежденную слизистую, вызывают в ней воспаление. Эрозия шейки матки может возникать в подростковом возрасте и у нерожавших женщин.

Криодеструкция эрозии шейки матки
Симптомы
Выделения из влагалища (бели). Кровянистые выделения из влагалища. Серые выделения из влагалища.
Классификация
Эрозии шейки матки бывают следующих видов:
• истинные;
• псевдоэрозии;
• врожденные. Истинная эрозия шейки матки.
Истинной принято называть эрозию шейки матки, образующуюся в результате повреждения и слущивания плоского эпителия вокруг наружного зева влагалищной части шейки матки. Для истинной эрозии шейки матки характерно образование раневой поверхности с признаками воспаления. Наиболее частой причиной развития истинной эрозии шейки матки служит раздражение слизистой патологическими выделениями шеечного канала при эндоцервиците. Истинная эрозия обычно ярко-красного цвета, неправильной округлой формы, легко кровоточащая при контакте. При кольпоскопическом осмотре и микроскопии эрозированной поверхности видны расширенные сосуды, отечность, инфильтрация, следы фибрина, крови, слизисто-гнойных выделений. Через 1-2 недели истинная эрозия переходит в стадию заживления – псевдоэрозию. Псевдоэрозия.
В процессе заживления происходит замещение дефекта плоского эпителия цилиндрическим, распространяющимся на эрозивную поверхность из канала шейки матки. Клетки цилиндрического эпителия имеют более яркий цвет в сравнении с клетками многослойного плоского эпителия, и эрозивная поверхность остается ярко-красного цвета.
Стадия замещения плоских эпителиальных клеток цилиндрическими — это первая стадия заживления истинной эрозии шейки матки. Обычно в этой стадии эрозия шейки матки диагностируется врачом-гинекологом.
Разрастание цилиндрического эпителия происходит не только по поверхности эрозии, но и в глубину с образованием ветвящихся железистых ходов. В эрозионных железах выделяется и скапливается секрет, при затруднении оттока которого формируются кисты – от мельчайших – до видимых при визуальном осмотре и кольпоскопии. Иногда крупные кисты, расположенные около наружного зева, внешне напоминают полипы шейки матки. Множественные кисты приводят к утолщению – гипертрофии шейки матки.
Различают псевдоэрозии:
• фолликулярные (железистые) – имеющие выраженные железистые ходы и кисты;
• папиллярные — имеющие на поверхности сосочковые разрастания с признаками воспаления;
• железисто-папиллярные или смешанные – сочетающие признаки первых двух видов.
Псевдоэрозия без лечения может сохраняться на протяжении нескольких месяцев и лет вплоть до устранения причин ее развития и существования. Псевдоэрозия сама является источником воспалительного процесса в шейке матки из-за присутствия инфекции в эрозионных железах.
При стихании воспаления самостоятельно или в результате лечения происходит процесс обратного замещения цилиндрического эпителия плоским, т. Е. Восстановление нормального покровного эпителия шейки матки — вторая стадия заживления эрозии. На месте зажившей эрозии нередко остаются мелкие кисты (наботовы кисты), образующиеся в результате закупорки протоков эрозионных желез.
Длительное течение псевдоэрозий и сопутствующего воспалительного процесса может приводить к патологическим изменениям клеток эпителия – атипии и дисплазии. Эрозия шейки матки с наличием эпителиальной дисплазии рассматривается как предраковое заболевание.
Псевдоэрозии могут иметь небольшие размеры (от 3до 5 мм) или захватывать значительную часть влагалищного сегмента шейки матки. Преимущественная локализация – вокруг наружного зева или по заднему краю (губе) шейки матки. Псевдоэрозии представляют собой видоизмененный участок слизистой неправильной формы, с ярко-красной окраской, бархатистой или неровной поверхностью, покрытой слизистыми или гноевидными выделениями. По краям заживающей псевдоэрозии видны участки плоского эпителия бледно-розового цвета и наботовы кисты.
Псевдоэрозии, в особенности папиллярные, легко кровоточат при половых контактах и инструментальных исследованиях. Также повышенная кровоточивость отмечается при дисплазии псевдоэрозии и в период беременности. Заживление псевдоэрозии считается полным, если происходит отторжение эрозионных желез и цилиндрического эпителия и восстановление плоского эпителия по всей поверхности дефекта. Врожденная эрозия шейки матки.
Образование врожденных эрозий шейки матки происходит в результате смещения границ цилиндрического эпителия, выстилающего цервикальный канал, за его пределы. Смещение (эктопия) эпителия происходит еще во внутриутробном периоде развития плода, поэтому такие эрозии считаются врожденными.
Врожденная эрозия шейки матки обычно занимает небольшой участок по линии наружного зева, имеет ярко-красную окраску, ровную поверхность. При объективном исследовании (в зеркалах или кольпоскопии) патологическая секреция из шеечного канала и симптомы воспаления отсутствуют.
Патогенез
В вопросе о причинах и механизме развития эрозии шейки матки ведущая роль принадлежит воспалительной теории происхождения заболевания. Эндоцервицит и цервицит, сопровождающиеся патологической секрецией из шеечного канала и матки, ведут к раздражению эпителиального покрова в области наружного зева и последующему отторжению эпителия. Образуется истинная эрозия, которую заселяет микрофлора влагалища и шейки матки.
Причины
Дисгормональная теория выдвигает в качестве причины развития эрозии шейки матки изменение уровня половых гормонов-стероидов. Клинические наблюдения показывают появление эрозий шейки матки в течение беременности и регресс в послеродовом периоде со стабилизацией гормонального фона.
Эрозии также образуются при эктропионе (вывороте) слизистой оболочки канала шейки матки при родовых травмах. Эрозии шейки матки (псевдоэрозии — фолликулярные, папиллярные, смешанные), отличающиеся длительным, упорным, рецидивирующим течением, не поддающиеся консервативной терапии, имеющие микроскопические признаки дисплазии, склонные к контактным кровотечениям, расцениваются как предопухолевые заболевнаия.
Диагностика
Диагностика эрозии шейки матки часто затруднена ввиду отсутствия характерных жалоб пациентки либо бессимптомного течения болезни. Изменения в субъективном состоянии обычно вызываются заболеванием, служащим причиной развития эрозии. Поэтому основными методами диагностики являются визуальный осмотр шейки матки в зеркалах и кольпоскопия, позволяющая детально рассмотреть патологический очаг под многократным увеличением.
Метод расширенной кольпоскопии используется при подозрении на озлокачествление эрозии шейки матки. Зона эрозии обрабатывается 5% спиртовым раствором йода и рассматривается под кольпоскопом. Истинная эрозия (псевдоэрозия) имеет светло-розовый цвет, зона дисплазии – желтый, атипические очаги – белый цвет. При обнаружении участков эрозии, сомнительных в плане дисплазии, проводят прицельную биопсию шейки матки с гистологическим анализом полученной ткани.
Лечение
В лечении эрозий шейки матки практическая гинекология придерживается следующих правил:
• наблюдение за врожденными эрозиями, отсутствие необходимости их лечения;
• истинные эрозии и псевдоэрозии лечатся одновременно с фоновыми заболеваниями, вызвавшими или поддерживающими их;
• при наличии признаков воспаления проводимая терапия должна быть направлена на возбудителей инфекции (трихоионады, хламидии, гонококки и тд );
• эрозию в активной стадии воспаления лечат щадящими способами (влагалищные тампоны с облепиховым маслом, рыбьим жиром, синтомициновой эмульсией, аэрозолями с содержанием антибиотиков — хлорамфеникол и тд ).
Современные подходы к лечению эрозии шейки матки основываются на использовании механизма разрушения клеток цилиндрического эпителия, их отторжения и последующего восстановления плоского эпителия на поверхности псевдоэрозии. С этой целью применяются методы диатермокоагуляции, лазеровапоризации, криодеструкции, радиоволновой метод.
Диатермокоагуляция является методом прижигания измененнной ткани воздействием переменного электротока высокой частоты, вызывающего значительный нагрев тканей. Коагуляция не применяется у нерожавших пациенток из-за опасности образования рубцов, препятствующих раскрытию шейки матки в родах. Метод травматичен, отторжение некроза коагулированной поверхности может сопровождаться кровотечением. Полное заживление после диатермокоагуляции наступает спустя 1,5-3 месяца. После диатермокоагуляции нередко развивается эндометриоз, поэтому проведение процедуры целесообразно планировать на вторую фазу менструального цикла.
Лазеровапоризация или «прижигание» эрозии шейки матки лазерным лучом проводится на 5-7 сутки менструального цикла. Перед лазеровапоризацией пациентка проходит курс тщательной санации влагалища и шейки матки. Процедура безболезненна, не оставляет рубца на шейке матки, и, следовательно, не осложняет течение последующих родов. Лазерная деструкция измененных тканей вызывает быстрое отторжение зоны некроза, раннюю эпителизацию и полную регенерацию раневой поверхности уже месяц спустя.
Криодеструкция (криокоагуляция) основана на вымораживании, холодовом разрушении тканей эрозии шейки матки жидким азотом или закисью азота. В сравнении с диатермокоагуляцией, криокоагуляция безболезненна, бескровна, не влечет последствий рубцового сужения канала шейки матки, характеризуется сравнительно быстрой эпителизацией раневой поверхности после отторжения некроза. Первые сутки после криодеструкции отмечаются обильные жидкие выделения, отек шейки матки. Полная эпителизация дефекта происходит через 1-1,5 месяца.
Радиоволновое лечение эрозии шейки матки аппаратом «Сургитрон» заключается в воздействии на патологический очаг электромагнитными колебаниями сверхвысокой частоты – радиоволнами, которые человек физически не ощущает. Процедура занимает менее минуты, не требует обезболивания и дальнейшей послеоперационной обработки. Радиоволновой метод в лечении эрозии шейки матки рекомендован ранее нерожавшим женщинам, т. Не ведет к образованию ожогов и рубцов, затрудняющих роды.
Диатермокоагуляция, лазеровапоризация, криодеструкция, лечение радиоволновым методом проводится после расширенной кольпоскопии и прицельной биопсии для исключения онкопроцесса. При подозрении на злокачественное перерождение эрозии шейки матки показано радикальное хирургическое лечение. Даже после излечения эрозии шейки матки одним из названных методов, женщина должна находиться на диспансерном учете и наблюдении у гинеколога.
Основные медуслуги по стандартам лечения | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
Рубрика МКБ-10: N86
МКБ-10 / N00-N99 КЛАСС XIV Болезни мочеполовой системы / N80-N98 Невоспалительные болезни женских половых органов
Определение и общие сведения[править]
Эктопия шейки матки
Эктопия шейки матки — смещение границ цилиндрического эпителия на влагалищную часть шейки матки.
Синонимы: Ложная эрозия, псевдоэрозия, эндоцервикоз, железистая эрозия, железистомышечная гиперплазия.
Эпидемиология
Эктопию шейки матки выявляют у 38,8% женского населения и у 49% гинекологических пациенток.
Врождённую форму эктопии шейки матки (включая эктропион) наблюдают у 11,3% женщин с данной патологией. Максимальную частоту (более 50%) заболеваемости эктопией шейки матки наблюдают у нерожавших женщин до 25 лет.
В современной кольпоскопической номенклатуре, принятой на VII Международном конгрессе в Риме (1990), эктопию (цилиндрический эпителий) относят к пункту I: «нормальные данные кольпоскопического исследования».
Отсутствие эктопии шейки матки в качестве патологии в МКБ-10 и отнесение её к нормальным данным в кольпоскопической номенклатуре подразумевает неосложнённые формы эктопии шейки матки, являющиеся физиологическим состоянием.
Этиология и патогенез[править]
Этиология
У подростков и пациенток раннего репродуктивного возраста эктопию шейки матки рассматривают как физиологическое состояние, связанное с относительной гиперэстрогенией. Появление эктопии шейки матки при беременности также считают физиологическим состоянием, связанным с изменением функций яичников.
Приобретённую эктопию шейки матки рассматривают как полиэтиологическое заболевание, обусловленное воздействием ряда факторов.
Выделяют экзогенные и эндогенные факторы, способствующие развитию эктопии шейки матки. К экзогенным фактором относят: инфекционные, вирусные (раннее начало половой жизни, большое количество половых партнеров, наличие в анамнезе воспалительных процессов половых органов) и травматические (травмы шейки матки во время родов и абортов, применение барьерных методов контрацепции).
К эндогенным факторам относят: нарушение гормонального гомеостаза (менархе ранее 12 лет, нарушения менструального цикла и репродуктивной функции), изменения иммунного статуса (наличие хронических экстрагенитальных и гинекологических заболеваний, профессиональных вредностей).
Фактор наследственной предрасположенности, возможное влияние КОК и курения на развитие эктопии шейки матки ещё обсуждают.
Патогенез
Патогенез эктопии шейки матки изучен недостаточно.
Во внутриутробном периоде процесс смещения цилиндрического эпителия за внутренний зев считают нормальным этапом развития шейки матки. Как правило, при достижении женщиной репродуктивного возраста граница цилиндрического и многослойного плоского эпителиев при гинекологическом осмотре не видна. Однако эктопия может сохраняться и в раннем репродуктивном возрасте, особенно у женщин с нарушением менструального цикла (на фоне относительной гиперэстрогении).
Эктопии шейки матки считают врождённым, как правило, временным физиологическим состоянием, они не опасны в отношении малигнизации и не требуют лечения.
Формирование приобретённой эктопии шейки матки происходит под влиянием эндогенных и экзогенных этиологических факторов, которые включают механизмы, поддерживающие патологическую дифференцировку резервных клеток шейки матки в целиндрический эпителий.
Клинические проявления[править]
Диагноз врождённой эктопии шейки матки устанавливают при первом обращении к гинекологу женщины, недавно начавшей половую жизнь.
При постановке диагноза приобретённой эктопии шейки матки учитывают её появление на ранее неизменённой шейке матки.
Кольпоскопические проявления ранней рецидивирующей эктопии шейки матки выявляют через 2-3 мес после лечения, поздней — через 6 и более месяцев. Раннюю рецидивирующую эктопию шейки матки считают следствием неадекватно проведённого лечения. Однако если это неосложнённая форма, стоит ли говорить о рецидиве и неадекватности терапии.
Неосложнённая форма эктопии шейки матки не имеет специфических клинических проявлений, и чаще всего её диагностируют при профилактическом гинекологическом осмотре.
Осложнённую форму эктопии шейки матки наблюдают более чем в 80% случаев. При осложнённой форме эктопия сочетается с воспалительными, предраковыми процессами шейки матки. При сочетании с нарушением эпителиальностромальных взаимоотношений шейки матки, эктопию шейки матки трактуют как эктропион. При наличии сопутствующих воспалительных процессов нижнего отдела половых путей пациентки предъявляют жалобы на бели, зуд, диспареунию, редко на контактные кровяные выделения. Нередко поводом для обращения к гинекологу бывают нарушения менструального цикла, бесплодие.
Эрозия и эктропион шейки матки: Диагностика[править]
а) Физикальное исследование
Для диагностики эктопии используют осмотр шейки матки при помощи зеркал. Вокруг наружного зева при наличии данной патологии выявляют эктопию, имеющую вид пятна с неправильными очертаниями от бледнорозового до яркокрасного цвета.
б) Лабораторные исследования
— Применяют цитологическое исследование;
— Изучают функции яичников: проводят тесты функциональной диагностики, исследуют гормональный статус (по показаниям).
— Делают иммунограмму (по показаниям).
в) Инструментальные исследования
Для диагностики эктопии шейки матки выполняют расширенную кольпоскопию. Врождённая эктопия шейки матки бывает представлена участками цилиндрического эпителия с неровными контурами. Особенностью физиологической эктопии (физиологическое расположение стыка у молодых женщин кнаружи от наружного зева) считают чёткие границы между плоским и цилиндрическим эпителием.
Прицельная биопсия шейки матки и выскабливание цервикального канала с гистологическим исследованием показаны при выявлении атипических клеток при цитологическом исследовании и (или) при наличии аномальных кольпоскопических признаков.
Дифференциальный диагноз[править]
Дифференциальную диагностику проводят с РШМ (рак шейки матки) и истинными эрозиями шейки матки.
Эрозия и эктропион шейки матки: Лечение[править]
Цели лечения при эктопии шейки матки:
— ликвидация сопутствующего воспаления;
— коррекция гормональных и иммунных нарушений;
— коррекция микробиоценоза влагалища;
— деструкция патологически изменённой ткани шейки матки.
а) Немедикаментозное лечение
Деструктивные методы лечения необходимы при осложнённых формах эктопии шейки матки. Для деструкции патологически изменённой ткани шейки матки применяют методы криодеструкции, лазерной коагуляции, радиохирургии. Выбор метода лечения соответствует патологии, с которой сочетается эктопия шейки матки.
б) Медикаментозное лечение
Необходимо проведение этиотропной противовоспалительной терапии по общепринятым в клинической практике схемам, коррекция микробиоценоза влагалища, коррекция гормональных нарушений, коррекция иммунных нарушений.
в) Хирургическое лечение
Хирургические методы лечения используют в случаях, когда эктопия сочетается с ЦИН (цервикальная интраэпителиальная неоплазия) II-III степени и при деформации шейки матки.
Прогноз
Прогноз при эктопии шейки матки благоприятный.
Профилактика[править]
Для предупреждения развития эктопии шейки матки необходимы:
— профилактика, своевременная диагностика и лечение воспалительных процессов половых органов;
— своевременная коррекция нарушений гормонального и иммунного гомеостаза;
— пропаганда культуры сексуальных отношений;
— профилактика абортов (рациональная контрацепция).
Прочее[править]
Эрозия шейки матки
Эрозия шейки матки — дефект эпителия шейки матки с обнажением субэпителиальной ткани (стромы).
Синонимы: Истинная эрозия, язва.
Эпидемиология
Эрозию шейки матки выявляют у 2% женского населения. В структуре заболеваний шейки матки данная патология составляет, по данным различных авторов, 5-10%.
Эрозии специфической этиологии (сифилитической и туберкулёзной) наблюдают крайне редко, в основном у молодых женщин. Трофические, травматические, раковые и лучевые эрозии выявляют преимущественно у женщин в постменопаузе.
Профилактика
1. Первичная профилактика:
— предупреждение заболеваний, которые могут стать причиной развития эрозии шейки матки;
— бережное проведение гинекологических осмотров у пациенток в постменопаузе.
2. Вторичная профилактика:
— своевременная диагностика и лечение заболеваний, которые могут стать причиной развития эрозии шейки матки;
— воздержание от половых контактов и гинекологических осмотров в течение 6-8 нед после применения деструктивных методов лечения патологии шейки матки.
Классификация
Истинную эрозию шейки матки относят к фоновым процессам воспалительной этиологии.
В современной кольпоскопической номенклатуре, принятой на VII Международном конгрессе в Риме (1990), термин «эрозия» отсутствует, а в пункте V (другие состояния) фигурирует термин «язва».
Этиология
По этиологическому признаку выделяют следующие виды эрозии шейки матки:
— воспалительную; её развитие считают результатом мацерации и отторжения многослойного плоского эпителия при воспалительных процессах (при кольпитах и цервицитах);
— специфическую; результат специфического воспаления (сифилис, туберкулёз);
— травматическую; может быть следствием травмы гинекологическими инструментами (чаще всего у пациенток в постменопаузе) и применения маточного кольца;
— ожоговую; результат отторжения струпа после химического, электрического, лазерного или криогенного воздействия;
— трофическую; обычно сопутствует выпадению матки или бывает последствием проведения лучевой терапии;
— раковую эрозию; злокачественная опухоль шейки матки (или её распад).
Патогенез
Воздействие различных этиологических факторов приводит к очаговой десквамации или мацерации многослойного плоского эпителия влагалищной части шейки матки.
Воспалительная эрозия неспецифической этиологии, травматическая и ожоговая эрозии самостоятельно эпителизируются в течение 1-2 нед. Заживление происходит путём замещения эрозивной поверхности нарастающим с краёв многослойным плоским эпителием.
Развитие лучевой эрозии считают результатом воздействия ионизирующего излучения при проведении лучевой терапии по поводу РШМ (рака шейки матки). Чаще всего эрозия возникает при лучевых нагрузках, превышающих толерантность слизистых оболочек.
Декубитальная язва (эрозия) возникает при опущении или выпадении половых органов у пациенток постменопаузального возраста и бывает результатом перегиба сосудов и венозного застоя. Гипоэстрогения у таких больных усугубляет ситуацию, обусловливая атрофические и воспалительные изменения многослойного плоского эпителия эктоцервикса.
При туберкулёзной эрозии возбудитель попадает в шейку матки гематогенным путём, процесс бывает локализован чаще всего в области наружного зева.
Клиническая картина
При развитии эрозии шейки матки пациентки иногда отмечают появление кровяных выделений из половых путей.
Сифилитическую и туберкулёзную эрозии сопровождают клинические проявления специфического воспалительного процесса. Туберкулёзное поражение шейки матки чаще всего сочетается с одновременным поражением тела матки.
Для лучевых эрозий характерны торпидное течение и неуклонное прогрессирование.
Диагностика
а) Физикальное исследование
Для диагностики заболевания проводят осмотр шейки матки при помощи зеркал. При этом можно увидеть глубокий дефект эпителия в виде красного пятна. При травматической и, в ряде случаев, при воспалительной эрозии по её краю можно обнаружить участок поднимающегося плоского эпителия.
С целью определения плотности тканей при эрозии применяют пробу Кробака: зондирование язвы металлическим зондом. Пробу считают положительной, если зонд легко проникает в ткань.
Для сифилитической эрозии (твёрдого шанкра) характерны:
— небольшие размеры (диаметр 5-10 мм);
— округлая или овальная форма;
— блюдцеобразные, не отвесные края;
— ровное, блестящее («лакированное») дно;
— красный, иногда с сероватым оттенком цвет.
В основании сифилитической эрозии определяют видимое невооруженным глазом уплотнение, приподнимающее эрозию над окружающими тканями. Сифилитическая эрозия безболезненна, не кровоточит при контакте. Проба Кробака отрицательная. При механическом воздействии из эрозии отмечают появление прозрачного серозного отделяемого.
Для туберкулёзной эрозии характерны подрытые края, возможна также множественность поражения.
Для раковой эрозии характерны:
— неровные приподнятые валикообразные края;
— кратерообразное дно, покрытое некротическим налётом;
— лёгкая кровоточивость при контакте.
Экзофитную опухоль хорошо видно на фоне резко деформированной и гипертрофированной шейки матки деревянной плотности. Проба Кробака положительная: зонд легко проникает в ткань опухоли.
Дукубитальная язва (эрозия) имеет резко очерченные края, дно её обычно покрыто гноевидным налётом.
Лабораторные исследования
Проводят цитологическое исследование цервикальных мазков и мазков с поверхности эрозии, а при подозрении на специфическую этиологию эрозии — микробиологические исследования.
Выполняют серологическое, бактериоскопическое, бактериологическое исследования.
Инструментальные исследования
Для подтверждения диагноза выполняют расширенную кольпоскопию. Эрозия при кольпоскопическом исследовании представляет собой дефект эпителия шейки матки с обнажением субэпителиальной стромы. Субэпителиальная строма имеет вид мелкой зернистости яркокрасного цвета. Дно истинной эрозии всегда ниже уровня многослойного плоского эпителия или цилиндрического эпителия, края чёткие.
Проба Шиллера в области дна эрозии отрицательная. После нанесения 3% раствора уксусной кислоты дно эрозии бледнеет. Проба с 5% раствором азотнокислого серебра положительная: дно эрозии чернеет (происходит окрашивание коллагеновых волокон стромы).
Для раковой эрозии характерны подрытые края (ступенчатость), некротическое дно, наличие аномальных кольпоскопических образований вокруг эрозии. В области краёв раковой язвы при использовании зелёного фильтра можно обнаружить так называемую адаптационную гипертрофию сосудов. Чем более развита карцинома, тем меньше деталей можно увидеть в кольпоскоп. Развитую карциному лучше оценивать макроскопически.
Прицельная биопсия шейки матки с выскабливанием слизистой оболочки цервикального канала и гистологическим исследованием показаны при подозрении на РШМ (рак шейки матки) — (выявление аномальных кольпоскопических образований и (или) обнаружение атипичных клеток при цитологическом исследовании).
Гистологическое исследование ткани из краёв лучевой эрозии необходимо проводить для исключения рецидива опухоли, по поводу которой проводили лучевую терапию. Кроме того, если эрозия не эпителизируется в течение 3-4 нед (при проведении местного лечения или без него), гистологическое исследование показано даже при отсутствии признаков атипии в цитограмме.
Гистологически при истинных эрозиях воспалительного характера выявляют язвенную поверхность, покрытую некротическими массами, инфильтрированную лейкоцитами. В дне эрозии наблюдают разрастание грануляционной ткани и инфильтрацию из полиморфноядерных лейкоцитов, лимфоидных клеток, гистиоцитов, отмечают полнокровие сосудов, набухание эндотелия.
При крайне редко встречающихся эрозиях туберкулёзной этиологии при гистологическом исследовании в дне эрозии выявляют типичные эпителиоидные бугорки с гигантскими клетками Пирогова-Лангханса (туберкулёзных бугорков).
Дифференциальная диагностика
Дифференциальный диагноз при эрозиях шейки матки прежде всего проводят между различными видами эрозий, а также с эктопией шейки матки.
Лечение
а) Цели лечения
Излечение основного заболевания, приведшего к развитию эрозии шейки матки. Эпителизация эрозии, восстановление биоценоза влагалища, стимуляция репаративных процессов (строго по показаниям).
б) Немедикаментозное лечение
При наличии показаний к стимуляции репаративных процессов с целью эпителизации эрозий травматического и воспалительного генеза используют низкоинтенсивное облучение гелийнеоновым лазером (10 сеансов по 5-10 мин).
в) Медикаментозное лечение
Необходимо лечение основного заболевания, приведшего к образованию эрозии, а также коррекция микробиоценоза влагалища.
С целью эпителизации эрозии (чаще всего декубитальной язвы) широко применяют тампоны с мазями, обладающими антибактериальным, противовоспалительным и регенерирующим действиями (левосин, левомеколь и т.п.).
При лучевой эрозии лечение проводят в условиях гнотобиологической изоляции (управляемой антибактериальной среды), местно применяют мази, ускоряющие процессы клеточной регенерации и стимулирующие клеточный и гуморальный иммунитет (метилурациловая мазь 10% и т.п.).
Длительность курса лечения определяют индивидуально.
При раковой эрозии и при эрозиях специфической этиологии стимуляция репаративных процессов в комплекс лечебных мероприятий не входит.
Хирургическое лечение
Не проводят.
Прогноз
При раковой эрозии прогноз неблагоприятный. При лучевой эрозии прогноз сомнительный. При всех остальных видах эрозии прогноз благоприятный.
Источники (ссылки):[править]
Гинекология [Электронный ресурс] / Под ред. В.И. Кулакова, И.Б. Манухина, Г.М. Савельевой — М. : ГЭОТАР-Медиа, 2011. — https://www.rosmedlib.ru/book/ISBN9785970418970.html
