Код по мкб салурия

Содержание
- Синонимы диагноза
- Описание
- Дополнительные факты
- Патогенез
- Симптомы
- Возможные осложнения
- Диагностика
- Дифференциальная диагностика
- Лечение
- Прогноз
- Профилактика
Другие названия и синонимы
Первичная гипероскалурия.
Названия
Название: Оксалоз.

Оксалоз
Синонимы диагноза
Первичная гипероскалурия.
Описание
Оксалоз. Редкое наследственное заболевание, характеризующееся избыточным образованием щавелевой кислоты и накоплением ее солей (оксалатов) в органах. Патология проявляется интерстициальным нефритом, образованием камней в почках, отложением солей кальция в почечной ткани, периодическими приступами почечной колики и постепенным развитием хронической почечной недостаточности. Диагноз оксалоз ставится на основании увеличения выделения оксалатов с мочой, УЗИ почек, экскреторной урографии. Основу лечебных мероприятий составляет лекарственная терапия, диетотерапия, соблюдение питьевого режима и контроль диуреза.
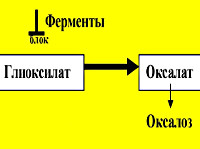
Оксалоз
Дополнительные факты
Оксалоз (первичная гипероксалурия) – редкое нарушение обмена, при котором наблюдается избыточная выработка и отложение оксалата кальция в паренхиматозных органах, преимущественно в почках. Болезнь обычно передается по аутосомно-рецессивному типу, известны случаи аутосомно-доминантного наследования. В первом случае у гетерозигот клинические признаки гипероксалурии отсутствуют. В семьях с оксалозом частота возникновения заболевания среди ближайших родственников варьируется от 30 до 35%. Среди младенцев первичная гипероксалурия встречается в 1 случае на 120 тыс. Новорожденных. Распространенность патологии составляет 1-3 случая гипероксалурии на 1 млн. Населения.
Патогенез
Оксалоз развивается в результате повреждения гена, локализованного в длинном плече II хромосомы. В основе заболевания лежит наследственно обусловленная ферментная недостаточность. Выделяют два типа первичной гипероксалурии с общими клиническими признаками. При гипероксалурии 1 типа наблюдается недостаточная выработка аланинглиоксилатаминотрансферазы в клетках печени, в результате чего не происходит преобразование глиоксиловой кислоты в муравьиную. Глиоксиловая кислота под воздействием лактатдегидрогеназы трансформируется в щавелевую кислоту, в итоге в организме накапливаются и экскретируются глиоксилат и оксалат кальция. Оксалоз 1 типа встречается в 70% случаев.
При гипероксалурии 2 типа возникает недостаток D-глицератдегидрогеназы, которая участвует в превращении глиоксиловой кислоты в гликолат. Происходит накопление щавелевой и глицериновой кислот. Щавелевая кислота превращается в оксалаты и экскретируется с мочой. Данный тип оксалоза встречается среди жителей индийских племен Оджибва из Манитобы. Патогенез образования камней и кальцинатов в паренхиматозных органах при первичной гипероксалурии связан с нерастворимостью оксалата кальция.
Симптомы
Клинические признаки болезни появляются в возрасте 3-4 лет. Наблюдаются частые приступы почечной колики, эпизоды повышения артериального давления, энурез. В моче выявляется гематурия, протеинурия, лейкоцитурия. Присоединяются частые инфекции мочевыводящих путей (цистит, уретрит, пиелонефрит) с ухудшением состояния пациента, повышением температуры тела, слабостью. При накоплении оксалатов развивается мочекаменная болезнь, которая обычно носит двусторонний характер. При генерализованной форме у больных выявляется остеопороз, часто возникают спазмы артериол и капилляров, постепенно нарушается сердечная проводимость, появляются признаки сердечной недостаточности. На поздних стадиях оксалоза в результате нарушений работы почек и задержки азотистых соединений развивается аутоинтоксикация (уремия).
Возможные осложнения
Самое опасное осложнение оксалоза – хроническая почечная недостаточность (ХПН). По статистике, 80% смертей от необратимого поражения почек приходится на возраст до 20 лет. При прогрессировании заболевания хроническая почечная недостаточность может перейти в острую. На фоне уремии у детей развивается умственная и физическая отсталость, дислексия, поражения костей и суставов (остеопороз, артрит), сердечно-сосудистой системы (миокардит, атриовентрикулярные блокады, сердечная недостаточность). При генерализованном оксалозе возникает вторичный гиперпаратиреоидизм, сопровождающийся повышенной ломкостью костей и деформацией суставов.
Диагностика
Диагностика оксалоза основывается на исследовании семейного анамнеза, истории заболевания, клинической картины, а также на данных лабораторных и инструментальных исследований. В анализе мочи определяется повышенный уровень оксалатов, гликолевой и глиоксиловой кислоты при отсутствии их избыточного потребления с пищей. При первичной гипероксалурии экскреция оксалата кальция составляет не менее 200 мг/сут. Для 1 типа оксалоза характерна экскреция гликолевой кислоты, а для 2 – глицериновой кислоты. С помощью экскреторной урографии выявляют камни в почках, кальциноз. При проведении УЗИ почек определяют мелкоочаговые уплотненные участки по ходу пирамид и в чашечно-лоханочной системе.
Дополнительно выполняют денситометрию и сцинтиграфию для обнаружения остеопороза. В тяжелых случаях проводят пункцию костного мозга с выявлением оксалатов. При наличии случаев оксалоза у членов семьи осуществляют пренатальный скрининг путем биопсии ворсин хориона. При генетическом исследовании определяются мутации генов, ответственных за метаболизм оксалатов (гены AGXT, GRHPR, HOGA1).
Дифференциальная диагностика
Дифференциальная диагностика оксалоза проводится с вторичной гипероксалурией, которая может развиваться при пищевой передозировке глицина, содержащегося в мясе, печени, злаковых.
Лечение
Специфическое лечение первичной гипероксалурии отсутствует. Основной целью терапии оксалоза является профилактика обострений и развития почечной недостаточности, снижение уровня оксалатов и предупреждение камнеобразования в почках.
• Медикаментозная терапия. В клинической практике используются препараты пиридоксина, которые способствуют временному уменьшению образования оксалата кальция.
• Диетотерапия. Диета предусматривает ограниченное потребление щавелевой кислоты и повышенное употребление кальция. При соблюдении диеты необходимо исключить из рациона следующие продукты: жирные мясные блюда, щавель, шпинат, кофе, чай, шоколад, свеклу, копчености. Рекомендовано употреблять в пищу крупы, овощные бульоны, бахчевые (тыква, дыня), кабачки, яблоки, молочные продукты, огурцы, сухофрукты.
• Питьевой режим. Пациентам с оксалозом следует увеличить потребление чистой негазированной воды на 500-1000 мл по сравнению с нормой. Необходимо следить за частотой мочеиспускания, которое должно осуществляться через каждые 2-3 часа. Данные мероприятия способствуют разведению мочи и снижению риска возникновения нефролитиаза.
Прогноз
При отсутствии наблюдения и лечения прогноз при оксалозе неблагоприятный. У 50% пациентов с первичной гипероксалурией в 13-15 лет появляются признаки почечной недостаточности. В возрасте 30 лет хроническое поражение почек диагностируется у 80% больных оксалозом. Раннее выявление заболевания, строгая диета и питьевой режим могут на годы отсрочить образование камней в почках и развитие почечной недостаточности.
Профилактика
Профилактика осложнений со стороны мочевыделительной системы включает диспансерное наблюдение терапевта или педиатра. Пациенту ежеквартально необходимо сдавать общий анализ мочи, пробы Зимницкого, раз в год проводить УЗИ почек и посещать нефролога.
Источник
Продукты питания с содержанием оксалатов

Многие годы пытаетесь вылечить ПОЧКИ?
Глава Института нефрологии: «Вы будете поражены, насколько просто можно вылечить почки просто принимая каждый день…
Читать далее »
В 75% случаев мочекаменной болезни (это состояние организма, выраженное в нарушении его нормальной жизнедеятельности, продолжительности жизни, и его способности поддерживать свой гомеостаз) причиной образования конкрементов в почках является гипероксалатурия – чрезмерно повышенное содержание в моче оксалатов — солей щавелевой кислоты. Откуда берется это вещество в организме? Известно, что щавелевая кислота является нормальным продуктом (Продукт — пища (в словосочетании «продукты питания»)) обмена некоторых веществ, то есть образуется внутри организма (эндогенно). Однако немало щавелевокислых веществ поступает извне вместе с продуктами содержащими оксалаты. Для здорового человека в нормальных условиях повышенное поступление в организм оксалатов (соли и эфиры щавелевой кислоты) проходит бесследно, не вызывая болезненных реакций. Но если поставлен диагноз оксалатурия, рекомендуется исключать из рациона продукты, что содержат щавелевую кислоту (химические соединения, способные отдавать катион водорода (кислоты Брёнстеда), либо соединения, способные принимать электронную пару с образованием ковалентной связи (кислоты Льюиса)) в больших концентрациях.
Вредоносные оксалаты (соли и эфиры щавелевой кислоты)
 Кристаллы щавелевокислых солей (соль, или пищевая соль (хлорид натрия, NaCl; употребляются также названия «хлористый натрий», «столовая соль», «каменная соль», «пищевая соль» или просто «соль»), — пищевой продукт) твердые, нерастворимые и имеют угловатую форму со множеством острых выступов
Кристаллы щавелевокислых солей (соль, или пищевая соль (хлорид натрия, NaCl; употребляются также названия «хлористый натрий», «столовая соль», «каменная соль», «пищевая соль» или просто «соль»), — пищевой продукт) твердые, нерастворимые и имеют угловатую форму со множеством острых выступов
В результате нарушения обменных процессов в человеческом организме, которые могут быть врожденными или приобретенными, возникает такое патологическое состояние, как оксалатурия, то есть повышенное образование в почках кристаллов, состоящих из солей щавелевой кислоты и выведение их с мочой. При оксалатурии в сутки выделяется до одного грамма оксалатных кристаллов или их конгломератов.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения почек наши читатели успешно используют Ренон Дуо. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Кристаллы щавелевокислых солей твердые, нерастворимые и имеют угловатую форму со множеством острых выступов. Из-за такой особенности они легко повреждают слизистую почечных канальцев, лоханки и мочеточников, что становится причиной воспаления внутренних почечных оболочек. Также оксалаты склонны к образованию крупных соединений кристаллов, в результате чего при благоприятных условиях (воспалительный процесс в почках) быстро формируются оксалатные песок и камни.
При оксалатурии, патологии, которой страдают как взрослые, так и дети (при врожденных нарушениях обменных процессов), отмечаются такие характерные симптомы:
- боли в животе и в области поясницы;
- рези и жжение по ходу уретры при мочеиспускании;
- появление в моче кровянистых включений (гематурия);
- быстрая утомляемость.
При возникновении воспалений в почечной лоханке при оксалатурии резко возрастает вероятность образования камней, удаляют которые только хирургическим путем.
Важно! Оксалатные камни очень твердые, поэтому подвергнуть их ультрозвуковому или лазерному дроблению очень проблематично.
Способствует образованию соединений щавелевой кислоты (химические соединения, способные отдавать катион водорода (кислоты Брёнстеда), либо соединения, способные принимать электронную пару с образованием ковалентной связи (кислоты Льюиса)) и кальция (этот минерал преимущественно содержится в солях-оксалатах) и закисление мочи. При нормальной, тем более щелочной среде, образование оксалатных соединений (процесс изготовления изделия из деталей, сборочных единиц (узлов), агрегатов путём физического объединения в одно целое) резко снижается. Это еще раз подтверждает, что одной из главных причин возникновения оксалатурии является нарушение обменных процессов и кислотно-щелочного баланса, поэтому диета при этом заболевании (это состояние организма, выраженное в нарушении его нормальной жизнедеятельности, продолжительности жизни, и его способности поддерживать свой гомеостаз) подразумевает не только исключение продуктов с большим содержанием щавелевой кислоты (химические соединения, способные отдавать катион водорода (кислоты Брёнстеда), либо соединения, способные принимать электронную пару с образованием ковалентной связи (кислоты Льюиса)), но и таких блюд, что способствуют смещению среды в кислую сторону.
Подробнее о том, как появляются оксалаты (соли и эфиры щавелевой кислоты) в моче.
Соотношение эндогенных и экзогенных оксалатов
 Щавелевая кислота, являющаяся причиной возникновения почечных проблем, лишь частично поступает с пищей
Щавелевая кислота, являющаяся причиной возникновения почечных проблем, лишь частично поступает с пищей
Щавелевая кислота, являющаяся причиной возникновения почечных проблем, лишь частично поступает с пищей. Около половины этого вещества, содержащегося в организме, образуется в результате биохимических реакций, происходящих в печени. Еще около 30% щавелевой кислоты высвобождается при метаболизме аскорбиновой и глиоксаловой кислот. Около 5% оксалатов, находящихся в крови, образуются в результате жизнедеятельности кишечной микрофлоры, и только 15% поступает извне с продуктами (Продукт — пища (в словосочетании «продукты питания»)) питания.
Но здесь необходимо уточнение. В кишечник с пищей попадает примерно в 10 раз больше щавелевой кислоты, по сравнению с тем количеством, что абсорбируется и попадает в кровь. Но в просвете кишок большая часть (до 90%) кислоты вступает в реакцию с минералами (кальций, магний) и выводится с калом. Но это справедливо в том случае, если нет заболеваний кишечника, и с пищей поступает достаточное количество указанных макроэлементов. При хронических воспалениях кишечной стенки, дисбактериозах и недостаточном поступлении кальция с пищей, всасывание щавелевой кислоты в кровь может увеличиться до 30%. Также повышается содержание оксалатов (соли и эфиры щавелевой кислоты) при заболеваниях, сопровождающихся значительными обменными нарушениями (сахарный диабет, гепатиты, ожирения, гиперпаратиреоз).
Хотя экзогенная щавелевая кислота (химические соединения, способные отдавать катион водорода (кислоты Брёнстеда), либо соединения, способные принимать электронную пару с образованием ковалентной связи (кислоты Льюиса)) составляет относительно небольшой процент, по сравнению с веществом, образующимся внутри организма, при оксалурии важно свести содержание оксалатов до минимума, ограничив употребление продуктов, насыщенных этими опасными веществами.
В чем больше всего оксалатов (соли и эфиры щавелевой кислоты) (соли и эфиры щавелевой кислоты)?
 Больше всего щавелевой кислоты содержится как раз во многих продуктах растительного происхождения
Больше всего щавелевой кислоты содержится как раз во многих продуктах растительного происхождения
Как это ни удивительно, но при оксалурии общепринятое суждение о здоровой пище не соответствует специфике этого заболевания. Больше всего щавелевой кислоты содержится как раз во многих продуктах растительного происхождения, но не во всех. Растительную пищу по содержанию оксалатов можно поделить на несколько групп.
- Очень много щавелевой кислоты в чае, зеленой фасоли (в том числе спаржевой), плодах какао, ревене, щавеле, петрушке и шпинате. В этих растениях содержание оксалатов превышает один грамм на килограмм продукта.
- От 0,3 грамм до 1 грамма кислоты (химические соединения, способные отдавать катион водорода (кислоты Брёнстеда), либо соединения, способные принимать электронную пару с образованием ковалентной связи (кислоты Льюиса)) щавелевой содержат свекла, цикорий, морковь, лук и томаты.
- Немного (0,045-0,3 грамма на килограмм) содержат оксалатов свежая белокочанная капуста, картофель, смородина, бананы, персики и абрикосы.
- Совсем мало щавелевой кислоты в цветной капусте, горохе (зрелом и зеленом), листьях салата, огурцах, тыквах и баклажанах.
Ягоды и фрукты с «перебором» оксалатов (соли и эфиры щавелевой кислоты) составляют такой список:
- яблоки (особенно кислые сорта);
- крыжовник;
- малина;
- манго;
- земляника (клубника);
- ежевика;
- гранаты;
- цитрусовые.
 Шоколад — лидер по содержанию оксалатов среди других продуктов питания
Шоколад — лидер по содержанию оксалатов среди других продуктов питания
Лидеры по содержанию оксалатов среди других продуктов (Продукт — пища (в словосочетании «продукты питания»)) питания таковы:
- шоколад (порошок какао);
- бобы;
- грецкие орехи;
- арахис;
- пророщенная пшеница.
При установленном диагнозе «оксалатурия» придется полностью или частично отказаться от многих полезных в другой ситуации продуктов. Но с этим ничего не поделаешь – лучше придерживаться диеты, нежели ожидать развития тяжелых почечных осложнений.
Что представляет собой мочекаменная болезнь
Мочекаменная болезнь (это состояние организма, выраженное в нарушении его нормальной жизнедеятельности, продолжительности жизни, и его способности поддерживать свой гомеостаз) (код по МКБ-10 — №20 — №23) является достаточно распространенной проблемой. Уролитиаз (мочекаменная болезнь (это состояние организма, выраженное в нарушении его нормальной жизнедеятельности, продолжительности жизни, и его способности поддерживать свой гомеостаз)) связан с нарушениями в процессах метаболизма, что приводит к образованию камней в органах мочевыводящей системы. Это может быть вызвано различными причинами. Очень часто болезнь не проявляет никаких симптомов, но потом человек начинает ощущать боль в пояснице и почечные колики.
Классификация мочекаменной болезни
Согласно классификации МКБ-10, есть несколько подвидов. К примеру, камни в почках будут обозначаться как № 20, в мочеточнике — 20.1. При совмещении этих явлений применяется отметка 20.2. Если имеются еще какие-либо мочевые камни, которые ранее не уточнены, то, согласно классификационным данным, используется обозначение 20.9. Под номером 21 стоят все заболевания, когда ткани располагаются в нижних отделах мочеточника. К примеру, при наличии отложений в мочевом пузыре дается отметка 21, в мочеиспускательном канале — 21.1. Если обнаружены отложения в других отделах, то отметка будет 21.8, а если камни (природный камень (др.-рус) находятся в тех нижних зонах мочевых путей, которые не уточнены ранее, то это 21.9. Если камни в мочевых протоках являются симптомами других болезней, то отметка будет 22. При шистосомозе — 22, а при прочих заболеваниях — 22.8. Если у пациента наблюдается не учтенная ранее почечная колика, то ее номер — 23.
Кроме того, существует и другая международная классификация всех типов мочекаменной болезни (это состояние организма, выраженное в нарушении его нормальной жизнедеятельности, продолжительности жизни, и его способности поддерживать свой гомеостаз). К примеру, камни могут располагаться в мочевом пузыре, мочеточниках и почках. В таком случае заболевание последних называется нефролитиазом, болезнь мочевого пузыря — цистолитиазом, а мочеточника — уретеролитиазом. По типу камней выделяют оксалаты, ураты, цистиновые, фосфаты и прочие. В зависимости от форм протекания заболевания недуг может проходить у беременных женщин. В отдельную группу выделяют, когда камни располагаются только в одной почке, а другой у пациента уже нет. В этой классификации выделяют наличие болезни с коралловидным типом самих камней. Согласно течению недуга выделяют первичный тип, когда камни впервые образовались, и повторный, при котором отложения снова начинают формироваться в организме человека.
Причины заболевания
Сейчас нет точной теории, которая бы помогла определить единые причины появления камней в мочевой системе. Считается, что этот недуг имеет врожденный характер. Должны быть какие-либо проблемы с метаболизмом, что приведет к образованию солей (соль, или пищевая соль (соль, или пищевая соль (хлорид натрия, NaCl; употребляются также названия «хлористый натрий», «столовая соль», «каменная соль», «пищевая соль» или просто «соль»), — пищевой продукт) (хлорид натрия, NaCl; употребляются также названия «хлористый натрий», «столовая соль», «каменная соль», «пищевая соль» или просто «соль»), — пищевой продукт (Продукт — пища (в словосочетании «продукты питания»))). Последние, в свою очередь, сформируют камни. В основе образования подобных отложений лежат такие отклонения, как высокий уровень содержания в моче и крови фосфатных солей, кальция, мочевой кислоты, оксалатов. Негативно отразиться может изменение кислотности мочевой жидкости.

На такие явления, в свою очередь, влияют как внешние, так и внутренние факторы. Экзогенными причинами являются климатические характеристики, условия труда, существования. К примеру, это касается малоактивного образа жизни, отсутствия достаточного отдыха, вредных условий на работе, тяжелых физических нагрузок и прочего. Обязательно нужно обращать внимание на состав воды, которую человек пьет. Флора и структура грунта тоже играют важную роль. Обязательно необходимо следить не только за питанием, но и за питьевым режимом. К примеру, будут создаваться хорошие условия для образования отложений, если человек начнет потреблять мало воды, есть много продуктов, которые богаты аскорбиновой и щавелевой кислотами, кальцием, солью, белками животного происхождения. При нехватке витаминов А и группы Б тоже повышается риск развития этого заболевания (это состояние организма, выраженное в нарушении его нормальной жизнедеятельности, продолжительности жизни, и его способности поддерживать свой гомеостаз).
Среди эндогенных факторов выделяют различные инфекции, которые проникают в мочевыводящие протоки. Причем патологии, находящиеся вне органов мочевой системы, тоже будут влиять на образование отложений. К примеру, это касается ангины, остеомиелита, фурункулеза и пр. Из внутренних причин выделяют различные проблемы с метаболизмом (гиперпаратиреоз, подагра).
При чрезмерной активности, ее полном отсутствии или хотя бы дефиците действия различных ферментативных веществ тоже будут наблюдаться проблемы с мочевыводящей системой. На наличие камней могут повлиять различные серьезные болезни (это состояние организма, выраженное в нарушении его нормальной жизнедеятельности, продолжительности жизни, и его способности поддерживать свой гомеостаз) и травмы, которые приведут к полной иммобилизации пациента на длительный промежуток времени. Из болезней, кроме этого, нужно выделить проблемы печени, желудочно-кишечного тракта, желчных протоков. Наследственность (генетическая предрасположенность к образованию камней) тоже играет важную роль. Кроме того, у пациента могут быть различные аномалии в развитии мочевых протоков. К примеру, появляются дополнительные сосуды, расширения и сужения. Это тоже влияет на функциональность органов.
Основные симптомы
Симптомы болезней почек имеют схожие черты. При мочекаменном недуге наиболее часто пациенты жалуются на болевые ощущения в области поясницы. Боль может иметь постоянный или временный характер, она иногда становится острой или тупой. Ее интенсивность и место расположения будут зависеть от того, в каком органе находятся камни. Если последние имеют большие размеры, то отложения практически не перемещаются, так что боль будет тупой и постоянной. Она отдает в поясницу. Кстати, для мочекаменного заболевания установлена связь между болевыми ощущениями и физическими нагрузками, ездой, ходьбой и прочими движениями.

Кроме того, пациенты часто жалуются на колики в почках. Это явление характеризуется резким появлением приступов боли при тряске, движениях, в результате употребления спиртных напитков или после того, как человек выпил слишком большой объем жидкости. В итоге больной постоянно меняет позу, стараясь найти удобное положение. Он кричит и стонет, т. к. боли очень резкие и сильные. Иногда такие приступы продолжаются даже не пару часов, а несколько суток. Причиной появления колик является то, что из лоханок или чашечек прекращается отток жидкости, что вызвано наличием камня в этих зонах. Часто такие приступы боли сопровождаются лейкоцитозом. У человека повышается температура тела, появляется озноб. Возникает ощущение вздутия живота, появляется тошнота, рвотные приступы. Мышцы живота сильно напряжены. Иногда возникает дизурия, пиурия или гематурия.
Иногда камни (природный камень (природный камень (др.-рус) (др.-рус) из мочеточника могут выходить самостоятельно, что сопровождается сильными болями и резью при мочеиспускании. Очень редко наблюдается анурия обтурационного типа. Такое происходит, когда у пациента почка только одна, но при этом двусторонние камни в мочеточнике. Кстати, все перечисленные симптомы для пациентов в детском возрасте являются нетипичными при такой болезни.
Методы лечения
В основном удаление камней осуществляется с помощью хирургического метода. Однако, учитывая то, что причины их образования так полностью и не установлены, полное удаление отложений еще не гарантирует выздоровления пациента. Возможно, через время мочекаменная болезнь проявится вторично. Сама терапия может быть не только оперативной, но и консервативной. Принципы лечения заключаются в том, чтобы полностью разрушить или минимизировать конкремент, а также провести корректировку в обменных процессах, что поможет предотвратить повторное образование камней. Применяются меры, которые помогают улучшить циркуляцию в почках. Обязательно нужно привести в норму питьевой режим, произвести санацию мочевых протоков, чтобы устранить все возможные инфекции и камни. Также рекомендуется использовать физиотерапевтические процедуры и диету.
Если конкременты небольшие, то используются различные консервативные методики, которые помогут ускорить процесс выхода камней (природный камень (др.-рус). Также врач назначает симптоматическое лечение. В основном такой вариант используется при коликах в почках. Доктор может и полностью вырезать камень (природный камень (др.-рус) или даже весь орган вместе с отложениями, если первый вариант нецелесообразен. Используются местный и лекарственный литолиз. Если камни спустились в мочеточник, то их удаляют инструментальным методом. Иногда применяется литотрипсия, или литолапаксия (когда камни удаляются через кожу с помощью метода экстракции). Чаще всего используется дистанционный метод литотрипсии, уретерореноскопия. Благодаря таким разработкам открытые операции проводятся все реже.
Что касается питания, то каждый день нужно пить минимум 2 л воды. Необходимо отказаться от продуктов, которые содержат белки животного происхождения, спиртных напитков, большого количества соли, кальция и щавелевой кислоты (химические соединения, способные отдавать катион водорода (кислоты (химические соединения, способные отдавать катион водорода (кислоты Брёнстеда), либо соединения, способные принимать электронную пару с образованием ковалентной связи (кислоты Льюиса)) Брёнстеда), либо соединения, способные принимать электронную пару с образованием ковалентной связи (кислоты Льюиса)). Обязательно нужно включить в рацион продукты (Продукт — пища (в словосочетании «продукты питания»)), содержащие клетчатку, витамины А и В.
Существует много факторов, провоцирующих появление таких болезней, когда в организме начинают формироваться камни. Чаще всего отложения скапливаются в органах мочевыводящей системы. Мочекаменное заболевание характеризуется почечными коликами и болями в пояснице. К лечению необходимо относиться серьезно.
Источник
