Код по мкб паранеопластический синдром
Содержание
- Описание
- Симптомы
- Причины
- Лечение
Названия
Паранеопластический синдром.
Паранеопластический синдром
Описание
Паранеопластический синдром (ПНС) — клинико-лабораторное проявление злокачественной опухоли, обусловленное не её локальным или метастатическим ростом, а неспецифическими реакциями со стороны различных органов и систем или эктопической продукцией опухолью биологически активных веществ. Паранеопластические синдромы распространены у пациентов среднего и пожилого возраста, и наиболее часто развиваются при раке лёгких, молочной железы, яичников, а также при лимфоме. Иногда симптомы паранеопластического синдрома манифестируют ещё до диагностики злокачественной опухоли.
Симптомы
Виды паранеопластических проявлений:
• Кожный паранеопластический синдром.
• Эндокринный паранеопластический синдром.
• Гематологический паранеопластический синдром.
• Костно-суставно-мышечный паранеопластический синдром.
• Другие варианты паранеопластического синдрома.
Многие синдромы, описанные как паранеопластические, нередко (иногда на годы) опережают появление симптомов онкологического заболевания. Наибольший временной интервал отмечен при дерматологических проявлениях, неврологических нарушениях, полимиозите, лихорадке. Паранеопластические проявления, являющиеся неспецифическими маркерами опухолевых процессов, необходимо учитывать и использовать в целях ранней диагностики злокачественных новообразований.
Наиболее тяжёлая в клиническом отношении группа паранеопластических синдромов — паранеопластические неврологические расстройства. Эти синдромы могут вовлекать как центральную, так и периферическую нервную систему; некоторые из них сопровождаются нейродегенерацией, хотя некоторые (например, миастенический синдром Ламберта — Итона) могут клинически улучшаться на фоне лечения. В числе симптомов паранеопластических неврологических расстройств — атаксия, головокружение, нистагм, затруднение глотания, потеря мышечного тонуса, нарушение координации движений, дизартрия, проблемы со зрением, расстройства сна, деменция, потеря кожной чувствительности.
Более распространены паранеопластические неврологические расстройства при раке молочной железы, лёгких, опухолях яичников, однако встречаются и при многих других злокачественных заболеваниях.
Боль в голеностопе. Боль в колене. Жажда. Истощение. Лейкоцитоз. Нейтрофилез. Отсутствие аппетита. Постоянная жажда. Потеря веса. Потливость. Рвота. Снижение потоотделения. Тошнота. Тремор. Тремор головы. Тремор рук.

Паранеопластический синдром
Причины
Описано свыше 60 видов паранеопластических симптомов, частота их при различных опухолях значительно варьирует. Синдром является патогенетическим механизмом, развивающимся только при злокачественных опухолях, которые могут возникать до развития локальной симптоматики опухоли, резистентны к проводимой терапии, исчезают после радикального лечения опухоли и повторно появляются после рецидива.
Лечение
Лечение включает в себя:
1. Методы, направленные на лечение опухоли (химиотерапия, радиотерапия, хирургия);
2. Методы, направленные на уменьшение или замедление нейродегенерации. Быстрая диагностика и лечение очень важны для возможности неврологического восстановления пациента. В связи с редкостью этой патологии, лишь немногие специалисты встречались с ними в клинической практике, поэтому консультация таких специалистов необходима при лечении паранеопластических неврологических расстройств.
Источник
Рубрика МКБ-10: G13.0*
МКБ-10 / G00-G99 КЛАСС VI Болезни нервной системы / G10-G13 Системные атрофии, поражающие преимущественно центральную нервную систему / G13* Системные атрофии, поражающие преимущественно центральную нервную систему при болезнях, классифицированных в других рубриках
Определение и общие сведения[править]
Паранеопластический неврологический синдром
Паранеопластический неврологический синдром можно определить как отдаленные последствия злокачественных новообразований, которые не вызваны непосредственно опухолью и ее метастазами, инфекцией, ишемией или нарушениями обмена веществ. Паранеопластический неврологический синдром затрагивает менее 1/10000 пациентов с раком. Только миастенический синдром Ламберта-Итона встречается относительно часто, примерно у 1% пациентов с мелкоклеточным раком легкого. Другими наиболее распространенными формами паранеопластического неврологического синдрома являются подострая мозжечковая атаксия, лимбический энцефалит, опсоклонус-миоклонус, ассоциированная с раком ретинопатия и ассоциированная с меланомой ретинопатия, cиндром скованного человека, хроническая желудочно-кишечная псевдообструкция, сенсорная нейропатия, энцефаломиелит и дерматомиозит.
Этиология и патогенез[править]
Паранеопластический неврологический синдром вызван аутоиммунными процессами, запускаемый злокачественным новообразованием и направлеными против антигенов, общих как для рака, так и для нервной системы (онконевральные антигены).
Клинические проявления[править]
Паранеопластический неврологический синдром может воздействовать на любую часть центральной или периферической нервной системы, нервно-мышечный переход и собственно мускулатуру. Он может встречаться изолированно или сопутсвовать другим сипмтомам. У большинства пациентов неврологическое расстройство развивается до того, как рак становится клинически явным, и пациента направляют к неврологу, который идентифицирует неврологическое расстройство как паранеопластическое.
Паранеопластическая невромиопатия и невропатия: Диагностика[править]
Из-за их высокой специфичности, лучший способ диагностировать неврологическое расстройство как паранеопластическое — идентифицировать один из хорошо охарактеризованных антител против онконеврального белка в сыворотке пациента. Кроме того, поскольку эти антитела связаны с ограниченным диапазоном злокачественных опухолей, они могут направлять поиск лежащей в основе опухоли на той стадии, когда она часто не является клинически явной.
Дифференциальный диагноз[править]
Паранеопластическая невромиопатия и невропатия: Лечение[править]
Лучшим способом стабилизации патологии является как можно более быстрая терапия злокачественной опухоли. К сожалению, около трети пациентов не обнаруживают антитела, а 5-10% имеют нетипичные антитела, которое не является хорошо изученными. Поскольку считается, что паранеопластический неврологический синдром опосредуются иммунной системой, подавление иммунного ответа представляет собой другой подход к лечению.
Профилактика[править]
Прочее[править]
Источники (ссылки)[править]
https://www.orpha.net
Дополнительная литература (рекомендуемая)[править]
Действующие вещества[править]
Источник
Паранеопластический синдром (ПНС) – в онкологии является определённой реакцией организма, имеющей ряд симптомов и лабораторный показатель, на который не влияет рост опухоли. Признак синдрома зависит от поражённого органа и токсинов, проникающих от раковых клеток. Страдает ряд органов и целые системы организма.
Характеристика синдрома
Паранеопластический синдром сочетает в себе ряд определённых симптомов с клинико-диагностическими результатами онкологических заболеваний. Подобные патологии не всегда связаны с темпом роста новообразования и процессом метастаз. Обычно имеет неспецифическую реакцию организма на увеличение злокачественной опухоли и интоксикацию раковыми соединениями. Страдает эндокринная система, кожа, сердечная мышца с сосудами, органы ЖКТ, печень с почками и нервы.
Проявление специфичных антител начинается тогда, когда злокачественный тип новообразования начинает активно развиваться. Происходит реакция между здоровыми тканями и антителами, которая заканчивается формированием паранеоплазии.
Когда синдром начинает проявляться, в организме фиксируется нарушение в деятельности определённых органов. Диагностируется болезнь обычно у людей в возрасте. Клинический симптом ПНС возникает раньше, чем онкологический, что становится причиной позднего диагноза онкологии. Развивается патология не у всех – статистика фиксирует 15% от всего числа больных. Развиваться синдром может во время доброкачественного образования, при ревматизме, болезни лёгких, кардиологических патологиях и эндокринопатии.
Первое упоминание болезни случилось в конце XIX века, но вводить термин начали недавно – в середине XX века. Код в классификации МКБ-10 патология имеет G13.
Паранеопластический синдром у человека
Классификация
Классифицируется заболевание согласно этиологическому проявлению:
- Эндокринная паранеоплазия делится на 2 типа – гиперкортицизм (рак лёгкого) и гипертиреоидизм (при раке желудка). Опухоль, способная вырабатывать гормоны, выделяет в организм биологические соединения, что может обусловливать комплекс симптомов эндокринного характера.
- Болезни кровообращения провоцируют паранеопластический синдром. Диагностируется редко. Причиной становятся гематологические изменения – анемия, венозный тромбоз и полицитемия.
- Неврологическая паранеоплазия диагностируется у мужчин с раком лёгких – страдает ЦНС.
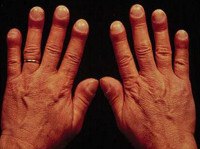
- Паранеоплазия мышц выражается как миопатия, миастения и миозит – первичный признак патологии проявляется гипотрофией, а затем полной атрофией.
- Суставной паранеоплазии характерны патологии в ревматологии – гипертрофическая остеоартропатия, поражающая верхние конечности.
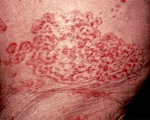
- Паранеопластический дерматологический синдром провоцирует кожные заболевания различного характера. Причиной часто является рак простаты и матки.
- Симптомы рака органов желудочно-кишечного тракта начинается при белок-теряющей энтеропатии и анорексии с кахексией.
- Не классифицируемые паранеопластические синдромы вызывают – различные лихорадки, беспричинное похудение, болевые спазмы и нервные нарушения.
Виды паранеоплазий в соответствии с морфологическим принципом:
- Метаболические расстройства – повышение уровня кальция с фибриногеном в крови;
- Нарушения в эндокринной системе – доброкачественное новообразование в молочных железах мужчин;
- Сосудистые патологии – формирование тромбов в сердце, тромбозное транспортирование по венам;
- Сбой в работе иммунной системы с аллергическими реакциями – васкулиты с дерматомиозитами, миокардит и нефрозонефрит;
- Нервные расстройства – опухолевый симптом мозжечка и периферических нервов.
Извлечённый из сердца тромб
Причины развития
Точных причин некоторых синдромов не установлено, высказывается ряд предположений:
- Выделение токсичных веществ раковыми клетками;
- Развитие антител для борьбы со злокачественными клетками;
- Наследственность.
Принято связывать развитие отдельного вида ПНС с присутствием болезней данного органа или системы организма. Наличие отклонений в деятельности отдельного участка также может спровоцировать проявление ПНС.
Механизмы развития ПНС:
- Гормональный синтез раковыми клетками;
- Формирование онкоантигенов.
Выделяют ряд людей, у которых превышенный риск развития ПНС:
- Люди после 40 лет;
- Пациенты с патологиями, неподдающимися терапии;
- Больные с несоответствием лабораторных результатов с клиническим диагнозом;
- Присутствие агрессивной формы висцеральной болезни, болезнь Стилла;
- Онкология с чётко прослеживающейся наследственностью;
- Нарастание онкологической интоксикации на фоне низкой картины симптомов.
Признаки поражения
Патологическая анатомия болезни проявляется за короткий период – от 1 недели до нескольких месяцев. Симптомы зависят от вида ПНС и больного органа. К общим признакам относят – отсутствие аппетита, комплексное истощение на фоне ухудшения самочувствия, лихорадочное состояние.
Признаки паранеопластического синдрома:
- Паранеоплазия проявляется следующими симптомами – активное развитие миастении, высыпания на коже в виде крапивницы, визуальное опущение век, раздвоение силуэта в глазах, болевые ощущения в пальцах конечностей, наблюдаются артралгия с миалгией, асимметрия суставов в конечностях.
- Неврологический синдром – нарушения в координации, проблемы с глотанием, приступы тошноты с головокружением, проявляются атаксия с дизартрией, нервные расстройства, деменция, развиваются формы энцефалитов.
- Эндокринный синдром проявляется гормональными нарушениями, сбоем в обмене веществ. Отмечается немотивированная полнота, слабость в мышцах, признаки сухости во рту, отёчность в мягких тканях, патологии психического характера, помутнение рассудка, кома.
- Гематологическая паранеоплазия – хроническая анемия, лейкоцитоз или тромбоцитоз, эозинофилия с агранулоцитозом.
- Кожный синдром – интенсивный зуд с развитием ороговения кожи, потеря волосяного покрытия, пигментация кожи, повышенное потоотделение, смена оттенка эпидермиса.
- Ревматологический ПНС – болезни соединительной ткани развиваются в агрессивной форме, волчанка, амилоидоз, склеродермия, симптомы напоминают полиартрит с остеоартропатией, ногтевые пластины стремительно деформируются.
- Синдром ЖКТ – рвотные позывы с приступами тошноты, понос с водянистыми испражнениями, дегидратация организма, помутнение рассудка, астения.
Высокая температура тела, отсутствие вкуса, анорексия, непереносимость любимых блюд и запахов – признаки стремительного нарастания ухудшения в состоянии больного, причём с неблагоприятным прогнозом.
Диагностика
Диагностирование пострадавший проходит у нескольких специалистов – у онколога, дерматолога, иммунолога, кардиолога, хирурга, терапевта, невролога и др. У пациента собирается словесный анамнез, затем проводится визуальный осмотр.
В лаборатории рекомендуется пройти:
- Развернутый анализ крови – гемограмму;
- Венозная кровь берется на выявление онкомаркеров;
- Моча потребуется для общего анализа;
- Обязательно исследуется ликвор.
Инструментальная диагностика:
- Сцинтиграфия;
- КТ и ПЭТ-КТ;
- МРТ;
- Эндоскопия;
- Биопсия биологического материала.
Забор тканей на биопсию
Лечение
Мировые рекомендации лечения паранеопластического синдрома сводятся к устранению первичного фактора развития патологии – борьбы со злокачественной опухолью. Определённого курса терапии для патологии нет. Лечение связано с блокированием опухолевого процесса.
Лечебный курс включает указанные процедуры:
- Назначение препаратов из группы иммуноглобулинов, иммунодепрессантов, кортикостероидов – Циклоспорин, Метотрексат, Талидомид;
- Лекарственные средства, относящиеся к группе глюкокортикостероидов – Преднизолон и Бетаметазон;
- Калимин с Местиноном являются стимуляторами нейромышечной проводимости;
- Для купирования мышечных судорог – Финлепсин, Амизепин, Конвулекс;
- Витаминный и микроэлементный комплекс;
- Ультрафиолетовое облучение;
- Диадинамотерапия с электросном;
- Электростимуляция мышц с ультразвуковым воздействием;
- Ввод лекарственных средств электрофоретическим способом;
- Гидротерапия и магнит с бальнеотерапией;
- Настойка с использованием прополиса и меда;
- Мазь, приготовленная по рецепту нетрадиционной медицины – листья алоэ смешать со смесью мёда, коньяка и барсучьего жира;
- Травяные чаи – из листьев шалфея, сушёного тысячелистника, корней аниса, листьев подорожника, цветов девясила и солодки или ромашки.
Средства народной медицины используются по решению лечащего врача. Самостоятельно применять нельзя – можно спровоцировать обратный эффект. Правильное и своевременное лечение болезни может предотвратить смерть и возможные осложнения.
Выберите город, желаемую дату, нажмите кнопку «найти» и запишитесь на приём без очереди:
Источник
Паранеопластический синдром — это симптомокомплекс, который развивается при онкологических патологиях, спровоцированный реакцией внутренних органов и систем на раковый процесс. Эти проявления являются дополнительными симптомами злокачественной опухоли, помимо непосредственного очага и метастазов.
Причины паранеопластического синдрома
Достоверно этиология данных клинических проявлений неизвестна. Однако, существует четыре разных теории, которые предположительно играют роль в развитие недуга, а именно:
- биохимическая — ее суть состоит в том, что большинство злокачественных новообразований имеют свойства синтезирования и выброса в кровь различных веществ таких, как белки, ферменты, цитокины, предшественники гормонов;
- иммунная — патогенез паранеопластического синдрома состоит в том, что при возникновении опухоли, иммунная система человека начинает вырабатывать против них антитела. Эти клетки могут повреждать и здоровые ткани организма, вследствие чего возникают клинические симптомы;
- гормональная — появление данных синдромов связано с выделяемыми некоторыми опухолями гормональных веществ;
- генетическая — развитие неопластических процессов в некоторой степени определяется наличием мутационных дефектов на уровне генетического кода, передающимися по наследству.
Классификация и виды паранеопластического синдрома
Данные симптомокомплексы могут возникать на фоне многих злокачественных опухолей. Он конкретной нозологии зависит клиническая симптоматика. В медицине принято выделять такие виды синдрома, как:
- нарушения обмена веществ и в работе эндокринных желез;
- структурные и функциональные изменения кровеносных сосудов и эндотелия;
- развитие аллергических реакций и паранеопластического аутоиммунного синдрома;
- поражение структур центральной нервной системы.
Симптомы паранеопластического синдрома
В зависимости от пораженного органа, данный симптомокомплекс может по-разному проявляться. В большинстве случаев он предшествует признакам злокачественного образования, начинается на начальных стадиях рака, может быть принят за отдельное заболевание или недостаточно оцениваться в плане тяжести течения со стороны пациентов.
Примеры клинических проявлений выглядит следующим образом:
- поражение органов мочевыделительной системы — строкой повышение артериального давления, выделение протеинов с мочей, микрогематурия;
- паранеопластический синдром при раке легкого — одышка, беспричинный кашель;
- опухоль органов центральной нервной системы — нарушение чувствительности, головокружение, покалывание в отдельных частях тела, приступы судорог, дискоординация движений;
- паранеопластический синдром при раке желудка — кахексия, беспричинная потеря массы тела, снижение аппетита, тошнота, рвота, расстройства стула;
- при ревматизме — подразумевает внедрение в онкологический процесс суставов и костных структуры заболевания которых характеризуется процессами гипертрофии и воспаления;
- кожные проявления — появление различных высыпаний, отличающихся размером, формой, расположением, а также участковый гиперпигментации;
- поражение крови — отмечаются патологические изменения в лабораторных анализах плазмы.
Диагностика паранеопластического синдрома
Постановка диагноза основана на жалобах больного, сборе анамнестических данных, результатах объективного осмотра. Если вышеперечисленные симптомы появились у пациента с уже выявленной онкопатологией, диагностика данного синдрома не вызывает трудностей. В случае, если клинические проявления появились внезапно, определить их раковое происхождение достаточно трудно.
Показательными могут быть анализы на онкомаркеры при паранеопластическом синдроме, включающие в себя различные антитела, вырабатываемые организмом в ответ на злокачественное образование. Материалом для исследования может быть плазма крови или цереброспинальная жидкость. Однако, в некоторых случаях этот анализ может быть негативным — такая ситуация не исключает наличие онкопатологии. Это может случиться из-за того, что в организме клетками иммунной системы вырабатываются вещества, неизвестные медицине. Данное обследование должно повторяться раз в полгода на протяжении двух-трех лет, чтобы достоверно выявить патологию. Также эффективным будет проведение МРТ при подозрении на паранеопластический синдром.
Согласно некоторым источникам, наиболее информативным методом диагностики является томографическое обследование.
Лечение паранеопластического синдрома
Терапевтические мероприятия должны проводится в двух направлениях, а именно:
- подавление иммунного ответа человеческого организма;
- выявление очага первичного злокачественного поражения и его резекция, может проводиться полное или частичное иссечение органа
Паранеопластический синдром у детей
В случае, если злокачественное новообразование поразило пациента детского возраста, оно может также сопровождаться паранеопластическим синдромом в онкологии. Его клиническая симптоматика будет соответствовать таковой во взрослом возрасте, как и подход к диагностированию первичного очага рака. Лечение должно быть подобрано максимально кропотливао, при этом пристальное внимание уделяют возрасту ребенка, стадии опухоли. Все медикаментозное лечение должно в себя включать препараты, не вызывающие побочных действий.
Источник
