Код по мкб энцефаломиелополинейропатия
Содержание
- Описание
- Дополнительные факты
- Причины
- Классификация
- Симптомы
- Диагностика
- Лечение
- Прогноз
- Профилактика
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Энцефалопатия.
Энцефалопатия
Описание
Энцефалопатия. Обобщающее название разнообразных по своему генезу патологических процессов, основу которых составляет дегенерация нейронов головного мозга вследствие нарушения их метаболизма. Энцефалопатия проявляется полиморфными неврологическими расстройствами, нарушениями в интеллектуально-мнестической и эмоционально-волевой сфере. Диагностический поиск состоит из комплексного неврологического обследования и установления причинной патологии. Лечение энцефалопатии сводится к устранению вызвавшего ее патологического состояния, терапии причинного заболевания и поддержанию оптимального метаболизма церебральных нейронов.
Дополнительные факты
Энцефалопатия — комплексное понятие, объединяющее в себе многочисленные синдромы диффузного церебрального поражения, в основе которого лежит дисметаболизм и гибель нейронов. Идея объединения полиэтиологичных церебральных заболеваний в одну группу возникла в связи с общностью их патогенеза и морфологических изменений. Термин образован путем слияния греческих слов «encephalon» — головной мозг и «pathos» — болезнь. Энцефалопатия включает 2 группы заболеваний: перинатальную и приобретенную энцефалопатии.
Понятие перинатальная энцефалопатия было введено в 1976 г. И подразумевает церебральные поражения, возникающие в период с 28-й недели беременности до 7-го дней жизни. Перинатальная энцефалопатия манифестирует у детей первых месяцев жизни. Приобретенная энцефалопатия имеет вторичный характер и отмечается преимущественно у взрослых, чаще у лиц среднего и пожилого возраста, при наличии тяжелых хронических заболеваний, после перенесенных травм, интоксикаций Энцефалопатия является междисциплинарной патологией, в соответствии с этиологией требующей внимания со стороны специалистов в области неврологии, педиатрии, травматологии, гастроэнтерологии, наркологии, кардиологии, эндокринологии, токсикологии, урологии.

Энцефалопатия
Причины
К триггерным факторам, в результате воздействия которых может возникнуть перинатальная энцефалопатия, относятся: гипоксия плода, внутриутробные инфекции и интоксикации, резус-конфликт, асфиксия новорожденного, родовая травма, генетически детерминированные метаболические нарушения и аномалии развития (например, врожденные пороки сердца). Риск перинатальной патологии возрастает при аномалиях родовой деятельности, крупном плоде, преждевременных родах и недоношенности новорожденного, узком тазе, обвитии пуповиной.
Приобретенная энцефалопатия может развиваться вследствие перенесенной черепно-мозговой травмы, воздействия ионизирующего излучения, интоксикации нейротропными химическими (этиловым спиртом, свинцом, хлороформом, наркотиками, барбитуратами) и бактериальными (при дифтерии, столбняке, ботулизме и тд ) токсинами. Широко распространены энцефалопатии, обусловленные сосудистыми нарушениями: атеросклерозом, артериальной гипертензией, венозной дисциркуляцией, ангиопатией церебральных сосудов при амиломидозе, приводящими к хронической ишемии головного мозга. Большую группу составляют энцефалопатии, связанные с воздействием эндотоксинов и являющиеся осложнением различных заболеваний соматических органов: острого панкреатита, острой и хронической почечной недостаточности, цирроза печени и печеночной недостаточности.
Болезни легких, приводящие к расстройству легочной вентиляции (пневмония, туберкулез легких, абсцесс легкого, ателектаз, бронхоэктатическая болезнь, ТЭЛА), провоцируют энцефалопатию гипоксического генеза. Аналогичный генез имеет энцефалопатия, наблюдаемая у ряда пациентов после проведения реанимационных мероприятий. Важное значение в церебральном метаболизме имеет глюкоза. Энцефалопатия может развиться как при понижении ее уровня (гипогликемии), так и при его повышении (гипергликемии), что часто наблюдается при сахарном диабете. Причиной метаболических церебральных расстройств бывает гиповитаминоз (в первую очередь недостаток витаминов гр. В). В ряде случаев энцефалопатия является следствием падения осмотического давления и гипонатриемии, возникших из-за задержки воды при гиперсекреции антидиуретического гормона (при гипотиреозе, надпочечниковой недостаточности, опухолевых процессах и пр. ). К редко встречающимся относится лейкоэнцефалопатия, имеющая вирусную этиологию и отмечающаяся у иммунокомпрометированных пациентов.
Классификация
В соответствии с этиологическим фактором, энцефалопатия классифицируется на посттравматическую, токсическую, метаболическую, сосудистую (дисциркуляторную), лучевую. Посттравматическая энцефалопатия относится к отдаленным последствиям ЧМТ и может развиваться через несколько лет после нее. Токсические варианты включают алкогольную энцефалопатию, наблюдающуюся при хроническом алкоголизме, а также церебральные нарушения, возникающие у наркоманов. Метаболические варианты: печеночная (портосистемная, билирубиновая), уремическая (азотемическая), диабетическая, панкреатическая, гипогликемическая, гипоксическая, аноксическая (постреанимационная) энцефалопатии и синдром Гайе-Вернике. Дисциркуляторная энцефалопатия подразделяется на атеросклеротическую, гипертоническую, венозную. Отдельной формой гипертонической энцефалопатии выступает болезнь Бинсвангера.
В клинической практике используют градацию энцефалопатии по тяжести, однако это разграничение весьма условно. I степень тяжести подразумевает субклиническое течение, т. Е. Отсутствие проявлений при наличии церебральных изменений, фиксируемых инструментальными методами диагностики. В этой стадии патология может диагностироваться при проведении диспансерного обследования пациентов с хроническими, в первую очередь сосудистыми, заболеваниями. Наличие легкой или умеренной неврологической симптоматики, зачастую имеющей преходящий характер, характеризует II степень тяжести. При III степени наблюдаются тяжелые неврологические расстройства, в большинстве случаев выступающие причиной инвалидизации пациента.
Симптомы
Более распространена хроническая энцефалопатия, отличающаяся малосимптомным началом и постепенным развитием. Наиболее часто она имеет дисдиркуляторный и посттравматический характер. Острая энцефалопатия характеризуется внезапным дебютом и быстрым усугублением состояния пациента, наличием нарушений сознания. Она может возникнуть при интоксикациях и дисметаболических расстройствах. Примерами являются острая панкреатическая, уремическая, печеночная энцефалопатия, синдром Гайе-Вернике, гипоксическая энцефалопатия при ТЭЛА.
Хроническая энцефалопатия на ранних стадиях проявляется затруднениями при попытке вспомнить недавние события или недавно полученную информацию, снижением внимательности и умственной работоспособности, утомляемостью, нарушением сна, недостаточной гибкостью при перемене вида деятельности, психоэмоциональной лабильностью. Пациенты могут отмечать повышенную раздражительность, дневную сонливость, шум в голове, головную боль, не имеющую определенной локализации. Симптомы могут варьировать у разных больных. В неврологическом статусе возможен нистагм, умеренная гиперрефлексия и мышечная гипертония, наличие рефлексов орального автоматизма и стопных знаков, неустойчивость в позе Ромберга, дискоординация, недостаточность ЧМН (понижение зрения, тугоухость, легкий птоз, парез взора), признаки вегетативной дисфункции. Прогрессирование энцефалопатии сопровождается усугублением симптомов с формированием того или иного четко доминирующего неврологического синдрома: вестибуло-атактического, паркинсонического, гиперкинетического, псевдобульбарного. Нарастание нарушений интеллектуальной и эмоционально-волевой сферы приводит к формированию деменции. Возможны психические расстройства.
Заторможенность. Клонические судороги. Миоклония. Раздражительность. Рассеянность. Рвота. Судороги. Сухость во рту. Тошнота. Эмоциональная лабильность.
Диагностика
Первичная диагностика энцефалопатии осуществляется неврологом по результатам опроса и неврологического осмотра. Дополнительно проводится комплексное инструментальное неврологическое обследование: электроэнцефалография, эхоэнцефалография, реоэнцефалография или УЗДГ сосудов головы. ЭЭГ, как правило, выявляет диффузную дезорганизацию биоэлектрической активности мозга с появлением медленных волн. Возможно выявление эпи-активности. Эхо-ЭГ позволяет оценить внутричерепное давление. Сосудистые исследования дают информацию о состоянии церебрального кровообращения. Проанализировать степень морфологических изменений можно при помощи МРТ головного мозга. Этот метод также позволяет дифференцировать энцефалопатию от других церебральных заболеваний: болезни Альцгеймера, внутримозговой опухоли, энцефалита, рассеянного энцефаломиелита, инсульта, кортикобазальной дегенерации, болезни Крейтцфельдта — Якоба и пр.
Важнейшее значение в понимании этиологии энцефалопатии имеет сбор анамнеза, обследование соматических органов и консультации смежных специалистов: кардиолога, нефролога, гастроэнтеролога, эндокринолога, пульмонолога, нарколога. По показаниям проводятся гормональные исследования, определение уровня холестерина и сахара крови, анализ мочи, биохимия крови и мочи, УЗИ печени, УЗИ поджелудочной железы, экскреторная урография, УЗИ мочевыделительной системы, КТ почек, рентгенография грудной клетки, КТ легких.
Лечение
Острая энцефалопатия является показанием к срочной госпитализации и ургентной терапии. Она может потребовать таких мер, как ИВЛ, гемодиализ, парентеральное питание. В лечении как острой, так и хронической энцефалопатии, ведущее место принадлежит терапии причинного заболевания. При интоксикациях производится дезинтоксикация, в т. Введение инфузионных растворов; при дисметаболических нарушениях — коррекция метаболизма (подбор дозы сахароснижающих препаратов или инсулина, введение р-ра глюкозы, в/в введение тиамина). Осуществляется лечение гепатита, цирроза, панкреатита, нефрита, заболеваний легких, гипертонической болезни, атеросклероза. Рекомендуется соблюдение диеты, соответствующей основной патологии, и режима, адекватного состоянию пациента.
Наличие ишемического компонента в патогенезе энцефалопатии является показанием к назначению сосудистой терапии: пентоксифиллина, тиклопидина, винпоцетина, ницерголина. Атеросклеротическая энцефалопатия требует включения в схему лечения гиполипидемических фармпрепаратов (например, симвастатина, гемфиброзила). Терапия гипертонической энцефалопатии проводится с назначением гипотензивных средств и мониторированием цифр АД. Если дисциркуляторная энцефалопатия обусловлена окклюзией сонных артерий или позвоночной артерии, возможно хирургическое лечение: реконструкция или протезирование позвоночной артерии, каротидная эндартерэктомия, сонно-подключичное шунтирование, создание экстра-интракраниального анастомоза.
В обязательном порядке проводится нейропротекторная и метаболическая терапия. В нее входят ноотропы (к-та гопантеновая, пирацетам, пиритинол, луцетам), аминокислоты (глицин, глутаминовая кислота), витамины (В1, В6, С, Е), препараты ГАМК (пикамилон, фенибут). При психических расстройствах необходимы психотропные средства: диазепам, бромиды, дроперидол, фенозепам. При судорогах проводится антиконвульсантная терапия, ноотропы противопоказаны. Фармакотерапия осуществляется повторными курсами 2-3 раза в год. В качестве вспомогательного лечения используются методы физиотерапии: рефлексотерапия, электрофорез, магнитотерапия.
Прогноз
Во многих случаях прогноз вторичной энцефалопатии определяет то, насколько эффективно можно лечить причинную патологию. Исход терапии также зависит от степени произошедших церебральных изменений. В ряде случаев положительным эффектом считается стабилизация энцефалопатии. При дальнейшем прогрессировании энцефалопатия достигает III степени и приводит к тяжелым неврологическим и эмоционально-психическим нарушениям, инвалидизирующим пациента. В случае перинатальной или острой энцефалопатии исход зависит от массивности и тяжести поражения мозговых тканей. Зачастую острые токсические энцефалопатии сопровождаются глубоким и необратимым поражением мозга.
Профилактика
Профилактика перинатальной энцефалопатии — это вопрос корректного выбора способа родоразрешения, адекватного ведения беременности, соблюдения правил ухода за новорожденным. Профилактика вторичной энцефалопатии заключается в своевременном выявлении и адекватном лечении сосудистых, урологических, гастроэнтерологических заболеваний, легочной патологии, эндокринных и метаболических нарушений. В качестве профилактических мер можно рассматривать правильное питание, активный образ жизни, отказ от курения, наркотиков и алкоголя.
Основные медуслуги по стандартам лечения | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
Утратил силу — Архив

РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Архив — Клинические протоколы МЗ РК — 2007 (Приказ №764)
Категории МКБ:
Гипертензивная энцефалопатия (I67.4)
Общая информация
Краткое описание
Гипертензивная энцефалопатия — синдром нарушения мозгового кровообращения с неврологическим дефицитом, вызванный тяжелой артериальной гипертонией.
Это одна из угрожающих жизни форм поражения органов-мишеней, которая может развиться при критическом гипертензивном состоянии.
Клиническими симптомами являются головная боль, беспокойство, тошнота, рвота, спутанность сознания и судорожные припадки. Снижение АД обычно приводит к быстрому улучшению состояния. Диагноз представляется сомнительным до исчезновения неврологических нарушений на фоне снижения системного АД. При этом состоянии поражение головного мозга обусловлено, главным образом, быстро развивающимся его отеком.
Код протокола: H-Т-031 «Гипертензивная энцефалопатия»
Для стационаров терапевтического профиля
Код (коды) по МКБ 10: I67.4 Гипертензивная энцефалопатия
Мобильное приложение «MedElement»
— Профессиональные медицинские справочники. Стандарты лечения
— Коммуникация с пациентами: вопросы, отзывы, запись на прием
Скачать приложение для ANDROID / для iOS
Мобильное приложение «MedElement»
— Профессиональные медицинские справочники
— Коммуникация с пациентами: вопросы, отзывы, запись на прием
Скачать приложение для ANDROID / для iOS
Классификация
Классификация сосудистых заболеваний мозга (Шмидт Е.В.,1985)
1. Заболевания и патологические состояния, приводящие к нарушениям кровообращения мозга.
2. Нарушения мозгового кровообращения:
— начальные проявления недостаточности кровоснабжения мозга (НПНКМ);
— преходящие нарушения мозгового кровообращения (ПНМК), которые разделяют транзиторные ишемические атаки и гипертонические церебральные кризы (ГЦК).
— острая гипертензивная энцефалопатия.
3. Инсульт.
Диагностика
Диагностические критерии:
— значительное повышение АД (250/130 мм.рт.ст. и выше);
— нарастающая головная боль с тошнотой и повторной рвотой;
— изменение сознания (оглушение, сопор);
— судорожный синдром;
— зрительные расстройства;
— изменения на глазном дне;
— наличие повышенного ликворного давления.
Жалобы и анамнез (характер возникновения и проявления болевого синдрома):
— нарастающая головная боль с тошнотой, рвотой;
— изменения сознания, включая снижение уровня бодрствования;
— судорожный синдром;
— зрительные расстройства (фотопсии, скотомы, снижение остроты зрения и др.), ассоциированные с повышением АД и быстро регрессирующие на фоне снижения АД;
— наличие в анамнезе злокачественной артериальной гипертензии.
Физикальное обследование
1. Необходимо двукратное или более измерение АД с интервалами 2 минуты в положении больного лежа или сидя и после пребывания в положении стоя в течение не менее 2 минут.
2. АД на противоположной руке (если результаты отличаются более чем на 4 мм.рт.ст., то учитываются более высокие показатели).
3. Офтальмоскопия (исследование глазного дна): определение стадии гипертонической ретинопатии.
4. Неврологическое исследование для оценки исходного состояния: общемозговой и гипертензивный синдромы, нарушение аккомодации и конвергенции, явление менингизма, оживление сухожильно-рефлекторных сфер. Эмоционально-волевые нарушения.
Инструментальные исследования
ЭЭГ картина соответствует клиническим проявлениям: на фоне дезорганизации основных ритмов появляются медленные волны, регистрируются эпизодически возникающие эпилептиформные разряды. При зрительных нарушениях ЭЭГ-изменения доминируют в затылочной области.
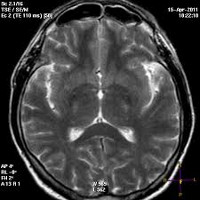
При КТ и МРТ головы определяются симметричные множественные очаговые изменения или сливающиеся гиподенситивные поля, соответствующие субкортикальному белому веществу затылочной или теменно-затылочной локализации. Много реже аналогичные изменения выявляются в мозжечке, стволе мозга, других областях больших полушарий.
Можно обнаружить умеренно выраженные признаки «масс-эффекта», иногда – компрессию боковых желудочков. Приоритетным методом нейровизуализации является МРТ головы в Т2 режиме.
Показания для консультации специалистов
Для выявления поражений органов-мишеней: консультации терапевта, кардиолога, офтальмолога, эндокринолога, нефролога (гипертрофия левого желудочка, почечная недостаточность, ишемические изменения на ЭКГ, изменения в крови уровня глюкозы).
Перечень основных диагностических мероприятий:
— измерение АД;
— общий анализ крови;
— общий анализ мочи;
— офтальмоскопия.
Перечень дополнительных диагностических мероприятий
— КТ и/или МРТ;
— МРТ -ангиография;
— для выявления поражений органов-мишеней производят ЭКГ, эхокардиографию;
— ультразвуковые или рентгеноангиографические признаки атеросклеротического поражения сонных, подвздошных и бедренных артерий, аорты.
Лабораторная диагностика
Для выявления поражений органов-мишеней определяют:
— креатинин сыворотки крови;
— содержание белка и клеток в моче.
Для выявления факторов риска сердечно- сосудистых заболеваний определяют:
— уровень глюкозы крови натощак;
— общий холестерин.
Возможно проведение некоторых дополнительных исследований.
На микроальбуминурию или порционное исследование мочи на содержание белка.
Определение уровня кальция в сыворотке крови, мочевой кислоты, липидного профиля натощак, тиреотропного гормона.
Эхокардиография для выявления возможной гипертрофии левого желудочка.
Давление спинномозговой жидкости обычно превышает 180 мм вод. ст., а иногда достигает 300-400 мм вод.ст.
Содержание белка и клеточный состав могут оставаться в пределах физиологической нормы, однако в ряде случаев эти показатели (особенно белок) повышены.
Дифференциальный диагноз
| Признаки | Гипертензивная энцефалопатия | Гипертонический церебральный криз |
Неврологическая симптоматика | Общемозговая и очаговая симптоматика нарастает ступенеобразно во время повторяющихся гипертонических кризов | Общемозговая симптоматика |
| Анамнез | Длительная злокачественная артериальная гипертония | Артериальная гипертония имеет характер кризов |
Лабораторные данные | В зависимости от поражения органов мишеней | В пределах физиологической нормы |
Инструментальные данные | Изменения на глазном дне, повышенное ликворное давление; структурные изменения на КТ и/или МРТ | Нет |
Подтверждение диагноза | Быстрый регресс симптомов в ответ на противоотечную терапию и экстренное снижение АД | Повышение АД |
| Исход | При позднем начале лечения исходом ОГЭ могут быть инфаркты мозга по типу лакунарных и кровоизлияния оболочечные и паренхиматозные | При позднем начале лечения исходом ГК может быть ОГЭ |
Лечение
Тактика лечения
Обязательная госпитализация в палату интенсивной терапии (реанимационное отделение) для проведения неотложного лечения и непрерывного мониторинга витальных функций.
Пациенты с ОГЭ должны наблюдаться неврологом и реаниматологом, по показаниям — врачами других специальностей.
От экстренного парентерального введения антигипертензивных препаратов следует воздержаться, если систолическое АД не превышает 200 мм рт.ст., диастолическое АД не превышает 120 мм рт. ст. Только при АД систолическом выше 210-200 мм.рт.ст. можно назначать клонидин, дибазол, каптоприл. Снижать АД не следует более чем на 20-25% от исходных величин, АД не должно снижаться больше чем 160 мм.рт.ст. Чрезмерное снижение АД, может спровоцировать ишемию головного мозга.
Постепенное снижение АД на 25% от исходного уровня (предпочтительно применение легко дозируемых ингибиторов АПФ, альфа-бета-адреноблокаторов, бета-адреноблокаторов, противопоказано использование препаратов вазодилатирующего действия).
Дегидратирующая терапия (осмотические диуретики, кортикостероиды).
Гипервентиляция.
Нейропротекторы.
Ангиопротекторы.
Гемангиокорректоры (преимущественно биореологические препараты – плазма, низкомолекулярные декстраны.
Симптоматическое лечение (противосудорожные, противорвотные препараты, анальгетики, снотворные и др.).
Немедикаметозное лечение
Изменение образа жизни для больных гипертензией:
1. Лицам с легкой гипертензией для снижения кровяного давления рекомендуются умеренные физические упражнения продолжительностью 50-60 мин. 3-4 раза в неделю, включая пешие и велосипедные прогулки, плавание. (Градация рекомендаций B)
2. Потребление алкоголя не должно превышать 2 дозы в день для здорового человека и 14 стандартных доз за неделю для мужчин и 9 для женщин (одна доза равна 15 мл чистого этанола). (Градация рекомендаций B)
3. Пациентам с индексом массы тела больше 25, особенно гипертоникам, рекомендуется снизить вес. (Градация рекомендаций B)
4. Гипертоникам старше 44 лет следует ограничить потребление соли до конечного количества 90-130 ммол/л в день. (Градация рекомендаций B)
5. Для снижения кровяного давления рекомендуется диета с низким содержанием жиров, богатая свежими фруктами и овощами. (Градация рекомендаций B)
Медикаментозное лечение
В особо тяжелых случаях может понадобиться проведение ИВЛ в режиме умеренной гипервентиляции.
Антигипертензивная терапия: показано применение ингибиторов АПФ, например, эналаприл до 10-20 мг/сут.; периндоприл до 4-8 мг/сут.; рамиприл до 5 мг/сут., а также селективного бета блокатора – бисопролола от 2,5 до 10 мг/сут., конкор — таблетки, покрытые оболочкой, 5 мг, 10 мг.
Дегидратирующая терапия: Маннитол или маннит из расчета 0,5-1,5 г/кг – 15% во флаконах 200-400 мл внутривенно капельно. Кортикостероиды применяются как противоотечные средства, однако при высоком АД к их назначению следует относиться с осторожностью. Наиболее часто применяют дексаметазон внутривенно или внутримышечно 4 мг в 1 мл, в течение 5-6 дней с постепенным снижением дозы.
Метаболическая терапия: депротеинизированный дереват телячей крови по 200-400 мг внутривенно капельно на физиологическом растворе 1 раз в сутки в течение 10 дней; затем по 1 таблетке 200 мг 3 раза в день, в течение 6 недель. Инстенон по 2 мл внутривенно капельно на физиологическом растворе 1 раз в сутки в течение 10 дней, затем по 1 таблетке 3 раза в день, в течение 6 недель.
Симптоматическое лечение (противосудорожные, противорвотные препараты, анальгетики, снотворные).
Противосудорожная терапия. Диазепам 10 мг (седуксен, реланиум 2 мл внутривенно на физиологическом растворе 0,9% -10 мл, или внутримышечно — 2 мл).
Дальнейшее ведение (реабилитация)
Раннее начало реабилитации способствует полному и более быстрому восстановлению нарушенных функции (физиолечение, ЛФК, массаж избирательный).
Длительность и этапы реабилитации. Восстановление нарушенных функций происходит в основном в первые месяца после ОГЭ; в этот период наиболее эффективно проведение двигательной, психологической реабилитации.
— реабилитация начинается во время пребывания больных в отделении для лечения ОГЭ, куда доставляются машиной скорой помощи;
— через месяц реабилитация продолжается в реабилитационном центре;
— амбулаторное восстановительное лечение: плановый диспансерный осмотр (тщательное измерение АД, включая — ортостатической реакции у пожилых; оценка возможных побочных эффектов; определение изменений биохимии крови).
Комплексность реабилитации включает методы кинезотерапии, медикаментозное лечение несколько раз в год.
Работа с семьей и родственниками — корригировать взаимоотношения родственников с больным.
Перечень основных медикаментов:
1. Маннитол 15% 200 — 400 мл
2. Клонидин 0,01% — 1 мл
3. Бисопролол от 2,5 до 10 мг/сут.
4. Эналаприл до 10-20 мг/сут.
5. Периндоприл до 4-8 мг/сут.
6. Рамиприл до 5 мг/сут.
7. Инстенон по 2 мл внутривенно капельно на физиологическом растворе 1 раз в сутки, в течение 10 дней; затем по 1 таблетке форте 3 раза в день, в течение 6 недель
Перечень основных и дополнительных медикаментов:
1. Диазепам 10 мг
2. Дипиридамол по 25 мг – 3 раза /сутки
3. Тиклопидин 250 мг – 3 раза /сутки
4. Пентоксифиллин 5 мл
5. Дексаметазон 4 мг
6. Реополиглюкин 200 -400 мл во флаконах
7. Винпоцитин 10 мг – 3 раза/сутки
8. Флуоксетин 20 мг
9. Сомнол 7,5 мг/сутки не более 4 недель (учитывая взаимодействие с другими препаратами, нельзя назначать с антидепрессантами, транквилизаторами)
10. Метамизол натрий 50% – 1 мл
11. Димедрол 1%-1 мл
12. Толперизон 150 мг/сутки
13. Карбамазепин 200 мг
Индикаторы эффективности лечения: отсутствие общемозговых и очаговых признаков поражения ЦНС.
Госпитализация
Показания для экстренной госпитализации:
— резкое повышение АД обычно выше 220/120мм.рт.ст.;
— нарастающая головная боль с тошнотой, рвотой;
— изменения сознания, включая снижение уровня бодрствования;
— судорожный синдром;
— неврологические нарушения (диссоциация рефлексов на верхних и нижних конечностях, нистагмоидные движения глазных яблок).
Показания для плановой госпитализации:
— постепенное повышение АД до 220/120 мм.рт.ст. и более;
— появление «рассеянной», обычно негрубой неврологической симптоматики.
Профилактика
Профилактические мероприятия (профилактика осложнений):
— применение антигипертензивных средств и немедикаментозных методов коррекции АД;
— индивидуальный подбор антигипертензивных средств с учетом не только тяжести и характера АГ, но и наличия и характера поражения различных органов, а также присутствия других факторов риска сердечно-сосудистых осложнений и сопутствующих заболеваний;
— постепенное снижение АД до оптимальных для каждого больного цифр;
— ориентировка больного на практически пожизненное лечение;
— коррекция сопутствующих факторов риска.
Информация
Источники и литература
- Протоколы диагностики и лечения заболеваний МЗ РК (Приказ №764 от 28.12.2007)
- 1. Клинические рекомендации. Фармакологический справочник. ГЭОТАР_МЕД, М.,
2004.Effect of Perindopril on Cerebral Vasomotor Reactivity in Patients With Lacunar
Infarction.
2. Matthew Walters, Scott Muir, Imtiaz Shah, Kennedy Lees. Stroke. 2004;35:1899
3. The 2003 Canadian Recommendations for the Management of Hypertension: Therapy.
4. Н.В.Верещагин, М.А.Пирадов, З.А.Суслина Инсульт. Принципы диагностики,
лечения и профилактики –М.: Интермедика,2002.-208с.
5. Дональд Е. Райцик, Джексон Т. Райт, Майкл С. Смит. Секреты артериальной
гипертонии –Москва, 2005
6. Суслина З.А., Танашян М.М. Антитромботическая терапия в ангионеврологии —
Москва: Медицинская книга,2004.110с.
7. Ганнушкина И.В., Лебедева Н.В. Гипертоническая энцефалопатия./АМН СССР.-
М.:Медицина,1987.-224с.
- 1. Клинические рекомендации. Фармакологический справочник. ГЭОТАР_МЕД, М.,
Информация
Список разработчиков:
Каменова С.У. – зав. кафедрой неврологии АГИУВ
Кужибаева К.К. – доцент кафедры неврологии АГИУВ
Прикреплённые файлы
Внимание!
Если вы не являетесь медицинским специалистом:
- Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
- Информация, размещенная на сайте MedElement и в мобильных приложениях «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта», не может и не должна заменять очную консультацию врача.
Обязательно
обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
- Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может
назначить
нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
- Сайт MedElement и мобильные приложения «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта» являются исключительно информационно-справочными ресурсами.
Информация, размещенная на данном
сайте, не должна использоваться для самовольного изменения предписаний врача.
- Редакция MedElement не н?
