Код по мкб j39
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Синонимы диагноза
- Описание
- Причины
- Симптомы
- Диагностика
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
J06,8 Другие острые инфекции верхних дыхательных путей множественной локализации.
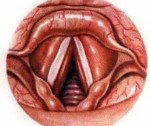
Тонзиллофарингит
Синонимы диагноза
Другие острые инфекции верхних дыхательных путей множественной локализации, тонзиллофарингит, поражение носоглотки при простуде.
Описание
Тонзиллофарингит — это острая инфекция глотки и нёбных миндалин. Симптомы включают боль в горле, дисфагию, шейную лимфаденопатию и лихорадку. Диагноз выставляют клинически, подтверждают с помощью посевов или экспресс-теста на антигены. Лечение зависит от симптомов и в случае гемолитических стрептококков группы. А включает антибиотики.
Причины
Миндалины участвуют в системном иммунном надзоре. Кроме того, местная защита миндалин представлена клетками плоского эпителия, способными к процессингу антигенов и участвующими в В-и Т-клеточных ответах.
Тонзиллофарингит, как правило, имеет вирусную этиологию. Наиболее распространенными возбудителями являются вирусы острых респираторных инфекций.
(аденовирус, риновирус, вирус гриппа, коронавирус, респираторно-синтициальный вирус), но иногда — вирус Эпштей-на-Барр (Epstein-Barr virus), вирус простого герпеса, цитомегаловирус и ВИЧ. Приблизительно в 30 % случаев этиология бактериальная. Наиболее распространенные бактериальные возбудители — это — гемолитические стрептококки группы А, иногда — S. Aurous, Streptococcus pneumonia, Mycoplasma pneumonia и Chlamydia pneumonia К редким причинам относятся коклюш, Fusobacterium, дифтерия, сифилис и гонорея.
Тонзиллофарингиты составляют приблизительно 15 % амбулаторных визитов к врачу. Наиболее часто тонзиллофарингит, вызванный — гемолитическим стрептококком группы А, встречается в возрасте 5-15 лет и редко у детей до 3 лет.
Симптомы
Боль при глотании — это признак данного заболевания. Она часто иррадиирует в уши. Маленькие дети, которые не могут пожаловаться на боль в горле, часто отказываются от еды. Характерны высокая лихорадка, недомогание, головная боль и желудочно-кишечные расстройства, а также неприятный запах изо рта и гнусавый голос. Также может появиться скарлатиноподобная или неспецифическая сыпь. Миндалины отечны и гиперемированы, часто покрыты гнойным налетом. Характерна болезненная шейная лимфаденопатия. Лихорадка, аденопатия, петехии на нёбе и налет — это все в большей степени характерно для — гемолитических стрептококков группы А, чем для вирусного тонзиллофарингита, но во многом они похожи. Тонзиллофарингит, вызванный гемолитическим стрептококком группы А, обычно проходит в течение 7 дней. А при отсутствии лечения приводит к местным гнойным осложнениям (например, перитонзиллярный абсцесс или целлюлит), а иногда к ревматической лихорадке или гломерулонефриту.
Диагностика
Сам фарингит легко распознать клинически, а его причину — нет. Ринорея и кашель — это типичные признаки вирусной инфекции. Инфекционный мононуклеоз предполагают при заднешейной или генерализованной аденопатии, гепатоспленомегалии, усталости и недомогании свыше 1 недели; при полной шее с петехиями на мягком нёбе; и при плотном налете на миндалинах. Грязно-серый, плотный, с трудом удаляемый налет, при снятии которого обнажается кровоточащая поверхность, — это признак дифтерии (редко встречается в Великобритании).
Поскольку при тонзиллофарингите, вызванном — гемолитическим стрептококком группы А, требуются антибиотики, его нужно своевременно диагностировать. Критерии для диагностики являются противоречивыми. Многие авторы рекомендуют выполнять у всех детей экспресс-тест на антигены или посевы. Экспресс-тест на антигены является специфическим, но не чувствительным, и поэтому после него нужно производить посевы, обладающие приблизительно 90 % специфичностью и 90 % чувствительностью. У взрослых многие авторы рекомендуют пользоваться 4 критериями: лихорадка в анамнезе, налет на миндалинах, отсутствие кашля и болезненная переднешейная лимфаденопатия. У пациентов, имеющих 1 критерий либо не имеющих ни одного, низкая вероятность — гемолитического стрептококка группы А, и их не нужно обследовать. Пациентов, имеющих 2 критерия, обследуют. Пациентов, имеющих 3 или 4 критерия, обследуют на гемолитический стрептококк группы А или же лечат эмпирически.
Лечение
Поддерживающая терапия включает анальгезию, гидратацию и постельный режим. Пенициллин V (Penicillin V) считается препаратом выбора в лечении Тонзиллофарингит, вызванного гемолитическим стрептококком группы А; доза составляет 250 мг внутрь 2 раза в день в течение 10 дней для пациентов с массой тела < 27 кг и 500 мг при массе тела > 27 кг. Если требуется жидкая форма, амоксициллин (Amoxicillin) является эффективным и более приятным на вкус. Если комплайнс — это проблема, эффективнооднократноевнутримышечное введение бензилпенициллина (benzathine penicillin) в дозе 1,2 миллиона единиц (600,000 единиц для детей с массой тела 27 кг). Другие пероральные препараты включают макролиды для пациентов с аллергией на пенициллин, цефалоспорины 1-го поколения и клиндамицин.
Лечение начинают немедленно или же откладывают до получения результатов посевов. Если лечение начинают гипотетически, его следует прекратить при отрицательных результатах посевов. Повторные посевы с глотки обычно не выполняют. Они используются у пациентов с частыми рецидивами тонзиллофарингита, вызванного гемолитическим стрептококком группы А, или при заболевании фарингитом тесных домашних или школьных контактов.
Вопрос о тонзиллэктомии рассматривают при частых рецидивах тонзиллита, вызванного гемолитическим стрептококком группы А (> 6 эпизодов в год, > 4 эпизодов в год на протяжении 2 лет, > 3 эпизодов в год на протяжении 3 лет), или при тяжелой и персистирующей острой инфекции, несмотря на антибиотикотерапию. Другие показания для тонзиллэктомии включают обструктивное ночное апноэ, рецидивирующий перитонзиллярный абсцесс и подозрение на рак.
Различные эффективные хирургические методы используются для выполнения тонзиллэктомии, включая электрокаустику, микродебридер с одномоментной высокочастотной абляцией и острую диссекцию (sharp dissection). Сильное интра-операционное или послеоперационное кровотечение возникает менее чем у 2 % пациентов, обычно в течение 24 часов после операции или спустя 7 дней, когда отслаивается струп. Пациентов с кровотечением следует доставлять в больницу. Если по прибытии кровотечение продолжается, пациентов обычно обследуют в операционной и осуществляют гемостаз. Если тромб находится в миндаликовой ямке, пациентов наблюдают в течение 24 часов. Послеоперационная внутривенная регидратационная терапия необходима у 3 % пациентов, и возможно еще у меньшего количества пациентов при проведении оптимальной предоперационной инфузионной терапии, предоперационном введении антибиотиков, анальгетиков и глюкокортикоидов. Послеоперационная обструкция дыхательных путей наиболее часто возникает у детей младше 2 лет с предшествующим обструктивным ночным апноэ и у пациентов с патологическим ожирением, неврологическими заболеваниями, черепно-лицевой патологией и с тяжелым предоперационным обструктивным ночным апноэ. У взрослых осложнения возникают намного чаще и обычно более тяжелые.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Синонимы диагноза
- Описание
- Причины
- Симптомы
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
J04,0 Острый ларингит.

J04.0 Острый ларингит
Синонимы диагноза
Острый ларингит, лекторский ларингит, ларингит острый катаральный, ларингит острый флегмонозный.
Описание
Под ларингитом подразумевают воспалительный процесс, локализованный в слизистой оболочке гортани. По форме различают острый и хронический ларингит. О хроническом ларингите говорят при длительности воспалительного процесса более 2 недель.
J04.0 Острый ларингит
Причины
Воспаление гортани может быть как проявление основного заболевания, так и как самостоятельная нозологическая единица. Ларингит диагностируют при коклюше, кори, скарлатине Он может развиваться в результате вдыхания холодного воздуха, под воздействием сигаретного дыма, запыленного воздуха, при длительном перенапряжении гортани.
Симптомы
Острый ларингит сопровождается сухостью и першением в гортани, ощущением царапания, а иногда и болезненностью глотания. Для острого процесса характерен надсадный сухой кашель. Наблюдается осиплость голоса, вплоть до его пропадания, что происходит из-за потери способности голосовых связок к вибрации. Явления интоксикации при остром ларингите, включающие в первую очередь головную боль и повышение температуры, длятся до 10-14 дней. Разновидностью острого ларингита является подскладочный (подсвязочный) ларингит, представляющий собой опасность вследствие возможного развития стеноза гортани, что называется ложным крупом. Для хронического ларингита характерны те же признаки, сохраняющиеся в течение более 2-х недель. Развивается диффузное воспаление, а в результате отека и гиперемии слизистой оболочки гортани происходит неполное закрытие голосовой щели. При обнаружении мелкоточечных кровоизлияний на слизистой гортани диагностируют геморрагический ларингит.
Лечение
Лечение острого ларингита должно быть направлено на ликвидацию этиологических факторов. При остром ларингите в течении 1 недели не рекомендовано разговаривать, чтобы не перенапрягать голосовые связки. Также не стоит употреблять спиртное и курить. Следует полоскать горло отваром шалфея или ромашки, пить теплое молоко, производить щелочные ингаляции 5-6 раз в сутки. Ингаляции проводят паровым или ультразвуковым ингалятором, а в домашних условиях, кроме того, устраивают ингаляции при помощи кастрюли с отварами трав или прочими лекарственными средствами. Хронический ларингит также требует немедленных терапевтических действий с применением противокашлевых препаратов (например, кодеин), антибиотиков и физиопроцедур – УВЧ, соллюкс, УФО на область шеи и другие.
Основные медуслуги по стандартам лечения | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Синонимы диагноза
- Описание
- Причины
- Патогенез
- Симптомы
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
J04,1 Острый трахеит.
Анатомическое строение трахеи
Синонимы диагноза
Острый трахеит, бактериальный трахеит, трахеит.
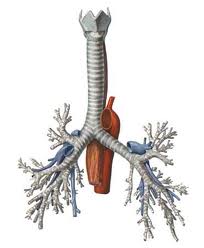
Описание
Трахеит — это прогрессирующее воспалительное заболевание трахеи, поражающее ее слизистую оболочку в результате воздействия на нее инфекционного агента. Трахеит чаще диагностируют в сочетании с бронхитом или ларингитом. Заболеванию подвержены все возрастные категории. Тяжелым и затяжным течением отличается трахеит у детей.
Причины
Природа трахеита инфекционная, прежде всего вызывают заболевание пневмококки,стрептококки, палочка инфлюэнцы, стафилококки. Сухой, холодный и загрязненный воздух запускают воспалительную реакцию в трахеи. Немоважным является факт присоединения вирусной инфекции.
К развитию хронического трахеита предрасполагают курение, прием алкоголя, наличие хронических заболеваний. Бывает, что хронические заболевания носоглотки становятся причиной хронического трахеита.
Трахеит может протекать не только в форме основного заболевания, но и в качестве осложнения при гриппе и других ОРВИ.
Патогенез
Для острого трахеита характерна отечность, покраснение и инфильтрафия слизитой оболочки трахеи. В дальнейшем можно обнаружить скопление слизи. Если трахеит развился как осложнение гриппа, нередко возникают точечные кровоизлияния на слизистой.
Хроническому трахеиту свойственны дистрофические процессы, которые могут протекать как в форме атрофии, так и гипертрофии. Если обнаружено расширение кровеносных сосудов, отек слизистой трахеи, большое количество слизи и мокроты с примесью гноя, говорят о гипертрофическом хроническом трахеите. Атрофическому трахеиту сопутствует истончение слизистой, которая может приобрести «грязный» серый цвет. Мучительный кашель при атрофическом трахеите обусловлен образованием корок в трахее.
Симптомы
При остром трахеите больного беспокоит сухой малопродуктивный кашель, усиливающийся ближе к утру. Кашлевой приступ наступает при внешнем разражителе — глубоком вдохе, громком разговоре или смехе, а также резком перемене температурного режима. Больной ощущает боль в горле или загрудинно. Ограничение дыхательных движений несколько облегчает симптомы острого трахеита, поэтому нередки явления одышки. Сужорожный кашлевой приступ наступает при скоплении мокроты в области раздвоения (бифуркации) трахеи. Голос пациента становится охрипшим. Общие симптомы интоксикации обычно нерезко выражены, температура тела может увелииваться до субфибрильных цифр, однако у детей она чаще фибрильная. Дальнейшая клиническая картина обусловлена основным заболеванием — грипп, коклюш и.
По истечению нескольких дней мокрота становится более редкой, облегчается ее отделение.
Хронический трахеит проявляется длительным периодом сухого кашля, беспокоящего человека после пробуждения. Нередко присоединяется боль загрудинной локализации. Также отмечается наличие мокроты, которая может иметь различную форму — от густой и трудноотделяемой, до слизистой и обильной.
Нисходящая инфекция с вовлечением бронхов, бронхиол и альвеол определяет картину трахеобронхита и других осложнений.
Лечение
Тактика лечения трахеита во многом зависит от формы заболевания.
Острый трахеит, имеющий чаще вирусную природу, требует назначения ремантадина по схеме: 100 мг ремантадина 3 раза в день в первый день терапии, 2 раза в день на 2 и 3 день лечения, с 4-го дня однократно в день. Эффективность ремантадина при остром трахеите отмечается уже с первого дня назначения.
Не менее эффективно назначение интерферона. Препараты интерферона принимают в виде орошений. Для достоверной информации о бактериальной природе трахеита рекомендовано применение антибиотиков.
Физиопроцедуры, назначаемые при трахеите, оказывают противовоспалительное действие, стимулируют отхождение мокроты и облегчают симптомы интоксикации. Горчичники накладывают на область грудной клетки, в межлопаточной области. Для проведения ингаляций в домашних условиях лучше использовать ультразвуковые или паровые ингаляторы. При отсутствии специального прибора можно использовать обычную кастрюлю с кипятком. В воду необходимо добавить капли ментолового или анисового масел или настойки йода, имеет смысл проводить также щелочные ингаляции, способствующие разжижению мокроты. Наклонившись над кастрюлей, следует укрыться плотным одеялом.
Нетрудно выполнить ингаляции с прополисом. Для этого используют всего 60 гр прополиса и 40гр воска. Длительность одной процедуры до 15 минут.
Помните, что ингаляции лучше начинать проводить не ранее 3-х суток заболевания.
Устранить выраженный кашель возможно при помощи противокашлевых препаратов. Среди препаратов этой группы выделяют кодеин-содежащие лекарственные средства, подавляющие кашлевой центр. Сухой непродуктивный кашель требует назначения отхаркивающих препаратов – амброксол, АСС и другие. Отхаркивающим эффектом обладают фитопрепараты – корень алтея, термопсис, солодка.
Для лечения новорожденных, заболевших трахеитом, возможно растирание грудной клетки бальзамом «Доктор Мом».
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Синонимы диагноза
- Описание
- Симптомы
- Причины
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
J44,8 Другая уточненная хроническая обструктивная легочная болезнь.

J44.8 Другая уточненная хроническая обструктивная легочная болезнь
Синонимы диагноза
Другая уточненная хроническая обструктивная легочная болезнь, хронический эмфизематозный бронхит.
Описание
Хроническое обструктивное заболевание легких (ХОЗЛ)– хроническое заболевание, характеризующееся диффузным поражением дыхательных путей, ограничением проходимости дыхательных путей, которое не полностью обратимо. Ограничение проходимости дыхательных путей обычно прогрессирует и ассоциируется с необычным воспалительным ответом легких на вредные частицы или газы, главным образом, в связи с длительным курением. Наряду с поражением легких, ХОЗЛ приводит к значительным системным эффектам, сопутствующим заболеваниям, которые отягощают течение заболевания у отдельных больных. Для ХОЗЛ характерны следующие системные нарушения: кахексия с потерей жировой массы, потеря скелетной мускулатуры и ее слабость, остеопороз, депрессия, анемия, повышенный риск развития сердечно-сосудистых заболеваний, которые являются важной составляющей порочного круга и в клиническом ведении больных их необходимо всегда учитывать.
Это заболевание можно предупредить и оно отвечает на лечение.
Хроническое ограничение дыхательных путей при ХОЗЛ вызвано комбинацией заболевания мелких дыхательных путей (обструктивный бронхиолит) и деструкцией паренхимы (эмфизема), степень выраженности которых варьирует у различных больных. Ущерб, наносимый ХОЗЛ каждому отдельному пациенту, зависит не.
Только от степени бронхообструктивных нарушений, но и от выраженности симптомов (особенно одышки и снижения переносимости физических нагрузок), системных эффектов и имеющихся у пациента сопутствующих заболеваний (GOLD, 2006).
Эпидемиология.
По данным международных исследований, ХОЗЛ встречается у 4-6% взрослого населения. Отмечается тенденция к его возрастанию. По прогностическим данным ВОЗ, ущерб от ХОЗЛ увеличится в ближайшие десятилетия и к 2020 году ХОЗЛ займет 5 место в мире по социально-экономическому ущербу и третье – по смертности.
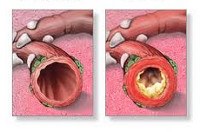
J44.8 Другая уточненная хроническая обструктивная легочная болезнь
Симптомы
Основные жалобы:
1) Хронический кашель, усиливающйися при периодических обострениях, обычно является первым симптомом, предваряющим одышку. Возникает сначала иногда, со временем – беспокоит ежедневно, чаще днем, реже – ночью. Может быть непродуктивным, без мокротоотделения, в отдельных случаях – отсутствует.
2) Отделение мокроты наблюдается обычно в небольшом количестве, слизистой, после кашля.
3) Одышка – прогрессирующая (усиливается постепенно с течением лет), персистирующая (беспокоит больного ежедневно), возникает или ухудшается при физической нагрузке, способствуя ее плохой переносимости. В дальнейшем возникает в покое и значительно ограничивает жизнедеятельность, усиливается во время респираторных инфекций, может определяться больным как необходимость дополнительного усилия при дыхании, дыхательный дискомфорт, сжатие грудной клетки, частое дыхание.
При тяжелом ХОЗЛ возможны потеря веса, анорексия, кровохарканье (при инфекциях дыхательных путей), депрессивные состояния и/или беспокойство, тревога; при cor pulmonalе – отек лодыжек.
Причины
Главный фактор риска ХОЗЛ в 80-90% случаев – курение (индекс курения – 10-20 пачко-лет).
К внешним факторам риска развития ХОЗЛ относятся также промышленные и бытовые вредные выбросы (воздушные поллютанты, газы и пары химических соединений, продукты сгорания биоорганического топлива). Профессии с повышенным риском развития ХОЗЛ – шахтеры, строители, работа которых предполагает контакт с цементом, рабочие металлургической промышленности (горячая обработка металлов), железнодорожники, рабочие, занятые переработкой зерна, хлопка и производством бумаги.
Инфекции (детские инфекции с тяжелым протеканием, респираторные инфекции, ВИЧ), низкий социально-экономический статус (скудное питание, скученность, переохлаждение, вредные привычки).
Внутренние факторы риска: генетическая предрасположенность. К генетически обусловленным факторам риска относятся наследственный дефицит α1-антитрипсина, который приводит к развитию эмфиземы, ХОЗЛ и формированию бронхоэктазов.
Лечение
Основные цели ведения больных ХОЗЛ:
• предупреждение прогрессирования заболевания;
• уменьшение симптомов;
• улучшение переносимости физических нагрузок;
• предупреждение и лечение осложнений;
• предупреждение и лечение обострений;
• уменьшение смертности.
В лечении ХОЗЛ преимущество имеетингаляционный путь введения лекарств – бронхолитиков, ингаляционных кортикостероидов, комбинированных препаратов.
При назначении высоких доз и для улучшения техники ингаляции рекомендуется применение небулайзеров, а также спейсеров большого объема, что значительно снижает орофарингеальную депозицию препаратов, приводит к уменьшению побочных эффектов при применении ИКС (кандидоз, дисфония) и системных эффектов при применении β2-агонистов вследствие уменьшения абсорбции препарата со слизистой ЖКТ. Применение спейсеров приводит к двух- и четырехкратному увеличению депозиции препарата в легких по сравнению с ДАИ. Применение небулайзеров также дает возможность одновременной подачи кислорода (при потребности).
После установления диагноза ХОЗЛ любой стадии необходимо прекратить курение и направить все усилия на лечение обструктивного синдрома.
Основные принципы терапии больных на ХОЗЛ:
• постепенное наращивание интенсивности лечения в зависимости от степени тяжести заболевания;
• регулярность, постоянность базисной терапии соответственно степени тяжести заболевания;
• вариабельность индивидуального ответа на лечение определяет необходимость проведения внимательного и регулярного мониторинга клинико-функциональных признаков заболевания.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
