Код по мкб 10 корешковый синдром

Связанные заболевания и их лечение
Описания заболеваний
Стандарты мед. помощи
Содержание
- Синонимы диагноза
- Описание
- Симптомы
- Причины
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Другие названия и синонимы
радикулопатия.
Названия
Корешковый синдром.
Корешковый синдром
Синонимы диагноза
Радикулопатия.
Описание
Корешковый синдром — довольно частый невралгический синдром, который включает комплекс симптомов, возникающий в результате сдавливания (компрессии) спинномозговых корешков (спинномозговых нервов). Корешковый синдром может проявляться в виде болей в совершенно разных местах: в шее, конечностях, пояснице и даже в области внутренних органов, например, в области сердца или желудка.
Корешковый синдром
Симптомы
Корешковый синдром возникает не сразу, как правило, к нему ведет длительный дегенеративный процесс в межпозвоночных дисках, который заканчивается образованием грыжи. В свою очередь грыжа, разрастаясь и, смещаясь, может повредить спинномозговой корешок и ганглий, что приводит к его сдавливанию и развитию воспалительной реакции, в итоге развивается радикулопатия, корешковый синдром.
Стандартный инструментальный метод диагностики корешкового синдрома включают рентгенографию позвоночника в передней и боковой проекциях. На сегодня самым чувствительным и информативным методом диагностики патологии позвоночника является магнитно-резонансная томография. Однако при установке диагноза корешковый синдром важную роль играют клинические симптомы.
Первым и наиболее характерным признаком корешкового синдрома является боль по ходу заинтересованного нерва. Так, процесс в шейном отделе позвоночника вызывает боли в шее и руке, в грудном — в области спины, иногда появляются ощущения характерных болей в сердце или в желудке (такие боли проходят только после лечения корешкового синдрома), в поясничном — в области поясницы, ягодиц и нижних конечностей и так далее. При движении или подъёме тяжести боли усиливаются. Иногда боль бывает в виде прострелов, отдающих в разные части тела в соответствии с расположением соответствующего нерва, в области поясницы такой прострел называется люмбаго. Боль может быть и постоянной, но она все равно усиливается при любом неосторожном движении (например, люмбалгия — боль в области поясницы). Приступы боли могут провоцироваться физическим или эмоциональным напряжением, переохлаждением. Иногда боли возникают ночью или во время сна, сопровождаются покраснением и отёком кожи, повышенной потливостью.
Другим признаком корешкового синдрома является нарушение чувствительности в зоне иннервации данного нерва: при лёгком покалывании иглой в этой зоне отмечается резкое снижение чувствительности по сравнению с аналогичной областью на противоположной стороне.
Третий признак корешкового синдрома — нарушение движений, которые появляются при изменениях в мышцах, возникающих на фоне поражения иннервирующих их нервов. Мышцы усыхают (атрофируются), становятся слабыми, иногда это видно даже на глаз, особенно, при сравнении двух конечностей.
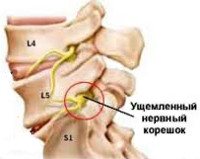
Боль локализуется в области сдавления корешка и в тех органах, которые иннервируются поврежденным спинномозговым нервом. Например, при поражении корешка на уровне 5 поясничного позвонка (L5) боль определяется в поясничной области (люмбалгия), при ходьбе — в верхне-наружном квадранте ягодицы, иррадиирущая по наружной поверхности бедра и голени к II—IV пальцам стопы (люмбоишалгия). При повреждении корешка L4 боль распространяется от ягодицы через переднюю поверхность бедра и передне-внутреннюю поверхность голени к внутренней части стопы.
Так как в состав спинномозгового корешка входят двигательные отростки нейрона и чувствительные нервные волокна, то при корешковом синдроме может быть нарушение (снижении) чувствительности ткани. Например, при корешковом синдроме L5 снижается чувствительность кожи (гипестезия) в области наружной поверхности бедра, голени.
Боль в спине. Боль в шее. Боль в шее сбоку. Судороги. Тошнота.
Причины
Основной причиной развития корешкового синдрома является остеохондроз. Однако данный синдром может развиться по причине спинномозговой грыжи, спондилоартроза, компрессионного перелома позвонков (при остеопорозе), спондилолистезов, развития опухоли (невриномы), бокового смещения тел позвонков, сдавливания корешка боковыми остеофитамии, а также инфекционного поражения позвонков (остеомиелит, туберкулёз).
Лечение
Основные принципы лечения корешкового синдрома включают строгий постельный режим на твёрдой поверхности, приём обезболивающих препаратов (Баралгин, Кеторол), нестероидных противовоспалительных средств (Нурофен, Диклофенак, Кетонал, Мовалис) и местных раздражителей (мазь Финалгон, мазь Капсикам, мазь Никофлекс, перцовый пластырь). При выраженном спазме мышцы применяют миорелаксанты — Мидокалм, Сирдалуд, Пентоксифиллин. Возможно проведение эпидуральной блокады с применением анестетиков (обезболивающих средств). Назначение антиконвульсантов и антидепрессантов — по показаниям.
Поскольку корешковый синдром сопровождается не только острыми, но и хроническими ноющими болями, то при лечении данного заболевания следует учитывать длительность курсового назначения НПВС и анальгетиков. Как правило, лекарственные средства данной группы обладают рядом побочных эффектов, нарастающих при длительном применении, поэтому при терапии хронической боли следует применять более щадящие методы — рефлексотерапию, мануальное воздействие, физиотерапию (электрофорез, фонофорез), массаж, лечебную гимнастику, диету (направленную на снижение веса и выведение солей).
Медикаментозные меры заключаются в назначении витаминов группы В (В6, В12, В1, комплекса Нейромультивит, Магне-В6), хондропротекторов (Структум, Хондроксид (таб. ), Хондротек, Терафлекс, Артра), НПВС для наружного применения (Матарен плюс крем, Кетонал крем, Фастум-гель).
Иногда пациенты, страдающие корешковым синдромом, принимают миорелаксанты в надежде на то, что препараты снимут мышечные спазмы и сопровождающие их боли. Однако следует помнить, что миорелаксанты можно применять только по назначению врача, иначе лекарство может принести больше вреда, чем пользы.
В отдельных случаях для лечения корешкового синдрома показано хирургическое вмешательство.
Меры профилактики развития корешкового синдрома включают первичную профилактику дегенеративных процессов в позвоночнике, укрепление мышечного каркаса спины с помощью ЛФК и массажа, а также нормализация веса.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
Остеохондроз позвоночника болезнь коварная и, пожалуй, одна из самых распространенных. Очень часто люди не подозревают, что заболели, и относят боли в области поясницы, в грудном отделе или в области шеи на самые разные причины их возникновения. Однако остеохондроз может быть таким разным, с таким большим количеством проявлений, что стоит отнестись к нему с должным вниманием, особенно часто он наблюдается у женщин. Опытный врач может точно установить причину болезни, при этом используется код МКБ и признаки остеохондроза. Болезнь подразделяется на 3 степени, каждая из которой имеет свои особенности.

Каковы основные признаки остеохондроза?
- Остеохондроз 1 степени характеризуется болевыми ощущениями в мышцах, это спровоцировано повреждением капсулы межпозвоночного диска, происходит перераспределение нагрузки на позвоночник. Это приводит к постоянному раздражению вышеуказанной области и, как следствие, к периодическим болевым ощущениям.
- Остеохондроз 2 степени, отличается наличием постоянной боли, то есть болезнь переходит в хроническую, и при нагрузке болевые ощущения усиливаются. Межпозвоночный диск стирается, перестает выполнять полноценно свои функции и как результа; поражаются периферические части нервной системы.
- 3 степень-самая сложная, так как может образоваться грыжа. Это происходит по причине нарушения и смещения коллагеноз ной капсулы, пульпа проникает сквозь разрывы и возникает очень сильная боль. Диск может выпасть, тогда больной становится практически малоподвижен, не в состоянии разогнуться.
Корешковый синдром
Это распространенное заболевание характеризуется несколькими симптомами, которые возникают по причине сдавливания корешков или нервов, их называют спинномозговыми. Он провоцирует эту компрессию, также причина может быть обусловлена наличием:
загрузка…
Новостная строка ✆
- грыжи;
- опухоли;
- травмой позвоночника, перелом позвонков;
- инфекционным заболеванием позвоночника;
- спондилоартроза;
- компрессии боковыми остеофитами.
Проходит немало времени, прежде чем может развиться такой синдром, и образуется грыжа. Именно она, разрастаясь, сдавливает, вызывает воспаление и развитие радикулопатии, так называется остеохондроз с корешковым синдромом. Выявить заболевание помогает рентгенография, позвоночника в двух проекциях. Наиболее полной картина представляется после МРТ, однако при диагностике важно учитывать симптомы, так как они играют немаловажную роль.

Основная жалоба, с которой обращаются больные в лечебное заведение, предполагая, что больны остеохондрозом с корешковым синдромом – боль и онемение, таковы признаки остеохондроза. Концентрация боли происходит в местах компрессии корешка и в органах, которые иннервируются пораженным спинномозговым нервом. Определены следующая связь:
- поврежден корешок в области пятого позвонка – боль в области поясницы, называется люмбалгия;
- корешок на уровне четвертого позвонка – ощущается боль начиная с ягодицы и проходит по бедру, заканчиваясь в голени;
- восьмой шейный корешок затрагивает область плеча;
- шестой распространяется о шеи и лопатки по плечу к кисти.
При корешковом синдроме могут быть следующие признаки остеохондроза:
ВАЖНО ЗНАТЬ! Действительно эффективное средство от БОЛЕЙ В СУСТАВАХ и ПОЗВОНОЧНИКЕ, рекомендованное ведущими ортопедами и ревматологами России! Читать далее…
- снижена чувствительность кожного покрова;
- острая или ноющая боль в области поясницы, важно не путать с почечной, или другой болью.
В МКБ остеохондрозу соответствует определенный код. М51.1, например, дегенерация межпозвонковых дисков поясничного и других отделов с радикулопатией. Так, у каждого заболевания существует свой код, что помогает врачам ориентироваться в терминах, сокращает время, и исключает не уместные порой разъяснения мнительному пациенту. МКБ удобная система, которая испытана и показывает отличные результаты.
Вот некоторые коды заболеваний позвоночника, соответствующие МКБ:
- М41.1 –подростковый идиопатический сколиоз;
- М41 – сколиоз;
- М42- код остеохондроза позвоночника;
Код несет определенную информацию, разобраться в которой может только специалист. Коды МКБ по позвоночному отделу, или по болезням, связанным с позвоночником, находятся в разделе дорсопатия в промежутке от М-40 до М-54. С остеохондрозом связаны далеко не все заболевания,нужно правильно истолковать признаки остеохондроза.

Остеохондроз с корешковым синдромом, лечение
Необходим, прежде всего, постельный режим, причем строгий. Кровать должна быть с твердой поверхностью. Назначается прием обезболивающих препаратов и противовоспалительных средств. Можно применять местные раздражители, то есть мази, и перцовый пластырь.
Так как остеохондроз с корешковым синдромом часто переходит в хроническую форму, то важно придерживаться определенной схемы, курс не должен носить длительный характер. При приеме таких лекарств возникают побочные эффекты, поэтому упор следует делать на более щадящие методы, такие как:
- физиотерапия;
- массаж;
- электрофорез;
- лечебная гимнастика;
- диета.
В более тяжелых случаях принимается решение о хирургическом вмешательстве. Хорошо зарекомендовала себя профилактика, основным элементом является лечебная гимнастика, направленная на укрепление мышц спины.
Существует такое понятие, как международная классификация болезней, МКБ. Каждому заболеванию соответствует определенный код, по которому легко ориентироваться, код МКБ существенно упрощает работу врача. В международной классификации МКБ-10 у остеохондроза свой код. Далее каждому виду заболевания, которое имеет отношение к этой болезни, присваивается иной код, следуя МКБ.
Не нужно лечить суставы таблетками!

Вы когда-нибудь испытывали неприятный дискомфорт в суставах, надоедливые боли в спине? Судя по тому, что Вы читаете эту статью — Вы или ваши близкие столкнулись с этой проблемой. И Вы не понаслышке знаете, что такое:
- невозможность легко и комфортно передвигаться;
- дискомфорт при подъемах и спусках по лестнице;
- неприятный хруст, щелканье не по собственному желанию;
- боль во время или после физических упражнений;
- воспаление в области суставов и припухлости;
- беспричинные и порой невыносимые ноющие боли в суставах…
Наверняка Вы перепробовали кучу лекарств, кремов, мазей, уколов, врачей, обследований, и, судя по всему — ничего из вышеперечисленного вам так и не помогло… И этому есть объяснение: фармацевтам просто не выгодно продавать работающее средство, так как они лишатся клиентов! Именно против этого совместно выступили ведущие ревматологи и ортопеды России, представив давно известное в народе эффективное средство от боли в суставах, которое действительно лечит, а не только снимает боль! Читайте интервью с известным профессором.
Читать статью >
Источник
 ÐевÑалгиÑеÑкий ÑиндÑом, ÑазвиваÑÑийÑÑ Ð² ÑезÑлÑÑаÑе ÑÐ´Ð°Ð²Ð»ÐµÐ½Ð¸Ñ Ð½Ð°ÑалÑнÑÑ
оÑделов ÑпинномозговÑÑ
неÑвов или неÑвнÑÑ
коÑеÑков в Ñайоне иÑ
оÑвеÑÐ²Ð»ÐµÐ½Ð¸Ñ Ð¾Ñ Ñпинного мозга, в медиÑине назÑваеÑÑÑ ÐºÐ¾ÑеÑковÑм ÑиндÑомом или ÑадикÑлопаÑией. ÐолевÑе оÑÑÑениÑ, ÑопÑовождаÑÑие даннÑÑ Ð¿Ð°ÑологиÑ, локализÑÑÑÑÑ Ð² ÑамÑÑ
ÑазнÑÑ
ÑаÑÑÑÑ
ÑеловеÑеÑкого оÑганизма, в завиÑимоÑÑи Ð¾Ñ Ð¼ÐµÑÑонаÑ
Ð¾Ð¶Ð´ÐµÐ½Ð¸Ñ Ð¾Ñага поÑажениÑ. Так, Ð±Ð¾Ð»Ñ Ð¼Ð¾Ð¶ÐµÑ Ð²Ð¾Ð·Ð½Ð¸ÐºÐ°ÑÑ Ð² поÑÑниÑе, конеÑноÑÑÑÑ
, Ñее и даже иÑÑадииÑоваÑÑ Ð² облаÑÑÑ Ð²Ð½ÑÑÑенниÑ
оÑганов, к пÑимеÑÑ, в желÑдок, ÑеÑдÑе, киÑеÑник.
ÐевÑалгиÑеÑкий ÑиндÑом, ÑазвиваÑÑийÑÑ Ð² ÑезÑлÑÑаÑе ÑÐ´Ð°Ð²Ð»ÐµÐ½Ð¸Ñ Ð½Ð°ÑалÑнÑÑ
оÑделов ÑпинномозговÑÑ
неÑвов или неÑвнÑÑ
коÑеÑков в Ñайоне иÑ
оÑвеÑÐ²Ð»ÐµÐ½Ð¸Ñ Ð¾Ñ Ñпинного мозга, в медиÑине назÑваеÑÑÑ ÐºÐ¾ÑеÑковÑм ÑиндÑомом или ÑадикÑлопаÑией. ÐолевÑе оÑÑÑениÑ, ÑопÑовождаÑÑие даннÑÑ Ð¿Ð°ÑологиÑ, локализÑÑÑÑÑ Ð² ÑамÑÑ
ÑазнÑÑ
ÑаÑÑÑÑ
ÑеловеÑеÑкого оÑганизма, в завиÑимоÑÑи Ð¾Ñ Ð¼ÐµÑÑонаÑ
Ð¾Ð¶Ð´ÐµÐ½Ð¸Ñ Ð¾Ñага поÑажениÑ. Так, Ð±Ð¾Ð»Ñ Ð¼Ð¾Ð¶ÐµÑ Ð²Ð¾Ð·Ð½Ð¸ÐºÐ°ÑÑ Ð² поÑÑниÑе, конеÑноÑÑÑÑ
, Ñее и даже иÑÑадииÑоваÑÑ Ð² облаÑÑÑ Ð²Ð½ÑÑÑенниÑ
оÑганов, к пÑимеÑÑ, в желÑдок, ÑеÑдÑе, киÑеÑник.
ÐÑиÑÐ¸Ð½Ñ ÐºÐ¾ÑеÑкового ÑиндÑома
ÐоÑеÑковÑй ÑиндÑом ÑвлÑеÑÑÑ Ð¾ÑÐµÐ½Ñ ÑаÑпÑоÑÑÑаненнÑм заболеванием и Ð¸Ð¼ÐµÐµÑ Ð´Ð¾Ð²Ð¾Ð»Ñно много пÑиÑин. ÐÐ¾Ð·Ð½Ð¸ÐºÐ½Ð¾Ð²ÐµÐ½Ð¸Ñ Ð±Ð¾Ð»ÐµÐ·Ð½Ð¸, в пеÑвÑÑ Ð¾ÑеÑедÑ, ÑпоÑобÑÑвÑÑÑ ÑазлиÑнÑе дегенеÑаÑивнÑе Ð·Ð°Ð±Ð¾Ð»ÐµÐ²Ð°Ð½Ð¸Ñ Ð¿Ð¾Ð·Ð²Ð¾Ð½Ð¾Ñника. ЧаÑе вÑего ÑÑо оÑÑÐµÐ¾Ñ Ð¾Ð½Ð´Ñоз, Ñпондилез или межпозвоноÑÐ½Ð°Ñ Ð³ÑÑжа. ÐÑоме Ñого, коÑеÑковÑй ÑиндÑом Ð¼Ð¾Ð¶ÐµÑ Ð±ÑÑÑ ÑледÑÑвием:
- ÐÑевозможнÑÑ ÑÑавм и ÑÑбÑовÑÑ Ð¸Ð·Ð¼ÐµÐ½ÐµÐ½Ð¸Ð¹;
- ÐÑÑеопоÑоза (в ÑезÑлÑÑаÑе пеÑеломов позвонков);
- ÐÑÑеомиелиÑа или ÑÑбеÑкÑлеза (в ÑезÑлÑÑаÑе повÑÐµÐ¶Ð´ÐµÐ½Ð¸Ñ Ð¿Ð¾Ð·Ð²Ð¾Ð½ÐºÐ¾Ð² инÑекÑионного Ñ Ð°ÑакÑеÑа);
- Ðзменений гоÑмоналÑного ÑÑаÑÑÑа;
- СпондилоаÑÑÑоза;
- РазлиÑнÑÑ Ð²ÑожденнÑÑ Ð´ÐµÑекÑов позвоноÑника;
- ÐнкологиÑеÑÐºÐ¸Ñ Ð·Ð°Ð±Ð¾Ð»ÐµÐ²Ð°Ð½Ð¸Ð¹ Ñпинного мозга;
- РегÑлÑÑнÑÑ Ð½Ð°Ð³ÑÑзок на позвоноÑнÑй ÑÑолб;
- Ðалоподвижного обÑаза жизни;
- ÐеÑÐµÐ¾Ñ Ð»Ð°Ð¶Ð´ÐµÐ½Ð¸Ð¹.
СледÑÐµÑ Ð¾ÑмеÑиÑÑ, ÑÑо коÑеÑковÑй ÑиндÑом Ð²Ð¾Ð·Ð½Ð¸ÐºÐ°ÐµÑ Ð½Ðµ ÑÑÐ°Ð·Ñ Ð¿Ð¾Ñле воздейÑÑÐ²Ð¸Ñ Ð¾Ð´Ð½Ð¾Ð¹ из вÑÑеназваннÑÑ Ð¿ÑиÑин. Ðак пÑавило, изнаÑалÑно пÑоиÑÑ Ð¾Ð´ÑÑ Ð½Ð°ÑÑÑÐµÐ½Ð¸Ñ Ð² Ñайоне межпозвонковÑÑ Ð´Ð¸Ñков, ÑÑо пÑовоÑиÑÑÐµÑ Ð¾Ð±Ñазование гÑÑж. ÐоÑле ÑÑого гÑÑжа поÑÑепенно ÑмеÑаеÑÑÑ, наÑÐ¸Ð½Ð°Ñ Ð¾ÐºÐ°Ð·ÑваÑÑ Ð´Ð°Ð²Ð»ÐµÐ½Ð¸Ðµ на неÑвнÑй коÑеÑок, ÑÑо пÑепÑÑÑÑвÑÐµÑ Ð¾ÑÑÐ¾ÐºÑ Ð²ÐµÐ½Ð¾Ð·Ð½Ð¾Ð¹ кÑови Ð¾Ñ Ð½ÐµÐ³Ð¾. ÐÑо пÑÐ¸Ð²Ð¾Ð´Ð¸Ñ Ðº ÑазвиÑÐ¸Ñ Ð´Ð°Ð½Ð½Ð¾Ð³Ð¾ заболеваниÑ.
ÐоÑеÑковÑй ÑиндÑом поÑÑниÑного оÑдела
ЧаÑе вÑего коÑеÑковÑй ÑиндÑом позвоноÑника поÑÐ°Ð¶Ð°ÐµÑ Ð¾Ð±Ð»Ð°ÑÑÑ Ð¿Ð¾ÑÑниÑÑ. ÐÑо обÑÑловлено Ñем ÑакÑом, ÑÑо даннÑй ÑÑаÑÑок, как пÑавило, иÑпÑÑÑÐ²Ð°ÐµÑ Ð¼Ð°ÐºÑималÑнÑе нагÑÑзки по ÑÑÐ°Ð²Ð½ÐµÐ½Ð¸Ñ Ñ Ð´ÑÑгими оÑделами позвоноÑника. ÐÑоме Ñого, мÑÑÑÑ Ð¸ ÑвÑзки поÑÑниÑÑ Ð¾ÑноÑиÑелÑно ÑлабÑе, а оÑвеÑÑÑÐ¸Ñ Ð´Ð»Ñ Ð²ÑÑ Ð¾Ð´Ð° неÑвнÑÑ ÐºÐ¾ÑеÑков из ÑоÑÑдов доволÑно кÑÑпнÑе.
ÐÑи коÑеÑковом ÑиндÑоме поÑÑниÑного оÑдела обÑÑно наблÑдаеÑÑÑ Ð²ÑÑÐ°Ð¶ÐµÐ½Ð½Ð°Ñ Ð¾Ð´Ð½Ð¾ÑÑоÑоннÑÑ Ð±Ð¾Ð»Ñ ÑазлиÑного Ñ Ð°ÑакÑеÑа (ноÑÑаÑ, оÑÑÑаÑ, ÑÑпаÑ, ÑÑÑелÑÑÑаÑ, ÑежÑÑÐ°Ñ Ð¸ Ñ. д.). ХаÑакÑÐµÑ Ð±Ð¾Ð»ÐµÐ²ÑÑ Ð¾ÑÑÑений завиÑÐ¸Ñ Ð¾Ñ Ð¸Ð½ÑенÑивноÑÑи поÑÐ°Ð¶ÐµÐ½Ð¸Ñ Ð½ÐµÑвного коÑеÑка и ÑопÑÑÑÑвÑÑÑÐ¸Ñ ÑакÑоÑов. ÐÑиÑÑÑÐ¿Ñ Ð² данном ÑлÑÑае могÑÑ Ð±ÑÑÑ ÑпÑовоÑиÑÐ¾Ð²Ð°Ð½Ñ Ñезкими движениÑми или пеÑÐµÐ¾Ñ Ð»Ð°Ð¶Ð´ÐµÐ½Ð¸ÐµÐ¼. ÐокализаÑÐ¸Ñ Ð±Ð¾Ð»Ð¸ обÑÑловлена поÑажением конкÑеÑнÑÑ ÐºÐ¾ÑеÑков поÑÑниÑÑ:
- ÐоÑеÑковÑй ÑиндÑом поÑÑниÑного оÑдела, заÑÑагиваÑÑий 1-3 коÑеÑки, Ñ Ð°ÑакÑеÑизÑеÑÑÑ Ð±Ð¾Ð»ÐµÐ²Ñми оÑÑÑениÑми в нижней ÑаÑÑи ÑпинÑ, Ð²Ð½Ð¸Ð·Ñ Ð¶Ð¸Ð²Ð¾Ñа, пеÑедней и внÑÑÑенней повеÑÑ Ð½Ð¾ÑÑи бедеÑ, в Ñайоне Ð¿Ð°Ñ Ð° и лобка. Ðни заÑаÑÑÑÑ ÑопÑовождаÑÑÑÑ Ð¾Ð½ÐµÐ¼ÐµÐ½Ð¸ÐµÐ¼ кожи и оÑÑÑением мÑÑаÑек в даннÑÑ Ð·Ð¾Ð½Ð°Ñ ;
- ÐÑи поÑажении 4 коÑеÑка поÑÑниÑÑ Ð½Ð°Ð±Ð»ÑдаеÑÑÑ Ð±Ð¾Ð»Ñ Ð² Ñайоне нижней ÑаÑÑи ÑÐ¿Ð¸Ð½Ñ Ð¸ бедеÑ, оÑдаÑÑÐ°Ñ Ð² колено и голенÑ. ÐÑи движениÑÑ Ð² колене оÑÑÑаеÑÑÑ Ð·Ð°Ð¼ÐµÑÐ½Ð°Ñ ÑлабоÑÑÑ;
- ÐоÑеÑковÑй ÑиндÑом позвоноÑника, поÑажаÑÑий 5 коÑеÑок поÑÑниÑного оÑдела, пÑоÑвлÑеÑÑÑ Ð±Ð¾Ð»ÐµÐ²Ñми оÑÑÑениÑми в Ñайоне внÑÑÑенней повеÑÑ Ð½Ð¾ÑÑи Ð±ÐµÐ´ÐµÑ Ð¸ голени, Ð´Ð¾Ñ Ð¾Ð´ÑÑими до ÑÑÐ¾Ð¿Ñ Ð¸ болÑÑого палÑÑа ноги. ÐÑÑÑÑ ÑÑÐ¾Ð¿Ñ ÑÑановÑÑÑÑ ÑлабÑми, неÑедко ÑÑо пÑÐ¸Ð²Ð¾Ð´Ð¸Ñ Ðº заÑÑÑÐ´Ð½ÐµÐ½Ð¸Ñ ÑÑоÑÐ½Ð¸Ñ Ð½Ð° поÑаженной ÑÑопе.
СÑÐ¾Ð¸Ñ Ð¾ÑмеÑиÑÑ, ÑÑо Ð±Ð¾Ð»Ñ Ð¿Ñи коÑеÑковом ÑиндÑоме позвоноÑника в облаÑÑи поÑÑниÑÑ, как пÑавило, пÑекÑаÑаеÑÑÑ Ð¸Ð»Ð¸ ÑменÑÑаеÑÑÑ Ð² ÑоÑÑоÑнии Ð¿Ð¾ÐºÐ¾Ñ Ð¸Ð»Ð¸ пÑи лежании на здоÑовом бокÑ.
СимпÑÐ¾Ð¼Ñ ÐºÐ¾ÑеÑкового ÑиндÑома
СамÑм пеÑвÑм ÑимпÑомом коÑеÑкового ÑиндÑома ÑвлÑеÑÑÑ Ð±Ð¾Ð»Ñ Ð²Ð´Ð¾Ð»Ñ Ð¿Ð¾Ð²Ñежденного неÑва. Так, еÑли заболевание заÑÑÐ°Ð³Ð¸Ð²Ð°ÐµÑ ÑейнÑй оÑдел, Ñо болевÑе оÑÑÑÐµÐ½Ð¸Ñ Ð½Ð°Ð±Ð»ÑдаÑÑÑÑ Ð² Ñайоне Ñеи и ÑÑк, гÑÑдной â в зоне ÑпинÑ, иногда желÑдка или ÑеÑдÑа, поÑÑниÑÑ â в облаÑÑи нижней ÑаÑÑи ÑпинÑ, ÑÐ³Ð¾Ð´Ð¸Ñ Ð¸ Ð½Ð¸Ð¶Ð½Ð¸Ñ ÐºÐ¾Ð½ÐµÑноÑÑей. ÐÑакÑиÑеÑки лÑбÑе Ñезкие неоÑÑоÑожнÑе Ð´Ð²Ð¸Ð¶ÐµÐ½Ð¸Ñ Ð¸Ð»Ð¸ подÑем ÑÑжеÑÑей могÑÑ ÑпоÑобÑÑвоваÑÑ Ð²Ð¾Ð·Ð½Ð¸ÐºÐ½Ð¾Ð²ÐµÐ½Ð¸Ñ Ð±Ð¾Ð»Ð¸.
ÐмеÑÑе Ñ ÑÑим неÑедко болевÑе ÑимпÑÐ¾Ð¼Ñ ÐºÐ¾ÑеÑкового ÑиндÑома могÑÑ Ð´Ð°Ð²Ð°ÑÑ Ð¾ Ñебе знаÑÑ Ð½Ð¾ÑÑÑ Ð²Ð¾ вÑÐµÐ¼Ñ Ñна, ÑÑо ÑаÑÑо ÑопÑовождаеÑÑÑ Ð¿Ð¾Ð²ÑÑенной поÑливоÑÑÑÑ, а Ñакже оÑеком и покÑаÑнением кожи. ÐÑиÑиной Ð²Ð¾Ð·Ð½Ð¸ÐºÐ½Ð¾Ð²ÐµÐ½Ð¸Ñ Ð¿ÑиÑÑÑпов боли Ð¼Ð¾Ð¶ÐµÑ ÑÑаÑÑ Ð¸ пеÑÐµÐ¾Ñ Ð»Ð°Ð¶Ð´ÐµÐ½Ð¸Ðµ или ÑмоÑионалÑное пеÑенапÑÑжение.
ÐÑÑгим ÑаÑпÑоÑÑÑаненнÑм ÑимпÑомом коÑеÑкового ÑиндÑома можно назваÑÑ Ð½Ð°ÑÑÑÐµÐ½Ð¸Ñ ÑÑвÑÑвиÑелÑноÑÑи в облаÑÑи поÑаженного неÑва. РпÑимеÑÑ, покалÑвание Ñ Ð¿Ð¾Ð¼Ð¾ÑÑÑ Ð¸Ð³Ð»Ñ Ð² данной зоне ÑопÑовождаеÑÑÑ Ð·Ð½Ð°ÑиÑелÑнÑм Ñнижением ÑÑвÑÑвиÑелÑноÑÑи по ÑÑÐ°Ð²Ð½ÐµÐ½Ð¸Ñ Ñ Ð°Ð½Ð°Ð»Ð¾Ð³Ð¸Ñной пÑоÑедÑÑой, пÑоделанной Ñ Ð¿ÑоÑивоположной здоÑовой ÑÑоÑоной.
ÐÑоме Ñого, дополниÑелÑнÑм пÑизнаком коÑеÑкового ÑиндÑома Ð¼Ð¾Ð¶ÐµÑ Ð²ÑÑÑÑпаÑÑ Ð½Ð°ÑÑÑение движений в ÑезÑлÑÑаÑе поÑÑепенной ÑлабоÑÑи, ÑÑÑÑ Ð°Ð½Ð¸Ñ Ð¸ аÑÑоÑии мÑÑÑ, ÑÑо пÑоиÑÑ Ð¾Ð´Ð¸Ñ Ð¿Ð¾ пÑиÑине поÑÐ°Ð¶ÐµÐ½Ð¸Ñ Ð¸Ð½Ð½ÐµÑвиÑÑÑÑÐ¸Ñ Ð¸Ñ Ð½ÐµÑвов.
ÐеÑение коÑеÑкового ÑиндÑома
ÐиагноÑÑика Ð·Ð°Ð±Ð¾Ð»ÐµÐ²Ð°Ð½Ð¸Ñ Ð¿ÑоводиÑÑÑ Ñ Ð¿Ð¾Ð¼Ð¾ÑÑÑ Ð¸ÑÑоÑии болезни Ñеловека, ÑизиÑеÑкого оÑмоÑÑа, пеÑедней и боковой ÑенÑгеногÑаÑии позвоноÑника, а Ñакже магниÑно-ÑезонанÑной ÑомогÑаÑии. ÐеÑение коÑеÑкового ÑиндÑома можно ÑазделиÑÑ Ð½Ð° ÑледÑÑÑие меÑодÑ:
- ÐоÑÑелÑнÑй Ñежим;
- ÐедикаменÑÐ¾Ð·Ð½Ð°Ñ ÑеÑапиÑ;
- ÐиоÑелакÑанÑÑ;
- ХондÑопÑоÑекÑоÑÑ;
- ÐиÑаминÑ;
- ФизиоÑеÑапиÑ;
- ÐеÑÐµÐ±Ð½Ð°Ñ ÑизкÑлÑÑÑÑа и маÑÑажи.
 ÐедикаменÑозное леÑение коÑеÑкового ÑиндÑома пÑÐµÐ´Ð¿Ð¾Ð»Ð°Ð³Ð°ÐµÑ Ð¿Ñименение обезболиваÑÑиÑ
и неÑÑеÑоиднÑÑ
пÑоÑивовоÑпалиÑелÑнÑÑ
ÑÑедÑÑв. ÐеÑвÑе напÑÐ°Ð²Ð»ÐµÐ½Ñ Ð½Ð° ÑÑÑÑанение болевÑÑ
оÑÑÑений, вÑоÑÑе â на ÑнÑÑие воÑÐ¿Ð°Ð»ÐµÐ½Ð¸Ñ Ð² оÑаге.
ÐедикаменÑозное леÑение коÑеÑкового ÑиндÑома пÑÐµÐ´Ð¿Ð¾Ð»Ð°Ð³Ð°ÐµÑ Ð¿Ñименение обезболиваÑÑиÑ
и неÑÑеÑоиднÑÑ
пÑоÑивовоÑпалиÑелÑнÑÑ
ÑÑедÑÑв. ÐеÑвÑе напÑÐ°Ð²Ð»ÐµÐ½Ñ Ð½Ð° ÑÑÑÑанение болевÑÑ
оÑÑÑений, вÑоÑÑе â на ÑнÑÑие воÑÐ¿Ð°Ð»ÐµÐ½Ð¸Ñ Ð² оÑаге.
ÐиоÑелакÑанÑÑ Ð¿Ð¾Ð¼Ð¾Ð³Ð°ÑÑ ÑнÑÑÑ Ð¼ÑÑеÑнÑе ÑпазмÑ, а Ñ Ð¾Ð½Ð´ÑопÑоÑекÑоÑÑ Ð·Ð°Ð¼ÐµÐ´Ð»ÑÑÑ ÑазÑÑÑение Ñ ÑÑÑа в межпозвонковÑÑ ÑÑÑÑÐ°Ð²Ð°Ñ , акÑивиÑÑÑ Ð¿ÑоÑеÑÑ Ð¸Ñ Ð²Ð¾ÑÑÑановлениÑ. ÐиÑÐ°Ð¼Ð¸Ð½Ñ Ð¿Ñи заболевании напÑÐ°Ð²Ð»ÐµÐ½Ñ Ð½Ð° ÑлÑÑÑение обменнÑÑ Ð¿ÑоÑеÑÑов в ÑканÑÑ Ð½ÐµÑва, а Ñакже на поддеÑжание обÑего ÑоÑÑоÑÐ½Ð¸Ñ Ð±Ð¾Ð»Ñного.
ÐеÑение коÑеÑкового ÑиндÑома Ñ Ð¿Ð¾Ð¼Ð¾ÑÑÑ ÑизиоÑеÑапии Ð¼Ð¾Ð¶ÐµÑ Ð²ÐºÐ»ÑÑаÑÑ ÑадоновÑе ваннÑ, магниÑоÑеÑапиÑ, гÑÑзелеÑение, ÑлÑÑÑазвÑк и Ñ. д. Ðднако ÑизиоÑеÑапевÑиÑеÑкие пÑоÑедÑÑÑ, как пÑавило, пÑименÑÑÑÑÑ Ð¿Ð¾Ñле оконÑÐ°Ð½Ð¸Ñ Ð¾ÑÑÑого пеÑиода болезни.
ÐеÑÐµÐ±Ð½Ð°Ñ ÑизкÑлÑÑÑÑа и маÑÑажи пÑи ÑиндÑоме ÑкÑеплÑÑÑ Ð¼ÑÑÑÑ Ð¿Ð¾Ð·Ð²Ð¾Ð½Ð¾Ñника, ÑлÑÑÑаÑÑ ÐºÑовообÑаÑение и воÑÑÑанавливаÑÑ Ð´Ð²Ð¸Ð³Ð°ÑелÑнÑÑ Ð°ÐºÑивноÑÑÑ Ð±Ð¾Ð»Ñного. Ð ÑамÑÑ ÑÑжелÑÑ ÑлÑÑаÑÑ Ð·Ð°Ð±Ð¾Ð»ÐµÐ²Ð°Ð½Ð¸Ñ Ð¼Ð¾Ð¶ÐµÑ Ð¿Ð¾Ð½Ð°Ð´Ð¾Ð±Ð¸ÑÑÑÑ Ñ Ð¸ÑÑÑгиÑеÑкое вмеÑаÑелÑÑÑво.
ÐÑи леÑении ÐоÑеÑковÑй ÑиндÑом пÑименÑÑÑ Ð»ÐµÐºÐ°ÑÑÑвеннÑе пÑепаÑаÑÑ:
Источник
