Код мкб заболевание шейки матки
Рак шейки матки относится к злокачественным новообразованиям. Заболеванию в МКБ 10 присвоен код C53. Если опухоль расположена на внутренней части, код рака шейки матки в МКБ C53.0, на наружной части – C53.1. При поражении шейки матки, которое выходит за пределы одной и более вышеуказанных локализаций, ему присваивают код в МКБ С53.8. Рак шейки матки неуточнённой части имеет код C53.9. Данная классификация не является клинической и не влияет на выбор метода лечения. В Юсуповской больнице рак шейки матки диагностируют с помощью современных процедур.
Среди всех онкологических заболеваний женской половой системы рак шейки матки составляет 15% и занимает третье место после злокачественных опухолей молочной железы и эндометрия. Рак шейки матки ежегодно уносит жизнь более 200 тысяч женщин всего мира. В РФ рак шейки матки занимает пятое место среди причин смерти женщин от злокачественных новообразований. За последние годы это онкологическое заболевание стало наиболее часто выявляться у женщин в возрасте до 40 лет.
Врачи клиники онкологии Юсуповской больницы придерживаются стандартов лечения рака шейки матки, используют инновационные методики хирургических вмешательств, лучевой терапии и наиболее эффективные противоопухолевые препараты. Врачи индивидуально подходят к выбору метода терапии каждой пациентки. Сложные случаи злокачественных новообразований обсуждаются на заседании Экспертного Совета с участием профессоров и врачей высшей категории. Использование современных методов диагностики рака шейки матки, комплексный подход к лечению, которое включает хирургические методы, химиотерапию, иммунотерапию, облучение, позволяют онкологам Юсуповской больницы увеличить выживаемость пациенток и улучшить качество их жизни.
Причины
В настоящее время учёными не установлены конкретные факторы, которые вызывают развития рака шейки матки (код по МКБ С53). Считается, что онкологический процесс развивается под воздействием множества причин. К экзогенным факторам относят вирусные инфекции, химические воздействия на организм женщины, механические повреждения шейки матки. Выделяют следующие эндогенные причины развития рака шейки матки:
- Гормональный дисбаланс;
- Генетическую предрасположенность;
- Метаболические расстройства;
- Снижение иммунорезистентности организма женщины.
В 90% случаев пусковым фактором является заражение вирусом папилломы человека (ВПЧ). Наиболее часто злокачественные опухоли вызывает 16, 18, 31, 33 тип ВПЧ. Чаще всего при раке шейки матки обнаруживают вирус типа 16. Его онкогенность повышается при снижении иммунного статуса организма. Вирус, который принимает участие в механизме развития рака шейки матки, передаётся при половом контакте. В большинстве случаев происходит спонтанное выздоровление. Если микроорганизмы постоянно пребывают в шейке матки, развивается рак.
К существенным факторам, которые вызывают развитие рака шейки матки, относится хроническое воспаление. Оно приводит к развитию дистрофических изменений в эпителии шейки матки, что в конечном итоге вызывает тяжёлые осложнения. Не менее важной причиной развития рака шейки матки является травматическое повреждение в родах, при абортах, средствами контрацепции.
К экзогенным предполагающим развитие рака шейки матки причинам относятся раннее начало половой жизни с многочисленными половыми партнёрами, курение. Выделяют следующие эндогенные факторы:
- Повышенное содержание эстрогенов в крови;
- Длительный приём оральных контрацептивов;
- Иммунодефицитные состояния, в том числе ВИЧ-инфекция.
Не следует забывать о профессиональных вредностях, образе и качестве жизни.
Симптомы
В начале своего развития рак шейки матки (код в МКБ10 – С53) не проявляется признаками, которые беспокоят женщину. Лишь только тогда, когда злокачественная опухоль начинает распадаться, появляются следующие ясно выраженные симптомы:
- Бели различного характера;
- Кровотечения, которые появляются при местной, даже очень лёгкой травме в результате разрыва мелких, хрупких сосудов опухоли, расположенных поверхностно;
- Боль, чаще всего локализованную внизу живота, в пояснице, в крестце, в прямой кишке.
Рак шейки матки может метастазировать по лимфатическим сосудам во влагалище путём прорастания стенки влагалища в месте её соприкосновения с опухолью. Самым устойчивым органом в отношении прорастания его опухолью является мочеточник. Гораздо чаще врачи выявляют сдавление мочеточников раковыми инфильтратами, препятствующими нормальному оттоку мочи.
Распространение опухоли на переднюю стенку прямой кишки свидетельствует о запущенности рака шейки матки (код по МКБ 10 – С 53.8). Слизистая оболочка прямой кишки обычно долго не прорастает и остаётся подвижной над опухолью. Редко рак шейки матки распространяется на трубы и яичники. Метастазы в отдалённые органы и ткани в незапущенных случаях являются редким явлением. Гинекологи придерживаются мнения, что рак шейки матки в большинстве случаев долго остаётся «местным процессом». Редко наблюдаются случаи метастазирования, которые дают клиническую картину общей инфекции. Температура у пациенток держится на высоких цифрах, временами даёт ремиссии. Раковая кахексия наступает на позднем этапе развития опухоли и бывает обусловлена различными осложнениями.
При развитии раковой опухоли вся шейка матки или отдельные её участки представляются увеличенными, плотными на ощупь, слизистая оболочка утолщена. Часто местами видны дефекты покровного эпителия. Нередко виден избыток ткани в виде белесоватых участков различной величины и формы.
Диагностика
В настоящее время существует разнообразие методов диагностики патологических процессов шейки матки. Основой диагностики рака шейки матки является полное обследование пациентки, правильный сбор жалоб, анамнеза заболевания и жизни, адекватная оценка степени тяжести состояния пациентки, гинекологический осмотр с помощью зеркал. В Юсуповской больнице используют следующие инструментальные методы диагностики рака шейки матки:
- Кольпоскопию;
- Цитологический скрининг;
- Взятие материала на биопсию;
- Исследование на инфекции, которые передаются половым путём.
Кольпоскопия является одним из самых эффективных методов диагностики как непосредственно самого рака шейки матки, так и предраковых состояний. Эффективность метода достигает 80%. Онкологи Юсуповской больницы сочетают её с другими современными технологиями. Кольпоскопия помогает определить в целом характер и глубину повреждения шейки матки, размеры и границы поражённого участка, для того чтобы в дальнейшем провести морфологические исследования.
Важнейшее значение в диагностике рака шейки матки имеет цервикоскопия. Исследование осуществляется с помощью гистероскопа. У данного метода существуют определенные противопоказания:
- Воспалительные заболевания шейки матки;
- Беременность;
- Кровотечения.
Метод цервикоскопии позволяет оценить состояние стенок цервикального канала и даёт увеличение до 150 раз. Это позволяет провести прицельную биопсию. Одним из эффективных методов установления локализации рака шейки матки является цитологическое исследование. Цитология признана во всём мире и рекомендована Всемирной организацией здравоохранения. В сочетании с кольпоскопией эффективность метода достигает 90-95%. Сущность цитологического метода заключается во взятии клеточного материала с поверхности шейки матки и его микроскопическом исследовании с целью обнаружения патологических включений. Решающая роль в постановке диагноза отводится гистологическому исследованию материала, который получен путём биопсии. В Юсуповской больнице применяют новейшие и современнейшие методов диагностики рака шейки матки – иммуногистохимию и иммуноцитохимию. Эти два метода основаны на выявлении антигенов опухоли, продуктов её распада и обмена, что позволяет обнаружить отдельные части цитоплазмы опухолевых клеток.
В диагностике рака шейки матки не обходятся без ультразвукового исследования. С помощью данного метода врачи Юсуповской больницы определяют следующие параметры канала шейки матки:
- Конфигурацию;
- Размеры;
- Длину;
- Ширину;
- Диаметр;
- Структуру стенок;
- Толщину оболочек.
Важным моментом является тот факт, что при проведении ультразвуковой диагностики можно обнаружить патологию не только шейки, но и тела матки (кисты, миомы, эндометриоз).
Лечение
Выбор метода лечения рака шейки матки (код по МКБ – С 54) врачи Юсуповской больницы определяют индивидуально. Он зависит от распространённости опухолевого процесса и тяжести сопутствующей патологии. Возраст пациентки имеет меньшее значение. Традиционными являются следующие методы лечения рака шейки матки:
- Хирургический;
- Лучевой;
- Комбинированный.
В настоящее время учёные активно изучают возможности лекарственной терапии и химиолучевого лечения.
При тяжелой дисплазии и внутриэпителиальном раке шейки матки, раке «на месте» выполняют раздельное диагностическое выскабливание полости матки и цервикального канала и конизацию шейки матки. Конизация шейки матки может выполняется при помощи скальпеля, электроножа или лазерного луча. Ножевая конизация позволяет получить наиболее полную и точную морфологическую картину удалённого конуса шейки матки. Она применяется при всех спорных морфологических заключениях в случае дисплазии и микроинвазивного рака шейки матки. При гистологическом подтверждении диагноза данный объём хирургического вмешательства считается адекватным. Если при наличии новообразования с глубиной инвазии в строму шейки матки до 3 мм обнаруживают опухолевые эмболы в кровеносных или лимфатических сосудах, пациентке выполняют модифицированную расширенную экстирпацию матки с придатками (или без придатков). Этот вид операции также выполняется при глубине инвазии опухоли в строму шейки матки 3–5 мм.
В настоящее время для лечения инвазивного рака шейки матки IB–IIA стадий применяют расширенную экстирпацию матки с придатками (или без придатков), известную как операция Вертгейма. Пятилетняя выживаемость после хирургического лечения микроинвазивного рака шейки матки составляет 97-98%. Выживаемость больных раком шейки матки IВ стадии без регионарных метастазов при хирургическом, лучевом и комбинированном лечении варьирует от 85 до 95%.
Комбинированное лечение включает операцию и лучевую терапию в разной последовательности. Его проводят при раке шейки матки IВ-IIА стадий. Предоперационное облучение позволяет снизить диссеминацию опухолевых клеток и частоту рецидивов заболевания. Основой целью послеоперационного облучения является воздействие на опухолевые клетки в зоне первичной опухоли и регионарных лимфатических узлов. Послеоперационное облучение проводят в следующих случаях:
- Пациентам, у которых есть противопоказания к предоперационной лучевой терапии (беременность, объемные образования или воспаление придатков матки);
- При наличии факторов риска прогрессирования (глубокая инвазия опухоли, метастазы в лимфатических узлах таза, патоморфоз I-III степени, низкая степень дифференцировки, наличие раковых эмболов в лимфатических щелях);
- В тех случаях, когда при исследовании препарата, который удалён во время операции, выявлена более глубокая инвазия, чем предполагалось до оперативного вмешательства.
Пятилетняя выживаемость при поражении лимфатических узлов таза у пациенток, страдающих раком шейки матки IВ-IIА, снижается на 50% и не превышает 25% при метастазах в поясничных лимфатических узлах. При двухсторонних множественных метастазах риск регионарного рецидива опухоли в 2 раза выше, чем при поражении 1-3 лимфатических узлах таза, с одной стороны. Если размер первичной опухоли менее 2 см, пятилетняя выживаемость составляет 90%, от двух до четырёх сантиметров –40%.
В последние годы при местно распространённом раке шейки матки онкологи применяют химиотерапию. Сложность задачи обусловлена относительной резистентностью плоскоклеточного гинекологического рака к большинству имеющихся цитостатиков. Широкое практическое внедрение получили цисплатина, карбоплатина, доксорубицин, метотрексат, винкристин. В настоящее время монохимиотерапию при распространённом раке шейки матки практически не применяют. Лечение обычно проводят разными лекарственными комбинациями, включающими цисплатин. В качестве препаратов для предоперационной химиотерапии пациентам с раком шейки матки IB2-IIIB (код по МКБ 10 – С53.8) используют платиносодержащие комбинации. У больных местно распространённым раком шейки матки (код в МКБ – С 53.3) совместно проводят химиотерапию и лучевое лечение. Для того чтобы записаться на приём к онкогинекологу, звоните по телефону контакт центра Юсуповской больницы.
Автор

Заведующий онкологическим отделением, онколог, химиотерапевт, кандидат медицинских наук
Список литературы
- МКБ-10 (Международная классификация болезней)
- Юсуповская больница
- Черенков В. Г. Клиническая онкология. — 3-е изд. — М.: Медицинская книга, 2010. — 434 с. — ISBN 978-5-91894-002-0.
- Широкорад В. И., Махсон А. Н., Ядыков О. А. Состояние онкоурологической помощи в Москве // Онкоурология. — 2013. — № 4. — С. 10—13.
- Волосянко М. И. Традиционные и естественные методы предупреждения и лечения рака, Аквариум, 1994
- John Niederhuber, James Armitage, James Doroshow, Michael Kastan, Joel Tepper Abeloff’s Clinical Oncology — 5th Edition, eMEDICAL BOOKS, 2013
Наши специалисты

Заведующий онкологическим отделением, онколог, химиотерапевт, кандидат медицинских наук

Онколог

Хирург-онколог

Онколог

Терапевт, кардиолог, онколог
Цены на услуги *
*Информация на сайте носит исключительно ознакомительный характер. Все материалы и цены, размещенные на сайте, не являются публичной офертой, определяемой положениями ст. 437 ГК РФ. Для получения точной информации обратитесь к сотрудникам клиники или посетите нашу клинику.
Скачать прайс на услуги
Мы работаем круглосуточно
Источник
Связанные заболевания и их лечение
Описания заболеваний
Стандарты мед. помощи
Содержание
- Описание
- Дополнительные факты
- Причины
- Классификация
- Симптомы
- Дифференциальная диагностика
- Диагностика
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Предраковые заболевания шейки матки.
Предраковые заболевания шейки матки
Описание
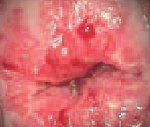
Предраковые заболевания шейки матки. Ряд патологических состояний, которые при определенных условиях могут трансформироваться в рак шейки матки. К ним относятся дисплазия, лейкоплакия с атипией, эритроплакия, аденоматоз. У большинства женщин предраковые заболевания шейки матки протекают стерто; иногда могут сопровождаться водянистыми белями, контактными или межменструальными кровотечениями. Диагностируются на основании осмотра шейки матки в зеркалах, кольпоскопической картины, результатов онкоцитологии и биопсии, ВПЧ-типирования. В зависимости от характера и стадии предраковых изменений может осуществляться радиохирургическая, криогенная или лазерная деструкция патологического очага, конизация шейки матки или гистерэктомия.
Дополнительные факты
Предраковые заболевание шейки матки – диспластические процессы в области влагалищной части шейки матки с высоким риском малигнизации. В гинекологии различают фоновые заболевания шейки матки (псевдоэрозия и истинная эрозия, полипы, простая лейкоплакия, эндометриоз, эктропион, папилломы, цервициты) и предраковые. Для фоновых патологий характерна нормоплазия эпителиальных клеток – их правильное деление, созревание, дифференцировка, отторжение. Отличительной особенностью предраковых заболеваний шейки матки является то, что они протекают с дисплазией эпителия – его гиперпластической трансформацией, пролиферацией, нарушением дифференцировки, созревания и эксфолиации. Тем не менее, в отличие от рака шейки матки, все эти клеточные изменения ограничены пределами базальной мембраны. В большинстве случаев предраковые процессы развиваются в области фоновых заболеваний и нередко маскируются ими, что затрудняет своевременную диагностику. Средний возраст пациенток с предраком шейки матки составляет 30-35 лет.

Предраковые заболевания шейки матки
Причины
В настоящее время ключевой концепцией этиопатогенеза предраковых заболеваний шейки матки признана вирусная теория. Эпидемиологические исследования убедительно доказывают, что в развитии дисплазии ведущую роль играет папилломавирусная инфекция. В популяции женщин с тяжелой формой дисплазии шейки матки 85–95% являются ВПЧ-позитивными; у них, главным образом, обнаруживаются высокоонкогенные типы вируса — 16, 18 и 31. Попадая в организм при половых контактах, ВПЧ внедряется в клетки базального слоя эпителия. В инфицированной клетке вирус способен паразитировать в двух формах: доброкачественной, эписомальной и интрасомальной, стимулирующей опухолевый рост. Несмотря на то, что ВПЧ инфицирует базальные клетки, цитопатические эффекты возникают, в первую очередь, в клетках поверхностного слоя цервикального эпителия, где происходит вирусная репликация.
Возникновению предрака шейки матки способствует «содружество» ВПЧ, вируса простого герпеса II типа, хламидийной и цитомегаловирусной инфекций. Сочетание ВИЧ-инфекции и ВПЧ в разы повышает риск малигнизации. Важнейшим фактором, увеличивающим вероятность возникновения предраковых заболеваний шейки матки, является длительность персистенции вируса.
В меньшей степени, чем вирусные агенты, на риск развития фоновой и предраковой патологии шейки матки могут влиять и другие вероятные факторы риска. Так, ряд авторов ассоциирует цервикальную интраэпителиальную неоплазию (CIN) с курением. Доказано, что женщины, выкуривающие более 20 сигарет в день в течение 20 лет, имеют пятикратное повышение риска плоскоклеточной дисплазии. Содержащиеся в табачном дыме метаболиты проникают в цервикальную слизь и могут действовать и как самостоятельные канцерогены, и как факторы, активизирующие ВПЧ.
Установлена корреляция предраковых заболеваний шейки матки с длительным приемом эстроген-гестагенных оральных контрацептивов, особенно с повышенным гестагенным компонентом. Предраковыми заболеваниями шейки матки чаще страдают женщины, имеющие в анамнезе ранние роды, цервициты, травмы шейки матки при абортах и родах, нарушения гормональныго и иммунного гомеостаза. Среди других риск-факторов рассматриваются раннее (ранее 16 лет) начало половой жизни, частая смена половых партнеров, профессиональные вредности, отягощенный семейный анамнез по РШМ. Вместе с тем, ряд исследований показали, что длительный прием высоких доз витамина С и каротина может вызывать регресс интраэпителиальных цервикальных неоплазий.
Классификация
Классификация предраковых заболеваний шейки матки претерпевала неоднократные пересмотры и уточнения. Одна из последних классификаций (1996 г. ) выделяет доброкачественные фоновые изменения и собственно предрак. Согласно ей, к фоновым относятся дисгормональные (эктопия, эндометриоз, полипы), посттравматические (эктропион, рубцы, разрывы шейки матки), воспалительные (эрозия, цервицит) процессы.
Предраковые заболевания шейки матки, по данным кольпоцервикоскопического и гистологического исследования, делятся на несколько групп:
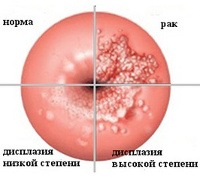
• Дисплазия (цервикальная интраэпителиальная неоплазия) — пролиферация атипического цервикального эпителия без изменения структуры стромального слоя и поверхностного эпителия. Включает в себя такие формы, как простая лейкоплакия, поля дисплазии, папиллярная и предопухолевая зона трансформации, предраковые полипы и кондиломы. Частота перерождения предрака шейки матки в рак колеблется в диапазоне 40-60%, зависит от вида патологии, ее локализации и длительности течения.
Различают легкую (CIN-I), умеренную (CIN-II) и тяжелую (CIN-III) дисплазию. При дисплазии легкой степени поражаются клетки глубоких — базального и парабазального – слоев (менее 1/3 толщины многослойного эпителия); атипичные клетки отсутствуют. Дисплазию умеренной степени характеризуют изменения 1/3-2/3 толщины эпителиального пласта; атипии не наблюдается. При тяжелой дисплазии на долю гиперплазированных клеток приходится более 2/3 толщи эпителиального слоя, встречаются клетки атипичной структуры.
• Лейкоплакия с атипией. Морфологически характеризуется ороговением поверхностного эпителия, пролиферацией клеток базального слоя с явлениями атипизма, лимфоидной инфильтрацией подэпителиальной соединительной ткани. В 75% случаев дает начало инвазивному РШМ.
• Эритроплакия. Предраковое заболевание шейки матки, протекающее с атрофией поверхностного и промежуточного слоем многослойного плоского эпителия; гиперплазией базального и парабазального слоев с наличием атипических клеток.
• Аденоматоз. Атипическая гиперплазия желез эндоцервикса, напоминающая гиперплазию эндометрия. На фоне аденоматоза могут развиваться железистые формы рака.
Симптомы
Особенностью протекания предраковых заболеваний шейки матки является из бессимптомность или неспецифичность клинических проявлений. В основном данная группа патологий выявляется при проведении гинекологического осмотра и кольпоскопии с пробой Шиллера.
Дисплазия шейки матки не имеет самостоятельных симптомов. Лишь при присоединении вторичной инфекции может развиваться клиника вагинита или цервицита (бели, жжение, контактные кровянистые выделения). При изменениях, обусловленных гормональным дисбалансом, возможны нарушения менструльного цикла по типу мено- и метроррагий. Болевые ощущения отсутствуют.
Выделения из влагалища (бели). Кровянистые выделения из влагалища.
Дифференциальная диагностика
Дифференцировать простую и атипичную форму заболевания возможно только после гистологического изучения биоптата. Пациенток с эритроплакией могут беспокоить клейкие выделения желтоватого цвета. При кольпоскопии выявляются темно-красные участки с неровными границами, приподнятые над неизмененной слизистой.
Кондиломы шейки матки и аденоматозные полипы обнаруживаются, главным образом, при кольпоскопическом исследовании. При наличии в них вторичных изменений, вызванных изъязвлением, травматизацией и пр. , возможно появление сукровичных выделений.
Диагностика
Алгоритм диагностики предраковых заболеваний шейки матки разработан детально и включает в себя серию инструментальных и лабораторных исследований, позволяющих не только установить вид предрака, но и степень дисплазии.
При визуальном осмотре влагалищной порции шейки матки с помощью зеркал гинеколог оценивает форму наружного зева, окраску слизистой, характер секрета, видимые патологические процессы. В рамках гинекологического осмотра производится забор мазков с поверхности шейки матки для онкоцитологического исследования (ПАП-тест). При выявлении подозрительных участков шейки матки следующим этапом выполняется простая кольпоскопия, при необходимости – расширенное исследование с проведением медикаментозных проб (пробы Шиллера и тд ). Каждой форме фоновых и предраковых заболеваний шейки матки соответствует своя кольпоскопическая картина, поэтому на данном этапе возможна дифференциальная диагностика патологий. Для выявления изменений эндоцервикса используется цервикоскопия.
Дальнейшая тактика обследования пациенток с подозрением на предраковые заболевания шейки матки предполагает осуществление прицельной биопсии шейки матки и выскабливания цервикального канала. На основании полученного гистологического заключения окончательно подтверждается или исключается предрак и определяется его форма. Дополнительная клинико-лабораторная диагностика может включать ПЦР исследование на ВПЧ с типированием, УЗИ малого таза, ОКТ шейки матки и тд.
Лечение
Подход к лечению предраковых заболеваний шейки матки – дифференцированный и поэтапный. Целью терапии служит радикальное удаление патологически измененных тканей, устранение провоцирующих и сопутствующих факторов (лечение ВПЧ, иммунного и гормонального дисбаланса, воспалительных процессов). В соответствии с выявленными нарушениями назначается этиотропная противовоспалительная терапия (противовирусные, антибактериальные, иммуномодулирующие, интерферонстимулирующие, ферментные препараты). Проводится коррекция биоценоза влагалища, витаминотерапия, при необходимости – гормонотерапия.
Выбор способа хирургического лечения предраковых заболеваний шейки матки зависит от степени клеточной дисплазии. При CIN I-II, особенно у нерожавших пациенток, возможно щадящее физическое воздействие на патологические очаги: диатермокоагуляция, радиохирургическое лечение, лазерная вапоризация, криодеструкция. При CIN II-III показано радикальное хирургическое вмешательство в объеме эксцизии или конизации шейки матки, конусовидной ампутации или гистерэктомии (удаления матки). При полипах цервикального канала производится их удаление с РДВ.
После излечения предраковых заболеваний шейки матки контрольную кольпоцервикоскопию и онкоцитологию повторяют каждые 3 месяца на протяжении первого года и дважды в год в течение второго. Рецидивы редки, однако известно, что их процент выше у ВПЧ-инфицированных женщин. Профилактика предраковых заболеваний шейки матки предполагает широкий охват женского населения скрининговыми программами, вакцинацией против РШМ. Важную роль играет поведение самой женщины: использовании барьерной контрацепции при случайных контактах, отказ от курения, своевременное лечение фоновых заболеваний.
Основные медуслуги по стандартам лечения | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
