Код мкб трофобластическая болезнь
Содержание
- Описание
- Дополнительные факты
- Классификация
- Причины
- Симптомы
- Диагностика
- Лечение
- Прогноз
Названия
Название: Трофобластическая болезнь.
Трофобластическая болезнь
Описание
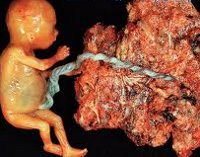
Трофобластическая болезнь. Общее понятие, объединяющее различные формы ассоциированной с беременностью пролиферативной неоплазии трофобласта. Термин «трофобластическая болезнь» включает в себя пузырный занос (частичный и полный), инвазивный пузырный занос, хорионкарциному, эпителиоидную трофобластическую опухоль, трофобластическую опухоль плацентарной площадки. Диагностика трофобластической болезни основывается на данных УЗИ и КТ, исследования концентрации ХГЧ в крови. Лечение может включать эвакуацию пузырного заноса, химиотерапию, гистеротомию.
Дополнительные факты
В гинекологии трофобластическая болезнь является довольно редкой патологией и встречается в 1—2,5% случаев; ее развитие ассоциировано с беременностью; первичной локализацией практически всегда служит матка. Среди различных форм трофобластической болезни на полный пузырный занос приходится 72,2% случаев; на частичный – 5%; на хорионкарциному — 17,5%, другие виды — 5,3%. При трофобластической болезни возникают пролиферативные аномалии наружного слоя клеток зародыша, участвующих в формировании эпителиального покрова ворсин хориона. Возникновение трофобластической болезни возможно как во время гестации, так и после завершения беременности. Трофобластическая болезнь может иметь доброкачественное или злокачественное течение.

Трофобластическая болезнь
Классификация
Международная классификация различает доброкачественные формы трофобластической болезни (частичный и полный пузырный занос) и злокачественные неоплазии (инвазивный пузырный занос, хорионкарциному, трофобластическую опухоль плацентарного ложа, эпителиоидноклеточную трофобластическую опухоль). Злокачественные неоплазии могут иметь неметастазирующее и метастазирующее клиническое течение низкой либо высокой степени риска.
Согласно клинической классификации FIGO, выделяют следующие стадии трофобластической болезни:
• I – локализация трофобластического новообразования ограничена маткой.
• II – трофобластическая неоплазия распространяется на широкую связку матки, придатки, влагалище, но ограничивается гениталиями.
• III – кроме поражения половых органов, определяются метастазы в легкие.
• IV – кроме легочных метастазов, определяются поражения селезенки, почек, ЖКТ, печени, головного мозга.
Причины
Различные формы трофобластической болезни рассматриваются онкогинекологией как единый этиопатогенетический процесс. Среди этиологических предпосылок трофобластической болезни не исключаются особые свойства яйцеклетки, влияние вирусов (в частности, вируса гриппа) на трофобласт, иммунологические факторы, повышение активности гиалуронидазы, хромосомные аберрации, дефицит белка.
Замечено, что вероятность развития трофобластической болезни в 5 раз выше у женщин старше 40 лет, чем у женщин до 35 лет. Среди других факторов риска выделяют наличие в анамнезе эпизодов самопроизвольного прерывания беременности, абортов, внематочной беременности, родов. В географическом плане трофобластическая болезнь чаще развивается у жительниц Востока, чем у представительниц западных стран.
Шансы на развитие хорионкарциномы значительно возрастают после перенесенного пузырного заноса по сравнению с нормально протекающей беременностью. В свою очередь, вероятность развития инвазивного пузырного заноса выше после полной формы пузырного заноса, чем после частичной. Трансформация структур трофобласта может развиваться в процессе беременности (нормальной или эктопированной) либо после завершения гестации (родов, выкидыша, аборта).
Симптомы
Клиника пузырного заноса характеризуется влагалищными кровотечениями (90%); превышением размеров матки должной величины, соответствующей сроку гестации (50%); двусторонними текалютеиновыми кистами более 8 см в диаметре (до 40% случаев). Течение пузырного заноса может осложняться токсикозом беременных (неукротимой рвотой), артериальной гипертензией, преэклампсией, признаками гипертиреоза (гипертермией, тахикардией и тд ), разрывом овариальных кист, профузным кровотечением. В редких случаях при данной форме трофобластической болезни развивается ТЭЛА, ДВС-синдром.
Клиническими особенностями инвазивного пузырного заноса служит инфильтративный рост, высокая вероятность трансформации в хорионкарциному, в трети случаев — метастазирование в вульву, влагалище, легкие. Трофобластическая хорионкарцинома способна глубоко инфильтрировать и разрушать стенку матки, поэтому обычно первым проявлением данной формы трофобластической болезни служит массивное кровотечение. Хорионкарцинома обладает высокой частотой метастазирования в легкие, органы малого таза, печень, селезенку, головной мозг, почки, желудок, обуславливая соответствующую клиническую симптоматику.
Трофобластическая опухоль плацентарного ложа обладает инфильтрирующим ростом, что сопровождается разрушением серозного покрова матки, кровотечениями; может метастазировать во влагалище, брюшную полость, головной мозг. Эпителиоидноклеточная трофобластическая опухоль чаще имеет локализацию в области дна матки и в цервикальном канале, что может проявляться признаками, типичными для рака тела или шейки матки. Данная форма трофобластической болезни нередко манифестирует спустя несколько лет после беременности, заявляя о себе наличием отдаленных метастазов.
Боль в грудной клетке. Кашель. Кровохарканье. Рвота. Редкие месячные.
Диагностика
В анамнезе у всех пациенток с трофобластической болезнью отмечается беременность, завершившаяся абортами (искусственными или самопроизвольными), родами, тубэктомией по поводу внематочной беременности. Большинство пациенток жалуется на аменорею, ациклические маточные кровотечения, олигоменорею, меноррагии, боли в животе или груди, головную боль, кровохарканье, кашель. Во время гинекологического исследования обнаруживаются увеличенные размеры матки, не соответствующие должному сроку беременности или послеродового периода. Нередко гинекологу удается пропальпировать опухолевые узлы в матке, малом тазу, влагалище.
Использование трансвагинального УЗИ позволяет обнаружить опухоли трофобласта с минимальным размером 4 Патогномоничным признаком трофобластической болезни является обнаружение текалютеиновых кист яичников, часто больших размеров. Концентрация ХГЧ в плазме крови при трофобластической болезни всегда повышена. Важнейшим критерием диагностики трофобластической болезни служит морфологическое исследование тканей, полученных в ходе диагностического выскабливания матки, лапароскопии, иссечения опухолей стенки влагалища, пункции метастазов.
С помощью вспомогательных методов (УЗИ брюшной полости, печени, почек; КТ, ПЭТ, МРТ головного мозга; рентгенографии грудной клетки, КТ легких; тазовой ангиографии) определяются метастазы в малом тазу и отдаленных органах. При выявлении метастазов экстрагенитальной локализации возникает необходимость в консультации абдоминального хирурга, пульмонолога, нейрохирурга, уролога.
Лечение
Лечебная тактика при трофобластической болезни определяется ее формой и стадией. При пузырном заносе производится его вакуум-экстракция с контрольным кюретажем полости матки. Обязательно назначение контрацепции в течение года после удаления пузырного заноса. Химиотерапия при динамическом снижении ХГЧ не назначается. Во всех случаях трофобластической болезни со злокачественным течением показано проведение химиотерапии по одной из схем (метотрексат + дактиномицин; этопозид + цисплатин; дактиномицин + метотрексат + цисплатин + винкристин).
Хирургическая тактика обоснована при угрожающем кровотечении из первичной опухоли, перфорации стенки матки, резистентности к химиотерапии. У больных репродуктивного возраста возможно выполнение органосохраняющей гистеротомии с иссечением опухолевых тканей; у пациенток, не планирующих деторождение, целесообразно удаление матки методом надвлагалищной ампутации или радикальной гистерэктомии.
После курса терапии осуществляется мониторинг ХГЧ и характера менструального цикла, эхографический контроль, динамическая рентгенография легких, по показаниям – МРТ головного мозга в течение 2-3-х лет. Беременность женщинам, перенесшим трофобластическую болезнь, разрешается, не ранее, чем через 12-18 мес. После излечения.
Прогноз
Правильность и своевременность лечения трофобластической болезни гарантирует в абсолютном большинстве случаев хороший прогноз. Химиотерапия позволяет вылечить 100% пациенток с неметастазирующим течением трофобластической болезни и около 70% с метастазирующими формами.
У молодых женщин обычно удается сохранить генеративную функцию. Дальнейшее наблюдение и обследование, ведение менограммы и контрацепция позволяют рассчитывать на успешное протекание последующей беременности. Рецидивы трофобластической болезни наблюдаются в 3-8% случаях.
Источник
Медицинский эксперт статьи

х
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Трофобластическая (гестационная) болезнь — общий термин для спектра связанных с беременностью пролиферативных аномалий, производных трофобласта. Важный признак трофобластической болезни — образование лютеиновых кист яичников, наблюдающееся в 50% случаев. У большинства больных встречаются двусторонние лютеиновые кисты, которые могут достигать больших размеров и заполнять всю брюшную полость.
Эпидемиология
Частота трофобластической болезни имеет определенную географическую закономерность — варьируя от 0,36% в азиатских до 0,008% в европейских странах (по отношению к числу беременностей). Такую эпидемиологию связывают с нарушением иммунного статуса у женщин с большим количеством беременностей и коротким интервалом между ними. Однако точного объяснения этому факту до сих пор не найдено.
 [1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11], [12], [13]
[1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11], [12], [13]
Симптомы трофобластической болезни
Ведущий симптом трофобластической болезни — после аменореи возникает маточное кровотечение, иногда сопровождающееся выходом множества пузырьков с прозрачным содержимым.
Другие симптомы трофобластической болезни:
- выраженный ранний гестоз (тошнота, рвота), преэклампсия;
- величина матки превышает предполагаемый срок беременности;
- при вагинальном исследовании — матка тугоэластической консистенции, больше срока предполагаемой беременности;
- пальпация матки (при больших размерах — отсутствие признаков плода);
- отсутствие сердцебиения и шевеления плода;
- отсутствие в полости матки признаков плода (по данным УЗИ);
- качественные и количественные выявление хорионического гонадотропина в моче и в крови (при пузырном заносе уровень хорионического гонадотропина превышает его показатель при нормальной беременности в 50-100 раз).
- боли в нижних отделах живота при развитии хорионкарциномы;
- симптомы, обусловленные преимущественной локализацией метастазов опухоли (кровохаркание, неврологические симптомы и др).
Стадии
Клиническая классификация хорионкарциномы (FIGO, 1992):
- I стадия — поражение ограничено маткой, метастазов не имеется.
- II стадия — поражение распространяется за пределы матки, но все еще ограничено половыми органами.
- III стадия — метастазирование в легкие.
- IV стадия — метастатическое поражение других органов.
 [14], [15], [16], [17], [18], [19], [20]
[14], [15], [16], [17], [18], [19], [20]
Формы
Трофобластическая болезнь включает в себя:
- пузырный занос,
- инвазивный (злокачественный) занос,
- хорионкарциному,
- трофобластическую опухоль плацентарного места.
 [21], [22], [23], [24], [25], [26], [27], [28], [29],
[21], [22], [23], [24], [25], [26], [27], [28], [29],
Пузырный занос
Пузырный занос характеризуется отеком и увеличением плацентарных ворсин с гиперплазией обоих слоев трофобласта. Имеет две разновидности — полный и частичный; последний отличается наличием плода или его частей наряду с неповрежденными ворсинами.
Инвазивный занос — пузырный занос с прорастанием миометрия, гиперплазией трофобласта и сохранением плацентарной структуры ворсин.
При пузырном заносе лютеиновые кисты могут появляться в течение первых 2 нед. Наличие их служит неблагоприятным прогностическим признаком. Обратное развитие лютеиновых кист отмечается в течение 3 мес. после удаления пузырного заноса.
Трофобластическая опухоль плацентарного места
Трофобластическая опухоль на месте плаценты возникает из трофобласта плацентарного ложа и состоит преимущественно из клеток цитотрофобласта, бывает низкой и высокой степени злокачественности.
 [30], [31]
[30], [31]
Хорионкарцинома
Хорионкарцинома, связанная с беременностью, возникает из цито- и синцитиотрофобласта, т. е. из обоих слоев трофобласта, локализуется чаше всего в матке, может встречаться как во время, так и после завершения нормальной или патологической беременности (аборт, выкидыш, роды, пузырный занос, эктопическая беременность). В случае эктопической беременности локализуется в трубе или яичнике, что встречается крайне редко. Хорионкарцинома яичника может развиваться из зародышевых клеток, она не связана с беременностью и относится к герминогенным опухолям (т. е. не является трофобластической).
Макроскопически хорионкарцинома может быть в виде узловатой опухоли, располагающейся на внутренней поверхности полости матки, межмышечно, под серозным покровом либо в виде диффузных разрастаний. Опухоль темно-багрового цвета, имеет мягкую консистенцию, не содержит сосудов, величина от 0,5 до 12 и более сантиметров. В большинстве случаев она располагается субмукозно.
Микроскопически хорионкарцинома имеет 3 гистотипа: синцитиальный, цитотрофобластический и смешанный. Характерны инвазия хориального эпителия, обширные поля некрозов и кровоизлияний, обособленные скопления клеток Лангханса.
 [32], [33], [34], [35], [36], [37], [38]
[32], [33], [34], [35], [36], [37], [38]
Осложнения и последствия
Прием этопозида повышает риск развития лейкемии. Его следует использовать только у пациентов с тяжелой степенью тяжести заблевания.
 [39], [40], [41], [42], [43], [44]
[39], [40], [41], [42], [43], [44]
Диагностика трофобластической болезни
Диагностика трофобластической болезни основывается на данных:
- анамнеза;
- клинического обследования;
- лучевых, гистологических и гормональных методов исследования.
Клинически важны: подробный анамнез, гинекологическое исследование с выявлением цианоза слизистых оболочек влагалища и шейки матки, увеличения и болезненности матки, возможных метастазов.
Лучевая диагностика включает УЗИ, допплерографию, ангиографию, магнитно-резонансную (МРТ) и рентгеновскую компьютерную томографию (РКТ).
УЗИ и допплерография отличаются информативностью, простотой, надежностью и могут быть использованы для диагностики пузырного и инвазивного заноса и хорионкарциномы, а также метастазов в печень, почки, яичники. Будучи неинвазивными и безвредными, они незаменимы для контроля эффективности химиотерапии. Контрастная ангиография позволяет уточнить диагноз хорионкарциномы, особенно при отрицательных данных гистологического исследования соскоба эндометрия и трофобластических гормонов.
 [45], [46], [47], [48], [49]
[45], [46], [47], [48], [49]
Лечение трофобластической болезни
Трофобластическая болезнь — одна из редких форм злокачественных заболеваний, отличающаяся высокой частотой излечения с помощью химиотерапии даже при наличии отдаленных метастазов.
Основным методом лечения трофобластической болезни является химиотерапевтический, который используют как самостоятельно, так и в комплексной терапии. В комплексном лечении отдельных форм трофобластической болезни применяют хирургическую и лучевую терапию.
Принципы лечения пузырного заноса
- Вакуум-аспирация или удаление пузырного заноса путем выскабливания матки с назначением сокращающих матку средств (внутривенно окситоцин и др.).
- Гистерэктомия при больших размерах пузырного заноса, значительном кровотечении, отсутствии условий для опорожнения матки; нежелание женщины в дальнейшем иметь беременность. Яичники с теко-лютеиновыми кистами не удаляются.
- После удаления заноса проводится наблюдение в течение двух лет (контроль содержания хорионического гонадотропина в моче 1 раз в месяц).
- Профилактическая химиотерапия (метотрексат), после опорожнения пузырного заноса с помощью вакуум-аспирации проводится в следующих случаях: возраст старше 40 лет, несоответствие величины матки сроку предполагаемой беременности, наличие лютеиновых кист в период пузырного заноса, повышенный уровень хорионического гонадотропина более 20000 МЕ/мл после 2-3 эвакуации или после хирургического лечения инвазивного заноса, отсутствие динамического контроля уровня хорионического гонадотропина.
Принципы лечения хорионкарциномы
- Химиотерапия 1-й линии (метотрексат, актиномицин Д, хлорам-буцил, 6-меркаптопурин, адриамицин, препараты платины и алкалоиды).
- Хирургическое лечение. Показания: профузное маточное кровотечение, склонность опухоли к перфорации, большие размеры матки, резистентность опухоли к проводимой химиотерапии. Объем операции: у молодых женщин при наличии опухоли без метастазов — экстирпация матки без придатков, после 40 лет — экстирпация матки с придатками.
- Выписка производится после 3 отрицательных анализов на хорионический гонадотропин, проведенных с интервалом в 1 нед.
- Наблюдение. В течение 3 мес. определение титра хорионического гонадотропина (1 раз в 2 нед.), затем в течение 2 лет 1 раз в 6 мес. Рентгенография грудной клетки 1 раз в 3 мес. (в течение года). Рекомендуется контрацепция (КОК) в течение года.
Выбор режима лечения в настоящее время осуществляется с учетом степени риска развития резистентности опухоли к химиотерапии по шкале ВОЗ.
Согласно шкале ВОЗ выделены 3 степени риска развития резистентности: низкая (сумма баллов менее 5), умеренная (5-7 баллов) и высокая (8 и более баллов).
При низком риске развития резистентности опухоли к химиотерапии (отсутствие метастазов, небольшая, до 3 см, величина опухоли матки, низкий уровень ХГ в сыворотке крови и продолжительность заболевания менее 4 мес.) проводится монохимиотерапия «первой» линии с применением метотрексата или дактиномицина. Эффективность монохимиотерапии колеблется от 68,7 до 100%.
Наиболее ранним признаком резистентности опухоли к химиотерапии является отсутствие снижения или увеличение ХГ в сыворотке крови при двух повторных анализах с интервалом в 1 нед.
Шкала ВОЗ определения резистентности хорионкарциномы к химиотерапии
Фактор риска | Количество баллов | |||
1 | 2 | 3 | ||
Возраст, годы | До 39 | Старше 39 | ||
Исход предшествующей беременности | Пузырный занос | Аборт | Роды | |
Интервал*, месяц | Менее 4 | 4-6 | 7-12 | Более 12 |
Уровень ХГ, МЕ/л | Менее 10** | 103-014 | 104-105 | Более 105 |
Гpyппa крови | 0 или А | В или А В | ||
Наибольшая опухоль, включая опухоль матки | Менее 3 см | 3-5 см | Более 5 см | |
Локализация метастазов | Селезенка, почка | Желудочно-кишечный тракт, печень | Головной мозг | |
Количество метастазов | 1-3 | 4-8 | Более 8 | |
Предыдущая химиотерапия | 1 препарат | 2 цитостатика или более | ||
- * Интервал между окончанием предыдущей беременности и началом химиотерапии.
- ** Низкий уровень хорионического гонадотропина может быть при трофобластических опухолях на месте плаценты.
Для лечения больных с резистентными формами опухоли используют различные режимы химиотерапии (2-я линия) с увеличением дозы вводимых препаратов и частоты курсов.
При умеренном и высоком риске развития резистентности опухоли (наличие метастазов, величина опухоли более 3 см, высокий уровень хорионического гонадотропина, длительность симптомов более 4 мес, появление заболевания сразу после родов) применяется комбинированная полихимиотерапия по различным схемам: MAC (метотрексат, дактиномицин, хлорамбуцин); ЕМА-СО (этопозид. дактиномицин, метотрексат, винкристин, циклофосфан, лейковорин), СНАМОСА (гидроксимочевина, дактиномицин, метотрексат, лейковорин, винкристин, циклофосфан, доксорубицин); PVB (цисплатин, винбластин, блеомицин), ЕНММАС (этопозид, гидроксимочевина, дактиномицин, метотрексат, винкристин). Наиболее эффективной и менее токсичной комбинацией препаратов 2-й линии является схема ЕМА-СО.
Для лечения резистентных очагов опухоли важное значение имеет сочетание их хирургического удаления и химиотерапии 2-й линии. При отдатенных метастазах в головной мозг проводят комбинированную полихимиотерапию в сочетании с лучевой терапией на весь головной мозг; лучевая терапия возможна при метастазировании в параметрий.
Таким образом, оперативное лечение и лучевая терапия являются дополнительными методами лечения.
Профилактика
Диспансеризация больных после пузырного заноса проводится в течение 4 лет. Она напраачена на раннюю диагностику возможной хорионкарциномы и включает в себя следующее: контроль за менструальным циклом, контрацепцию в течение 2 лет, общий осмотр и гинекологическое исследование, определение уровня ХГ в сыворотке крови I раз в 2 нед. до нормализации показателей и далее каждые 6 нед. в первые полгода, затем каждые 8 нед. в последующие 6 мес.
1 раз в 4 мес. — на втором году и 1 раз в год в течение третьего и четвертого года; УЗИ органов малого таза и рентгенографию легких через 2 нед. после эвакуации пузырного заноса и далее 1 раз в год в течение первых двух лет. Больным, получившим профилактическую химиотерапию после пузырного заноса, рекомендуются следующие сроки наблюдения: первые 3 мес. — 1 раз в 2 нед., затем в течение 3 мес. — ежемесячно, далее — по указанной схеме.
Диспансеризация больных хорионкарциномой проводится в течение 5 лет и также включает ведение менограммы, контрацепцию в течение 2 лет, общий осмотр с исследованием молочных желез, гинекологическое исследование, определение уровня ХГ в сыворотке крови ежемесячно на первом году, 1 раз в 3 мес. на 2 году, 1 раз в 4 мес. на третьем году и 2 раза в год на четвертом и пятом году, затем 1 раз в год. УЗИ органов малого таза и рентгенография или РКТ легких 1 раз в 2 мес. на первом году и далее 1 раз в год в течение диспансерного наблюдения.
 [50], [51], [52], [53], [54], [55], [56], [57], [58]
[50], [51], [52], [53], [54], [55], [56], [57], [58]
Источник
