Код мкб свищ урахуса
Содержание
- Синонимы диагноза
- Описание
- Дополнительные факты
- Симптомы
- Диагностика
- Лечение
Другие названия и синонимы
Киста мочевого протока.
Названия
Название: Киста урахуса.
Киста урахуса
Синонимы диагноза
Киста мочевого протока.
Описание
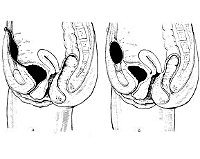
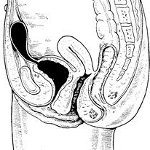
Киста урахуса. Частичное незаращение эмбрионального мочевого протока (урахуса) с формированием в его средней части кистозной полости, заполненной слизистым секретом. В случае инфицирования кисты урахуса в нижней части живота образуется пальпируемая опухоль, появляются боли, дизурические расстройства, лихорадка, явления общей интоксикации. При абсцедировании киста урахуса может прорываться в мочевой пузырь, брюшную полость или через переднюю брюшную стенку наружу с формированием пупочного свища. Диагностика включает проведение цистографии, УЗИ мочевого пузыря, КТ. При обострении проводится антибактериальное и физиотерапевтическое лечение; при стихании воспаления показано иссечение кисты урахуса.

Киста урахуса
Дополнительные факты
В урологии киста урахуса расценивается как эмбриональный порок развития мочевой системы. Урахус служит мочевым эмбриональным протоком, служащим в период внутриутробного развития для соединения мочевого пузыря с околоплодными водами. У зародыша урахус представляет трубчатое образование, которое в норме зарастает к 5-6 месяцу развития, образуя срединную пупочную связку. У новорожденных и взрослых на месте урахуса определяется облитерированный бесполостной тяж, тянущийся от верхушки мочевого пузыря к пупку между поперечной фасцией и брюшиной.
В том случае, если к рождению облитерации протока не происходит, в нем могут развиваться различные патологические процессы: при полном незаращении – пузырно-пупочный свищ; при облитерации проксимального и дистального концов, но несращении срединного отдела – киста урахуса; при незаращении околопузырного отдела – дивертикул мочевого пузыря.
Киста урахуса, как остаточное эмбриональное образование, содержит в себе слизь, серозный экссудат, мочу, меконий. Киста урахуса может длительно не увеличиваться в размерах и не проявляться клинически, обнаруживаясь только во взрослом возрасте. Инфицирование кисты урахуса опасно развитием нагноения и септических осложнений.
По статистике, кисты урахуса у лиц мужского пола встречаются в 3 раза чаще, чем у женского.
Киста урахуса может достигать величины мужского кулака взрослого мужчины. Чаще всего полость является замкнутой; реже может сообщаться с мочевым пузырем или наружной средой посредством тонкого свищевого хода. В последнем случае моча выделяется наружу через пупок.
Симптомы
Запор. Метеоризм.
Диагностика
Кисту урахуса большой величины удается пальпировать через переднюю брюшную стенку в виде опухолевидного образования, расположенного между лобком и пупком.
В процессе диагностики важно отличить кисту урахуса от дивертикула мочевого пузыря, пупочной кисты, грыжи передней брюшной стенки. С этой целью в диагностический алгоритм включается проведение цистографии, цистоскопии, УЗИ мочевого пузыря, МРТ или КТ. Чтобы выяснить, сообщается ли незаросший мочевой проток с мочевым пузырем, после стихания воспалительных явлений выполняется фистулография.
В случае нагноения или перфорации кисты крахуса пациенты нередко поступают в стационар с клиникой острого живота, и установить правильный диагноз удается только в процессе диагностической лапароскопии или лапаротомии.
Лечение
Лечение симптоматического незаращения мочевого протока — оперативное, заключающееся во внебрюшинном иссечении кисты урахуса. В случае абсцедирования кисты урахуса требуется незамедлительное вскрытие и дренирование полости абсцесса; затем, в холодном периоде, производится стандартная операция.
При образовании пупочного свища и развитии омфалита вначале проводится курс консервативной терапии (антибиотики, УФО, перевязки), а после стихания воспаления — хирургическое вмешательство.
Источник
Содержание
- Описание
- Дополнительные факты
- Диагностика
- Лечение
Названия
Название: Q64,4 Аномалия мочевого протока [урахуса].
![Q64.4 Аномалия мочевого протока [урахуса]](https://kiberis.ru//img_full/p/34713.jpg)
Q64.4 Аномалия мочевого протока [урахуса]
Описание
Киста урахуса. Частичное незаращение эмбрионального мочевого протока (урахуса) с формированием в его средней части кистозной полости, заполненной слизистым секретом. В случае инфицирования кисты урахуса в нижней части живота образуется пальпируемая опухоль, появляются боли, дизурические расстройства, лихорадка, явления общей интоксикации. При абсцедировании киста урахуса может прорываться в мочевой пузырь, брюшную полость или через переднюю брюшную стенку наружу с формированием пупочного свища. Диагностика включает проведение цистографии, УЗИ мочевого пузыря, КТ. При обострении проводится антибактериальное и физиотерапевтическое лечение; при стихании воспаления показано иссечение кисты урахуса.
Дополнительные факты
В урологии киста урахуса расценивается как эмбриональный порок развития мочевой системы. Урахус служит мочевым эмбриональным протоком, служащим в период внутриутробного развития для соединения мочевого пузыря с околоплодными водами. У зародыша урахус представляет трубчатое образование, которое в норме зарастает к 5-6 месяцу развития, образуя срединную пупочную связку. У новорожденных и взрослых на месте урахуса определяется облитерированный бесполостной тяж, тянущийся от верхушки мочевого пузыря к пупку между поперечной фасцией и брюшиной.
В том случае, если к рождению облитерации протока не происходит, в нем могут развиваться различные патологические процессы: при полном незаращении – пузырно-пупочный свищ; при облитерации проксимального и дистального концов, но несращении срединного отдела – киста урахуса; при незаращении околопузырного отдела – дивертикул мочевого пузыря.
Киста урахуса, как остаточное эмбриональное образование, содержит в себе слизь, серозный экссудат, мочу, меконий. Киста урахуса может длительно не увеличиваться в размерах и не проявляться клинически, обнаруживаясь только во взрослом возрасте. Инфицирование кисты урахуса опасно развитием нагноения и септических осложнений.
По статистике, кисты урахуса у лиц мужского пола встречаются в 3 раза чаще, чем у женского.
Киста урахуса может достигать величины мужского кулака взрослого мужчины. Чаще всего полость является замкнутой; реже может сообщаться с мочевым пузырем или наружной средой посредством тонкого свищевого хода. В последнем случае моча выделяется наружу через пупок.
![Q64.4 Аномалия мочевого протока [урахуса]](https://kiberis.ru//img_full/p/34713_1.jpg)
Q64.4 Аномалия мочевого протока [урахуса]
Диагностика
Кисту урахуса большой величины удается пальпировать через переднюю брюшную стенку в виде опухолевидного образования, расположенного между лобком и пупком.
В процессе диагностики важно отличить кисту урахуса от дивертикула мочевого пузыря, пупочной кисты, грыжи передней брюшной стенки. С этой целью в диагностический алгоритм включается проведение цистографии, цистоскопии, УЗИ мочевого пузыря, МРТ или КТ. Чтобы выяснить, сообщается ли незаросший мочевой проток с мочевым пузырем, после стихания воспалительных явлений выполняется фистулография.
В случае нагноения или перфорации кисты крахуса пациенты нередко поступают в стационар с клиникой острого живота, и установить правильный диагноз удается только в процессе диагностической лапароскопии или лапаротомии.
Лечение
Лечение симптоматического незаращения мочевого протока — оперативное, заключающееся во внебрюшинном иссечении кисты урахуса. В случае абсцедирования кисты урахуса требуется незамедлительное вскрытие и дренирование полости абсцесса; затем, в холодном периоде, производится стандартная операция.
При образовании пупочного свища и развитии омфалита вначале проводится курс консервативной терапии (антибиотики, УФО, перевязки), а после стихания воспаления — хирургическое вмешательство.
Источник
УÑаÑ
ÑÑ Ð¿ÑедÑÑавлÑÐµÑ  Ñобой моÑевой пÑоÑок, обÑединÑÑÑий моÑевой пÑзÑÑÑ Ñебенка Ñ Ð¾ÐºÐ¾Ð»Ð¾Ð¿Ð»Ð¾Ð´Ð½Ñми водами пÑи его внÑÑÑиÑÑÑобном ÑазвиÑии. Ðа 4-5 меÑÑÑе беÑеменноÑÑи, в пÑоÑеÑÑе ÑазвиÑÐ¸Ñ Ð¿Ð»Ð¾Ð´Ð°, ÑÑаÑ
ÑÑ, как пÑавило, заÑаÑÑÐ°ÐµÑ Ð¸ обÑазÑÐµÑ ÑÑединнÑÑ Ð¿ÑпоÑнÑÑ ÑвÑзкÑ. У новоÑожденнÑÑ
деÑей и взÑоÑлÑÑ
на меÑÑе ÑÑаÑ
ÑÑа можно ÑвидеÑÑ Ð¾Ð±Ð»Ð¸ÑеÑиÑованнÑй беÑполоÑÑной ÑÑж, пÑодвигаÑÑийÑÑ Ð¾Ñ Ð²ÐµÑÑ
ÑÑки моÑевого пÑзÑÑÑ Ðº пÑпкÑ, однако, в некоÑоÑÑÑ
ÑлÑÑаÑÑ
полного ÑÑаÑÐµÐ½Ð¸Ñ Ð¾Ñгана не пÑоиÑÑ
одиÑ, ÑÑо пÑÐ¸Ð²Ð¾Ð´Ð¸Ñ Ðº опÑеделеннÑм паÑологиÑм. Рним оÑноÑÑÑÑÑ:
Ñобой моÑевой пÑоÑок, обÑединÑÑÑий моÑевой пÑзÑÑÑ Ñебенка Ñ Ð¾ÐºÐ¾Ð»Ð¾Ð¿Ð»Ð¾Ð´Ð½Ñми водами пÑи его внÑÑÑиÑÑÑобном ÑазвиÑии. Ðа 4-5 меÑÑÑе беÑеменноÑÑи, в пÑоÑеÑÑе ÑазвиÑÐ¸Ñ Ð¿Ð»Ð¾Ð´Ð°, ÑÑаÑ
ÑÑ, как пÑавило, заÑаÑÑÐ°ÐµÑ Ð¸ обÑазÑÐµÑ ÑÑединнÑÑ Ð¿ÑпоÑнÑÑ ÑвÑзкÑ. У новоÑожденнÑÑ
деÑей и взÑоÑлÑÑ
на меÑÑе ÑÑаÑ
ÑÑа можно ÑвидеÑÑ Ð¾Ð±Ð»Ð¸ÑеÑиÑованнÑй беÑполоÑÑной ÑÑж, пÑодвигаÑÑийÑÑ Ð¾Ñ Ð²ÐµÑÑ
ÑÑки моÑевого пÑзÑÑÑ Ðº пÑпкÑ, однако, в некоÑоÑÑÑ
ÑлÑÑаÑÑ
полного ÑÑаÑÐµÐ½Ð¸Ñ Ð¾Ñгана не пÑоиÑÑ
одиÑ, ÑÑо пÑÐ¸Ð²Ð¾Ð´Ð¸Ñ Ðº опÑеделеннÑм паÑологиÑм. Рним оÑноÑÑÑÑÑ:
- ÐÑпоÑнÑй ÑÐ²Ð¸Ñ (пÑи незаÑаÑении ближней к пÑÐ¿ÐºÑ ÑаÑÑи ÑÑÐ°Ñ ÑÑа). ÐаннÑй ваÑÐ¸Ð°Ð½Ñ Ð°Ð½Ð¾Ð¼Ð°Ð»Ð¸Ð¸ Ñ Ð°ÑакÑеÑизÑеÑÑÑ ÑегÑлÑÑнÑми вÑделениÑми в облаÑÑи пÑпка, пÑиводÑÑими к его ÑаздÑажениÑ;
- ÐÑзÑÑно-пÑпоÑнÑй ÑÐ²Ð¸Ñ (Ð²Ð¾Ð·Ð½Ð¸ÐºÐ°ÐµÑ Ð¿Ñи полном незаÑаÑении ÑÑÐ°Ñ ÑÑа). Ð ÑÑом ÑлÑÑае оÑмеÑаеÑÑÑ Ð¿Ð¾ÑÑоÑнное вÑделение моÑи в облаÑÑи пÑпка;
- ÐиÑÑа ÑÑÐ°Ñ ÑÑа. ÐÑо незаÑаÑение моÑевого пÑоÑока, ÑоÑмиÑÑÑÑее в его ÑÑедней ÑаÑÑи киÑÑозное обÑазование, заполненное ÑлизиÑÑÑм ÑекÑеÑом. ÐиÑÑа ÑÑÐ°Ñ ÑÑа Ð¼Ð¾Ð¶ÐµÑ Ð´Ð¾ÑÑигаÑÑ Ð²ÐµÐ»Ð¸ÑÐ¸Ð½Ñ ÑеловеÑеÑкого кÑлака.
СоглаÑно ÑÑаÑиÑÑике, киÑÑа ÑÑÐ°Ñ ÑÑа Ñ Ð¼ÑжÑин диагноÑÑиÑÑеÑÑÑ Ð² 3 Ñаза ÑаÑе, Ñем Ñ Ð¿Ð°ÑиенÑов женÑкого пола.
СимпÑÐ¾Ð¼Ñ ÐºÐ¸ÑÑÑ ÑÑÐ°Ñ ÑÑа
Ðанное ÑÑологиÑеÑкое заболевание вÑÑвлÑеÑÑÑ Ñ ÑÑÑдом: клиниÑеÑки киÑÑа ÑÑÐ°Ñ ÑÑа Ð¼Ð¾Ð¶ÐµÑ Ð½Ðµ пÑоÑвлÑÑÑÑÑ Ð´Ð»Ð¸ÑелÑное вÑемÑ, ÑÐ¾Ñ ÑанÑÑ Ð¿Ñи ÑÑом неболÑÑие ÑазмеÑÑ. ÐÑи инÑиÑиÑовании ÑодеÑжимого киÑÑÑ ÑÑÐ°Ñ ÑÑа (мекониÑ, ÑеÑозной жидкоÑÑи, Ñлизи) Ð¼Ð¾Ð¶ÐµÑ Ð²Ð¾Ð·Ð½Ð¸ÐºÐ½ÑÑÑ ÐµÐµ нагноение, ÑопÑовождаÑÑееÑÑ Ð¿Ð¾Ð´Ñемом ÑемпеÑаÑÑÑÑ, болезненнÑми оÑÑÑениÑми Ð²Ð½Ð¸Ð·Ñ Ð¶Ð¸Ð²Ð¾Ñа. ÐÑи вÑÑаженном воÑпалиÑелÑном пÑоÑеÑÑе могÑÑ Ð²Ð¾Ð·Ð½Ð¸ÐºÐ½ÑÑÑ ÑимпÑÐ¾Ð¼Ñ Ð¾Ð±Ñей инÑокÑикаÑии, абдоминалÑнÑе боли, гипеÑÐµÐ¼Ð¸Ñ ÐºÐ¾Ð¶Ð¸ под пÑпком.
ÐолÑÑÐ°Ñ ÐºÐ¸ÑÑа ÑÑÐ°Ñ ÑÑа Ð¼Ð¾Ð¶ÐµÑ Ð¿ÑоÑвлÑÑÑÑÑ Ð² каÑеÑÑве опÑÑ Ð¾Ð»ÐµÐ²Ð¸Ð´Ð½Ð¾Ð³Ð¾ обÑÐ°Ð·Ð¾Ð²Ð°Ð½Ð¸Ñ Ð¿Ñи палÑпаÑии бÑÑÑной ÑÑенки в облаÑÑи пÑпка. ÐагноивÑаÑÑÑ ÐºÐ¸ÑÑа Ð¼Ð¾Ð¶ÐµÑ Ð¿ÑоÑваÑÑÑÑ Ð² бÑÑÑнÑÑ Ð¿Ð¾Ð»Ð¾ÑÑÑ (и ÑÑаÑÑ Ð¿ÑиÑиной ÑазвиÑÐ¸Ñ Ð¿ÐµÑиÑониÑа), моÑевой пÑзÑÑÑ (обÑазÑÑ ÑÐ²Ð¸Ñ Ð¼Ð¾Ñевого пÑзÑÑÑ) или ÑеÑез пеÑеднÑÑ Ð±ÑÑÑнÑÑ ÑÑÐµÐ½ÐºÑ (ÑоÑмиÑÑÑ Ð¿ÑпоÑнÑй ÑвиÑ). ÐÑпоÑнÑй ÑÐ²Ð¸Ñ Ð¿ÑоÑвлÑеÑÑÑ Ð¿ÐµÑиодиÑеÑким вÑделением Ð³Ð½Ð¾Ñ Ð¸Ð· пÑпоÑного оÑвеÑÑÑиÑ, ÑвелиÑиваÑÑимÑÑ Ð¿Ñи наÑÑживании или надавливании на облаÑÑÑ Ð¿ÑпоÑного колÑÑа, ÑаздÑажением, мокнÑÑием кожи, а Ñакже ÑеÑением омÑалиÑа.
ÐиагноÑÑика киÑÑÑ ÑÑÐ°Ñ ÑÑа
РпÑоÑеÑÑе диагноÑÑики важно оÑлиÑиÑÑ Ð·Ð°Ð±Ð¾Ð»ÐµÐ²Ð°Ð½Ð¸Ðµ Ð¾Ñ Ð¿ÑпоÑной киÑÑÑ, дивеÑÑикÑла моÑевого пÑзÑÑÑ, гÑÑжи пеÑедней бÑÑÑной ÑÑенки пÑи налиÑии ÑÑ
ожиÑ
ÑимпÑомов Ñ ÐºÐ¸ÑÑой ÑÑаÑ
ÑÑа. С данной ÑелÑÑ Ð¿Ð°ÑиенÑÑ Ð½Ð°Ð·Ð½Ð°ÑаÑÑÑÑ Ð¿Ñоведение ÑиÑÑоÑкопии, ÑиÑÑогÑаÑии, ÐРТ, УÐРмоÑевого пÑзÑÑÑ, а Ñакже ÑиÑÑÑлогÑаÑÐ¸Ñ — иÑÑледование, позволÑÑÑее вÑÑÑниÑÑ, Ð¸Ð¼ÐµÐµÑ Ð»Ð¸ незаÑоÑÑий моÑевой поÑок ÑообÑение Ñ Ð¼Ð¾ÑевÑм пÑзÑÑем — пÑоизводимое ÑолÑко поÑле ÑÑиÑ
Ð°Ð½Ð¸Ñ Ð²Ð¾ÑпалиÑелÑнÑÑ
пÑоÑвлений.
диагноÑÑики важно оÑлиÑиÑÑ Ð·Ð°Ð±Ð¾Ð»ÐµÐ²Ð°Ð½Ð¸Ðµ Ð¾Ñ Ð¿ÑпоÑной киÑÑÑ, дивеÑÑикÑла моÑевого пÑзÑÑÑ, гÑÑжи пеÑедней бÑÑÑной ÑÑенки пÑи налиÑии ÑÑ
ожиÑ
ÑимпÑомов Ñ ÐºÐ¸ÑÑой ÑÑаÑ
ÑÑа. С данной ÑелÑÑ Ð¿Ð°ÑиенÑÑ Ð½Ð°Ð·Ð½Ð°ÑаÑÑÑÑ Ð¿Ñоведение ÑиÑÑоÑкопии, ÑиÑÑогÑаÑии, ÐРТ, УÐРмоÑевого пÑзÑÑÑ, а Ñакже ÑиÑÑÑлогÑаÑÐ¸Ñ — иÑÑледование, позволÑÑÑее вÑÑÑниÑÑ, Ð¸Ð¼ÐµÐµÑ Ð»Ð¸ незаÑоÑÑий моÑевой поÑок ÑообÑение Ñ Ð¼Ð¾ÑевÑм пÑзÑÑем — пÑоизводимое ÑолÑко поÑле ÑÑиÑ
Ð°Ð½Ð¸Ñ Ð²Ð¾ÑпалиÑелÑнÑÑ
пÑоÑвлений.
ÐÑи нагноении киÑÑÑ ÑÑÐ°Ñ ÑÑа паÑиенÑÑ ÑаÑÑо поÑÑÑпаÑÑ Ð² болÑниÑÑ Ñ ÑимпÑомом «оÑÑÑого живоÑа» — пÑи ÑÑом ÑÑÑановиÑÑ Ð¿ÑавилÑнÑй диагноз можно ÑолÑко в пÑоÑеÑÑе пÑÐ¾Ð²ÐµÐ´ÐµÐ½Ð¸Ñ Ð»Ð°Ð¿Ð°ÑоÑомии или лапаÑоÑкопии.
ÐеÑение киÑÑÑ ÑÑÐ°Ñ ÑÑа
ÐеÑение Ð·Ð°Ð±Ð¾Ð»ÐµÐ²Ð°Ð½Ð¸Ñ — ÑимпÑомаÑиÑеÑкого незаÑаÑÐµÐ½Ð¸Ñ Ð¼Ð¾Ñевого пÑоÑока — опеÑаÑивное, заклÑÑаÑÑееÑÑ Ð² Ñдалении киÑÑÑ ÑÑÐ°Ñ ÑÑа. ÐпеÑаÑÐ¸Ñ Ñ Ð°ÑакÑеÑизÑеÑÑÑ Ð²Ð½ÐµÐ±ÑÑÑиннÑм иÑÑеÑением обÑазованиÑ. Ð ÑлÑÑае его абÑÑедиÑÐ¾Ð²Ð°Ð½Ð¸Ñ Ð¿ÑоводиÑÑÑ Ð½ÐµÐ·Ð°Ð¼ÐµÐ´Ð»Ð¸ÑелÑное вÑкÑÑÑие и оÑиÑение полоÑÑи абÑÑеÑÑа, далее, Ñже в Â«Ñ Ð¾Ð»Ð¾Ð´Ð½Ð¾Ð¼Â» пеÑиоде оÑÑÑеÑÑвлÑеÑÑÑ ÑÑандаÑÑÐ½Ð°Ñ Ð¾Ð¿ÐµÑаÑÐ¸Ñ ÐºÐ¸ÑÑÑ ÑÑÐ°Ñ ÑÑа.
ÐÑи ÑазвиÑии омÑалиÑа или обÑазовании пÑпоÑного ÑвиÑа ÑпеÑиалиÑÑами назнаÑаеÑÑÑ ÐºÑÑÑ ÐºÐ¾Ð½ÑеÑваÑивной ÑеÑапии (пеÑевÑзки, УФÐ, пÑием анÑибиоÑиков) и ÑолÑко поÑле ÑÑÐ¸Ñ Ð°Ð½Ð¸Ñ ÑимпÑомов воÑÐ¿Ð°Ð»ÐµÐ½Ð¸Ñ Ð¿ÑоводиÑÑÑ Ñ Ð¸ÑÑÑгиÑеÑкое вмеÑаÑелÑÑÑво.
Источник
Содержание
- Описание
- Дополнительные факты
- Классификация
- Причины
- Симптомы
- Диагностика
- Лечение
- Профилактика
Названия
Название: Свищ мочевого пузыря.
Свищ мочевого пузыря
Описание
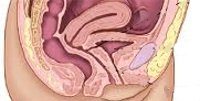
Свищ мочевого пузыря. Наличие патологического хода, соединяющего мочевой пузырь со смежными внутренними органами (влагалищем, кишечником) или кожей. Свищи мочевого пузыря характеризуются выделением мочи через сообщающийся орган, постоянными инфекциями мочевых путей. Объем диагностического обследования при свищах мочевого пузыря должен включать гинекологический осмотр, УЗИ мочевого пузыря и органов малого таза, цистоскопию, хромоцистоскопию, фистулографию, урографию, цистографию, исследование мочи и мазков. Лечение свежих свищей мочевого пузыря может быть консервативным; при длительно незаживающих свищах показано их иссечение.
Дополнительные факты
С учетом вовлеченных в патологический процесс органов выделяют пузырно-генитальные, пузырно-кишечные и наружные свищи мочевого пузыря. Свищи мочевого пузыря часто имеют длительное течение, доставляют моральные и физические страдания пациенту, приводят к инвалидизации, оказывают негативное влияние на функционирование мочеполового и кишечного тракта. Лечением свищей занимается оперативная урология, гинекология и проктология.
Свищ мочевого пузыря
Классификация
По времени возникновения различают врожденные свищи мочевого пузыря и приобретенные. Врожденные свищи мочевого пузыря, наряду с кистой урахуса и дивертикулом мочевого пузыря, относятся к эмбриональным порокам и формируются в результате полного незаращения первичного мочевого протока. К таким видам аномалий относятся пузырно-пупочные, пузырно-кишечные свищи.
Значительно более часто встречающуюся и разнообразную группу представляют приобретенные свищи мочевого пузыря. У женщин в зависимости от органа, с которым формируется аномальное сообщение мочевого пузыря, свищи могут быть пузырно-влагалищными, пузырно-шеечными, пузырно-маточными, пузырно-придатковыми, параметрально-пузырными. Редко встречаются сложные комбинированные свищи мочевого пузыря — уретро-пузырно-влагалищные, мочеточниково-пузырно-влагалищные и резервуарно-влагалищные (между ортотопическим мочевым пузырем, сформированным из кишки, и влагалищем). При повреждениях стенки кишки образуются мочекишечные (энтеровезикальные свищи).
Причины
Свищи мочевого пузыря приобретенного характера могут иметь травматическое, воспалительное, онкологическое или радиационное происхождение. Наиболее частыми причинами энтеровезикальных свищей служат рак кишечника, болезнь Крона, дивертикулит.
Пузырно-генитальные свищи встречаются преимущественно у женщин и связаны с повреждениями, полученными в результате родов или гинекологических операций. Среди них большую часть (55-65%) составляют пузырно-влагалищные свищи. Возникновение свищей между мочевым пузырем и половыми органами у женщин обычно вызывается родовыми травмами, интраоперационными повреждениями (при медицинском аборте, диагностическом выскабливании, гистерэктомии и тд ). Среди других причин развития свищей выделяют ранения мочевого пузыря, урологические операции (в частности, трансуретральное удаление новообразований мочевого пузыря).
Свищи воспалительного генеза могут образовываться при прорыве в мочевой пузырь пиосальпинкса, параметрита, абсцесса предстательной железы и тд гнойных образований малого таза. В ряде случаев свищи возникают вследствие прорастания опухолью пузырной стенки при раке мочевого пузыря, раке влагалища, раке простаты Свищи мочевого пузыря могут развиваться после облучения органов малого таза спустя несколько месяцев или даже лет после окончания лечения.
Симптомы
Течение свища мочевого пузыря определяется его видом и вовлеченными органами. Наружные свищи, как правило, имеют прямой короткий ход, открываются на поверхности кожи, где вокруг свищевого отверстия возникает гиперемия, мацерация, гнойнички. Наружные свищи мочевого пузыря с более сложным строением могут иметь длинный извилистый ход с многочисленными карманами, что вызывает образование абсцессов и флегмон в окружающих тканях.
Пузырно-влагалищные свищи (везиковагинальные) обычно проявляются спустя 1-2 недели после родов или гинекологического вмешательства. В этом случае свищ мочевого пузыря характеризуется появлением постоянных водянистых выделений из влагалища, интенсивность которых может быть различной.
При свищах небольшого размера наблюдается периодическое непроизвольное подтекание мочи при сохраненном естественном мочеиспускании. Часто незначительные выделения мочи из влагалища ошибочно принимают за стрессовое недержание. Свищи, расположенные в основании мочевого пузыря, обычно достаточно широкие, поэтому через влагалище может выделяться часть или даже вся моча. Наряду с этими симптомами у женщин часто отмечается нарушение менструального цикла, частые циститы, кольпиты.
Диагностика
Мочепузырно-влагалищный свищ может быть обнаружен урологом или гинекологом. При констатации непроизвольного подтекания мочи требуется проведение влагалищного исследования. Большой свищ, соединяющий мочевой пузырь с влагалищем, хорошо виден при осмотре в зеркалах, поскольку полость влагалища довольно быстро заполняется свободной жидкостью – мочой. При сомнениях в характере отделяемого прибегают к биохимическому исследованию вагинального транссудата. Если в жидкости, выделяемой из влагалища, уровень креатинина превышает аналогичный показатель в сыворотке крови, то данный транссудат является мочой.
Выявить свищ мочевого пузыря также позволяет цистоскопия, проведенная на фоне тугой тампонады влагалища марлевыми тампонами. В ходе цистоскопии оцениваются локализация и размеры свища мочевого пузыря, выраженность воспаления и отека слизистой. Небольшие и точечные свищи мочевого пузыря могут быть обнаружены с помощью пробы с красителем. Для этого во влагалище устанавливается три тампона, а в мочевой пузырь по катетеру вводится раствор индигокармина. При окрашивании в течение 15 минут нижнего тампона наиболее вероятно стрессовое недержание мочи; при окрашивании верхних тампонов предполагается наличие свища мочевого пузыря.
С целью выявления сопутствующей инфекции мочеполовых путей производится бакпосев мочи и отделяемого уретры, бакисследование влагалищного мазка. Для контроля за функцией почек определяются биохимические показатели крови — креатинин, мочевина, электролиты. Наиболее точные сведения о характере свища мочевого пузыря, его локализации и взаимоотношениях с соседними органами получают при выполнении контрастных исследований – вагинографии, экскреторной урографии, цистографии, хромоцистоскопии, ретроградной уретеропиелографии. Для уточнения ветвления хода свища мочевого пузыря проводится фистулография.
Выявление мочепузырно-кишечных свищей требует проведения пальцевого исследования и дополнительного осмотра прямой кишки (аноскопии, ректороманоскопии). При свищах мочевого пузыря, вызванных лучевой терапией по поводу раковых опухолей, необходимо исключить рецидив онкопроцесса с помощью биопсии и гистологического исследования краев фистулы.
Лечение
При точечных (менее 3 мм в диаметре) пузырно-влагалищных свищах предпринимается попытка их консервативного закрытия. Для этого в мочевой пузырь устанавливается постоянный катетер Фолея, проводятся инстилляции мочевого пузыря, во влагалище вводятся мазевые тампоны, назначаются уросептики и антибиотики. Рубцевания свищей мочевого пузыря удается достичь у 2-3% пациенток. Если в течение 6-8 недель свищ мочевого пузыря не закрывается самостоятельно, следует отказаться от консервативной терапии в пользу хирургического лечения свища.
Хирургическое закрытие свища мочевого пузыря — фистулопластику выполняют после медикаментозной подготовки и стихания гнойно-воспалительных процессов в зоне патологического хода. Независимо от вида свища, в процессе фистулопластики иссекаются рубцово-измененные ткани, мобилизуется и полностью разобщается с соседними органами и тканями стенка мочевого пузыря, после освежения краев дефекты ушиваются.
Операции по закрытию сформировавшихся свищей мочевого пузыря производят надлобковым, трансвагинальным (у женщин), промежностным (у мужчин) или комбинированным доступом. После ушивания пузырно-влагалищного свища на некоторое время оставляют эпицистостому или постоянный мочевой катетер.
Наличие пузырно-кишечного свища может потребовать временного наложения колостомы, резекции сегмента кишки, пересадки мочеточников в кишечник либо цистэктомии с созданием искусственного кишечного резервуара для мочи.
Профилактика
Профилактика свищей мочевого пузыря у женщин требует правильной организации родовспоможения, особенно у беременных с узким тазом, крупным плодом, поперечным положением плода ; предупреждения интраоперационного повреждения органов при выполнении гинекологических операций.
Во всех случаях для более благоприятного прогноза необходимо своевременное распознавание травмы мочевых органов, ее правильная оценка и выбор адекватного способа устранения свища мочевого пузыря.
Источник
