Код мкб саркома юинга
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Описание
- Симптомы
- Причины
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Саркома Юинга.

Саркома Юинга
Описание
Саркома Юинга (лат. Endothelial myeloma) — злокачественная опухоль костного скелета. Саркома Юинга, как правило, поражает нижнюю часть длинных трубчатых костей, ребра, таз, лопатку, позвоночник и ключицу.
Саркома Юинга была открыта Джеймсом Юингом (1866-1943) в 1921 году. Ученый охарактеризовал её как опухоль, поражающую в основном длинные трубчатые кости.
Саркома Юинга является одной из самых агрессивных злокачественных опухолей. До применения системной терапии почти у 90% больных развивались метастазы. Наиболее частая локализация метастазов на момент первичной диагностики — легкие, кости, костный мозг. 14%- 50% пациентов к моменту установления диагноза уже имеют метастазы, выявляемые рутинными методами исследования, и гораздо больше больных имеют микрометастазы. Лимфогенное распространение метастазов встречается редко и всегда связано с плохим прогнозом. Редко также имеет место ретроперитонеальное и медиастинальное распространение метастазов. 2,2% пациентов имеют метастазы в ЦНС при первичной диагностике, и почти все — при генерализации процесса.
Симптомы
• Боль.
Первым признаком является боль, которая, в отличие от воспалительного процесса, не стихает в покое (усиление по ночам, отсутствие облегчения при фиксации конечностей).
По мере роста опухоли начинает страдать функция близлежащего сустава, и затем развивается прощупываемая опухоль, нередко с патологическим переломом (поздний признак).
На третьем — четвёртом месяце от начала заболевания из-за боли сначала нарушается, а затем прекращается движение в ближайшем суставе.
• Повышение температуры тела больного.
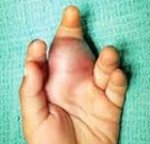
• Наличие опухолевого образования.
В области растущей опухоли появляется припухлость, покраснение, расширенные подкожные вены и местное повышение температуры.
• Возможны нарушения функций пораженной конечности.
• Иногда возникает лихорадка.
Примерно у 50 % больных, по данным литературы, симптомы болезни отмечались в течение более чем 3 месяцев до установления правильного диагноза.
Наиболее частая локализация саркомы Юинга — кости таза, бедро, большеберцовая кость, малоберцовая кость, ребра, лопатка, позвонки, плечевая кость. В противоположность остеогенной саркоме, саркома Юинга чаще всего поражает плоские кости. В трубчатых костях опухоль локализуется преимущественно в диафизе и имеет тенденцию к распространению к эпифизам кости. В 91% случаев опухоль располагается интрамедуллярно, причем распространение по костномозговому каналу часто больше, чем по кости.
Изменение аппетита. Изменение веса. Истощение. Кровохарканье. Ломота в мышцах. Нарушение терморегуляции. Отсутствие аппетита. Потеря веса. Слабость.
Саркома Юинга
Причины
Для костных сарком характерен быстрый рост и раннее метастазирование. Саркома Юинга является второй по частоте среди злокачественных опухолей костей у детей — составляет 10-15 %. Эта опухоль редко встречается у детей моложе 5 лет и у взрослых старше 30 лет. Пик заболеваемости приходится на 10−15 лет.
Причина появления злокачественных опухолей костей пока не известна, однако доказано, что в 40 % возникновение костной саркомы провоцирует травма.
Существует некоторая связь между возникновением саркомы Юинга и наличием скелетных аномалий (энхондрома, аневризмальная костная киста ) и аномалиями мочеполовой системы (гипоспадии, редупликация почечной системы). В отличие от остеосаркомы, ионизирующая иррадиация не ассоциируется с возникновением саркомы Юинга.
Цитогенетический анализ показывает в 85% случаев хромосомную транслокацию t(11,22) (q24, q12) в большинстве клеток, выделенных из этой опухоли. Аналогичные изменения выявляются в другой мелкоклеточной опухоли — PNET (примитивной нейроэктодермальной опухоли). И хотя саркома Юинга не имеет анатомической связи со структурами ЦНС или автономной симпатической нервной системы, эти цитогенетические изменения доказывают нейроэктодермальную природу опухоли. Кроме того, в большинстве случаев в клетках опухоли выявляется экспрессия РАХ3 протеина, который в норме определяется в период эмбрионального развития нейроэктодермальной ткани. При саркоме Юинга часто можно определить и другой опухолевый маркер — NSE (сывороточная нейрон-специфичная энолаза).
Саркома Юинга состоит из мелких круглых клеток со скудной цитоплазмой, круглым ядром, содержащим нежный хроматин и слабо просматривающиеся базофильные нуклеолы. В отличие от остеосаркомы, она не продуцирует остеоид.
Идея эндотелиальной природы опухоли Юинга превалировала до 1980 года. Исследования, проведенные в последние годы, показали нейрогенную природу опухоли Юинга. Хотя чаще саркома Юинга является недифференцированной опухолью костей, имеются данные о поражении мягких тканей (экстраоссальная саркома Юинга). В специальной литературе появился термин «семейство опухолей типа саркомы Юинга».
Факторы риска развития саркомы Юинга.
В настоящее время известно несколько факторов риска, связанных с возникновением саркомы Юинга.
Пол. Саркома Юинга несколько чаще встречается среди мальчиков по сравнению с девочками.
Возраст. В 64% случаев саркома Юинга встречается в возрасте от 10 до 20 лет.
Раса. Наиболее часто саркома Юинга наблюдается у белого населения.
Лечение
• Многокомпонентная химиотерапия (используются препараты — винкристин, адриамицин, ифосфамид, циклофосфан, актиномицин, вепезид в комбинации). В современных программах лечения применяется предоперационная и послеоперационная полихимиотерапия, при этом учитывается также гистологический ответ опухоли на лечение. Хорошим ответом опухоли на химиотерапию считается наличие менее 5 % живых опухолевых клеток.
• Лучевая терапия на очаг в высоких дозах. При развитии метастазов в легкие проводится лучевая терапия на легкие.
• Если возможно, радикальное удаление опухоли (включая кость и мягкотканный компонент). Радикальная резекция возможна при очаге в малоберцовой кости, костях предплечья, ребрах, ключице, лопатке.
Операция улучшает локальный контроль опухоли. В сочетании с интенсивной химиотерапией и лучевой терапией значительно снижается риск местного рецидива. Уменьшение частоты местного рецидива отмечается даже после нерадикальных операций. Современная хирургическая техника позволяет проводить органосохраняющие операции при поражении бедренной, плечевой костей, а также резекцию костей таза.
Пациентам с плохим прогнозом, в частности с метастазами в кости и костный мозг, имеющих выживаемость менее 10 %, в последнее время назначают более интенсивное лечение — химиотерапия мегадозами препаратов с тотальным облучением тела и трансплантацией аутологичного костного мозга или периферических стволовых клеток. Эта терапия позволяет излечить более 30 % больных с распространенным процессом (при метастазах в кости и костный мозг). У больных с хорошей чувствительностью опухоли удается достичь ещё более высоких результатов лечения (7-летняя выживаемость составляет около 50 %).
Пациентам с плохим прогнозом, в частности с метастазами в кости и костный мозг, имеющих выживаемость менее 10%, в последнее время применяется более интенсивное лечение — химиотерапия мегадозами препаратов с тотальным облучением тела и трансплантацией аутологичного костного мозга или периферических стволовых клеток. Эта терапия позволяет излечить более 30% больных с распространенным процессом (при метастазах в кости и костный мозг). У больных с хорошей чувствительностью опухоли к ХТ удается достичь еще более высоких результатов лечения (7-летняя выживаемость составляет около 50%).
Основные медуслуги по стандартам лечения | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
Саркома Юинга (лат. myeloma endotheliale) — злокачественная опухоль костного скелета. Саркома Юинга, как правило, поражает нижнюю часть длинных трубчатых костей, ребра, таз, лопатку, позвоночник и ключицу.
Была открыта Джеймсом Юингом (1866—1943) в 1921 году. Учёный охарактеризовал её как опухоль, поражающую в основном длинные трубчатые кости.
Саркома Юинга является одной из самых агрессивных злокачественных опухолей [1]. До применения системной терапии почти у 90 % больных развивались метастазы. Наиболее частая локализация метастазов на момент первичной диагностики — лёгкие, кости, костный мозг. 14—50 % пациентов к моменту установления диагноза уже имеют метастазы, выявляемые рутинными методами исследования, и гораздо больше больных имеют микрометастазы. Лимфогенное распространение метастазов встречается редко и всегда связано с плохим прогнозом. Редко также имеет место ретроперитонеальное и медиастинальное распространение метастазов. 2,2 % пациентов имеют метастазы в ЦНС при первичной диагностике, и почти все — при генерализации процесса.
Описание заболевания[править | править код]
Распространение заболевания[править | править код]
Для костных сарком характерен быстрый рост и раннее метастазирование. Саркома Юинга является второй по частоте среди злокачественных опухолей костей у детей — составляет 10-15 %. Эта опухоль редко встречается у детей моложе 5 лет и у взрослых старше 30 лет. Пик заболеваемости приходится на 10 −15 лет.
Заболеваемость саркомой Юинга имеет отчетливые географические и этнические особенности. Значительно чаще опухоли этой группы регистрируются у белых подростков по сравнению с жителями стран Африки и Азии. Различия в заболеваемости саркомой Юинга по
половому признаку появляются после достижения больными возраста 13-14 лет. Мальчики болеют чаще, чем девочки в соотношении приблизительно 1,5:1.
В возрасте до 20 лет саркомой Юинга чаще поражаются длинные (бедренная, мало- и большеберцовые, плечевая) кости, в более старшем возрасте – плоские кости таза и черепа, ребра, лопатки, позвонки.
Не менее 70% всех сарком Юинга локализуются на нижних конечностях и в области тазового пояса. Первичное вовлечение в опухолевый процесс костей верхних конечностей, в первую очередь плечевой кости, составляет от 12 до 16%. Более редкими, не превышающими по частоте 10-13%, локализациями саркомы Юинга являются позвонки, ребра, ключицы, лопатки, кости черепа, мелкие кости кисти и стопы.
Причины возникновения[править | править код]
К настоящему времени не удалось выявить потенциальные причины возникновения саркомы Юинга. Существует ряд научных данных, свидетельствующих о роли наследственного компонента в механизме развития заболевания. В частности, описано одновременное развитие
саркомы у сиблингов, что позволяет судить о значении генетических дефектов. Также доказано, что в 40 % случаях возникновение костной саркомы провоцирует травма.[источник не указан 3178 дней]
Саркома Юинга состоит из мелких круглых клеток со скудной цитоплазмой, круглым ядром, содержащим нежный хроматин и слабо просматривающиеся базофильные нуклеолы. В отличие от остеосаркомы, она не продуцирует остеоид.
Идея эндотелиальной природы опухоли Юинга превалировала до 1980 года. Исследования, проведенные в последние годы, показали нейрогенную природу опухоли Юинга. Чаще саркома Юинга является недифференцированной опухолью костей. В специальной литературе появился термин «семейство опухолей типа саркомы Юинга». К нему относят: собственно саркома Юинга; периферические примитивные нейроэктодермальные опухоли (PNET), в том числе PNET костей, и экстраоссальная саркома Юинга.[2]
Клиническая картина[править | править код]
Общие симптомы[править | править код]
Сложность ранней диагностики объясняется отсутствием онкологической настороженности в отношении лиц молодого возраста, стертой клинической симптоматикой, неправильной интерпретацией жалоб больного (например, объяснением их возникновения спортивной или бытовой травмой и т.п.).
- Боль (от момента появления первых болевых ощущений до установления диагноза проходит от 6 до 12 месяцев)
- Первоначально:
- слабая и умеренной интенсивности
- интермиттирующий характер — может самопроизвольно ослабевать и даже полностью купироваться (т.н. «светлые промежутки»)
- не стихает в покое
- усиление по ночам
- отсутствует облегчение при фиксации конечности.
- По мере роста опухоли боль:
- становится интенсивнее
- ограничивает движения в близлежащем суставе вплоть до контрактуры
- нарушает сон
- нарушает повседневную активность
- Первоначально:
- Быстроувеличивающаяся опухоль нередко с патологическим переломом (поздний признак — 3-4 мес)
- Признаки местного воспаления:
- болезненность при пальпации
- гиперемия кожи
- пастозность (отечность) кожи
- локальное повышение температуры
- расширенные подкожные вены
- Синдром общей опухолевой интоксикации
- повышение температуры тела больного (субфебрильная и фебрильная лихорадка)
- снижение веса и аппетита вплоть до кахексии
- слабость
- анемия
- регионарный лимфаденит
- Метастазы
- в лёгочную ткань (чаще всего)
- в костную ткань
- в костный мозг
- отдаленные метастазы (очень редко): в висцеральных органах, лимфатических узлах средостения и забрюшинного пространства, плевре, центральной нервной системе в виде поражения менингеальных оболочек и вещества головного и спинного мозга.
В зависимости от локализации[править | править код]
- При поражении нижней конечности — хромота
- При поражении позвонков:
- радикулопатия
- компрессионно-ишемическая миелопатия с явлениями параплегии,
- нарушением функции тазовых органов (недержание мочи)
- При поражении костей и мягких тканей грудной стенки (в зарубежной литературе носит название опухоли Аскина):
- плевральный выпот
- дыхательная недостаточность
- кровохарканье
Диагностика[править | править код]
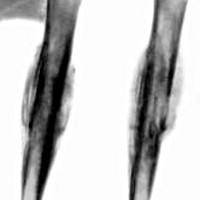
- Рентгенография костей, пораженных опухолью и её метастазами
- Рентгенография и КТ легких
- КТ или МРТ участков скелета, мягких тканей и любых других анатомических областей, пораженных опухолевым процессом. Наиболее точно определяет размеры опухоли, её связь с окружающими тканями, сосудисто-нервным пучком, распространение опухоли по костно-мозговому каналу.
- Позитронно-эмиссионная томография (ПЭТ)
- Остеосцинтиграфия. Позволяет диагностировать отдаленные метастазы
- Ангиография
- УЗИ
- Исследование костного мозга (билатеральная трепано-биопсия костного мозга из крыльев подвздошных костей). Особенностью опухолевого процесса саркомы Юинга является изолированное поражение костного мозга при отсутствии метастазов в костях вне зависимости от первичной локализации или размера опухоли
- Биопсия опухоли. Материал получают из участка кости, граничащего с костномозговым каналом или мягкотканного компонента
- Иммуногистохимическое исследование. Практически 100% клеток саркомы Юинга вырабатывают (экспрессируют) на своих мембранах поверхностный гликопротеин СD99 (р30/32MIC2). Определение его экспрессии является убедительным подтверждением клинико-рентгенологического диагноза саркомы Юинга.[3] Кроме того, для клеток саркомы Юинга характерна экспрессия виментина.
- Молекулярно-генетическое исследование.
- Флуоресцентная гибридизация in situ. Практически 90-95% опухолевых клеток имеют транслокацию между 11-й и 22-й хромосомами (t (11;22) (q24;q12)), приводящую к синтезу патологического белка EWS/FLI1 [4]. Определение данного генетического дефекта является патогномоничным симптомом (характерным только для этого заболевания) саркомы Юинга.
- Полимеразная цепная реакция (RT-PCR). Более чувствительный метод. Используется для определения микрометастазов саркомы Юинга в костном мозге и периферической крови.
Гистологическая картина[править | править код]
Классическая гистологическая картина саркомы Юинга представлена бесструктурными агрегатами мелких опухолевых клеток, разделенных фиброзными прослойками. Клетки имеют правильную форму, содержат округлые или овальные ядра, характеризуются высоким ядерно-цитоплазматическим отношением. Заключенная в клеточных ядрах дисперсия хроматина придает им характерный «зеркальный» вид. Митотическая активность в клетках саркомы Юинга, как правило, низкая. Зачастую при патоморфологическом исследовании определяется выраженный некроз опухолевой ткани, с преимущественной локализацией жизнеспособных клеток вокруг сосудов. Особенности морфологии саркомы Юинга затрудняют проведение дифференциальной диагностики с другими мелкоклеточными злокачественными опухолями у детей (нейробластомой, рабдомиосаркомой, неходжкинской лимфомой, синовиальная саркома, лейомиосаркома и др.). Поэтому проведение биопсии недостаточно для постановки диагноза саркомы Юинга [5]
Рентгенологическая картина[править | править код]
- Сосуществование деструктивного и реактивного (остеосклеротического) процессов костеобразования.
- Распространение опухолевого процесса на кортикальный слой вызывает его разволокнение, расслоение, нечеткость контуров, секвестрацию.
- Вовлечение надкостницы стимулирует периостальное костеобразование пластинчатого или игольчатого типа.
- Практически всегда имеется мягкотканный компонент опухоли, по размерам нередко превосходящий участок первичной костной деструкции.
- Характерна однородная структура мягкотканного опухолевого компонента, без элементов патологического костеобразования, обызвествлений или хрящевых включений
Магнитно-резонансная томография[править | править код]
- метод выбора при стадировании опухоли
- оценка ответа на химио- лучевую терапию
- позволяет оценить поражение мягких тканей
- низкий сигнал на Т1 взвешенных изображениях
- гетерогенное контрастное усиление
- гетерогенно высокий МР сигнал на Т2 взвешенных изображениях
Лечение[править | править код]
- Многокомпонентная химиотерапия (используются препараты — винкристин, адриамицин, ифосфамид, циклофосфан, актиномицин, вепезид в комбинации). В современных программах лечения применяется предоперационная и послеоперационная полихимиотерапия, при этом учитывается также гистологический ответ опухоли на лечение. Хорошим ответом опухоли на химиотерапию считается наличие менее 5 % живых опухолевых клеток[источник не указан 3178 дней].
- Лучевая терапия на очаг в высоких дозах. При развитии метастазов в лёгкие проводится лучевая терапия на лёгкие.
- Если возможно, радикальное удаление опухоли (включая кость и мягкотканный компонент). Радикальная резекция возможна при очаге в малоберцовой кости, костях предплечья, ребрах, ключице, лопатке.
Операция улучшает локальный контроль опухоли. В сочетании с интенсивной химиотерапией и лучевой терапией значительно снижается риск местного рецидива. Уменьшение частоты местного рецидива отмечается даже после нерадикальных операций. Современная хирургическая техника позволяет проводить органосохраняющие операции при поражении бедренной, плечевой костей, а также резекцию костей таза.
Пациентам с плохим прогнозом, в частности с метастазами в кости и костный мозг, имеющим выживаемость менее 10 %, в последнее время назначают более интенсивное лечение — химиотерапия мегадозами препаратов с тотальным облучением тела и трансплантацией аутологичного костного мозга или периферических стволовых клеток. Эта терапия позволяет излечить более 30 % больных с распространенным процессом (при метастазах в кости и костный мозг). У больных с хорошей чувствительностью опухоли удается достичь ещё более высоких результатов лечения (7-летняя выживаемость составляет около 50 %).
Литература[править | править код]
- О саркоме Юинга на medline.ru
- Саркома Юинга (недоступная ссылка) Пер. с англ. Н. Д. Фирсовой (2017)
- Саркома Юинга у детей
См. также[править | править код]
- Карцинома
- USP6
Ссылки[править | править код]
- Сайт Противоракового Общества России
- Radiographia
Примечания[править | править код]
- ↑ Medline.ru — Биомедицинский журнал
- ↑ Архивированная копия (недоступная ссылка). Дата обращения 30 сентября 2012. Архивировано 3 сентября 2013 года.
- ↑ Kovar H., Dworzak M., Strehl S. et al. Overexpression of the pseudoautosomal gene MIC2 in Ewing’s sarcoma and primitive neutoectodermal tumor // Oncogene. – 1990. – Vol.5. – P.1067.
- ↑ de Alva E., Kawai A., Healey J.H. et al. EWS-FLI1 fusion transcript structure is an independent determinant of prognosis in Ewing’s sarcoma // J. Clin. Oncol. – 1998. – Vol.16. – P.1248.
- ↑ Fletcher C.D., Unni K.K., Mertens F. Pathology and genetics of tumors of soft tissue and bone. – Lyon: IARC Press, 2002.
Источник
