Код мкб разрыв мышц голени
Содержание
- Описание
- Дополнительные факты
- Анатомия и патанатомия
- Причины
- Симптомы
- Диагностика
- Лечение
Названия
Название: S86,0 Травма пяточного [ахиллова] сухожилия.
![S86.0 Травма пяточного [ахиллова] сухожилия](https://kiberis.ru//img_full/p/33317.jpg)
S86.0 Травма пяточного [ахиллова] сухожилия
Описание
Повреждение ахиллова сухожилия. Одна из наиболее распространенных закрытых травм мягких тканей голени. Чаще наблюдается у лиц в возрасте от 30 до 50 лет, нередко ведущих активный образ жизни или в прошлом занимавшихся спортом. В отличие от травм большинства других сухожилий, повреждение ахиллова сухожилия практически всегда бывает полным. К симптомам разрыва ахиллова сухожилия относятся: резкая боль, отечность, ограничение движений в стопе, пальпаторное выявление «провала» в области ахиллова сухожилия. Диагностика осуществляется в основном по результатам осмотра травматологом. Дополнительно может проводиться МРТ или УЗИ. Лечение — оперативное или чрескожное сшивание сухожилия с иммобилизацией стопы на 1 мес.
Дополнительные факты
Повреждение ахиллова сухожилия. Одна из наиболее распространенных закрытых травм мягких тканей голени. Чаще наблюдается у лиц в возрасте от 30 до 50 лет, нередко ведущих активный образ жизни или в прошлом занимавшихся спортом. В отличие от травм большинства других сухожилий, повреждение ахиллова сухожилия практически всегда бывает полным.
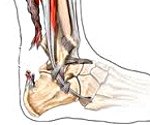
Анатомия и патанатомия
Ахиллово сухожилие – самое крупное сухожилие, образованное сухожильными волокнами камбаловидной и икроножной мышц. Оно поднимает пятку, когда человек делает шаг и опускает на землю переднюю часть стопу, после того, как пятка касается опоры. Без этого сухожилия человек не может бегать, вставать на носочки и подниматься по ступеням.
В своей нижней части сухожилие крепится к бугру пяточной кости. Между сухожилием и пяточной костью расположена слизистая сумка, которая позволяет уменьшить трение волокон сухожилия о кость во время движений.
Причины
Хотя причиной разрыва ахиллова сухожилия может быть прямая травма (например, удар ногой или палкой в область сухожилия), чаще сухожилие разрывается из-за резкого сокращения икроножной и камбаловидной мышц (при прыжке, в начале бега или вследствие чрезмерного тыльного сгибания стопы при падении с высоты).
Вероятность повреждения ахиллова сухожилия увеличивается при «холодном» старте – резком начале физической нагрузки без предшествующего разогрева мышц. Обычно разрыв ахиллова сухожилия происходит на фоне повторных микротравм, обусловленных чрезмерной нагрузкой.
Симптомы
Характерным симптомом разрыва ахиллова сухожилия является острая боль в области повреждения, которую пациенты сравнивают с болевыми ощущениями от удара или пореза. Область сухожилия отечна. При прощупывании задней поверхности голени выявляется «провал», расположенный на 4-5 сантиметров выше места прикрепления ахилла к пяточной кости. Больной с разрывом ахиллова сухожилия не может согнуть стопу в сторону подошвы или встать на носочки.
Диагностика
При диагностике повреждений ахиллова сухожилия рентгенография не информативна. Диагноз выставляется травматологом на основании клинических симптомов. Иногда в ходе обследования проводится УЗИ или магнитно-резонансное исследование.
Лечение
При разрыве ахиллова сухожилия образуется диастаз (расстояние) между его поврежденными концами, поэтому самостоятельного восстановления сухожилия не происходит. Показано оперативное лечение в отделении травматологии.
При свежих разрывах ахиллова сухожилия (давность травмы – не более 2 недель) возможно применение закрытого чрескожного шва. Сухожилие сшивают без разреза через кожу и накладывают гипсовую повязку сроком на 1 месяц. По истечении этого срока швы снимают, а затем накладывают гипс сроком еще на 1 месяц.
При застарелых разрывах и предшествующих болезнях сухожилия (тендиниты, тенденозы) повреждение ушивают открытым способом. Для достижения наилучших результатов выполняют пластику сухожилия. В случае повреждения ахиллова сухожилия у лиц, чья работа связана с постоянной интенсивной физической нагрузкой на ноги (танцоры, цирковые артисты, профессиональные спортсмены) возможно укрепление ахилла полоской собственной фасции бедра.
После ушивания сухожилия накладывают гипсовую повязку сроком на 6 недель. Затем назначают лечебную физкультуру и разрешают ходить с палочкой. Полностью нагружать ногу можно через 8-9 недель с момента операции.
Источник
Рубрика МКБ-10: S93.4
МКБ-10 / S00-T98 КЛАСС XIX Травмы, отравления и некоторые другие последствия воздействия внешних причин / S90-S99 Травмы области голеностопного сустава и стопы / S93 Вывих, растяжение и перенапряжение капсульно-связочного аппарата голеностопного сустава и стопы
Определение и общие сведения[править]
Растяжение связок голеностопного сустава
Повреждение связок голеностопного сустава возникает при типичном механизме травмы — повороте супинированной и приведенной кнутри стопы.
Этиология и патогенез[править]
Одним из частых повреждений области голеностопного сустава является растяжение его наружных связок (lig. calcaneo-fibulare), обусловленное чрезмерной аддукцией и одновременной супинацией стопы.
Относительно реже встречается растяжение дельтовидной связки при абдукции и связанной с ней пронации стопы. И здесь пальпация обнаруживает, что боль локализуется в связке по краям внутренней лодыжки. При ротации стопы наружу или, реже, внутрь вокруг малоберцовой кости как вертикальной оси наблюдается растяжение lig. malleoli lateralis anterius. Наиболее болезненная точка расположена по внутреннепереднему краю малоберцовой кости на два пальца выше ее конца.
Клинические проявления[править]
При повреждении связок непосредственно после травмы и кратковременной болевой реакции может наступить «светлый» промежуток на 1-3 ч, во время которого пациент не жалуется на боли, слегка прихрамывая на травмированную ногу. Однако постепенно боль нарастает, и через несколько часов опора на конечность становится невозможной. В области передне-наружной поверхности голеностопного сустава формируется значительный отек мягких тканей, движения в суставе сохранены, но болезненны. При пальпации основная болезненность локализуется кпереди и дистальнее наружной лодыжки, сама лодыжка либо безболезненна, либо болезненна незначительно. Проверка пассивных движений в голеностопном суставе сопровождается выраженным усилением боли.
Иногда в клинической практике приходится сталкиваться с повторными травмами голеностопного сустава, когда пациент имеет несколько эпизодов следующих друг за другом повреждений. Наиболее часто такие ситуации возникают у подростков, занимающихся спортом. При этом пациенты отмечают чувство «неуверенности в ноге» и периодические боли при нагрузках.
Растяжение и перенапряжение связок голеностопного сустава: Диагностика[править]
Для объективного определения характера повреждения связочного аппарата голеностопного сустава целесообразно проводить ультразвуковое исследование, особенно в случаях повторных повреждений, которые, вероятно, сопряжены с тяжестью повреждения связочного аппарата с потерей его стабилизирующей функции. С целью дифференциальной диагностики костных повреждений, а также разрыва межберцовых связок проводят рентгенографию голеностопного сустава в двух проекциях.
Дифференциальный диагноз[править]
При дифференциальной диагностике между растяжением наружных связок и переломом дистального конца малоберцовой кости следует обратить внимание при растяжении наружной связки на отсутствие боли при пальпации и легком давлении по заднему краю малоберцовой кости и на отсутствие иррадиации болей в момент сдавления обеих костей голени на уровне ее средней трети.
Растяжение и перенапряжение связок голеностопного сустава: Лечение[править]
При растяжении связок голеностопного сустава в первые часы рекомендуется применение холода и наложение восьмиобразной повязки, плотно охватывающей стопу и сустав от основания пальцев до средней трети голени. В дальнейшем необходимо укреплять область голеностопного сустава физическими упражнениями и приемами массажа (поглаживание, растирание, вибрация). При показаниях целесообразно использовать физические факторы.
Профилактика[править]
Прочее[править]
Разрывы связок области голеностопного сустава
В момент разрыва или отрыва наружной (таранно-малоберцовой) связки голеностопного сустава происходит подвывих стопы кнаружи, который вправляется самостоятельно. При этом устойчивость голеностопного сустава, в отличие от простого растяжения, нарушается.
В области голеностопного сустава определяется значительный отек и кровоизлияние. Если захватить одной рукой голень в нижней трети, а другой рукой сильно повернуть стопу внутрь, таранная кость смещается кпереди и внутрь. Этот характерный для разрыва связки симптом может быть обнаружен клинически и подтвержден рентгенологически даже в остром периоде (Каплан А.В.). В отличие от этого в неповрежденном голеностопном суставе и при простом растяжении указанный симптом не выявляется.
Лечение
После наложения гипсовой повязки (на 4-6 нед) на 2-3-й день больной на фоне общетонизирующих упражнений выполняет и специальные — активные движения в тазобедренном и коленном суставах, напряжение мышц бедра, голени и ягодичных мышц (экспозиция 5-7 с), идеомоторные упражнения для голеностопного сустава. Показан массаж мышц тазового пояса, бедра поврежденной конечности. При показаниях назначаются физические факторы.
После снятия повязки усилия направлены на восстановление функции голеностопного сустава и опороспособности всей нижней конечности: занятия проводятся в различных исходных положениях с использованием активных движений в голеностопном суставе (вначале можно при разгрузке конечности, затем с использованием скользящих плоскостей, роликов и т.п.), изотонических и изометрических упражнений для мышц бедра и голени. Продолжается курс массажа. При возникновении тугоподвижности в голеностопном суставе целесообразно применение в занятиях ЛГ и коррекции положением, упражнений в водной среде, использование дозированного сопротивления и отягощения.
Источники (ссылки)[править]
Реабилитация в травматологии и ортопедии [Электронный ресурс] / В.А. Епифанов, А.В. Епифанов. — 2-е изд., перераб. и доп. — М. : ГЭОТАР-Медиа, 2015. — https://old.rosmedlib.ru/book/ISBN9785970434451.html
Амбулаторная травматология детского возраста [Электронный ресурс] / Н.Г. Жила, В.И. Зорин — М. : ГЭОТАР-Медиа, 2017.
Дополнительная литература (рекомендуемая)[править]
Действующие вещества[править]
Источник
Типы ушибов
Холодный компресс для снятия воспаления
Ушиб голени по МКБ-10 имеет код S80-S89 в зависимости от характера травмы:
- Поверхностное поражение области голени, без вовлечения коленного сустава.
- Открытые тяжелые и не тяжелые раны голени.
- Переломы голеностопа и голени закрытого и открытого характера. Исключается повреждение стопы.
- Вывихи, ссадины, растяжения, разрыв связок либо неполноценный надрыв сухожилий голеностопа, голени и коленного сустава.
- Поражение нервных окончаний голени, исключая травмирование нервов в районе голеностопа и стопы.
- Повреждение сосудов и мелких капилляров голени, вследствие чего возникают кровоподтеки, больная нога опухает, появляются синяки.
- Повреждение мышечных волокон в области голени.
- Разможжение, резаные раны голени.
- Ампутация нижней конечности в районе голени вследствие сильной травмы.
- Прочие повреждения, затрагивающие голень, исключая стопы и голеностоп.
Коды по МКБ 10
В международной классификации болезней 10 пересмотра (МКБ-10) травмам и другим патологическим состояниям коленного сустава посвящено более 66 кодов, отражающих категорию и название каждой отдельно взятой нозологии.
Коды расположены специализированными группами, которые позволяют найти категорию болезни и определиться с видом нозологии.
Примечание, в настоящее время не все врачи придерживаются чёткой классификации МКБ-10, что сказывается на показателях статистики, планированию профилактики болезней и выделения бесплатных лекарственных средств для лечения самых распространённых из них.
Причины ушиба голени
Гипсовая иммобилизация
Главными причинами травмирования голени считаются удары, падения с высоты, падение на ногу тяжелого предмета. Аварии, неосторожные движения, а также профессиональные занятия такими видами спорта, как футбол, хоккей, бег, различные виды борьбы тоже могут стать причиной ушиба.
Особенно подвержены травмам дети, пенсионеры, люди, страдающие заболеваниями ног, костной ткани или суставов и недостатком витаминов. Особенно опасно повреждение голени при варикозе. Заболевание поражает поверхностные и глубокие вены, а травма может нарушить целостность кровеносных сосудов. Это приведет к опасным последствиям: развитию уплотнений, формированию тромбов.
Кроме того, сильный удар по голени нередко сопровождается травмами связочного аппарата и голеностопа, поражением мягких тканей.
Это способствует образованию выраженных симптомов и возможному развитию осложнений.
Признаки привычного вывиха
Привычный вывих локализуется в надколеннике. Развивается на фоне многократно повторяющегося выскальзывания коленной чашечки из анатомического русла. Может иметь первопричиной первичное травмирование надколенника.
Клиническими проявлениями травмы являются:
- болевой синдром несильной степени выраженности;
- дискомфорт.
Развитию привычного вывиха способствуют:
- избыточная неприродная эластичность связочного аппарата;
- анатомически неверное расположение надколенника;
- несросшаяся после повреждения поддерживающая связка коленной чашечки;
- уплощение скользящих путей.
Симптомы ушиба
Отек и припухлость в области голеностопа
Первый симптом повреждения независимо от тяжести – боль, она носит спонтанный характер, может быть слабой, тупой и более интенсивной. Это определяется локализацией и тяжестью травмирования голени. Двигательная активность после удара сохраняется.
Другие признаки:
- Отек — развивается по причине повреждения кожных покровов и сосудов, из-за чего нарушается нормальный отток крови и лимфы. Отечность локализуется на голеностопе, передней и задней части голени, стопы. Возникает в первые сутки с момента ушиба и препятствует полноценному передвижению.
- Гематомы, синяки и подкожные кровоизлияния. Самые типичные симптомы, поскольку этот вид травмы всегда сопровождается нарушением целостности кровеносных сосудов. Гематома тоже имеет код МКБ 10, например, подкожная включена в раздел Т14.0. В зависимости от расположения и тяжести подразделяется на субдуральную, внутримышечную и другие. А гематома голени делится на острый, подкожный и прочие типы, имеет такой же код по МКБ 10.
- Нарушение двигательной функции — развивается вследствие болезненности, обширных отеков.
- Покраснение кожи — возникает после удара или падения, нередко отмечается местное повышение температуры. Если ушиб сопровождался рваными или резаными ранами, появляется высокий риск инфицирования. Пострадавшему необходимо оказать доврачебную помощь и обработать пораженное место антисептиками.
- Припухлость. В зависимости от силы удара нередко переходит на пальцы стопы, голеностопный сустав, икроножную области и саму голень. Из-за этого нарушается двигательная активность, конечность начинает сильно болеть и врач помимо простого ушиба может заподозрить перелом кости.
Особенности патологии
Вывих колена представляет собой повреждение сустава в результате разного рода травм, вследствие которых происходит:
- смещение суставных поверхностей костей;
- изменение положения образующих сустав костей относительно друг друга;
- изменение анатомического положения костей, не сопровождающееся нарушением целостности структур сустава.
При рассматриваемой патологии наблюдается нарушение целостности капсулы и связок сустава. Также нарушается контакт кости голени и бедренной кости.
Виды вывихов колена
В травматологии выделяются такие типы вывихов:
- полные – сустав смещается вперед или назад на фоне сильного механического воздействия, ушиба колена;
- неполные – сустав смещается внутрь или наружу;
- закрытые – кожные покровы не повреждаются;
- открытые – в месте удара наблюдается открытая рана;
- осложненные – наблюдается перелом костей, разрыв связок и мышц
- привычные.
Каждый из этих видов имеет собственные причины развития и клиническую картину.
Первая помощь при травме
Первая помощь при ушибах голени
Оказывать помощь пострадавшему стоит только в случае уверенности, что это ушиб. Если есть подозрение на перелом, лучше дождаться врача.
Если очертания ноги не изменились и пострадавший может на нее наступать, действовать нужно так:
- Организовать покой пострадавшему и конечности, освободить ее от обуви.
- Чтобы нога не опухла и сильно не отекла, приложить лед или холодные предметы.
- Если повреждены кожные покровы, рану следует промыть и обработать антисептическими средствами для предупреждения инфекции.
- Уменьшить гематому поможет умеренно тугая повязка и фиксация конечности с помощью шины.
- Допускается давать пострадавшему обезболивающее однократно. После обязательно сказать об этом врачу.
- Чтобы улучшить отток крови и лимфы, конечность стоит приподнять, подложив подушку или другой подручный предмет.
После оказания доврачебной помощи нужно вызвать скорую или самостоятельно транспортировать пострадавшего до ближайшей больницы.
Подвывих колена
Подвывих и вывих колена
Состояние сопровождается незначительным смещением надколенника относительно анатомически правильного положения.
Травма чаще возникает в таких случаях:
- разрыв и/или сильное перенапряжение связок, удерживающих надколенник;
- ослабление мышечного аппарата бедренного участка ноги;
- анатомически неверное строение нижних конечностей.
Клиническими проявлениями подвывиха травматологи называют:
- коленная чашечка на ощупь более подвижна;
- при совершении сгибательно-разгибательных движений отмечаются болевые ощущения;
- движения сопровождаются щелчком и/или хрустом – результат естественного скольжения суставных поверхностей.
Способы лечения
Лечить гематомы и другие последствия сильного ушиба голени необходимо своевременно. Симптомы патологии быстро прогрессируют и могут повлечь нарушение двигательной функции и развитие некротического процесса.
Для этого используют:
- фиксирующую повязку или лангету;
- лекарственные средства;
- лечебную физкультуру;
- диетотерапию.
В первые дни после повреждения следует прикладывать к больному месту холод, после 3 суток — тепло. Тактику лечения выбирает травматолог на основании результатов обследования и пальпации конечности.
Для диагностики используют УЗИ, рентгенографию, в тяжелых случаях прибегают к МРТ.
Если ушиб в области голени привел к перелому, больному назначат операцию.
Если помощь оказана несвоевременно и образовались обширные застарелые гематомы, их придется вскрывать и вычищать содержимое. На время реабилитации выдается больничный лист.
Иммобилизация стопы
Эластичный бинт от образования гематом
Пострадавшему делают тугую повязку эластичным бинтом. Она помогает обездвижить конечность и препятствует образованию гематом, отеков и припухлости.
Носить повязку следует 7—10 суток в зависимости от тяжести повреждения. При легкой травме достаточно недели, но если она осложняется надрывами связочного аппарата, поражением мышечной ткани и сухожилий, восстановление продлится дольше.
При ношении тугой повязки не стоит нагружать ногу, желательно на нее не наступать и первые дни соблюдать постельный режим.
Для полного восстановления голени и кожного покрова может понадобиться месяц, а при сложных травмах нога, как правило, заживает не менее года.
Лекарственные средства
Мази от отеков и гематом
Посстравматическое поражение голени лечат с помощью лекарственных препаратов. Они помогают снять боль, уменьшают площадь гематом, отеков и ускоряют процесс заживления.
Для терапии зачастую используют:
- обезболивающие;
- противовоспалительные;
- гемолитические;
- противоотечные лекарства;
- средства для улучшения регенерации тканей и укрепления стенок кровеносных сосудов.
Если в результате ушиба образовалась открытая рана, для предупреждения заражения пострадавшему назначают антибактериальные препараты, чтобы исключить поражение надкостницы.
В основном применяют таблетки, местные мази и гели. С помощью инфузий лечат редко, такое введение лекарства допустимо при сильных болях и тяжелом травмировании голени, которое осложняется переломом и другими повреждениями.
Популярные препараты при ушибах:
- Индометациновая мазь — эффективное рассасывающее средство, прекрасно справляется с гематомами и синяками. Используется ежедневно 2—3 раза местно. Помогает укрепить стенки сосудов и улучшает кровообращение.
- Кетонал крем — противовоспалительное лекарство с местным обезболивающим и жаропонижающим действием. Также выпускается в капсулах. Частота приема – 1-2 раза в сутки. Нежелательно использовать средство при повышенной гиперчувствительности, ребенку до 15 лет, при заболеваниях дыхательных путей и некоторых других хронических патологиях.
- Аналгос — разогревающая мазь, помогает улучшать микроциркуляцию пораженных тканей, раздражая нервные рецепторы. Назначается при травмах опорно-двигательного аппарата, невралгии, миалгии. Противопоказан при непереносимости компонентов лекарственного средства, детям до 12 лет, беременным женщинам. Общий курс терапии составляет 10 суток. Лечиться Аналгосом необходимо по назначению врача.
- Диклофенак — противовоспалительное нестероидное средство в форме таблеток и инъекций. Помогает избавляться от боли, отечности, снимает воспаление.
- Нурофен — относится к нестероидным противовоспалительным лекарствам, эффективно купирует боль при травмах, растяжениях и вывихах. Выпускается в различных формах.
Частоту и длительность приема препаратов определяет врач.
Анатомия коленного сустава
Строение коленного сустава
Коленный сустав в скелете человека является одним из самых крупных сочленений. Его образовывают суставные поверхности бедренной и большеберцовой кости, а также суставная капсула, связки, мениски, мыщелки бедра и надколенник (коленная чашечка).
Сустав состоит из двух сочленений – бедренно-надколенниковое и бедренно-большеберцовое. Они способны двигаться в нескольких плоскостях и направлениях. Связки, мениски и хрящи помогают равномерно распределять нагрузку.
Под действием ряда факторов природные защитные механизмы не срабатывают. Как результат – вывих колена.
Вертеброгенная и вертебральная торакалгия — боль в грудной клетке
Нарушение торакалгия, как боль в грудине, иногда связана и с проявлением иных расстройств: инфаркта, стенокардии и т.д.
Еще по теме: Хирургическое лечение артроза
Чаще всего же болезнь свидетельствует о проблемах с позвоночником.
Причины болезни
Причины возникновения болей:
При воздействии таких процессов и нарушений нерв сдавливается рядом расположенными тканями.
Пораженный нерв не выполняет свои стандартные функции, из-за чего возможно возникновение боли в пораженной части.
Опоясывающие боли в грудине могут появиться из-за опоясывающего герпеса, поражения нервов при диабете, васкулитах.
Виды и клинические варианты торакалгии
Вертеброгенная торакалгия
Выделяются 4 клинические варианта нарушения:
Природа болевого синдрома
На следующем этапе наблюдается протрузия диска.
Симптомы и синдромы, характерные для патологии
К основным проявлениям следует отнести:
Если при приеме препарата боль не исчезает, значит, это проявление остеохондроза.
Межреберная невралгия же, в отличие от торакалгии, характеризуется поверхностной болью вдоль промежутков между ребрами.
Диагностические методики
Применяемые способы исследования для постановки диагноза:
- рентген;
- МРТ;
- сцинтиграфия;
- денситометрия;
- ЭНМГ;
- лабораторные исследования.
Лечебные процедуры
Если симптомы указывают, что у больного торакалгия, лечение лучше начинать незамедлительно.
Для разных вариантов синдрома используется свое лечение:
Лечение отклонения лекарствами малоэффективно без физиотерапии, массажа и лечебной гимнастики.
Врач-невролог прописывает такие препараты:
- противовоспалительные: диклофенак, целебрекс;
- при нарушениях тонуса мышц — сирдалуд, мидокалм;
- нейропротекторы: витамины группы В.
- криотерапия;
- хивамат;
- лечение лазером;
- электрофорез.
Все эти мероприятия улучшают микроциркуляцию тканей, их восстановление, уменьшают воспаление.
При появлении острых болей массаж необходимо на время прекратить.
Средства народной медицины
Народные способы лечения:
- прогревания горчичниками, грелкой, солью, песком;
- растирания настойками на спирте;
- травяные чаи с ромашкой, мелиссой.
Народные средства временно нейтрализуют боль, но не излечивают болезнь полностью.
Акупунктура позволяет восстановить проводимость нервных волокон и снять боль.
Профилактические меры
Учтите, что инфекции и другие болезни также могут спровоцировать боль.
Сочетательное лечение позволяет достичь позитивного результата в довольно сжатые сроки, затормозить развитие нарушения надолго.
Клиническая картина состояния
Симптомы вывиха колена, как правило, проявляются достаточно быстро. Их интенсивность определяется рядом факторов:
- локализация удара;
- сила, с которой было нанесено повреждение;
- причины, приведшие к травмированию сустава.
Характерными симптомами любых форм травмы являются:
- сильная и резкая боль в области коленного сустава, которая усиливается при попытке пошевелить конечностью;
- припухлость;
- изменение цвета кожных покровов;
- деформация колена, которая визуально четко просматривается;
- онемение поврежденного участка, ощущение холода, потеря чувствительности;
- прекращение пульсации ниже поврежденной зоны;
- ограничение или полное прекращение подвижности сустава;
- повышение общей и местной температуры.
Последствия и осложнения
Например, если была травма левой руки, и произошло кровоизлияние, но лечение не проводилось, то из попавшей в сустав крови образуются сгустки, которые впоследствии подвергнутся ферментации (разрушению клеток крови). Процессы ферментации нарушают целостность хрящевой ткани и могут спровоцировать развитие дегенеративных заболеваний локтевого сустава.
Возможные последствия болезни
В случае рецидива при повторных кровоизлияниях в полость левого локтевого соединения процесс ферментации всегда происходит гораздо интенсивнее и причиняет больше вреда.
Скопления крови нарушает кровообращение тканей в полости сустава и может вызвать дистрофические изменения, часто встречающиеся при рецидивирующих гемартрозах.
Нередко неприятным последствием ферментации является воспаление синовиальной оболочки — синовит, который, в случае присоединения патогенной флоры (через кровь, лимфу или при несоблюдении стерильности при проведении пункции) из асептического переходит в инфекционный и может стать причиной гнойного артрита.
Описание
Гемартроз. Кровоизлияние в сустав. Возникает вследствие разрыва сосудов, снабжающих кровью внутрисуставные структуры. Чаще наблюдается в коленном суставе. Может быть травматическим или нетравматическим. Травматический гемартроз всегда развивается при внутрисуставных переломах и нередко сопровождает более легкие травмы (надрывы и разрывы связок, разрывы менисков, ушибы суставов). Нетравматический гемартроз может появляться при заболеваниях, связанных с нарушением свертывания крови или повышенной хрупкостью сосудистой стенки – при цинге, гемофилии и геморрагических диатезах. При гемартрозе сустав увеличивается в объеме и становится шарообразным, возникает боль и флюктуация (зыбление). Диагноз выставляется на основании осмотра. Для уточнения причины гемартроза может назначаться рентгенография, МРТ, КТ и другие исследования. Лечение – пункции сустава и наложение гипсовой повязки.
Диагностика
Диагностирование ран голени не составляет труда для врачей. Диагноз ставится на основе осмотра пациента, исходя из клинической картины, собранного анамнеза. При очень глубоких ранах может потребоваться дополнительная рентгенография или ультразвуковое исследование с целью исключения повреждений костной ткани, нервов, сухожилий, суставов.
Методы исследования . 75% укушеных ран инфицировано — возможно высевание культуры микроорганизмов. Рентгенологическое исследование поражённой области для исключения повреждений кости и наблюдения в динамике при появлении подозрения на остеомиелит.
Реабилитационные мероприятия
После терапевтического курса важно полностью восстановить функционирование колена. Для этого подходят методы физиотерапии и лечебной физкультуры.
Физиотерапия
Магнитная терапия снимает боль, нормализует кровообращение
Для восстановления подвижности сустава используют процедуры:
- магнитотерапию;
- ультразвук;
- лазеротерапию;
- парафиновые обертывания;
- электрофорез;
- массаж.
Каждый из методов оказывает на сочленение лечебное воздействие:
- восстановление двигательной функции;
- стимуляция выработки суставной жидкости;
- нормализация кровообращения поврежденного участка;
- улучшение обменных процессов в тканях, которые были повреждены в результате травмы.
Описание
Гемартроз. Кровоизлияние в сустав. Возникает вследствие разрыва сосудов, снабжающих кровью внутрисуставные структуры. Чаще наблюдается в коленном суставе. Может быть травматическим или нетравматическим. Травматический гемартроз всегда развивается при внутрисуставных переломах и нередко сопровождает более легкие травмы (надрывы и разрывы связок, разрывы менисков, ушибы суставов).
Нетравматический гемартроз может появляться при заболеваниях, связанных с нарушением свертывания крови или повышенной хрупкостью сосудистой стенки – при цинге, гемофилии и геморрагических диатезах. При гемартрозе сустав увеличивается в объеме и становится шарообразным, возникает боль и флюктуация (зыбление).
Источник
