Код мкб прививка краснуха корь
Содержание
- Описание
- Симптомы
- Причины
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Краснуха.

Краснуха
Описание
Краснуха («германская корь») — антропонозная вирусная инфекция с генерализованной лимфаденопатией и мелкопятнистой экзантемой.
Резервуар и источник инфекции — человек с клинически выраженной или стёртой формой краснухи. Больной выделяет вирус во внешнюю среду за 1 нед до появления сыпи и в течение 5-7 дней после появления высыпаний. Большое эпидемиологическое значение имеют дети с врождённой краснухой. При последней возбудитель выявляют в слизи носоглотки и моче (реже в фекалиях) на протяжении нескольких недель, иногда — до 12-20 мес.
Механизм передачи — аэрозольный, путь передачи — воздушно-капельный. Для заражения необходимо более длительное и тесное общение с больным, чем при кори и ветряной оспе. Существует вертикальный путь передачи (трансплацентарная передача вируса), особенно в первые 3 мес беременности. Руки и предметы ухода не имеют эпидемиологического значения. Исключение составляют игрушки, с помощью которых возможна передача вируса маленькими детьми изо рта в рот.
Естественная восприимчивость к инфекции высокая. Серологические обследования свидетельствуют о большом проценте (30% и более в отдельных регионах страны) серонегативных женщин детородного возраста, особенно в возрасте 20-29 лет. Результаты серологического обследования беременных свидетельствуют о высокой восприимчивости женщин детородного возраста к вирусу краснухи, особенно в возрастной группе 20-29 лет (в разные годы выявлены от 8 до 30% серонегативных).
Основные эпидемиологические признаки. Краснуху относят к числу инфекций, ликвидация которых возможна в ближайшем будущем, согласно программе ВОЗ. В ряде стран (США, Швеции и ) её выявляют на крайне низком уровне. С учётом значения для здравоохранения синдрома врождённой краснухи, 48-я сессия Регионального комитета ВОЗ для Европы (1998) включила краснуху в число инфекций, борьба с которыми будет определять цели программы «Здоровье для всех в XXI веке». К 2010 г. Частота синдрома врождённой краснухи должна быть снижена до уровня менее 0,01 на 1000 новорождённых.
В довакцинальный период краснуху с высокой заболеваемостью регистрировали повсеместно. В связи с отсутствием до настоящего времени программы широкой иммунизации населения в Украине отмечают тенденцию к росту заболеваемости. По данным ВОЗ, из всех случаев краснухи, регистрируемых в Европе, 83% приходится на страны СНГ. Для краснухи характерны периодические подъёмы заболеваемости: умеренные (каждые 3-5 лет) и более интенсивные (каждые 10-12 лет). В последние годы отмечен сдвиг заболеваемости на более старший возраст: болеют преимущественно школьники и женщины детородного возраста. Отмечают высокую очаговость в организованных дошкольных и школьных коллективах, среди учащихся средних и высших учебных заведений. Заболеваемость существенно повышается весной и летом.
Краснуху принято считать лёгким заболеванием. Однако такое определение справедливо для течения этой инфекции у детей. Заболевание у взрослых характеризует более тяжёлое течение (нередко протекает с длительной лихорадкой, суставным синдромом, а также развитием органной патологии). Особую проблему создаёт врождённая краснуха. При инфицировании беременных она может вызвать серьёзные осложнения и рождение ребёнка с различными тяжёлыми пороками развития. По данным различных авторов, риск развития врождённых пороков (органов зрения, слуха, сердечно-сосудистой системы и ) составляет от 12 до 70%, или 10% общего числа врождённых аномалий. При инфицировании в первые 3 мес беременности инфекция плода развивается в 90% случаев. Кроме того, установлено, что при врождённой краснухе также могут развиваться поздние осложнения (панэнцефалит, сахарный диабет, тиреоидит). Неблагоприятное влияние краснушной инфекции на плод проявляется также спонтанными абортами (10-40%), мертворождением (20%) и смертью в неонатальном периоде (10-25%). Особую тревогу вызывает устойчивый рост заболеваемости женщин детородного возраста, следствием чего становится увеличение количества случаев синдрома врождённой краснухи, проявляющегося врождёнными уродствами. Число случаев синдрома врождённой краснухи составляет в среднем 0,13% всех заболеваний. По данным ВОЗ, ежегодно краснуха калечит всего около 300 000 детей. Расходы на лечение и содержание ребёнка с синдромом врождённой краснухи составляют, по самым скромным оценкам, около 200 000 долларов США.
Симптомы
Инкубационный период одинаков у детей и взрослых и продолжается 10-25 дней. Последующий катаральный период у детей, как правило, не выражен. В этих случаях диагноз краснухи нередко может быть установлен только после появления экзантемы. У взрослых в этот период возможны повышение температуры тела (в тяжёлых случаях до высоких цифр), недомогание, головная боль, миалгии, снижение аппетита. Катаральные явления могут выражаться в виде незначительного насморка и сухого кашля, чувства першения в горле, светобоязни и слезотечения. При осмотре у части больных обнаруживают конъюнктивит и покраснение слизистой оболочки зева. Увеличение и болезненность лимфатических узлов, особенно затылочных и заднешейных, одинаково характерны как для детей, так и для взрослых, однако этот признак встречают не у всех больных. В последующем лимфаденопатия сохраняется довольно долго (до 2-3 нед). Продолжительность катарального периода составляет 1-3 дня.
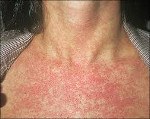
Затем наступает период экзантемы; проявления этого главного синдрома развиваются у 75-90% больных уже в первый день болезни, при этом высыпания чаще наблюдают у детей. Элементы сыпи представляют собой круглые или овальные розовые или красные мелкие пятна с ровными краями. Они располагаются на неизменённой коже и не возвышаются над её поверхностью. У взрослых высыпания склонны к слиянию, у детей сливаются редко. Иногда появлению сыпи предшествует кожный зуд. Сначала (но не всегда) элементы сыпи появляются на лице и шее, за ушами и на волосистой части головы. Далее в течение суток они распространяются по различным участкам тела без определённой закономерности. Особенно типично расположение сыпи на спине, ягодицах и на разгибательных поверхностях верхних и нижних конечностей. На подошвах и ладонях экзантема отсутствует. В некоторых случаях одновременно с экзантемой можно отметить появление энантемы на слизистых оболочках ротовой полости в виде мелких единичных пятнышек (пятна Форхгеймера). У взрослых больных экзантема обильнее и продолжительнее, её элементы могут сливаться, образуя эритематозные поля. Сливной характер сыпи, а также её отсутствие у части больных (в 20-30% случаев, по данным литературы) крайне затрудняют постановку клинического диагноза.
Температура тела в период экзантемы может оставаться нормальной или слегка повышается. Отчётливо определяются увеличенные и умеренно болезненные периферические лимфатические узлы во всех областях, доступных пальпации, но особенно — затылочные, околоушные и заднешейные. Часть больных жалуется на суставные и мышечные боли. У отдельных больных отмечают диспептические явления, увеличение печени и селезёнки, у женщин — признаки полиартрита. Обычно проявления экзантемы длятся не более 4 дней. Сыпь может быстро угасать, исчезает она бесследно.
Обобщая различия в клинических проявлениях заболевания у детей и взрослых, можно ещё раз отметить, что течение краснухи у взрослых в целом аналогично её проявлениям у детей. Вместе с тем у взрослых более выражена и продолжительна симптоматика катарального периода, заболевание протекает значительно тяжелее, сыпь обычно обильнее, её элементы могут сливаться, что затрудняет дифференциальную диагностику. Проявление одного из ведущих синдромов заболевания — лимфаденопатии — у взрослых происходит медленно и поэтапно; у некоторых больных этот синдром может вообще отсутствовать. Частота клинически выраженной краснухи и бессимптомной инфекции у детей соотносится как 1:1, у взрослых — 1:2.
Высокая температура тела. Кашель. Лимфоцитоз. Недомогание. Першение в горле. Поверхностный кашель. Субфебрильная температура. Увеличение СОЭ. Увеличение шейных лимфоузлов.
Причины
Возбудитель — РНК-геномный вирус рода Rubivirus семейства Togaviridae Все известные штаммы относят к одному серотипу. Во внешней среде вирус быстро инактивируется под воздействием ультрафиолетовых лучей, дезинфектантов и нагревания. При комнатной температуре вирус сохраняется в течение нескольких часов, хорошо переносит замораживание. Он проявляет тератогенную активность.
Лечение
При неосложнённых формах назначают симптоматическую терапию; её можно проводить в домашних условиях. Большинству больных активных терапевтических мероприятий не требуется. В более тяжёлых случаях применяют патогенетические и симптоматические средства.
Мероприятия в эпидемическом очаге.
Заболевшие краснухой подлежат изоляции до 5-го дня с момента появления сыпи. В отношении общавшихся с ними лиц никаких ограничительных мероприятий не предусмотрено, карантин на группы детских учреждений не накладывают. В качестве экстренной профилактики детям и беременным, общавшимся с больным, вводят противокраснушный иммуноглобулин. С целью профилактики вторичных случаев заболевания в очаге в течение 72 ч с момента выявления первого больного подлежат вакцинации (ревакцинации) следующие категории лиц (в возрасте от 12 мес до 35 лет) из числа общавшихся с больным:
*не болевшие краснухой ранее и не привитые против неё;
*не болевшие краснухой ранее и однократно привитые против неё (если с момента прививки прошло не более 6 мес);
*лица с неизвестным инфекционным и прививочным анамнезом в отношении краснухи.
Беременных, находящихся в I триместре беременности, изолируют от больного на 10 дней от начала заболевания (временный переезд на другую квартиру, перевод на другую работу из детского коллектива и ) и проводят их серологическое обследование в динамике: первую пробу берут в первые дни контакта, но не позднее 10-го дня, вторую — через 2 нед после установления контакта. При заболевании женщин в первые 3 мес беременности рекомендуют прервать ее. Диспансерное наблюдение осуществляют за детьми с врождённой формой инфекции. Наблюдение включает регулярные серологические и вирусологические исследования. Заключительную дезинфекцию в очаге не проводят.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
???? Состав препарата Вакцина против кори, паротита и краснухи живая аттенуированная
✅ Применение препарата Вакцина против кори, паротита и краснухи живая аттенуированная
Описание активных компонентов препарата
Вакцина против кори, паротита и краснухи живая аттенуированная
(Meals, mumps and rubella virus vaccine live attenuated)
Приведенная научная информация является обобщающей и не может быть использована для принятия
решения о возможности применения конкретного лекарственного препарата.
Дата обновления: 2020.03.24
Владелец регистрационного удостоверения:
Код ATX:
J07BD52
(Measles, combinations with mumps & rubella, live attenuated)
Лекарственная форма
| Вакцина против кори, паротита и краснухи живая аттенуированная | Лиофилизат для приготовления раствора для п/к введения рег. №: П N013192/01 Дата перерегистрации: 28.11.17 |
Форма выпуска, упаковка и состав препарата Вакцина против кори, паротита и краснухи живая аттенуированная
Лиофилизат для приготовления раствора для п/к введения в виде однородной пористой массы желтовато-белого цвета, гигроскопичной; приготовленный раствор — прозрачная жидкость желтоватого (1-дозовая вакцина) или бледно-желтого (10-дозовая вакцина) цвета.
| 1 доза (0.5 мл) | |
| живые аттенуированные вакцинные штаммы вирусов, в т.ч.: | |
| вирус кори (Эдмонтон-Загреб) | ≥1000 ТЦД50* |
| вирус эпидемического паротита (Ленинград-Загреб) | ≥5000 ТЦД50* |
| вирус краснухи (Вистар RA 27/3) | ≥1000 ТЦД50* |
Вспомогательные вещества: сорбитол 5%, желатин 2.5%, неомицина B сульфат ≤2.5 мкг.
Растворитель: вода д/и.
1 доза — флаконы темного стекла (10) в комплекте с растворителем (амп. 0.5 мл 10 шт.) — пачки картонные.
1 доза — флаконы темного стекла (50) в комплекте с растворителем (амп. 0.5 мл 50 шт.) — пачки картонные.
10 доз — флаконы темного стекла (10) в комплекте с растворителем (амп. 5 мл 10 шт.) — пачки картонные.
10 доз — флаконы темного стекла (50) в комплекте с растворителем (амп. 5 мл 50 шт.) — пачки картонные.
* ТЦД50 — тканевая цитопатогенная доза.
Вакцина соответствует требованиям ВОЗ.
Фармакологическое действие
Вызывает формирование иммунитета против вируса кори, паротита и краснухи. После однократного введения вакцины в организме вырабатываются соответствующие антитела. У детей в возрасте до 15 мес может отсутствовать ответная реакция на коревой компонент вакцины вследствие наличия циркулирующих остаточных коревых антител, полученных от матери. Чем меньше возраст ребенка, тем меньше вероятность сероконверсии.
После вакцинации уровень антител в крови сохраняется более 11 лет.
Показания активных веществ препарата
Вакцина против кори, паротита и краснухи живая аттенуированная
Проведение плановой иммунизации детей против кори, паротита и краснухи; проведение ревакцинации детей против кори, паротита и краснухи; проведение иммунизации лиц, планирующих поездки за границу, у которых отсутствует иммунитет к кори, паротиту и краснухе; проведение иммунизации женщин детородного возраста, не имеющих иммунитета против краснухи; проведение иммунизации женщин, восприимчивых к краснухе в послеродовом периоде; проведение иммунизации неиммунизированных против краснухи детей, беременные матери которых восприимчивы к краснухе.
Режим дозирования
Способ применения и режим дозирования конкретного препарата зависят от его формы выпуска и других факторов. Оптимальный режим дозирования определяет врач. Следует строго соблюдать соответствие используемой лекарственной формы конкретного препарата показаниям к применению и режиму дозирования.
Вакцину вводят п/к в область наружной поверхности плеча. Доза одинакова для всех пациентов. Частоту введения устанавливают в соответствии со схемами вакцинации и ревакцинации.
Побочное действие
Возможно: быстропроходящее жжение или болезненность в месте инъекции; лихорадка, сыпь, паротит, тошнота, рвота, диарея, тромбоцитопения, пурпура, регионарная лимфаденопатия, кожная реакция с гиперемией и волдырями в месте инъекции, эритема, уплотнение и чувствительность кожи, многоформная эритема; анафилактические и анафилактоидные реакции, крапивница, миалгии, артралгии и/или артриты, полиневрит, судороги, головная боль, головокружение, парестезии, полиневрит, синдром Гийена-Барре, атаксия, неврит зрительного нерва, паралич глазных нервов, средний отит, глухота, связанная с поражением нервов, конъюнктивит; орхит.
Противопоказания к применению
Анафилактические, анафилактоидные и другие реакции повышенной чувствительности немедленного типа на белок куриных яиц, на неомицин; заболевания дыхательной системы; инфекционное заболевание, сопровождающееся лихорадкой; нелеченный туберкулез в активной фазе; проведение иммунодепрессивной терапии; злокачественные заболевания крови и лимфатической системы; первичный и приобретенный иммунодефицит (включая СПИД или другие клинические проявления ВИЧ-инфекции); нарушения клеточного иммунитета; гипогаммаглобулинемия или дисгаммаглобулинемия; наличие врожденного или наследственного иммунодефицита в семейном анамнезе до определения состояния иммунной системы пациента; беременность.
Применение при беременности и кормлении грудью
Изучение влияния вакцины на репродуктивную функцию, а также на плод в случае вакцинации при беременности не проводилось.
С осторожностью применяют вакцину у кормящей матери в период лактации.
Женщинам детородного возраста следует применять надежные средства контрацепции в течение 3 месяцев после вакцинации.
Применение у детей
У детей и взрослых молодого возраста, инфицированных ВИЧ, но без явных клинических проявлений иммуносупрессии допускается проведение вакцинации, однако она может оказаться менее эффективной, чем у неинфицированных лиц.
Особые указания
Вакцину не вводят в/в.
Учитывая возможность развития анафилактических и анафилактоидных реакций вакцину следует вводить в условиях, позволяющих проводить неотложную терапию.
С особой осторожностью применяют у пациентов с указаниями в анамнезе на судороги (в т.ч. в семейном анамнезе), повреждение ткани головного мозга и любые другие состояния, при которых необходимо избегать повышения температуры тела.
Согласно некоторым данным, если реакции, связанные с употреблением куриных яиц не были анафилактическими или анафилактоидными, то вероятность развития осложнений при введении вакцины не повышена.
У детей и взрослых молодого возраста, инфицированных ВИЧ, но без явных клинических проявлений иммуносупрессии допускается проведение вакцинации, однако она может оказаться менее эффективной, чем у неинфицированных лиц. Вакцинированным следует избегать контакта с больными корью, паротитом и краснухой. Для оценки состояния иммунитета и обеспечения адекватных защитных мер при его выраженном снижении в необходимых случаях можно определить уровни циркулирующих антител.
Вакцинацию не следует проводить в течение по крайней мере 3 мес после переливания крови или плазмы, введения человеческого иммуноглобулина.
У большинства пациентов в течение 7-28 дней после вакцинации отмечалось выделение небольших количеств живого ослабленного вируса краснухи из носа и глотки. Возможность передачи вируса таким путем от вакцинированного другим людям не доказана.
Имеются сообщения о том, что живые ослабленные вакцины против кори, паротита и краснухи в отдельных случаях вызывают временное угнетение кожной чувствительности к туберкулину. Следовательно, при необходимости, туберкулиновые пробы следует проводить до или одновременно с введением данной вакцины.
Данная вакцина, как и любая другая, не вызывает 100% сероконверсию у людей, восприимчивых к вирусным инфекциям.
Лекарственное взаимодействие
При одновременном введении с иммуноглобулинами возможно уменьшение ожидаемого иммуного ответа.
Если вы хотите разместить ссылку на описание этого препарата — используйте данный код
Источник
