Код мкб прививка бцж
6.2. Осложнения после введения вакцины БЦЖ
В разделе Y40-Y84 в МКБ-10 показываются осложнения терапевтических и хирургических вмешательств. В рубриках Y40-Y59 указываются осложнения, вызванные лекарственными средствами, медикаментами и биологическими веществами, являющимися причиной неблагоприятных реакций при их терапевтическом применении. Осложнения на введение вакцины БЦЖ в МКБ-10 включены в рубрику Y58.0 (осложнения, вызванные бактериальными вакцинами).
Для кодирования осложнений на введение вакцины БЦЖ, вследствие которых дети и подростки должны наблюдаться по V группе диспансерного учета, применяется код Y58.0. Для уточнения характера осложнений после введения противотуберкулезной вакцины предлагается использовать 5-ый знак.
Кодирование осложнений введения вакцины БЦЖ (V ГДУ)
Y58.0 — осложнения от введения вакцины БЦЖ
Y58.0.1 — подкожный холодный абсцесс
Y58.0.2 — поверхностная язва
Y58.0.3 — поствакцинный лимфаденит
Y58.0.4 — келоидный рубец
Y58.0.5 — диссемированная БЦЖ инфекция
Y58.0.6 — БЦЖ-остит
Y58.0.7 — пост-БЦЖ синдром.
6.3. Контакт с больным туберкулезом и возможность заражения туберкулезом
Сведения о контакте с больным туберкулезом находятся в рубрике Z. Для кодирования контакта с больным туберкулезом и возможности в связи с этим заражения туберкулезом окружающих следует применять код Z20.1. С целью регистрации характера контакта предлагается ввести 5-ый знак.
Кодирование характера контакта (IV ГУ)
Z20.1.1 — контакт семейный, с бактериовыделителем
Z20.1.2 — контакт семейный, с больным туберкулезом, не выделяющим МБТ
Z20.1.3 — контакт профессиональный
Z20.1.4 — контакт производственный с бактериовыделителем
Z20.1.5 — контакт прочий.
6.4. Туберкулез сомнительной активности и дифференциально-диагностические случаи
Состояния, подозрительные на туберкулез, обозначены в рубрике Z. Для кодирования туберкулеза неясной активности и дифференциально-диагностических случаев следует применять код Z03.0. Пациенты, у которых активность туберкулеза вызывает сомнение и у которых проводится дифференциальная диагностика туберкулеза и нетуберкулезного заболевания, должны находиться под диспансерным наблюдением фтизиатра по «0» группе учета. Для регистрации характера диагностических мероприятий вводится 5-й знак.
Кодирование характера диагностических мероприятий
Z03.0.1 — туберкулез сомнительной активности
Z03.0.2 — дифференциальная диагностика.
6.5. Состояние выздоровления больных туберкулезом после применения хирургических методов лечения
Для кодирования состояния выздоровления после применения хирургических методов лечения, т.е. после снятия диагноза активного туберкулеза, рекомендуется применять шифр Z54.0.
6.6. Специальное скрининговое обследование с целью выявления туберкулеза органов дыхания
Для кодирования скринингового обследования с целью выявления больных туберкулезом органов дыхания рекомендуется применять шифр Z11.1.
6.7. Вакцинация и ревакцинация против туберкулеза (БЦЖ)
Проведение вакцинации БЦЖ
В МКБ-10 применен термин «необходимость иммунизации против туберкулеза». Под этим термином следует понимать введение вакцины БЦЖ, т.е. проведение вакцинации и ревакцинации против туберкулеза.
Для кодирования выполнения этого мероприятия рекомендуется применять шифр Z23.2.
Непроведенная вакцинация БЦЖ
Для кодирования непроведенной иммунизации различными вакцинами применяют код Z28.
Source: instryktsiya.ru
Источник
ИНСТРУКЦИЯ ПО ПРИМЕНЕНИЮ МКБ-10 ДЛЯ СТАТИСТИЧЕСКОГО УЧЕТА ТУБЕРКУЛЕЗА
I. Общие положения
Применение Международной статистической классификации болезней и проблем, связанных со здоровьем, десятого пересмотра (МКБ-10) обеспечивает единство сбора и сопоставимость данных о здоровье населения, распространенности заболеваний и их эпидемиологии как в пределах одной страны, так и в разных странах мира. МКБ-10 дает возможность преобразовывать словесные формулировки диагнозов в буквенно-цифровые коды и обеспечивает компьютерное хранение и анализ информации. Применение МКБ-10 позволяет проводить всесторонний углубленный сравнительный анализ данных, в том числе оценить качество медико-санитарной помощи в различных регионах страны.
Основой МКБ-10 является использование алфавитно-цифровой системы кодирования, предполагающей наличие четырехзначного кода, в котором первый знак обозначается буквой, три последующих — цифрами. Такая система позволяет увеличить возможности кодирования. Буква обозначает классы, которых в МКБ-10 21, две первые цифры, в основном, блок.
Применяемая в нашей стране клиническая классификация туберкулеза (см. Приложение N 2 к настоящему Приказу) требует адаптации к МКБ-10, включая разработку вариантов кодирования, удовлетворяющих как требованиям международной классификации, так и отечественной фтизиатрии.
Необходимость дополнительного кодирования заболеваний туберкулезом и проблем, связанных с ним, обусловлена тем, что в МКБ-10 не предусмотрена регистрация форм туберкулеза (особенно легких) и поражений туберкулезным процессом других органов, принятых в нашей стране. В МКБ-10 не учитываются деструктивные изменения, сочетанные поражения органов, осложнения заболевания, а также хирургические вмешательства, произведенные в процессе лечения больных туберкулезом. Кроме того, учет выделения микобактерий туберкулеза (МБТ) предусмотрен только при постановке диагноза туберкулеза органов дыхания.
Сведения о частоте заболевания туберкулезом органов дыхания и внелегочных локализаций в мире неполные. В соответствии с российской клинической классификацией туберкулеза при сочетанных поражениях органов в учетно-отчетных формах указывают локализацию с наиболее выраженными изменениями. ВОЗ рекомендует в подобных случаях учитывать больного по заболеванию туберкулезом легких или органов дыхания.
Для регистрации формы и локализации туберкулеза, наличия деструкции в тканях, сочетанных поражений органов, хирургических операций, осложнений туберкулезного процесса, а также выделения МБТ при внелегочном туберкулезе и диссеминированных (милиарных) процессах предлагается проведение кодирования с применением дополнительных знаков (с 5-го по 10-й).
Для облегчения кодирования туберкулеза различных локализаций и чтения шифров предлагается делать их одинаковой длины, сохраняя при этом за определенными разрядами цифр одну и ту же смысловую нагрузку. Исключение составляет 10-й знак, который применяется только при кодировании сведений о наличии или отсутствии микобактерий туберкулеза в рубриках A17 — A19.
Изменение кода производится после изменения диагноза или состояния или их уточнения.
II. МЕЖДУНАРОДНАЯ СТАТИСТИЧЕСКАЯ КЛАССИФИКАЦИЯ БОЛЕЗНЕЙ И ПРОБЛЕМ, СВЯЗАННЫХ СО ЗДОРОВЬЕМ, ДЕСЯТЫЙ ПЕРЕСМОТР (ТОМ 1, ЧАСТЬ 1); ВСЕМИРНАЯ ОРГАНИЗАЦИЯ ЗДРАВООХРАНЕНИЯ, ЖЕНЕВА (1995 Г.)
Включены: инфекции, вызванные Mycobacterium tuberculosis и Mycobacterium bovis.
Исключены: врожденный туберкулез (P37.0)
пневмокониоз, связанный с туберкулезом (J65)
последствия туберкулеза (B90)
силикотуберкулез (J65)
III. РОССИЙСКАЯ КЛИНИЧЕСКАЯ КЛАССИФИКАЦИЯ ТУБЕРКУЛЕЗА И КОДЫ МКБ-10
| Рубрики. Шифр по МКБ-10 | Формы туберкулеза и локализация |
| A16.7 | Туберкулезная интоксикация у детей и подростков |
| A15 — A16 | ТУБЕРКУЛЕЗ ОРГАНОВ ДЫХАНИЯ |
| A15 | Туберкулез МБТ+ |
| A16 | Туберкулез МБТ |
| A15.7; A16.7 | Первичный туберкулезный комплекс |
| (P37) | Врожденный туберкулез |
| A15.7; A16.7 | Туберкулез внутригрудных лимфатических узлов первичный |
| A15.4; A16.3 | Туберкулез внутригрудных лимфатических узлов вторичный |
| A15.6; A16.5 | Туберкулезный плеврит (в т.ч. эмпиема) вторичный |
| A15.7; A16.7 | Туберкулезный плеврит первичный |
| A15.5; A15.8; A16.4; A16.8 | Туберкулез бронхов, трахеи, верхних дыхательных путей и др. (носа, полости рта, глотки) |
| J65 (A15 — A16) | Туберкулез органов дыхания, комбинированный с пылевыми профессиональными заболеваниями легких (кониотуберкулез) |
| ТУБЕРКУЛЕЗ ЛЕГКИХ | |
| A19.0 (часть); | Милиарный туберкулез легких |
| A15.0 — A15.3; | Очаговый туберкулез легких |
| A16.0 — A16.2 | Инфильтративный туберкулез легких |
| Диссеминированный туберкулез легких | |
| Казеозная пневмония | |
| Туберкулема легких | |
| Кавернозный туберкулез легких | |
| Фиброзно-кавернозный туберкулез легких | |
| Цирротический туберкулез легких | |
| ТУБЕРКУЛЕЗ ДРУГИХ ОРГАНОВ | |
| A17.0+; A17.1+; A17.8+; A17.9+ | Туберкулез мозговых оболочек и центральной нервной системы (см. раздел 2, код A17) |
| A18.0+ | Туберкулез костей и суставов |
| A18.1+ | Туберкулез мочевых, половых органов |
| A18.3 | Туберкулез кишечника, брюшины и брыжеечных лимфатических узлов |
| A18.4 | Туберкулез кожи и подкожной клетчатки |
| A18.2 | Туберкулез периферических лимфатических узлов |
| A18.5+ | Туберкулез глаза |
| A18.6+ (Н67.0*); A18.7+ (E35.1*); A18.8+ | Туберкулез прочих органов (см. раздел 2, код A18.6) |
| A19.0 (часть); A19.1; A19.2; A19.9 | Милиарный туберкулез других локализаций |
IV. ДОПОЛНИТЕЛЬНОЕ КОДИРОВАНИЕ НЕКОТОРЫХ ПРИЗНАКОВ И СОСТОЯНИЙ БОЛЬНЫХ АКТИВНЫМ ТУБЕРКУЛЕЗОМ
| Дополнительный знак | Код, подлежащий дополнительному кодированию | Характеристика |
| 5-й | A15 — A19 | Форма и локализация туберкулеза |
| 6-й | A15 — A19 | Распад ткани, свищи и прочие деструктивные изменения |
| 7-й | A15 — A18 A19 (часть) | Сочетанное поражение туберкулезом различных органов |
| 8-й | A15 — A19 | Хирургическое лечение |
| 9-й | A15 — A19 | Неосложненное или осложненное течение |
| 10-й | A17 — A19 | Наличие или отсутствие МБТ при туберкулезе внелегочных локализаций |
Для обозначения соответствующих признаков в отечественной клинической классификации туберкулеза в соответствии с шифром МКБ-10 разработаны кодовые словари.
4.1. Дополнительный 5-й знак
Дополнительному кодированию подлежат коды A15 — A19.
4.2. Дополнительный 6-й знак
Дополнительному кодированию подлежат коды A15 — A19.
1 — без распада
2 — распад (свищи, язвенные изменения, прочие деструкции)
3 — без упоминания о распаде
4.3. Дополнительный 7-й знак
Дополнительному кодированию подлежат коды A15 — A18, A19.
1 — поражен один орган
2 — туберкулез органов дыхания + туберкулез внелегочных локализаций
3 — туберкулез внелегочных локализаций + туберкулез других внелегочных локализаций
4.4. Дополнительный 8-й знак
Дополнительному кодированию подлежат коды A15 — A19.
1 — операция не проводилась
2 — операция проведена
4.5. Дополнительный 9-й знак
Дополнительному кодированию подлежат коды A15 — A19.
1 — неосложненное течение
2 — осложненное течение
4.6. Дополнительный 10-й знак
Дополнительному кодированию подлежат коды A17 — A19.
1 — МБТ+ подтверждено бактериоскопически, с наличием или отсутствием роста культуры
2 — МБТ+ подтверждено только ростом культуры
3 — МБТ+ подтверждено гистологически
4 — МБТ- при отрицательных бактериологических или гистологических исследованиях
5 — МБТ- без проведения бактериологических и гистологических исследований
6 — МБТ- без упоминания о бактериологическом или гистологическом исследовании МБТ или без указания метода
4.7. Примеры кодирования активного туберкулеза различных локализаций
С целью удобства кодирования диагноза заболевания целесообразно соблюдать определенную последовательность при его формулировке, начиная с обозначения заболевания — «туберкулез»:
a. туберкулез (1 — 3-й знаки);
b. локализация (4-й знак, в кодах A15 — A16 — частично);
c. форма туберкулеза или уточненная локализация (5-й знак);
d. наличие или отсутствие МБТ и метод исследования при туберкулезе внелегочных локализаций (10-й знак);
e. наличие или отсутствие деструктивных изменений (6-й знак);
f. сочетанное поражение органов туберкулезом (7-й знак);
g. наличие или отсутствие осложнения (9-й знак);
h. проведение хирургических операций (8-й знак).
Первые 4 знака означают основное кодирование, 5 — 10 знаки — дополнительное кодирование.
Примеры кодирования
1. Туберкулез легких, очаговый, МБТ+ (метод посева), с распадом.
2. Туберкулез легких, инфильтративный, МБТ+ (метод посева), с распадом. Туберкулез кожи.
3. Туберкулез легких, очаговый, МБТ- (без упоминания об исследовании), без распада.
4. Туберкулез легких, казеозная пневмония, МБТ+ (метод микроскопии), с распадом. Туберкулез почек. Легочно-сердечная недостаточность.
5. Туберкулез легких фиброзно-кавернозный, МБТ+ (метод микроскопии). Кровохаркание. Туберкулез глаз.
6. Туберкулез легких фиброзно-кавернозный, МБТ+ (подтвержденный гистологически). Хирургическая операция.
7. Туберкулез легких, цирротический, амилоидоз.
8. Туберкулез легких диссеминированный, с распадом (хронический). Туберкулез мужских половых органов.
9. Туберкулез милиарный, генерализованный, МБТ-.
| A19. | 1. | 1. | 1. | 2. | 1. | 1. | 6. |
10. Туберкулез головного мозга, МБТ- (метод посева). Парезы нижних конечностей. Очаговый туберкулез легких.
| A17. | 8. | 1. | 1. | 2. | 1. | 2. | 4. |
11. Туберкулез позвоночника (с натечником), МБТ+ (гистологический метод), хирургическая операция. Туберкулез плевры.
| A18. | 0. | 3. | 2. | 2. | 2. | 2. | 2. |
12. Туберкулез почек (с каверной), МБТ+ (метод посева).
| A18. | 1. | 1. | 2. | 1. | 1. | 1. | 2. |
13. Туберкулезный иридоциклит. Туберкулез перифирических лимфатических узлов.
| A18. | 5. | 4. | 1. | 2. | 1. | 1. | 6. |
V. ДОПОЛНИТЕЛЬНОЕ КОДИРОВАНИЕ ПОСЛЕДСТВИЙ ТУБЕРКУЛЕЗА И СОСТОЯНИЙ ПОВЫШЕННОГО РИСКА ЗАБОЛЕВАНИЙ ТУБЕРКУЛЕЗОМ
Последствия туберкулеза B90
5.1. Отдаленные последствия внелегочного туберкулеза
B90.0 Отдаленные последствия туберкулеза центральной нервной системы
B90.0.1 — III ГУ
B90.0.2 — учету не подлежат
B90.1 Отдаленные последствия туберкулеза мочеполовых органов
B90.1.1 — III ГУ
B90.1.2 — учету не подлежат
B90.2 Отдаленные последствия туберкулеза костей и суставов
B90.2.1 — III ГУ
B90.2.2 — учету не подлежат
B90.8 Отдаленные последствия туберкулеза других уточненных органов
B90.8.1 — III ГУ
B90.8.2 — учету не подлежат
5.2. Отдаленные последствия туберкулеза органов дыхания
B90.9 Отдаленные последствия туберкулеза органов дыхания
B90.9.1 III ГУ для взрослых
| B90.9.2 III-А ГУ | Для детей и подростков |
| B90.9.3 III-Б ГУ |
B90.9.4 — учету не подлежат
VI. ДОПОЛНИТЕЛЬНОЕ КОДИРОВАНИЕ НЕКОТОРЫХ СОСТОЯНИЙ, СВЯЗАННЫХ С ТУБЕРКУЛЕЗОМ6.1. Результаты туберкулинодиагностики туберкулеза
R76.1.1 — подгруппа А — вираж (первичное инфицирование)
R76.1.2 — подгруппа Б — гиперергическая реакция
R76.1.3 — подгруппа В — нарастание размера туберкулиновой реакции
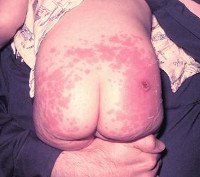
6.2. Осложнения после введения вакцины БЦЖ
Y58.0 — осложнения от введения вакцины БЦЖ
Y58.0.1 — подкожный холодный абсцесс
Y58.0.2 — поверхностная язва
Y58.0.3 — поствакцинный лимфаденит
Y58.0.4 — келоидный рубец
Y58.0.5 — диссемированная БЦЖ инфекция
Y58.0.6 — БЦЖ-остит
Y58.0.7 — пост-БЦЖ синдром
6.3. Контакт с больным туберкулезом и возможность заражения туберкулезом
Z20.1.1 — контакт семейный с бактериовыделителем
Z20.1.2 — контакт семейный с больным туберкулезом, не выделяющим МБТ
Z20.1.3 — контакт профессиональный
Z20.1.4 — контакт производственный с бактериовыделителем
Z20.1.5 — контакт прочий
6.4. Туберкулез сомнительной активности и дифференциально-диагностические случаи
Z03.0.1 — туберкулез сомнительной активности
Z03.0.2 — дифференциальная диагностика
6.5. Состояние выздоровления больных туберкулезом после применения хирургических методов лечения
Для кодирования состояния выздоровления после применения хирургических методов лечения, т.е. после снятия диагноза активного туберкулеза, рекомендуется применять шифр Z54.0.
6.6. Специальное скрининговое обследование с целью выявления туберкулеза органов дыхания
Для кодирования скринингового обследования с целью выявления больных туберкулезом органов дыхания рекомендуется применять шифр Z11.1.
6.7. Вакцинация и ревакцинация против туберкулеза (БЦЖ)
В МКБ-10 применен термин «необходимость иммунизации против туберкулеза». Под этим термином следует понимать введение вакцины БЦЖ, т.е. проведение вакцинации и ревакцинации против туберкулеза.
Для кодирования выполнения этого мероприятия рекомендуется применять шифр Z23.2.
Непроведенная вакцинация БЦЖ
Для кодирования непроведенной иммунизации различными вакцинами применяют код Z28.
КОДИРОВАНИЕ НЕПРОВЕДЕННОЙ ИММУНИЗАЦИИ ПРОТИВ ТУБЕРКУЛЕЗА
Для кодирования непроведенной иммунизации против туберкулеза вводится 5-й знак — 1.
Z28.-1
Z28.0.1 — иммунизация не проведена из-за медицинских противопоказаний
Z28.1.1 — иммунизация не проведена из-за отказа пациента по причине его убеждений или группового давления
Z28.2.1 — иммунизация не проведена из-за отказа пациента по другой или неуточненной причине
Z28.8.1 — иммунизация не проведена по другой причине
Z28.9.1 — иммунизация не проведена по неуточненной причине
Приложение N 4
к Приказу Минздрава России
от 21 марта 2003 г. N 109
Источник
Содержание
- Описание
- Дополнительные факты
- Симптомы
- Возможные осложнения
- Причины
- Классификация
- Характеристика
- Диагностика
- Дифференциальная диагностика
- Лечение
- Профилактика
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Поствакцинальные осложнения.
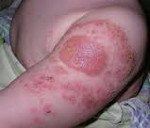
Поствакцинальные осложнения
Описание
Поствакцинальные осложнения. Различные стойкие или тяжелые нарушения здоровья, развившиеся вследствие проведения профилактической вакцинации. Поствакцинальные осложнения могут быть местными (абсцесс в месте инъекции, гнойный лимфаденит, келоидный рубец и тд ) или общими (анафилактический шок, БЦЖ-инфекция, энцефалит, менингит, сепсис, вакцино-ассоциированный полиомиелит и тд ). Диагностика поствакцинальных осложнений основана на анализе клинических данных и их связи с недавно проведенной прививкой. Лечение поствакцинальных осложнений должно включать этиотропную, патогенетическую и симптоматическую общую и местную терапию.
Дополнительные факты
Поствакцинальные осложнения – патологические состояния, имеющие причинную связь с профилактической прививкой, нарушающие состояние здоровья и развитие ребенка. Проведение профилактической вакцинации в педиатрии направлено на формирование протективного иммунитета, не позволяющего развиться инфекционному процессу при повторном контакте ребенка с патогенном. Кроме индивидуального типоспецифического иммунитета, массовая вакцинация детей преследует цель создания коллективного (популяционного) иммунитета, призванного прекратить циркуляцию возбудителя и развитие эпидемий в обществе. С этой целью в России принят Национальный календарь профилактических прививок, регламентирующий перечень, сроки и порядок проведения обязательной и дополнительной вакцинации детей от рождения и до совершеннолетия.
В некоторых случаях у ребенка возникает неожидаемый, патологический ответ организма на вакцинацию, который расценивается как поствакцинальное осложнение. Частота поствакцинальных осложнений сильно варьируется в зависимости от вида прививки, используемых вакцин и их реактогенности. Согласно имеющимся в литературе данным, «лидером» по развитию поствакцинальных осложнений является прививка против коклюша, дифтерии и столбняка – частота осложнений составляет 0,2-0,6 случаев на 100 тыс. Привитых. При вакцинации против полиомиелита, против кори, против паротита нежелательные последствия наступают в 1 и менее случае на 1 млн. Вакцинированных.

Поствакцинальные осложнения
Симптомы
Боль в колене. Вялость. Галлюцинации. Озноб. Рвота. Судороги.
Возможные осложнения
Возникновение поствакцинальных осложнений может быть связано с реактогенностью препарата, индивидуальными особенностями организма ребенка, ятрогенными факторами (техническими погрешностями и ошибками при проведении иммунизации).
Реактогенные свойства той или иной вакцины, т. Е способность при введении в организм вызывать поствакцинальные реакции и осложнения, зависят от ее компонентов (бактериальных токсинов, консервантов, стабилизаторов, растворителей, адъювантов, антибиотиков и тд ); иммунологической активности препарата; тропности вакцинных штаммов к тканям организма; возможного изменения (реверсии) свойств вакцинного штамма; контаминации (загрязнения) вакцины посторонними веществами. Различные вакцины значительно отличаются по количеству и тяжести побочных реакций; наиболее ректогенными из них считаются БЦЖ и АКДС-вакцины, наименее «тяжелыми» — препараты для прививок против полиомиелита, против гепатита В, против паротита, против краснухи и тд.
Индивидуальные особенности организма ребенка, обусловливающие частоту и тяжесть поствакцинальных осложнений, могут включать фоновую патологию, обостряющуюся в постпрививочном периоде; сенсибилизацию и изменение иммунной реактивности; генетическую предрасположенность к аллергическим реакциям, аутоиммунной патологии, судорожному синдрому и пр.
К числу патологических состояний, сопровождающих вакцинальный процесс, относятся:
• интеркуррентные инфекции или хронические заболевания, присоединившиеся либо обострившиеся в поствакцинальном периоде;
• вакцинальные реакции;
• поствакцинальные осложнения.
Повышенная инфекционная заболеваемость в поствакцинальном периоде может быть обусловлена совпадением болезни и прививки во времени либо транзиторным иммунодефицитом, развивающимся после вакцинации. В этот период у ребенка может возникать ОРВИ, обструктивный бронхит, пневмония, инфекции мочевыводящих путей и тд.
К вакцинальным реакциям относятся различные нестойкие расстройства, возникающие после прививки, сохраняющиеся кратковременно и не нарушающие жизнедеятельность организма. Поствакцинальные реакции однотипны по клиническим проявлениям, обычно не нарушают общего состояния ребенка и проходят самостоятельно.
Местные вакцинальные реакции могут включать гиперемию, отек, инфильтрат в месте инъекции и пр. Общие вакцинальные реакции могут сопровождаться повышением температуры, миалгией, катаральными симптомами, кореподобной сыпью (после вакцинации против кори), увеличением слюнных желез (после вакцинации против паротита), лимфаденитом (после вакцинации против краснухи).
Чрезмерные по силе токсические реакции расцениваются как поствакцинальные осложнения, если развиваются в первые трое суток после вакцинации, характеризуются выраженным нарушением состояния ребенка (подъемом температуры выше 39,5°С, ознобами, вялостью, нарушением сна, анорексией, возможно – рвотой, носовыми кровотечениями и тд ) и сохраняются в течение 1-3 суток. Обычно такие поствакцинальные осложнения развиваются после введения АКДС, Тетракока, живой коревой вакцины, противогриппозных сплит-вакцин и тд В отдельных случаях гипертермия может сопровождаться кратковременными фебрильными судорогами и галлюцинаторным синдромом.
Поствакцинальные осложнения, протекающие в форме аллергических реакций, делятся на местные и общие. Критериями локального поствакцинального осложнения выступает гиперемия и отек тканей, которые распространяются за область ближайшего сустава либо на площадь более 1/2 анатомической зоны в месте введения вакцины, а также гиперемия, отек и болезненность, сохраняющиеся свыше 3-х дней не зависимо от размеров. Наиболее часто местные аллергические реакции развиваются после введения вакцин, содержащих сорбент гидроксид алюминия (АКДС, Тетракок, анатокисны).
Среди поствакцинальных осложнений также встречаются общие аллергические реакции: анафилактический шок, крапивница, отек Квинке, синдром Лайелла, синдром Стивенса-Джонсона, многоморфная экссудативная эритема, манифестация и обострение бронхиальной астмы и атопического дерматита у детей. Иммунизация может вызвать инициацию иммунокомплексных поствакцинальных осложнений — сывороточной болезни, геморрагического васкулита, узелкового периартериита, гломерулонефрита, тромбоцитопенической пурпуры и тд.
К поствакцинальным осложнениям с аутоиммунным механизмом развития относятся поражения центральной и периферической нервной системы (поствакцинальный энцефалит, энцефаломиелит, полиневрит, синдром Гийена-Барре), миокардит, ювенильный ревматоидный артрит, аутоиммунная гемолитическая анемия, системная красная волчанка, дерматомиозит, склеродермия и тд.
Своеобразным посвакцинальным осложнением у детей первого полугодия жизни является пронзительный крик, имеющий упорный (от 3 до 5 часов) и монотонный характер. Обычно пронзительный крик развивается после введения коклюшной вакцины и обусловлен связанным с этим изменением микроциркуляции в головном мозге и острым приступом внутричерепной гипертензии.
Наиболее тяжелые по своему течению и последствиям поствакцинальные осложнения представляют так называемые вакциноассоциированные заболевания – паралитический полиомиелит, менингит, энцефалит, клиническая симптоматика которых не отличается от таковых заболеваний с другим механизмом возникновения. Вакциноассоциированные энцефалиты могут развиваться после вакцинации против кори, против краснухи, АКДС. Доказана вероятность заболевания вакциноассоциированным менингитом после получения прививки против эпидемического паротита.
Поствакцинальное осложнение может быть заподозрено педиатром на основании появления в разгар вакцинального процесса тех или иных типичных клинических признаков.
При выраженной гипертермии показано обильное питье, физическое охлаждение (обтирания, лед на голову), жаропонижающие препараты (ибупрофен, парацематол), парентеральное введение глюкозо-солевых растворов. При аллергических поствакцинальных осложнениях объем помощи диктуется тяжестью аллергической реакции (введение антигистаминных препаратов, кортикостероидов, адреномиметиков, сердечных гликозидов и пр. ).
В случае поствакцинальных осложнений со стороны нервной системы назначается посиндромная терапия (противосудорожная, дегидратационная, противовоспалительная ). Лечение поствакцинальных БЦЖ-осложнений проводится с участием детского фтизиатра.
Профилактика поствакцинальных осложнений предусматривает комплекс мероприятий, среди которых первое место занимает правильный отбор детей, подлежащих вакцинации, и выявление противопоказаний. С этой целью проводится предвакцинальный осмотр ребенка педиатром, при необходимости – консультации детских специалистов, наблюдающих ребенка по основному заболеванию (детского аллерголога-иммунолога, детского невролога, детского кардиолога, детского нефролога, детского пульмонолога и тд ). В поствакцинальном периоде за привитыми детьми должно быть организовано наблюдение. Важное значение имеет соблюдение техники иммунизации: к проведению вакцинации детей должен допускаться только опытный, специально обученный медперсонал.
Причины
Как показывает практика, частой причиной поствакцинальных осложнений выступают ошибки медицинского персонала, нарушающего технику прививки. К их числу может относиться подкожное (вместо внутрикожного) введение вакцины и наоборот, неправильное разведение и дозировка препарата, нарушение асептики и антисептики при проведении инъекции, ошибочное использование в качестве растворителей других лекарственных веществ.
Классификация
Поствакцинальные осложнения делятся на специфические (вакциноассоциированные заболевания) и неспецифические (чрезмерно сильные токсические, аллергические, аутоиммунные, иммунокомплексные). По выраженности патологического процесса поствакцинальные осложнения бывают местными и общими.
Характеристика
Поствакцинальные осложнения после введения вакцины БЦЖ включают локальные поражения, персистирующую и диссеминированную БЦЖ-инфекцию. В числе локальных осложнений наиболее часто встречаются подмышечный и шейный лимфадениты, поверхностные или глубокие язвы, холодные абсцессы, келоидные рубцы. Среди диссеминированных форм БЦЖ-инфекции описаны остеиты (оститы, остеомиелиты), фликтенулезные конъюнктивиты, иридоциклиты, кератиты. Тяжелые генерализованные поствакцинальные осложнения обычно возникают у детей с иммунодефицитом и нередко заканчиваются летальным исходом.
Диагностика
Обязательным для дифференциальной диагностики поствакцинальных осложнений и осложненного течения вакцинального периода является лабораторное обследование ребенка: общий анализ мочи и крови, вирусологические и бактериологические исследования крови, мочи, кала. Для исключения внутриутробных инфекций (цитомегалии, герпеса, хламидиоза, токсоплазмоза, микоплазмоза, краснухи и тд ) у детей первого года жизни используются методы ИФА, ПЦР, РНГА, РСК и тд Биохимический анализ крови позволяет исключить судорожные состояния, обусловленные снижением уровня кальция при рахите и спазмофилии; гипогликемией при сахарном диабете.
По показаниям (при признаках поражения ЦНС) назначается люмбальная пункция с исследованием ликвора, проводится электроэнцефалография и электромиография, нейросонография, МРТ головного мозга.
Дифференциальная диагностика
Дифференциальная диагностика поствакцинальных осложнений в этих случаях осуществляется с эпилепсией, гидроцефалией, опухолями мозга и пр.
Диагноз поствакцинального осложнения устанавливается только после того, как исключаются все другие возможные причины нарушения состояния ребенка.
Лечение
В рамках комплексной терапии поствакцинальных осложнений проводится этиотропное и патогенетическое лечение; организуется щадящий режим, тщательный уход и рациональная диета. С целью лечения локальных инфильтратов назначаются местные мазевые повязки и физиотерапия (УВЧ, ультразвуковая терапия).
Профилактика
Детям, перенесшим поствакцинальное осложнение, вакцина, вызвавшая реакцию, больше не вводится, однако в целом плановая и экстренная иммунизация не противопоказаны.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
