Код мкб препателлярного абсцесса
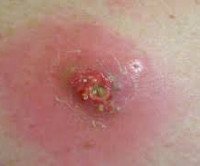
Анонимный вопрос · 15 августа 2018
3,4 K
Знаток в области красоты, стиля, здоровья, фитнеса. Увлекаюсь кино и…
В классификации МКБ-10 он находится под кодом J36 «Перитонзиллярный абсцесс»:
J00-J99 — Болезни органов дыхания
J30-J39 — Другие болезни верхних дыхательных путей
J36 — Перитонзиллярный абсцесс
Куда пропали некоторые диагнозы из мкб-10 (F00-F99)?
Дело в том, что ежегодно ВОЗ публикует на своём сайте обновления к МКБ-10. И, учитывая то, что начиная с 1996 года было добавлено 149(!) новых и исключено из МКБ-10 около 39 рубрик, из перечня и исчезает одна классификация и появляется другая.
С 1 января 2022г. все страны ВОЗ перейдут на МКБ-11. Если в МКБ-10 в классификацию болезней входит 14 400 наименований, то в МКБ-11 их 55 000. Это не означает увеличение болезней, а просто туда входят и обстоятельства, влияющие на здоровье. Вносится туда и подробное описание некоторых заболеваний (например, все типы сахарного диабета — их далеко не 2 типа). Некоторые генетические заболевания будут внесены по отдельности (не группами). Отдельным кодом будут заболевания на фоне ВИЧ-инфекции.
Также там есть раздел «Объекты, участвовавшие в нанесении травмы» (оружие, сумчатые животные, наручные часы, расчёска…). Там есть классификация расстройств, признанная чрезмерным увлечением видеоиграми.
Транссексуализм и «расстройства половой идентичности» уже не относятся к поведенческим и психическим расстройствам, а входят в раздел о сексуальном здоровье.
В новом МКБ также будет раздел, посвящённый традиционной медицине, хотя ВОЗ не признаёт ей эффективной. Просто будет проще проследить за влиянием этого метода на здоровье человека.
Прочитать ещё 1 ответ
Гипертонический криз: нифедипин или каптоприл? Что лучше?
маркетолог, web-разработчик, в прошлом медицинский журналист
Выбор препарата осуществляется только по клинической картине, данным осмотра и опроса, после диагностики. Гипертонические кризы бывают разные, на разных цифрах давления, разной интенсивности и с разными осложнениями (или без оных).
Два названных препарата могут быть препаратами выбора в разных ситуациях, имеют разные показания и противопоказания, они не лучше или хуже, они для разных ситуаций. А есть еще и диуретики, и БАБ, котороые также могут применяться при кризе в зависимости от его патогенеза.
Так что нет никакого лучше-хуже, при подозрении на ГК, если пациент не принимает или не принимал ранее назначенные врачом гипотезнивные препараты, вызовите скорую, примите меры первой помощи и ожидайте врача.
Прочитать ещё 2 ответа
Чем лечить хронический тонзиллит?
Врач-терапевт, опыт амбулаторного приёма пациентов 2,5 года. Закончила РНИМУ… · health.yandex.ru
Понятие «хронический тонзиллит» подразумевает, что патологический процесс в миндалинах носит хронический характер и лечения требует только «обострение» этого процесса, то есть «обострение хронического тонзиллита». К сожалению, как и большинство хронических процессов, окончательно вылечить хронический тонзиллит невозможно (исключением является только процедура удаления миндалин, однако, рекомендовать ее проведение должен только ЛОР-врач так как она имеет свои осложнения)
При «обострении» хронического тонзиллита, как правило рекомендуется:
- Антибактериальные препараты — при наличии хронического тонзиллита может быть рекомендовано взятие мазков из зева для посева и определения чувствительности микробов к антибактериальным препаратам. Антибиотики назначаются исходя из клинической картины, наличия аллергических реакций, а так же данных о том какие ранее препараты принимал пациент. Не следует самостоятельно назначать антибиотики так как неправильное «назначение» может приводить к формированию устойчивости у микробов и в дальнейшем этот препарат не будет эффективен.
- В качестве вспомогательных методов лечения могут применяться полоскания горла растворами антисептиков (фурацилин, хлоргексидин или другие) каждые 2 часа. Стоит отметить, что после полоскания необходимо воздержаться от приема пищи и питья воды в течение 20 минут.
- Так же могут быть использованы для орошения горла различные спреи (Гексорал-спрей, Тантум Верде)
- При повышении температуры тела выше 38.5 (для взрослых) рекомендуется прием жаропонижающих средств (Аспирин, Нурофен, Парацетамол). Важно отметить, что нельзя превышать рекомендованные дозировки препаратов (например, для Парацетамола не более 4 гр в сутки и не более 1 гр за 1 прием).
Необходимо подчеркнуть, что правильную схему лечения должен назначать врач-терапевт или ЛОР-врач во избежание развития нежелательных явлений от приема лекарственных средств. Для ускорения процесса выздоровления важно соблюдать ряд общих рекомендаций:
соблюдение постельного режима до момента нормализации температуры тела
питьевой режим — не менее 30 мл жидкости на 1 кг массы тела в сутки
соблюдение диеты — исключение из рациона жирной, острой, жареной, кислой, соленой пищи. Прием пищи в теплом виде, исключить горячие и холодные продукты.
регулярное проветривание помещения.
Прочитать ещё 4 ответа
Как узнать абсцесс или метастазы в печени?
Скромная неформалка, живу сама и не мешаю жить другим
В зависимости от типа возбудителя абсцессы бывают бактериальные, грибковые, амебные (амебиаз печени) или паразитарные (глистные). Кроме того, по характеру проникновения микробов в печень выделяют гематогенные и холангиогенные абсцессы: в первом случае флора разносится током крови, во втором проникает по желчным путям.
Как правило, абцесс печени вызыват лихорадку, боли в правом боку и симптомы интоксикации. Недостаток клинической диагностики, однако, в том, что она не позволяет точно указать расположение и размеры абсцесса. Для этого применяют компьютерную томографию (КТ) или магнитно-резонансную томографию (МРТ) печени.
Типичные признаки абсцесса на МРТ – гипоинтенсивный МР-сигнал на Т1-ВИ и гиперинтенсивный на Т2-ВИ, неоднородная структура, часто с жидкостной полостью в центре, четко видимая капсула, как правило накапливающая контрастное вещество. Отличить абсцесс от других образований помогает режим диффузионно-взвешенных изображений (DWI) – на нем абсцесс обычно имеет яркий МР-сигнал.
При анализе снимков врач-рентегенолог должен, во-первых, точно определить наличие абсцесса, а также указать количество, размеры абсцессов, описать их местоположение и состояние других структур (желчные пути, желчный пузырь, крупные сосуды печени). Абсцессы печени могут сопровождаться тромбозом печеночных вен, скоплением газа в желчных путях (аэробилия) или воспалительными изменениями желчного пузыря.
Иногда абсцессы печени очень похожи на метастазы печени (например, метастазы колоректального рака или рака молочной железы), и неопытный врач может их перепутать. В таких случаях можно получить второе мнение по КТ и МРТ.
Как передается коронавирус?
профессор вирусологии, ведущий научный сотрудник Института клинической медицины…
Все достаточно просто. Есть такое понятие, как воздушно-капельный (или воздушно-пылевой) способ передачи инфекции. Сейчас происходит именно эта история. Вирус в большом количестве концентрируется в носоглоточном отделяемом – в слюне, в том, что находится в носу. Когда человек разговаривает или просто дышит, у него изо рта вылетают мелкие частички водного характера (пузырьки, капельки), поэтому он и называется воздушно-капельный. Они летят. Более того, поскольку они часто бывают маленькие и подсыхают быстро, они могут некоторое время летать в виде аэрозоля. А если они покрупнее, то достаточно быстро падают – тут же, на расстоянии метра-двух вокруг больного человека. Но это тоже ещё ничего не значит, потому что он падает на поверхности, за которые человек может браться. Таким образом он попадает на руки другому человеку. А потом сам больной прикасается к своему рту, своему носу, заносит вирус на поверхности свои рук и тоже может оставлять своеобразные следы на поверхностях.
Прочитать ещё 11 ответов
Источник
Содержание
- Описание
- Дополнительные факты
- Причины
- Патогенез
- Симптомы
- Возможные осложнения
- Диагностика
- Лечение
- Прогноз
- Профилактика
- Список литературы
Названия
Название: Постинъекционный абсцесс.
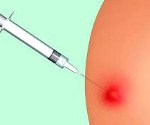
Постинъекционный абсцесс
Описание
Абсцесс после инъекции. Это ограниченный гнойно-воспалительный очаг в месте инъекции. Абсцесс характеризуется появлением локального отека и покраснения кожи, которые постепенно увеличивают объем утолщения, увеличиваются разрывные боли и колебания. Диагноз устанавливается на основании анамнеза и клинической картины (появление очага гнойного воспаления в месте внутримышечного и внутривенного введения), данных УЗИ и МРТ мягких тканей. На стадии инфильтрации эффективное консервативное лечение. Образовавшийся абсцесс хирургически вскрывают и дренируют.
Дополнительные факты
Случаи постинъекционного образования абсцесса мягких тканей встречаются у людей всех возрастов, чаще у пациентов с ожирением и избыточным весом. Большинство постинъекционных абсцессов развиваются в области ягодиц, поскольку ягодичная мышца чаще всего используется для парентерального введения лекарств. У детей высокая доля абсцессов плеча в результате прививок. Внутривенное введение препарата является наиболее частой причиной нагноения в локтевой ямке. Постинъекционные абсцессы этой локализации составляют 69% всех случаев гнойно-воспалительных процессов мягких тканей у наркоманов.

Постинъекционный абсцесс
Причины
Для того чтобы очаги нагноения образовались после инъекции, проникновение бактерий в ткани недостаточно. Иммунная система человека способна справиться с небольшим количеством патогенных и условно-патогенных микроорганизмов, которые преодолели защитный барьер кожи. Если развивается абсцесс, должны присутствовать другие факторы:
• Высокая патогенность микроорганизмов. Различные типы бактерий имеют разные показатели деления клеток и способность противостоять иммунной системе. Staphylococcus aureus или Pseudomonas aeruginosa часто вызывают образование абсцесса после инъекции, чем условно-патогенные виды, которые формируют микрофлору кожи.
• Ослабление иммунитета. Это может быть следствием банальной сезонной ОРВИ или серьезного сопутствующего заболевания. Вероятность возникновения абсцессов выше у пациентов с диабетом, тяжелыми сердечно-сосудистыми, эндокринными и инфекционными заболеваниями.
• Нарушение местного кровообращения. Этому способствует одновременное введение значительных объемов раствора в мышцу (более 5 мл), одновременное введение нескольких препаратов в одну ягодицу. Первым признаком образования абсцесса является значительное сжатие в месте инъекции. Риск нагноения после инъекции повышен у лежачих пациентов, пациентов с пролежнями.
Местно-раздражающее действие лекарств. Не только бактерии, но и химические вещества могут вызвать слияние гнойных тканей. Неправильное внутримышечное введение препаратов для внутривенных или подкожных инфузий может вызвать некроз и воспаление. Отдельная реакция может дать препарат, одобренный для внутримышечного применения, но который не подходит для конкретного пациента.
• Нарушение инъекционной техники. Факторы развития осложнений после инъекций включают несоблюдение принципов асептики и антисептики, использование неправильного растворителя, слишком быстрое введение растворов, несовместимость различных препаратов. Одним из последствий неправильной техники может быть повреждение сосудов разных диаметров иглой. Сгустки крови являются субстратом для размножения микроорганизмов и образования абсцесса после инъекции.
Патогенез
Развитие воспалительного ответа основано на высвобождении большого количества лизосомальных ферментов, которые изменяют метаболизм в патологическом очаге, из поврежденных и мертвых клеток во внеклеточную среду. Метаболизм замедляется в зоне некроза и резко возрастает в прилегающих зонах, что приводит к увеличению потребления кислорода и питательных веществ и развитию ацидоза из-за накопления недокисленных продуктов: молочной кислоты, пировиноградной кислоты и других кислот.
Кровоснабжение патологического очага изменяется: кровоток увеличивается, а отток замедляется. Это объясняет покраснение пораженного участка. Кровеносные сосуды расширяются, проницаемость капилляров для плазмы крови и клеток увеличивается. Белые кровяные клетки, макрофаги попадают в ткани. Местный поток жидкости приводит к образованию отеков. Сжатие нервных окончаний вызывает боль. Это стадия инфильтрации, когда в очаге воспаления нет гноя. При благоприятных условиях изменения в стадии инфильтрации являются обратимыми.
На стадии абсцесса мертвые ткани и мертвые иммунные клетки образуют гной. Абсцесс после инъекции находится в центре очага воспаления. Сгустки гноя связаны со здоровыми тканями грануляционным стержнем. Гной не решает это. Устранить воспаление возможно только в том случае, если созданы условия для выхода содержимого абсцесса.
Симптомы
Патологическое поражение формируется в течение нескольких дней. Начало заболевания может остаться незамеченным пациентом из-за небольшой степени выраженности симптомов. Первые проявления развивающегося гнойного воспаления могут маскировать боль и отек в местах инъекций, что связано с физиологической реакцией на прием лекарств. Вы можете различить образование воспалительного инфильтрата и нормальную реакцию на внутримышечные инъекции, внимательно следя за своими чувствами.
Боль после инъекции сразу острая, она ломается, а затем болит. Его интенсивность падает довольно быстро. Боль с нарастающим абсцессом постоянно усиливается. Обычно уплотнение после инъекции является достаточно однородным, его температура не отличается от температуры окружающих областей, оболочка над уплотнителем имеет нормальный цвет. Добавление воспалительной реакции характеризуется заметным локальным повышением температуры. Увеличение отека и боли в ягодицах приводит к тому, что вы не можете сидеть на пораженной стороне. Неприятные ощущения усиливаются при ходьбе и совершении других движений. Давление на область абсцесса очень болезненное, тогда как обычную пломбу можно почувствовать, не вызывая у пациента неприятных ощущений.
Абсцесс после инъекции характеризуется лихорадкой с повышением температуры тела до 39-40 ° С. Однако фокусироваться только на этом симптоме не стоит. Если очаг воспаления развивается на фоне непрерывных инъекций нестероидных противовоспалительных препаратов, обладающих обезболивающим и жаропонижающим действием, то гипертермии нет.
Ломота в мышцах.
Возможные осложнения
Быстрое развитие инфекции в начале может привести к образованию полос гноя в межмышечных пространствах. Распространение бактерий в тканях приводит к развитию обширной флегмоны ягодиц, бедер и плеч. Существует риск образования незаживающих длительных свищей мягких тканей и ректальных свищей. Прорыв гноя в кровоток приводит к сепсису, перикардиту, остеомиелиту и ДВС-синдрому. В этих случаях результат может быть неблагоприятным для пациента даже при соответствующем лечении.
Диагностика
Диагностика не вызывает никаких затруднений у консультанта-хирурга. Характерная пятерка признаков воспаления (покраснение, припухлость, боль, лихорадка, нарушение функциональности) в месте инъекции позволяет быстро определить характер патологического процесса. Положительный симптом колебаний указывает на наличие жидкости в очаге, что является показанием к операции. Для подтверждения диагноза постинъекционного абсцесса в сомнительных случаях выполняют: В трех из четырех случаев накопление гноя локализуется в толще мышц и в межмышечных пространствах и только в 25% случаев в подкожной клетчатке. Форма гнойной полости овальная. Его основной радиус параллелен оси тела. УЗИ мягких тканей позволяет различать инфильтрацию и нагноение при глубоком расположении патологического очага в тканях, выявлять полоски и «карманы», которые могут остаться незамеченными во время хирургической операции.
• МРТ пораженного участка. Его назначают в тех случаях, когда полезности ультразвука недостаточно для постановки правильного диагноза. На изображениях, полученных методом магнитно-резонансной томографии, визуализируются мягкие ткани, кости, внутренние органы исследуемой области. Это позволяет выявлять патологические изменения, проводить дифференциальную диагностику и выявлять осложнения.
• Лабораторные испытания. Для того, чтобы подобрать эффективный антибактериальный препарат, можно высевать содержимое абсцесса на флору и его чувствительность к антибиотикам. Обязательные общие и биохимические анализы крови, общий анализ мочи для исключения патологии из внутренних органов.
Лечение
Подходы к лечению абсцессов на этапах инфильтрации и нагноения в корне различны. В первом случае показана консервативная терапия, во втором — хирургическая операция. Основные принципы местного консервативного лечения инфильтратов могут быть успешно применены для быстрой резорбции постинъекционных суставов, которые не имеют признаков воспаления. Его объем определяется врачом на основании клинической картины. Противовоспалительные препараты и антибиотики направлены на решение воспалительного процесса. Кроме того, для борьбы с отравлениями может быть назначена инфузионная терапия. Это включает нанесение мази Вишневского на пораженный участок или использование компрессов с димексидом. На начальных этапах внедрение йодной сетки разрешено. Если в течение дня улучшение не происходит, рекомендуется использовать более эффективные препараты. Все тепловые эффекты запрещены. Электрофорез противовоспалительных препаратов, диадинамические токи эффективны. Физиотерапевтические процедуры назначают одновременно с местной и общей противовоспалительной терапией.
• Хирургия. Вскрытие и дренирование гнойной полости проводят под местной анестезией. Под общим наркозом операция выполняется, когда абсцесс после инъекции находится глубоко в ткани. В послеоперационном периоде проводится общее и местное консервативное лечение, назначаются физиотерапевтические процедуры.
Прогноз
Прогноз постинъекционного нагноения благоприятен при условии своевременного обращения за медицинской помощью. В противном случае могут развиться осложнения заболевания. Самопроизвольное вскрытие и опорожнение глубокого абсцесса невозможно, и без эвакуации гноя из полости выздоровление не происходит. Хирургическое вскрытие абсцесса позволяет решить проблему за один день.
Профилактика
Профилактика постинъекционных осложнений включает парентеральную доставку лекарств в медицинские учреждения медицинским персоналом и отказ от самолечения. Целесообразно менять место введения рецептурных решений курса: если ягодицы уже сформировались, лекарство можно вводить в мышцы передней поверхности бедра. Нельзя вводить внутривенное вливание в мышцы, даже если вены тонкие и ломкие. Рекомендуется сделать курс инъекции как можно более коротким, продолжая лечение таблеткой.
Список литературы
1. Хирургическое лечение постинъекционных абсцессов мягких тканей и фармакологические возможности в повышении эффективности и безопасности инъекций: Автореферат диссертации/ Елхов И. В. — 2007.
2. Постинъекционные кровоподтеки, инфильтраты, некрозы и абсцессы/ Ураков А. Л. , Уракова Н. А. // Современные проблемы науки и образования. — 2012 — №5.
3. Локальные постинъекционные осложнения или медикаментозноеятрогенное заболевание — инъекционная болезнь/ Уракова Н. А. , Ураков А. Л. // Проблемы экспертизы в медицине. — 2014.
4. Лечение постинъекционных инфильтратов, абсцессов и флегмон/ Колб Л. И. // Военная медицина. — 2009 — №1.
Источник
