Код мкб послеродовой эндометрит

Содержание
- Описание
- Дополнительные факты
- Симптомы
- Причины
- Диагностика
- Дифференциальная диагностика
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Послеродовой эндометрит.
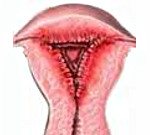
Послеродовой эндометрит
Описание
Послеродовой эндометрит. Гнойно — воспалительное заболевание слизистой оболочки матки, развивающееся в раннем периоде после родов. При послеродовом эндометрите отмечается лихорадка, интоксикационный синдром, болезненность внизу живота, обильные гноевидные лохии, субинволюция матки. Диагноз послеродового эндометрита основан на клинических данных, подтвержденных результатами УЗИ малого таза, гистероскопии, бакпосева отделяемого матки. Послеродовой эндометрит требует назначения антибактериальной, дезинтоксикационной терапии; выполнения бережного кюретажа, вакуумной аспирации и промывания полости матки.
Дополнительные факты
Послеродовой эндометрит – форма послеродовой инфекции, характеризующаяся инфекционным воспалением внутренней выстилки матки (эндометрия). После отделения последа внутри матки образуется значительная раневая поверхность, при родоразрешении путем кесарева сечения дополнительно возникает операционная травма матки. Регенерация эндометрия происходит только к концу 5-6 недели после родов. Активация условно-патогенной микрофлоры и проникновение инфекции через поврежденный эндометрий в этот период приводит к возникновению в матке воспалительного процесса. Эндометрит развивается примерно у 7% родильниц, но среди послеродовой гнойно-воспалительной патологии его частота составляет 36–59%. Послеродовой эндометрит может быть острым и хроническим. В большинстве случаев отмечается легкое течение, около 25% случаев заболевания приходится на тяжелую форму с потенциалом генерализации инфекции. Воспалительный процесс обычно распространяется и на мышечный слой матки – миометрий, поэтому в большинстве случаев в гинекологии диагностируется послеродовой метроэндометрит.

Послеродовой эндометрит
Симптомы
Выделения из влагалища (бели). Гнойные выделения из влагалища. Лейкоцитоз. Озноб. Отсутствие аппетита.
Причины
Причиной послеродового эндометрита выступает бактериальная инфекция, чаще всего попадающая в полость матки восходящим путем из нижних отделов половых путей или ЖКТ. В качестве инфекционных агентов в 90% случаев выступают факультативно-патогенные микроорганизмы, часто в виде полимикробных ассоциаций: энтеробактерии (E. Coli, Klebsiella pneumoniae, Proteus spp , Enterococcus spp), эпидермальный стафилококк, стрептококки группы A и B, неспорообразующие анаэробы (Bacteroides fragilis, Peptococcus sp , Peptostreptococcus sp , Fusobacterium sp ), гарднерелла. Реже определяются микоплазмы, хламидии, гонококки.
Предпосылкой развития послеродового эндометрита считается снижение иммунной резистентности организма. В поздние сроки беременности и в ранний послеродовый период происходят значительные качественные сдвиги генитальной микрофлоры. Нарушается естественный антагонизм внутри ассоциаций микроорганизмов, обитающих во влагалище. Риск возникновения послеродового эндометрита повышается при наличии у беременной инфекционно-воспалительных заболеваний урогенитального и бронхолегочного тракта, очагов хронической инфекции, эндокринных нарушений, иммунодефицитов, аутоиммунных состояний и анемии. Фоном для снижения иммунитета беременной могут выступать низкий социальный уровень, недостаточное питание, вредные привычки.
Развитию послеродовых инфекционных осложнений способствуют проведенные ранее инструментальные вмешательства на полости матки (выскабливания, аборты), длительная внутриматочная контрацепция; особенности протекания беременности и родов (угроза прерывания, предлежание плаценты, хирургическая коррекция истмико-цервикальной недостаточности), инвазивные диагностические манипуляции (амнио- и кордоцентез, биопсия хориона), поздний разрыв плодных оболочек, длительный безводный промежуток и затяжные роды, хориоамнионит, патологическая кровопотеря, травмы промежности, ручное отделение плаценты, кесарево сечение. Причем, после родов через естественные родовые пути частота эндометрита составляет 1-3 % случаев, после планового оперативного родоразрешения — 5-15 %, после экстренного – более 20 %.
Неадекватное ведение послеродового периода, некомпенсированное восполнение кровопотери, продолжительный постельный режим, замедление инволюции матки, внутриутробная инфекция новорожденного (везикулез, пневмония, сепсис), плохая личная гигиена половых органов также формируют условия для развития инфекционных осложнений после родов.
Диагностика
В комплекс диагностики послеродового эндометрита входят анализ течения родов, данные клинической картины, бимануального осмотра, общего анализа крови и мочи, бакпосева отделяемого из полости матки, УЗИ малого таза с допплерографией, гистероскопия.
УЗИ малого таза при послеродовом эндометрите показывает увеличение объема матки и расширение ее полости за счет патологических включений и газа, несостоятельность швов после кесарева сечения (инфильтрацию тканей, появление дефектов в виде «ниши») Для визуализации изменений эндометрия (отечности, цианоза, очагов геморрагий), уточнения характера маточных включений (остатков ткани плаценты, некротизированной децидуальной ткани, сгустков крови, отложений фибрина, гноя) и состояния послеоперационного шва выполняется гистероскопия. При послеродовом эндометрите часто обнаруживаются остатки задержавшейся плаценты. Гистологическое исследование последа показывает наличие в нем воспалительных изменений.
В общем анализе крови при послеродовом эндометрите обнаруживается лейкоцитоз (при легкой форме — 9–12×109/л, тяжелой — 10–30×109/л); нейтрофильный сдвиг формулы крови влево, подъем СОЭ (до 30–55 мм/ч и даже 55–65 мм/ч). Бакпосев отделяемого матки проводится для определения чувствительности микрофлоры к антибактериальным препаратам. Исследуется кислотно-основное состояние лохий (при эндометрите рН бакпосев крови.
Дифференциальная диагностика
Дифференциальную диагностику послеродового эндометрита проводят с послеродовым параметритом, пельвиоперитонитом, метротромбофлебитом, тромбофлебитом вен таза.
Лечение
Лечение послеродового эндометрита носит комплексный характер и включает медикаментозную и немедикаментозную тактику. Пациенткам с острым послеродовым эндометритом показана госпитализация в стационар, постельный режим, холод на низ живота, диета. Основной акцент делается на антибактериальную терапию. Сразу же назначаются антибиотики широкого спектра действия внутривенно (цефалоспорины III поколения), при выявлении чувствительности возбудителя к определенным препаратам – лечение. При легкой и среднетяжелой формах эндометрита достаточно монотерапии антибиотиками, при тяжелой – используются их различные комбинации (клиндамицин+гентамицин, метронидазол+гентамицин). При выраженной интоксикации необходимо назначение дезинтоксикационной инфузионной терапии, гемосорбции, лимфосорбции, плазмафереза.
Для улучшения оттока лохий используется сочетание средств, сокращающих матку (окситоцина) и спазмолитиков (дротаверина). Целесообразно применение антикоагулянтов (гепарина), антигистаминных препаратов, иммуностимуляторов, витаминов (А, C, К, труппы B). После купирования острой фазы хороший лечебный эффект дают физиопроцедуры — лекарственный электрофорез или ультрафонофорез, магнитотерапия, лазеротерапия, диадинамические токи, дарсонвализация и УФО (местно), иглорефлексотерапия.
При наличии остатков инфицированных и некротизированных плодных оболочек или последа необходимо проведение бережного кюретажа или вакуум-аспирации содержимого полости матки, внутриматочного лаважа дезинфицирующими растворами, промывного дренирования. В отсутствие эффекта от интенсивно проводимой терапии (по истечении 7 суток от начала лечения послеродового эндометрита) и сохранении клинико-лабораторных критериев воспаления решается вопрос об удалении матки — гистерэктомии.
Прогноз послеродового эндометрита зависит от степени тяжести заболевания: лечение легкой и среднетяжелой форм заканчивается выздоровлением и сохранением репродуктивной функции; тяжелая декомпенсированная форма может осложниться септическим состоянием, потерей матки, летальным исходом. Предупреждение послеродового эндометрита заключается в контроле микрофлоры влагалища беременных, правильном ведении родов и послеродового периода, профилактической антибиотикотерапии после кесарева сечения.
Основные медуслуги по стандартам лечения | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
Медицинский эксперт статьи

х
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Послеродовой эндометрит (endometritis) — это воспаление поверхностного слоя эндометрия. Эндомиометрит (endomiometritis, metroendometritis) — это распространение воспаления из базального слоя эндометрия к миометрию. Панметрит (panmitritis) — это распространение воспаления с эндометрия и миометрия к серозному слою матки.
 [1], [2], [3]
[1], [2], [3]
Код по МКБ-10
O86 Другие послеродовые инфекции
Симптомы послеродового эндометрита
Начальная стадия послеродового эндометрита может носить различную выраженность и иметь полиморфную картину. Следует различать классическую, стертую и абортивную формы эндометрита, а также эндометрит после кесарева сечения. Классическая форма эндометрита обычно развивается на 3-и- 5-е сутки после родов. Для этой формы характерны лихорадка, интоксикация, изменение психики, выраженный лейкоцитоз со сдвигом лейкоцитарной формулы влево, патологические выделения из матки. При стертой форме эндометрита заболевание обычно развивается на 8-9-е сутки после родов, температура тела субфебрильная, местные проявления мало выражены. Абортивная форма эндометрита протекает, как и классическая, но при высоком уровне иммунологической защиты быстро прекращается. Эндомиометрит после кесарева сечения может осложняться пельвиоперитонитом, перитонитом, которые развиваются в 1-2-е сутки после операции.
Диагностика послеродового эндометрита
Диагностика послеродового эндометрита основана на:
- клинических данных: жалобы, анамнез, клинический осмотр. При влагалищном исследовании: матка умеренно чувствительна; субинволюция матки; гнойные выделения;
- лабораторных данных: общий анализ крови (лейкограмма), общий анализ мочи, бактериологическое и бактериоскопическое исследование выделений из шейки или/и тела матки, анализы крови и мочи при необходимости, иммунограмма, коа гул о грамма, биохимия крови;
- инструментальных данных: УЗИ.
 [4], [5], [6], [7]
[4], [5], [6], [7]
Лечение послеродового эндометрита
В большинстве случаев лечение послеродового эндометрита фармакологическое, но также возможно и хирургическое.
Комплексное лечение послеродового эндометрита включает не только системную антибактериальную, инфузионную, детоксикапионную терапию, но и местное лечение, Антибиотикотерапия может быть эмпирической и целенаправленной. Преимущество отдается целенаправленной антибиотикотерапии, что возможно при использовании ускоренных методов идентификации возбудителя с помощью системы мультимикротестов Если лихорадка продолжается на протяжении 48-72 ч после начала лечения, следует заподозрить резистентность возбудителя к применяемым антибиотикам. Лечение внутривенными антибиотиками должно продолжаться 48 ч после исчезновения гипертермии и других симптомов. Таблетированные антибиотики следует назначать еще на ближайшие 5 дней.
Надо учитывать, что антибиотики попадают в материнское молоко. Незрелая ферментная система грудного ребенка может пе справиться с полным выведением антибиотиков, что может привести к кумулятивному эффекту. Степень диффузии антибиотика в грудное молоко зависит от характера антибиотика.
Женщинам, которые кормят грудью, можно назначать следующие антибиотики: пенициллины, цефалоспорины, индивидуально решается вопрос по поводу макролидов (в литературе приводят противоречивые данные относительно эритромицина), аминогликозидов. Категорично противопоказаны при кормлении грудью такие антибиотики: тетрациклины, фторхинолоны, сульфаниламиды, метронидазол, тинидазол, клиндамицин, имипенемы.
Местной терапией при эндометрите является аспирационно-промывное дренирование полости матки с применением двухпросветного катетера, через который выполняют орошение стенок матки растворами антисептиков, антибиотиков. Используют охлажденные до 4 °С 0,02 % раствор хлоргексидина, изотонический раствор натрия хлорида со скоростью 10 мл/мин. Противопоказаниями к аспирационно-промывному дренированию матки являются: несостоятельность швов на матке после операции кесарева сечения, распространение инфекции за пределы матки, а также первые дни (до 3-4 сут) послеродового периода. Если патологические включения (сгустки крови, остатки плодных оболочек) в полости матки путем промывного дренирования отмыть не удается, их необходимо удалить вакуум-аспирацией или осторожным кюретажем на фоне антибактериальной терапии и нормальной температуры тела. При отсутствии таких условий кюретаж проводится только по жизненным показаниям (кровотечение при наличии остатков плаценты).
К оперативному лечению прибегают в случае неэффективности консервативной терапии и при наличии отрицательной динамики в первые 24-48 ч лечения, при развитии ССВО. Хирургическое лечение послеродового эндометрита заключается в лапаротомии и экстирпации матки с маточными трубами.
Правильное лечение послеродового эндомиометрита составляет основу профилактики распространенных форм инфекционных заболеваний у родильниц.
Источник
- Описание
Краткое описание
Послеродовая инфекция — любая инфекция родовых путей в послеродовом периоде, сопровождаемая повышением температуры тела до 38 °C и выше (по крайней мере в течение 2 из первых 10 сут после родов, за исключением первых 24 ч). Многократные влагалищные исследования при разрыве плодных оболочек — главная причина послеродовых инфекций • Инфекции органов малого таза чаще вызывают Staphylococcus pyogenes, b — гемолитические стрептококки группы А и D, анаэробные стрептококки, некоторые серотипы кишечной палочки, а также Clostridium perfringens типа А после абортов. Различают несколько этапов развития ВЗОТ •• Первый этап — инфекция ограничена областью родовой раны: послеродовой эндометрит, послеродовая язва •• Второй этап — инфекция распространяется за пределы родовой раны, но локализована: метрит, параметрит, отграниченный тромбофлебит (метрофлебит, тазовый тромбофлебит, тромбофлебит нижних конечностей), аднексит, пельвиоперитонит •• Третий этап — дальнейшее распространение инфекции: разлитой послеродовый перитонит, инфекционно — токсический шок, прогрессирующий тромбофлебит •• Четвёртый этап — генерализация инфекции: сепсис без метастазов, сепсис с метастазами.
Код по международной классификации болезней МКБ-10:
- O85 Послеродовой сепсис
- O86 Другие послеродовые инфекции
Послеродовая язва образуется в результате инфицирования ран (трещины, разрывы), возникших во время родов на промежности, во влагалище, на шейке матки • Раневая поверхность покрыта грязно — серым или серо — жёлтым налётом, с трудом снимающимся с подлежащей ткани. Рана легко кровоточит, ткань вокруг неё отёчна и гиперемирована. Как правило, общее состояние удовлетворительное; жалобы на боль и жжение в области вульвы • Лихорадочная стадия длится 4–5 дней, налёт постепенно отторгается, и рана очищается. Эпителизация заканчивается к 10–12 дню • Лечение: повязка с гипертоническим р — ром натрия хлорида и антибиотиками. Если есть швы, их необходимо снять.
Послеродовый эндометрит («родовая лихорадка») — самая частая форма послеродовой инфекции. В первую очередь, в процесс вовлекаются эндометрий и прилегающий миометрий • Клинические симптомы появляются на 3–4 сут после родов: повышение температуры тела до 38–39 °С, тахикардия, озноб. Местные признаки: субинволюция матки, болезненность при пальпации; лохии становятся мутными, кровянисто — гнойными, иногда со зловонным запахом. Нередко наблюдают задержку выделений — лохиометра; канал шейки матки бывает заполнен сгустками. Состояние сопровождается выраженной интоксикацией и болезненными вторичными схватками. Продолжительность заболевания — 8–10 дней • Лечение: антибиотикотерапия, десенсибилизирующие средства и витамины.
Послеродовый метрит развивается одновременно с эндометритом или как его осложнение не ранее 7 дня после родов • Заболевание начинается с озноба и повышения температуры тела до 39–40 °С. Матка сокращается плохо, при влагалищном исследовании шейка матки пропускает палец даже через 9 дней после родов. При пальпации матка болезненна. Выделения сначала необильные, тёмно — красного цвета с примесью большого количества гноя, часто с запахом; затем лохии становятся серозно — гнойными. Продолжительность заболевания составляет 3–4 нед • Лечение, как при послеродовом эндометрите.
Послеродовый параметрит — воспаление ретроперитонеальной фиброзно — жировой клетчатки малого таза.
• Пути распространения возбудителя •• Лимфогенный •• Гематогенный (при тазовом тромбофлебите).
• Клиническая картина •• Заболевание начинается на 10–12 сут после родов с озноба и повышения температуры тела до 39 °С, реже — до 40 °С. Родильница жалуется на тупую тянущую боль в нижней части живота; при раздражении брюшины боль может быть интенсивной •• Местные симптомы сначала выражены слабо: при влагалищном исследовании определяют пастозность в области воспаления. Спустя 2–3 дня отчётливо пальпируют инфильтрат тестоватой, а затем плотной консистенции, умеренно болезненный, неподвижный, обычно располагающийся между боковой поверхностью матки и стенкой таза. Боковой свод влагалища уплощён, слизистая неподвижна. При одностороннем параметрите матка смещается в противоположную сторону, при двустороннем — вверх и кпереди •• Инфильтрат может выходить за пределы параметрия. При распространении кпереди его пальпируют над паховой связкой, при перкуссии передневерхних остей подвздошных костей определяют приглушение (симптом Гентера). При переходе воспаления на околопузырную клетчатку инфильтрат может распространяться по задней поверхности передней брюшной стенки к пупку (брюшная стенка производит впечатление накрахмаленной манишки). Из верхнего отдела параметрия инфильтрат может распространиться до почек.
• Лихорадка держится 1–2 нед, инфильтрат постепенно рассасывается. Сравнительно редко инфильтрат нагнаивается, температура тела становится ремиттирующей, появляются приступы озноба.
• Лечение: антибиотикотерапия с учётом чувствительности возбудителя; при абсцедировании показано вскрытие гнойника.
Послеродовый пельвиоперитонит — воспаление брюшины, ограниченное полостью таза. В острой стадии заболевания образуется серозный или серозно — фибринозный выпот; на 3–4 день он становится гнойным. Фибринозные наложения спаивают сальник и петли кишок с тазовыми органами, ограничивая гнойный очаг • В отличие от разлитого острого послеродового перитонита, при пельвиоперитоните преобладают местные симптомы. Начало заболевания напоминает клинику разлитого перитонита: возникает остро, сопровождается лихорадкой, ознобом, резкими болями в нижней части живота, тошнотой, рвотой, вздутием и напряжением живота; симптом Щёткина–Блюмберга положителен. Спустя 1–2 дня общее состояние улучшается, вздутие живота ограничивается нижней половиной, на передней брюшной стенке на границе между воспалённой и здоровой частями брюшной полости определяют поперечную борозду. При влагалищном исследовании в первые дни заболевания отмечают только плотность и болезненность заднего свода влагалища; затем позади матки появляется выпот, выпячивающий задний свод в виде купола и имеющий сначала тестоватую, затем плотноэластическую консистенцию. Выпот смещает матку кпереди и вверх. Заболевание длится до 1–2 мес • Лечение — антибиотики широкого спектра действия, инфузионная и десенсибилизирующая терапия. При нагноении экссудата производят кольпотомию.
Послеродовый тромбофлебит возникает в результате распространения послеродовой инфекции по венам таза. Состояние больных обычно удовлетворительное, температура тела — 37–38,5 °С, тахикардия. В крови умеренный лейкоцитоз, сдвиг лейкоцитарной формулы влево, небольшое повышение СОЭ. Воспалённая вена напряжена, при пальпации болезненна, кожа над ней гиперемирована • Метротромбофлебит протекает с тахикардией, субинволюцией матки, длительными обильными кровянистыми выделениями. При влагалищном исследовании выявляют характерные извитые тяжи на поверхности матки • Тромбофлебит вен таза развивается не ранее конца 2 — й недели послеродового периода. При влагалищном исследовании выявляют плохо сократившуюся матку, поражённые вены прощупывают в основании широких связок матки и на боковой стенке таза в виде болезненных плотных и извитых тяжей. Труднее выявить поражение вен яичникового сплетения. При влагалищном исследовании выявляют небольшой инфильтрат, напоминающий воспалительно изменённые придатки. При тромбофлебите яичникового сплетения высока вероятность тромбоза и тромбоэмболии • Тромбофлебит глубоких вен нижних конечностей чаще развивается на 2–3 — й неделе после родов •• Заболевание обычно начинается с появления острой боли в ноге, озноба и лихорадки. Через 1–2 дня появляется отёк. Отмечают похолодание ноги, ощущение ползания мурашек •• При подвздошно — бедренном тромбофлебите возникает расширение подкожных вен в паховой и подвздошной областях, на передней и боковых поверхностях брюшной стенки. При пальпации определяют болезненный инфильтрат в подвздошной области; как правило, отмечают болезненность в верхней трети бедра по ходу сосудисто — нервного пучка. При поражении наружной подвздошной и подчревной вен наблюдают отёк в области нижней части живота и поясницы, нередко отёк половых губ. При тромбофлебите бедренной вены первые симптомы — сглаживание паховой складки, болезненность при пальпации области бедренного треугольника, прощупывание в глубине его утолщённых сосудов, расширение подкожных вен на бедре. Нередко отмечают отёчность голени, болезненность в области икроножных мышц. Продолжительность заболевания — 4–6 нед. Лихорадка длится от нескольких дней до 2–3 нед • Лечение •• Постельный режим с приподнятым положением поражённой конечности •• Бинтование ноги эластичным бинтом •• Антибиотики широкого спектра действия •• Десенсибилизирующие средства •• Спазмолитики •• Гепарин в сочетании с этил бискумацетатом или фениндионом под контролем показателей свёртывающей системы крови •• В начальной стадии тромбофлебита (первые 24 ч после образования тромба) — фибринолизин и гепарин в/в капельно •• После перенесённого тромбофлебита рекомендовано бинтование ног эластичным бинтом.
Прогрессирующий тромбофлебит. Процесс не ограничивается локальным воспалением венозной стенки и образованием тромба, а распространяется по ходу вены. При отрыве тромба возникают ТЭЛА и инфаркт лёгкого • Клиническая картина. При эмболии ветви лёгочной артерии развиваются резкий рефлекторный спазм других её ветвей и спазм бронхов; формируется острая сердечно — сосудистая недостаточность. При эмболии крупных ветвей лёгочной артерии появляются резкая слабость и бледность, снижается АД, возникают тахикардия и боли в грудной клетке. Симптомы эмболии небольших ветвей включают одышку, боль при дыхании, тахикардию. При инфаркте лёгкого появляется характерная клиника: боль при дыхании, притупление перкуторного звука, ослабление дыхания с бронхиальным оттенком, мелкопузырчатые влажные хрипы по периферии инфаркта, повышение температуры тела, лейкоцитоз • Лечение •• Немедленное внутривенное введение морфина и спазмолитиков •• Ингаляция кислорода •• Фибринолизин и гепарин в/в капельно, затем — гепарин и антикоагулянты непрямого действия •• При эмболии главных стволов лёгочной артерии необходимо немедленное оперативное вмешательство.
Разлитой послеродовый перитонит чаще (более 90% случаев) возникает как осложнение кесарева сечения, реже может быть обусловлен обострением воспаления придатков матки или развитием септикопиемии. Факторы риска: острые и хронические инфекционные заболевания во время беременности, длительный безводный промежуток (более 12 ч), многократные влагалищные исследования во время родов, септический эндометрит.
• Этиология. Наиболее частые возбудители — кишечная палочка и смешанная грамотрицательная флора, реже — стафилококк.
• Патогенез. В течении перитонита различают три фазы: •• Первая фаза (начальная, фаза защиты). В брюшной полости образуется экссудат сначала серозно — фибринозного, затем фибринозно — гнойного или гнойно — геморрагического характера. Возникают нарушения микроциркуляции: сначала появляется спазм сосудов брюшины, затем — их расширение, переполнение кровью, развитие застойных явлений. Экссудация жидкости в брюшную полость усиливается. Выпавший из экссудата фибрин препятствует всасыванию жидкости брюшиной, плотно прилипая к серозным поверхностям и склеивая их между собой. Возникает выраженная гиповолемия. Потеря ионов натрия и калия — причина атонии кишечника •• Вторая фаза (токсическая). Развиваются выраженные гемодинамические нарушения, нарушения микроциркуляции, функции почек и печени, прогрессирующая гипоксия и нарушение всех видов обмена веществ. Гемодинамические нарушения приводят к резкому расширению сосудов брюшной полости и депонированию в них значительного объёма крови. Развивается полный парез кишечника. Непрерывная рвота усиливает обезвоживание организма. В результате нарастающей интоксикации и нарушений микроциркуляции развиваются дистрофические процессы в паренхиматозных органах. Прогрессируют ацидоз и тканевая гипоксия •• Третья фаза (терминальная) сопровождается гиповолемическим шоком, септическим шоком, нарушениями сердечной деятельности, приводящими к смерти больной.
• Клиническая картина. Боль в животе, тошнота, рвота, метеоризм, прогрессирующий парез кишечника, сухость языка. Напряжение мышц передней брюшной стенки и симптом Щёткина–Блюмберга могут быть выражены недостаточно чётко. При аускультации не слышно шумов кишечной перистальтики (симптом «гробовой тишины»). В брюшной полости перкуторно выявляют свободную жидкость, положителен симптом флюктуации. Температура тела высокая, реже субфебрильная, пульс учащён, АД снижено.
• Лечение хирургическое в сочетании с интенсивной консервативной терапией: антибиотики, дезинтоксикационные средства (полиглюкин, гемодез и др.), коррекция КЩР и водно — электролитного баланса.
Инфекционно — токсический шок — тяжёлое состояние, возникающее вследствие токсемии. Развиваются артериальная гипотензия, олигурия, тахикардия, тахипноэ, лихорадка, нарушения микроциркуляции вследствие диффузного повреждения клеток и тканей токсинами. Основные поражения связаны с действием эндотоксина (термостабильный липополисахаридный компонент клеточной стенки микроорганизмов). Реже причиной становятся токсины грамположительных бактерий, вирусы и дрожжеподобные грибы.
•• Этиотропная терапия ••• Антибиотики (предпочтительнее назначение бактериостатических препаратов, т.к. применение бактерицидных препаратов может вызвать ухудшение состояния больного вследствие нарастания эндотоксемии) ••• Введение антистафилококковых плазмы и — глобулина (при стафилококковой инфекции) или свежезамороженной плазмы (при неидентифицированном возбудителе).
•• Патогенетическая терапия ••• Устранение гиповолемии введением объёмозамещающих р — ров ••• Улучшение микроциркуляции введением реополиглюкина ••• Для поддержания тонуса сосудов — допамин ••• Для снятия интоксикации — гемодез ••• При необходимости — диуретики ••• Мнения о целесообразности назначения высоких доз ГК противоречивы (в отечественной практике применение гормонов во время сепсиса рекомендовано всем больным с шоком) ••• Сердечные гликозиды — по показаниям ••• В настоящее время исследуют возможность и перспективы пассивной иммунотерапии (моноклональные АТ против липополисахаридов).
Сепсис — угрожающее жизни размножение бактерий в сосудистом русле. Различают сепсис без метастазов (септицемия) и с метастазами (септикопиемия).
• Септицемия — острое системное заболевание, протекающее с бактериемией и выраженной интоксикацией. Нередко начинается на 2–3 день после родов. Клиническая картина: лихорадка, тяжёлое общее состояние, тахикардия, кожа землистого или серовато — жёлтого оттенка; язык сухой, обложен; живот вздут. В разгар заболевания может наступить коллапс. Грозное осложнение сепсиса — острая недостаточность коры надпочечников.
• Септикопиемия с метастазами характеризуется образованием метастатических гнойных очагов в различных органах, прежде всего, в лёгких. Заболевание чаще начинается на 10–17 день после родов. Клиническая картина: лихорадка ремиттирующего или интермиттирующего характера, озноб, профузный пот, частый пульс слабого наполнения, кожные покровы бледные, язык сухой, в крови умеренный лейкоцитоз и значительный сдвиг лейкоцитарной формулы влево, резкое повышение СОЭ, прогрессирующая анемия, желтуха, гепатоспленомегалия, бактериурия, протеинурия, цилиндрурия.
• Лечение •• Антибактериальная и дезинтоксикационная терапия •• При возникновении эмпиемы лёгких или плевры, абсцесса почки или печени, гнойного менингита, септического эндокардита необходима специализированная помощь •• При сепсисе особенно важно идентифицировать возбудитель и назначить лечение с учётом чувствительности микроорганизма к антибиотикам. Введение препаратов начинают до получения результатов исследования.
Анаэробная инфекция, как правило, бывает следствием криминального аборта. Наиболее частый возбудитель — Clostridium perfringens, размножающийся в некротизированных
