Код мкб пищевод барретта
Рубрика МКБ-10: K22.7
МКБ-10 / K00-K93 КЛАСС XI Болезни органов пищеварения / K20-K31 Болезни пищевода, желудка и двенадцатиперстной кишки / K22 Другие болезни пищевода
Определение и общие сведения[править]
В 1950 г. британский хирург Норман Барретт (Norman Barrett,) сообщил о наличии в нижней части пищевода цилиндрического эпителия рядом с язвами пищевода. Позднее он ввел громоздкий термин «нижняя часть пищевода, выстланная цилиндрическим эпителием». Впервые присутствие цилиндрического эпителия в пищеводе было отмечено ещё в 1904 г., однако заслуга Барретта заключается в том, что он указал на гастроэзофагеальный рефлюкс как ведущую причину эзофагита и ввёл термин «рефлюксный эзофагит». Барретт подчеркнул связь хронической язвы пищевода с цилиндрическим эпителием, похожим на таковой слизистой оболочки желудка. Он полагал, что у пациентов с врождённым коротким пищеводом и внутригрудным расположением желудка хроническая язва возникала в пределах желудочной слизистой оболочки.
Allison и Johnstone в 1953 г. предположили, что появление цилиндрического эпителия с пищеводе представляет приобретённое нарушение, развивающееся как следствие гастроэзофагеального рефлюкса. Более поздние исследования продемонстрировали, что цилиндрические клетки появляются не вследствие миграции из желудка, а возникают при метаплазии субмукозных полипотентных стволовых клеток в пищеводе, которые трансформируются в цилиндрические клетки после выраженного повреждения слизистой оболочки.
Наряду с терминами пищевод Барретта, синдром Барретта, «нижняя часть пищевода, выстланная цилиндрическим эпителием», цилиндрически выстланный пищевод, используются и другие названия данного состояния: как эпителий Барретта, истинный эпителий Барретта, метаплазия Барретта, специализированный цилиндрический эпителий, специализированная интестинальная метаплазия, желудочная интестинальная метаплазия неполного типа, а в европейской литературе также эндобрахиэзофагус.
В настоящее время считают, что пищевод Барретта — изменение эпителия пищевода любой протяжённости, которое может быть выявлено при эндоскопическом обследовании и подтверждено путём обнаружения кишечной или желудочной метаплазии при биопсии из трубчатой части пищевода и не включает кишечную метаплазию кардии.
Настоящее определение пищевода Барретта позволяет выявлять индивидуумов, которым показано эндоскопическое наблюдение и биопсия.
Кишечная метаплазия пищевода — предраковое состояние для аденокарциномы пищевода и пищеводно-желудочного соединения. Подавляющее большинство аденокарцином пищевода сопровождается кишечной метаплазией, и многие аденокарциномы пищеводно-желудочного соединения ассоциированы с пищеводной кишечной метаплазией. Особое внимание уделяют «короткому сегменту» пищевода Барретта — кишечной метаплазии дистальной части пищевода менее 3 см длиной. В последнее время доказано, что физиологические нарушения — изменение пищеводного pH и давления в нижнем пищеводном сфинктере при коротком сегменте пищевода Барретта менее выражены, чем при длинном сегменте, но качественно сходны.
Пражская классификация метаплазии в пищеводе (2004)
Она использует две особенности: длину кругового сегмента метаплазированного эпителия (С) и общую длину (максимальная) (М) метаплазированного эпителия, начинающегося с верхних участков желудочных складок. Например, С3М5 означает, что круговой сегмент длиной 3 см и полная длина 5 см, включая 3 см циркулярного и 2 см подобного языку участка метаплазии. В новой классификации островки метаплазии не учитываются. Поэтому они должны быть описаны отдельно.
Скрининг на пищевод Барретта у пациентов с гастроэзофагеальной рефлюксной болезнью
У пациентов с длительными симптомами ГЭРБ высока вероятность развития пищевода Барретта, поэтому им показано эндоскопическое исследование. Тяжесть симптомов рефлюкса коррелирует с риском развития аденокарциномы пищевода. Специфические критерии для отбора пациентов, подлежащих скринингу на пищевод Барретта, ещё не определены; выявление пациентов с бессимптомным течением пищевода Барретта остаётся сложной проблемой. Из-за наличия таких пациентов количество случаев аденокарцином, ассоциированных с пищеводом Барретта, в реальности может быть большим. Возможность бессимптомного течения пищевода Барретта обусловливает необходимость внимательной оценки дистальной части пищевода при проведении эндоскопического исследования по любым показаниям.
Распространенность пищевода Барретта — 5-15% больных с грыжей пищеводного отверстия диафрагмы (ГПОД). Клиническое значение метаплазии Барретта в том, что она служит предрасполагающим фактором к развитию язв и пептических стриктур пищевода и, самое главное, является промежуточной стадией перехода предопухолевого заболевания в злокачественную опухоль. На сегодняшний день метаплазия Барретта — общепризнанное предраковое заболевание, на его фоне риск развития аденокарциномы нижней трети пищевода возрастает в 30-125 раз. Распространенность аденокарциномы в пищеводе Барретта составляет, по данным ряда авторов, в среднем 10%. В США аденокарцинома на фоне пищевода Барретта характеризуется самыми быстрыми темпами прироста по сравнению с другими злокачественными новообразованиями, и за последние 10 лет частота ее возникновения увеличилась на 100%.
Этиология и патогенез[править]
Клинические проявления[править]
Пищевод Барретта: Диагностика[править]
Для постановки диагноза пищевода Барретта необходимо гистологическое исследование слизистой оболочки пищевода (выявление желудочной или кишечной метаплазии и дисплазии). Следовательно, при обнаружении во время эндоскопического исследования слизистой оболочки, напоминающей желудочную, необходима множественная биопсия.
Если зубчатая линия смещена вверх от желудочно-пищеводного перехода, то у пациента можно предположить наличие пищевода Барретта. Эрозивный эзофагит может визуально напоминать пищевод Барретта, что является ещё одной причиной, обусловливающей необходимость гистологического исследования.
Для улучшения диагностики применяют несколько методов эндоскопического окрашивания. Прижизненное окрашивание проводят с помощью раствора Люголя, толуидинового синего, индигокармина и метиленового синего. Лучшим методом, возможно, является окраска метиленовым синим, которая позволяет диагностировать пищевод Барретта при меньшем количестве биопсий.
Эндоскопия с увеличением улучшает диагностику пищевода Барретта за счёт улучшения изображения деталей слизистой оболочки и выявления наиболее подходящих для биопсии участков. Если эндоскопист подозревает наличие пищевода Барретта, необходимо проведение биопсии для выявления дисплазии. Степень дисплазии определяет интервал между повторными эндоскопиями, а такие патологические находки как узловые или язвенные изменения, требуют отдельной биопсии.
Выявление дисплазии любой степени при биопсии оправдывает повторное выполнение эндоскопического обследования с множесвенной биопсией области дисплазии для исключения аденокарциномы. Одним из признаков, на который следует обращать внимание, является бугристость слизистой оболочки. Этот признак увеличивает риск рака в 2,5 раза. При одинаковой степени узловых изменений слизистой оболочки пациенты с диффузной дисплазией высокой степени имеют риск развития рака в 3,7 раз больше, чем пациенты с фокальной дисплазией высокой степени.
Дифференциальный диагноз[править]
Пищевод Барретта: Лечение[править]
В настоящее время разработана следующая стратегия лечения больных с пищеводом Барретта.
• Устранение гастроэзофагеального рефлюкса.
• Предупреждение смерти от аденокарциномы пищевода.
• Предотвращение прогрессирования дисплазии.
• Лечение дисплазии высокой степени.
Неэффективность медикаментозной терапии, внепищеводные проявления ГЭРБ (Гастроэзофагеальная рефлюксная болезнь) со стороны дыхательных путей или сердечнососудистой системы считают показанием к хирургическому лечению — фундопликации. Относительным показанием к операции может служить и желание пациента, предпочитающего хирургическое вмешательство длительному, а иногда и пожизненному консервативному лечению.
Необходимо отметить, что медикаментозная терапия может нивелировать симптомы рефлюкс-эзофагита у больных с пищеводом Барретта, но она неспособна вызвать регрессию метаплазии или уменьшить риск малигнизации.
Основные принципы эндоскопического наблюдения заключаются в следующем:
• При подозрении на пищевод Барретта и при резко выраженном рефлюкс-эзофагите вначале проводят интенсивную антирефлюксную терапию до достижения эпителизации эрозивноязвенных изменений. После этого берут биоптаты по всей длине замещённого сегмента и из всех визуально изменённых участков слизистой оболочки.
• При отсутствии дисплазии эндоскопическое исследование с биопсией повторяют 2 раза в год. Если признаков дисплазии нет, скрининговое исследование выполняют 1 раз в 3 года.
• При выявлении дисплазии низкой степени показаны продолжение медикаментозного лечения и выполнение эндоскопического исследования с биопсией дважды с 6-месячным интервалом, а затем ежегодно для выявления очага дисплазии высокой степени или рака.
• При выявлении дисплазии высокой степени необходимо повторить взятие биоптатов из 4 точек с интервалом в 1 см для выявления возможного очага аденокарциномы. Целесообразно выполнить эндосонографию с использованием датчика с частотой 20 МГц. Далее следует решить вопрос о малоинвазивном или хирургическом лечении в зависимости от общего статуса больного.
Для лечения пищевода Барретта применяются следующие эндоскопические методики.
• Мультиполярная электрокоагуляция слизистой оболочки.
• Фотодинамическая терапия.
• Лазерная деструкция.
• Коагуляция аргоновой плазмой.
• Эндоскопическая резекция слизистой оболочки.
Следует отметить, что, к сожалению, после эндоскопического лечения вероятность злокачественной трансформации сохраняется, так как никогда нельзя гарантировать удаление или деструкцию абсолютно всех клеток специализированной кишечной метаплазии. Восстановление плоского эпителия происходит поверх железистого эпителия, который может впоследствии малигнизироваться.
Современные подходы к лечению дисплазии высокой степени неоднозначны. Одни авторы рекомендуют радикальное хирургическое лечение — резекцию или экстирпацию пищевода, чтобы радикально избавиться от риска развития аденокарциномы.
По мнению других исследователей, такой подход к лечению больных без очевидных доказательств малигнизации является чрезмерно агрессивным. Кроме того, от выявления дисплазии высокой степени до развития аденокарциномы нередко проходит от 3 до 5 лет, поэтому возможно проведение интенсивного эндоскопического наблюдения каждые 3-6 мес до тех пор, пока действительно не будет обнаружен рак.
В этот период для лечения дисплазии можно использовать малоинвазивные вмешательства, сопровождающиеся глубоким повреждением (фотодинамическая терапия, лазерная деструкция) или полным удалением участка слизистой оболочки в сочетании с интенсивной медикаментозной терапией. Наиболее радикальным эндоскопическим вмешательством на стадии дисплазии высокой степени и даже при раннем раке пищевода, безусловно, является резекция слизистой оболочки с последующим гистологическим исследованием удалённого препарата.
Профилактика[править]
Прочее[править]
Источники (ссылки)[править]
«Эндоскопия желудочно-кишечного тракта [Электронный ресурс] : руководство / Под ред. С.А. Блашенцевой — М. : ГЭОТАР-Медиа, 2009. — (Серия «Библиотека врача-специалиста»).»
«Эндоскопическая хирургия [Электронный ресурс] / Федоров И.В., Сигал Е.И., Славин Л.Е. — М. : ГЭОТАР-Медиа, 2009. — (Серия «Библиотека врача-специалиста»).»
Дополнительная литература (рекомендуемая)[править]
Действующие вещества[править]
Источник
Содержание
- Описание
- Дополнительные факты
- Причины
- Симптомы
- Диагностика
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Другие названия и синонимы
кольцо Шацкого.
Названия
Название: Синдром Барретта.
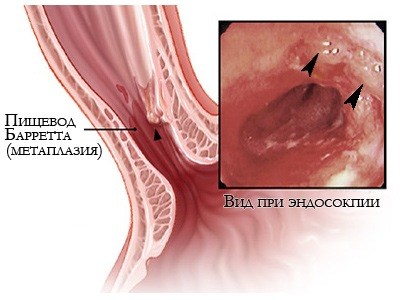
Метаплазия слизистой при пищеводе Барретта
Описание
Синдром Барретта. Патология пищевода, характеризующаяся желудочной метаплазией эпителия, обусловленная хроническим гастроэзофагеальным рефлюксом и воздействием соляной кислоты на слизистую оболочку. Является предраковым состоянием. Клинически проявляется отрыжкой, изжогой, болью за грудиной и признаками рефлюкс-эзофагита. Золотым стандартом диагностики считают эзофагогастроскопию с биопсией, дополнительно назначают хромоскопию, манометрию и рН-метрию пищевода, контрастное рентгенологическое исследование (эзофагографию). Лечение консервативное (антисекреторные и антацидные препараты, прокинетики), при осложненном течении — хирургическое.
Дополнительные факты
Синдром Барретта, также известный под названием пищевод Барретта – тяжелое заболевание, возникающее вследствие длительного регулярного воздействия кислого желудочного сока на проксимальные отделы пищевода при гастроэзофагеальной рефлюксной болезни. Основная опасность данной патологии связана с частым развитием аденокарциномы пищевода на фоне метаплазии эзофагеального эпителия. Впервые метапластический эпителий пищевода был описан Барретом еще в 1950 году, однако рассматривался автором как вариант нормы (смещение желудка в грудную полость при врожденном укорочении пищевода). Семь лет исследований в гастроэнтерологии понадобились Барретту для установления того факта, что метаплазированный эпителий, содержащий бокаловидные клетки, является патологическим предраковым состоянием.
На сегодняшний день известно, что пищевод Барретта развивается, по разным данным, у 1-80% пациентов с ГЭРБ, причем заболеваемость имеет прямую зависимость от возраста и длительности рефлюксного анамнеза. Чаще всего заболевание возникает в возрасте от 45 до 65 лет, мужчины болеют в два-пять раз чаще женщин; при малигнизации пищевода Барретта соотношение мужчин и женщин 9:1.

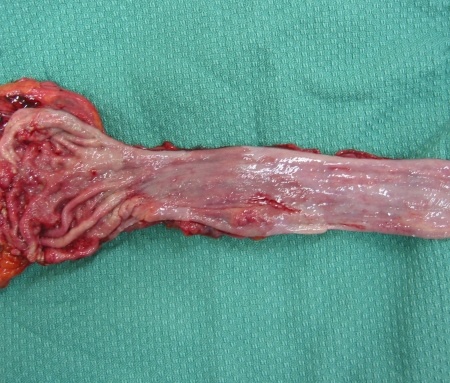
Пищевод Барретта (макропрепарат)
Причины
Главным этиологическим фактором синдрома Барретта является ГЭРБ. При этом заболевании происходит постоянный заброс кислого желудочного содержимого в нижние отделы пищевода, что в результате приводит к повреждению эзофагеального эпителия и его метаплазии. При этом в пищеводе могут выявлять кишечные, фундальные и кардиальные железы. Наиболее вероятно перерождение клеток слизистой оболочки у пациентов с релаксацией кардиального сфинктера, повышенной кислотностью желудочного сока, угнетением секреции фактора роста эпидермиса, сбоями пролиферации эпителия. Рак пищевода у пациентов с синдромом Барретта встречается практически в 100 раз чаще, чем в общей популяции. Субстратом для образования раковых клеток является метаплазия эпителия высокой степени – для ее формирования требуется около четырех лет, а для перерождения метаплазированных клеток в раковые обычно достаточно 6-20 месяцев.
Чаще всего к возникновению пищевода Барретта у пациентов с ГЭРБ приводит ухудшение условий проживания, курение и употребление алкоголя в любых количествах, прием некоторых медикаментов на фоне рефлюкс-эзофагита. К факторам риска относят мужской пол, рефлюксный анамнез более 5 лет, возраст старше 50 лет, неоднократные рецидивы рефлюкс-эзофагита в течение года. При попадании в пищевод панкреатических ферментов и желчи заболевание протекает тяжелее, а метаплазия прогрессирует быстрее. На начальных этапах синдрома Барретта миграция цилиндрического желудочного эпителия в пищевод является защитной реакцией, т. Такая слизистая меньше подвержена агрессивному воздействию кислой среды.
В норме цилиндрический эпителий может мигрировать за пределы Z-линии (граница между пищеводом и желудком) в рамках 2 см, а вот обнаружение метаплазии проксимальнее 2,5 см от кардиального сфинктера после нескольких биопсий позволяет констатировать наличие у пациента синдрома Барретта.
Симптомы
Сложность диагностики синдрома Барретта заключается в том, что его клинические признаки полностью обусловлены гастроэзофагеальной рефлюксной болезнью, а выявить заболевание возможно только после биопсии эпителия. Наиболее частой жалобой (ее предъявляют три четверти пациентов) является изжога, возникающая из-за длительного воздействия кислой среды желудка на слизистую оболочку пищевода. Изжога чаще беспокоит после еды, физических нагрузок, наклонов туловища. Схожий патогенез имеет и возникновение отрыжки кислотой, желчью или воздухом. Регургитация пищевых масс из желудка в ротовую полость развивается из-за выраженной релаксации кардиального сфинктера, который не способен больше удерживать содержимое в полости желудка.
Изжога. Изжога в груди. Отрыжка. Рвота.
Диагностика
При появлении первых признаков ГЭРБ необходимо обратиться к гастроэнтерологу. Золотым стандартом диагностики рефлюкс-эзофагита является эзофагогастроскопия с эндоскопической биопсией очагов измененного эпителия. Во время эзофагоскопии метаплазированные участки слизистой оболочки визуализируются в виде языков гиперемии, распространяющихся от Z-линии в проксимальном направлении более чем на 2,5 сантиметра. Для точной диагностики необходимо осуществить биопсию из четырех патологических участков, провести хромоскопию пищевода и желудка. Для дифференциации патологии и выявления осложнений также выполняют рентгенографию пищевода, гастрокардиомониторинг, импедансометрию ЖКТ, эзофагеальную манометрию, внутрипищеводную рН-метрию. Анализ кала на скрытую кровь позволяет выявить внутреннее кровотечение из верхних отделов пищеварительной трубки.
Морфологическое исследование биоптатов при синдроме Барретта обычно выявляет элементы желудочного эпителия в слизистой оболочке пищевода (цилиндрические эпителиальные клетки, фундальные, кардиальные и кишечные железы). Учитывая наследственную предрасположенность к синдрому Барретта и аденокарциноме пищевода, рекомендуется исследование уровня маркеров дисплазии пищевода в крови.
Отсутствие признаков метаплазии эпителия в биоптатах не позволяет исключить синдром Барретта у пациента. Довольно часто биопсия пораженных участков слизистой оболочки затруднена усиленной перистальтикой пищевода, рефлюксом желудочного содержимого, мелкоочаговым и рассеянным расположением патологических зон. Таким пациентам рекомендуют проводить динамические консультации эндоскописта с повторными биопсиями пищевода.
Лечение
На сегодняшний день оптимальные методы лечения синдрома Барретта, позволяющие добиться полного регресса клинических проявлений и гистологических изменений, находятся в стадии разработки.
Терапевтическая тактика при синдроме Барретта зависит от стадии заболевания и выраженности симптомов. При легкой и умеренной метаплазии эпителия лечение заключается в ликвидации клинических проявлений гастроэзофагеального рефлюкса, восстановлении нормального эпителиального покрова пищевода, предупреждении злокачественного перерождения.
Для лечения ГЭРБ используют немедикаментозные средства и лекарственные препараты. К немедикаментозным методам воздействия относят нормализацию режима дня и питания, лечение ожирения, сон в полусидячем положении, отказ от вредных привычек, тугих ремней, избыточных физических нагрузок.
Медикаментозная терапия включает антисекреторные препараты (блокаторы протонной помпы, при их непереносимости – блокаторы Н2-гистаминовых рецепторов); антациды; прокинетики (метоклопрамид, домперидон). Наибольший эффект медикаментозного лечения достигается при комбинации трех этих групп препаратов. Если отмечается заброс желчи в пищевод, назначают урсодезоксихолевую кислоту. При наличии жалоб на чувство распирания и переполнения желудка после еды применяются ферментные препараты, не содержащие в своем составе желчные кислоты.
Исследования в области гастроэнтерологии показывают, что у пациентов, длительно получавших антисекреторные и антацидные препараты до выявления данного заболевания, сегмент пищевода Барретта значительно короче, а уровень метаплазии достоверно ниже, чем у больных, не использовавших указанные медикаменты.
Показаниями к оперативному лечению синдрома Барретта считают стриктуры пищевода, высокую степень метаплазии, резистентную к терапии язву пищевода, кровотечения из пищевода, высокий риск малигнизации. Для разрушения метаплазированного эпителия применяются эндоскопические методики: фотодинамическая, лазерная, плазменная аргонная терапия; электрокоагуляция и криодеструкция; эндоскопическая резекция слизистой оболочки пищевода.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
