Код мкб пароксизм фибрилляции предсердий
23 января 20192025,7 тыс.
Пароксизмальная мерцательная аритмия — что это такое? Патология с характерными нарушениями согласования сократительных движений мышечного волокна миокарда. Достаточно распространена, но как самостоятельное явление диагностируется редко, в основном выступая косвенным признаком болезней сердца, сосудистой и дыхательной систем.
Пароксизмальная мерцательная аритмия выражается в периодических сбоях в работе синусового узла, при которых миоциты предсердий колеблются в хаотичном порядке (частота доходит до 400 сокр./мин). То есть из 4 сердечных камер свои функции продолжают выполнять только желудочки, что отрицательно сказывается на работе всей системы кровотока.
Причины появления пароксизмальной формы
Пароксизмальная мерцательная аритмия (ПМА) — код по МКБ 10:
- I00-I99 класс IX (болезни системы кровообращения),
- I30-I52 (другие заболевания сердца),
- I48 (фибрилляция и трепетание предсердий).
Основная причина ПМА одна — это болезни сердца и сосудов:
- ишемия сердца;
- гипертония;
- все формы сердечной недостаточности;
- миокардиты, эндокардиты, перикардиты и прочие нарушения работы сердца, спровоцированные воспалением;
- приобретенный и врожденный порок сердца (при расширении камер);
- генетические кардиомиопатии (гипертрофическая и дилатационные).
Предрасполагающие факторы
К сторонним провоцирующим факторам относятся:
- злоупотребление табаком и алкоголем, стимулирующими наркотиками;
- нарушения электролитного баланса с магние-калиевым дефицитом;
- структурные патологии органов и тканей дыхательной системы.
- инфекционная инвазия в острой форме;
- послеоперационные состояния;
- патологии эндокринной системы;
- терапия адреномиметиками, сердечными гликозидами;
- хронические стрессы.
Пароксизм мерцательной аритмии, проявившийся при неустановленных причинах, называется идиопатическим.
Формы и виды пароксизмальной мерцательной аритмии
Пароксизмальная форма мерцательной аритмии — нарушение работы сердечной мышцы, длящееся максимум неделю. Если измененное состояние длится дольше, кардиологи диагностируют хроническую форму.
В зависимости от частоты сокращений предсердий
- Типичное мерцание при частоте более 300 сокр./мин.
- Показательное трепетание при частоте не выше 200 сокр./мин.
От частоты сокращения желудочков
Независимо от того, насколько правильно работают предсердия, к желудочкам доходит не каждый проводящий импульс. По частоте сокращения желудочков ПМА можно классифицировать на:
- брадисистолическую форму: частота менее 60 сокр./мин;
- тахисистолическую: частота более 90 сокр/мин;
- нормосистолическую или промежуточную, с вариативной частотой.
По локализации
Относительно локализации очагов повышенного формирования импульса различается 3 типа пароксизма при мерцательной аритмии:
- аритмия предсердий — импульсы формируются в предсердном узле;
- аритмия желудочков — импульсы зарождаются в проводящей системе желудочков;
- смешанная аритмия — с несколькими патологическими очагами.
По клиническому течению
Самая распространенная — промежуточная форма нарушений ритма. Повторяющиеся ПМА приступы расцениваются как рецидивирующая аритмия.
Симптомы и проявления болезни
Тяжесть симптоматики напрямую зависима от частоты желудочковых сокращений. Незначительные отклонения от нормы (90-100 сокр./мин) не проявляются наглядно.
Тахисистолическая форма, диагностируемая чаще всего, имеет следующие признаки:
- чувство «замирания» сердца, ощутимые перебои;
- частое сердцебиение;
- неравномерный пульс;
- одышка в состоянии покоя, усиливающаяся при физических нагрузках;
- поверхностное дыхание, задержка вдоха при горизонтальном положении, головокружение;
- боли за грудиной;
- обморочные состояния, мышечная атония;
- испарина, гипергидроз;
- панические атаки.
Критическое снижение частоты сокращений приводит к гипоксии и ухудшению мозгового кровоснабжения. Больной получает обморок, иногда он сопровождается остановкой дыхания. Это неотложное состояние, требующее срочных реанимационных мероприятий.
Методы диагностики
С целью уточнения предварительного диагноза кардиолог выслушивает сердечные ритмы. Констатируется аритмия, кроме случаев, когда трепетание приходится на каждое 2, 3 или 4 сокращение.
В такой ситуации признают правильную форму МА и назначают пациенту ЭКГ. Кардиограмма — метод выбора при диагностике патологичных изменений ритма.
Как дополнительный диагностический метод применяют УЗИ сердца с ЭХО-КГ. Дифференциально важные параметры: размер предсердий, степень износа клапанов. От полученных результатов зависит выбор тактики лечения.
Основы лечения болезни
Мерцательная пароксизмальная аритмия, лечение которой возможно только в условиях стационара, опасна изменчивой картиной течения. Выбор методик основывается на сроке давности приступа:
- если он был менее 2 суток назад, то стараются восстановить ритм (синусовый);
- если прошло более 2 суток, то увеличивается риск эмболии, вызванной восстановлением ритма.
Как вспомогательное средство используют «Варфарин», обладающий свойствами антикоагулянта. Разжижение крови должно воспрепятствовать появлению тромбирующих сосуды сгустков. Восстановление ритма начинают не ранее, чем через 3 недели.
Для контроля состояния пациента применяют чрезпищеводное УЗИ, в ходе которого устанавливают факт наличия/отсутствия сгустков в предсердии. Больные с отрицательным результатом переводятся на интенсивный цикл лечения без ожидания предписанных 3 недель. При таком подходе риск эмболии минимизирован.
Медикаментозное лечение
Фармацевтика предлагает несколько основных средств для купирования приступов ПМА:
- на основе новокаина — снижает давление;
- на основе дигоксинов — с целью контроля частоты сокращений;
- «Кордарон», «Пропаном» — для приема в домашних условиях.
Препараты для внутривенных инъекций вводятся только под контролем врача. Неотложные мероприятия при пароксизме мерцательной аритмии купируют приступ с вероятностью в 95%.
Электроимпульсная терапия
Если медикаментозное лечение не принесло положительных результатов, то больной направляется на курс терапии с использованием электрического разряда.
Электроимпульсная терапия назначается также при наличии осложнений, ставших последствиями приступов пароксизма.
Что это дает пациенту? Происходит перезапуск проводящей системы, ритм стабилизируется благодаря возбуждению синусового узла.
Хирургическое лечение
При рецидивирующей мерцательной аритмии пациент направляется на хирургическую операцию. Используют лазер, прижигая патологический очаг возбуждения в миокарде.
Для выполнения процедуры при помощи нескольких катетеров делается артериальный прокол. Результативность операции по методу радиочастотной абляции (РЧА) составляет около 85%. Если первая операция не была успешной — процедуру проводят повторно.
Первая помощь при пароксизме мерцательной аритмии
Пароксизм мерцательной аритмии — неотложная помощь при мерцании предсердий:
- внутривенное введение «Аймалина» и/или «Новокаинамида», «Ритмилена». Противопоказания — нарушения гемодинамики, отек легких, резкое снижение АД;
- если введение вышеуказанных препаратов невозможно, прибегают к электроимпульсному воздействию;
- снижают частоту желудочкового ритма средствами на основе дигоксина или используют «Изоптин», «Верапамил», «Финотипин». Противопоказания — артериальная гипотония.
Догоспитальный этап не предполагает купирования длительных приступов пароксизма, больной госпитализируется. При невысокой частоте желудочковых сокращений тактика неотложной помощи должна быть активной, с назначением пероральных препаратов «Пропранолол» и/или «Хинидин».
Пароксизм мерцательной аритмии — неотложная помощь трепетании предсердий:
- Гемодинамика при трепетании практически неизменна в сравнении с нарушениями при мерцании. Пациент может вовсе не ощущать симптомов аритмии. Экстренная помощь не предусмотрена и переходят к плановому лечению;
- Если гемодинамические нарушения все же проявились, что выражается в тупой боли в грудине, используют препараты, снижающие частоту ритма, например, «Верапамил» или «Пропранолол». Противопоказания — артериальная гипертония и острая сердечная недостаточность;
- В 10% случаев купировать трепетание предсердий можно только при помощи электроимпульсного воздействия.
Возможные осложнения
Пароксизмальная мерцательная аритмия, неотложная помощь при которой была проигнорирована или оказана не в полной мере, приводит к изменениям интенсивности кровотока. Что, в свою очередь, становится причиной эмболии в полости предсердий. Кроме того, отказ от врачебной помощи спровоцирует:
- отек легких на фоне острой сердечной недостаточности. Усугубляет нарушения ритма;
- гипоксический шок с характерным снижением давления и нарушениями транспортировки кислорода к внутренним органам. Развивается как следствие критически высокой (более 150 сокр./мин) или критически низкой (меньше 40 сокр./мин) частоты желудочкового трепетания;
- остановку сердца;
- обморок;
- патологическое изменение коронарного кровотока, с риском возникновения стенокардии и развития инфаркта.
Пароксизм мерцательной аритмии: что это такое — тромбоэмболические осложнения?
Опасность тромбоэмболии становится серьезней, если с момента приступа прошло более двух суток.
За это время в предсердии образуются сгустки внушительного размера. Тромбы попадают в головной мозг, конечности и сердце, что приводит к инфаркту, инсульту или гангрене.
Прогноз и профилактика болезни
Прогноз жизни при этой болезни достаточно благоприятен. Важнее всего контролировать частоту сокращений, поддерживая ее в рамках возрастной нормы. Не менее действенна и профилактика тромбоэмболии.
Купирование частых приступов требует профилактики образования тромбов посредством приема «Варфарина», являющегося дополнением к антиаритмическому лечению и антагонистом витамина К.
Контрольный анализ крови сдается пациентом раз в месяц, показателем успешности терапии выступает МНО (международное нормализованное отношение), поддерживаемое на уровне 2,5-3,5.
Рекомендуемые профилактические мероприятия:
- Лечение патологий, приведших к аритмии.
- Восполнение дефицита магния и калия.
- При патологии нервной системы, на фоне которой развивается пароксизмальная мерцательная аритмия:
- физическая нагрузка снижается до минимума, назначается диета, лечение запоров и ожирения, подавляется активность блуждающего нерва (вагусный тип вовлечения нервной системы);
- предупреждается эмоциональное напряжение, назначаются успокоительные, увеличивается продолжительность отдыха, вводятся ограничения на употребление кофеиносодержащих напитков, табака, полезны щадящие занятия ЛФК (гиперадренэргический тип вовлечения нервной системы).
Полезное видео
Чем чревато несвоевременное начало лечения мерцательной аритмии и более подробная информация об этом заболевании – все это есть в следующем видеосюжете:
Приступы мерцательной аритмии случаются практически у всех. Первое, что должен сделать пострадавший — обратиться за неотложной медицинской помощью, вне зависимости от силы и проявлений пароксизма. Критически важно восстановить синусовый ритм в первые 2 суток после приступа, это поможет предупредить развитие эмболии.
Источник
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Описание
- Диагностика
- Симптомы
- Возможные осложнения
- Лечение
- Список литературы
- Синонимы диагноза
- Основные медицинские услуги
- Клиники для лечения
Названия
I48 Фибрилляция и трепетание предсердий.

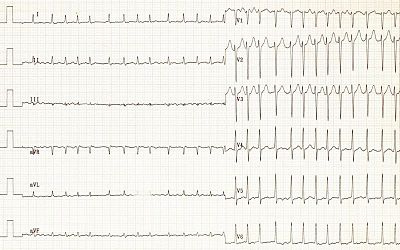
Фибрилляция (мерцание) предсердий (ЭКГ)
Описание
Предсердная фибрилляция — быстрые хаотические сокращения предсердий. Чаще возникает у мужчин старше 60 лет. Факторы риска — курение, жирная пища, злоупотребление алкоголем, недостаток физической нагрузки и лишний вес. Генетика значения не имеет.
Во время приступа предсердной фибрилляции предсердия слабо сокращаются с частотой примерно 300-500 раз в минуту. Только часть импульсов, вызывающих это частое сердцебиение, проходит через сердце к желудочкам, которые также сокращаются быстрее нормы, примерно 160 раз в минуту. Поскольку предсердия и желудочки сокращаются в разном ритме, работа сердца становится неровной, а это снижает количество прокачиваемой крови.
Диагностика
Предсердная фибрилляция может начаться без очевидных причин, особенно у пожилых людей, но обычно это происходит при увеличении предсердий из-за болезней сердечных клапанов, ишемической болезни сердца и высокого артериального давления. Факторы риска большинства этих заболеваний — курение, недостаток физической нагрузки, жирная пища и лишний вес. Предсердная фибрилляция часто наблюдается у людей с гиперактивностью щитовидной железы или низким уровнем калия в крови. Кроме того, в группу риска входят алкоголики и люди, страдающие остановками дыхания во сне.
Симптомы
Предсердная фибрилляция не всегда сопровождается симптомами, но если они появляются, то внезапно. Следующие ощущения могут быть периодическими или постоянными:
• учащенное и неровное сердцебиение;
• головокружение;
• одышка;
• боль в груди.
Возможные осложнения
Самыми тяжелыми осложнениями предсердной фибрилляции являются инсульт и сердечная недостаточность, и риск возрастает с возрастом. Поскольку во время предсердной фибрилляции не происходит полного опорожнения предсердий, в них застаивается кровь, а это может привести к ее свертыванию. Если часть сгустка разрушится и попадет в кровеносный сосуд, он может закупорить артерию в любой части тела. Инсульт происходит, когда мозговую артерию закупоривает тромб.
Лечение
При развитии предсердной фибрилляции следует обратиться к врачу. Врач может диагностировать предсердную фибрилляцию по неровному и учащенному пульсу. Для подтверждения диагноза делают ЭКГ, а также анализы крови для выявления основной причины, например гипертиреоидизма. После диагностики и лечения основной причины (например гипертиреоидизма или гипертонии) проходят и симптомы аритмии. При ранней диагностике предсердной фибрилляции ее успешно прекращают с помощью дефибрилляции. Предсердную фибрилляцию обычно лечат антиаритмическими лекарствами, такими как бета-адреноблокаторы или лекарства на основе дигиталиса. Эти лекарства замедляют прохождение импульсов из предсердий в желудочки, давая им достаточно времени для заполнения кровью перед сокращением. Затем назначают антиаритмические препараты для восстановления нормального сердечного ритма. Пациенту также выпишут антикоагулянт варфарин, который снижает риск формирования тромбов и, следовательно, вероятность инсульта.
Список литературы
• !— Generated by XStandard version 2,0,0,0 on 2010-12-17T12:08:07 —.
Полный медицинский справочник/Пер. С англ. Е. Махияновой и И. Древаль. — М. : АСТ, Астрель, 2006. — 1104 с.
Синонимы диагноза
• Постоянная форма мерцательной тахиаритмии.
• Купирование частого ритма желудочков при мерцании или трепетании предсердий.
• Мерцание предсердий.
• Пароксизм мерцания и трепетания предсердий.
• Пароксизм мерцания предсердий.
• Пароксизмальное мерцание предсердий.
• Предсердная экстрасистолия.
• Тахиаритмическая форма мерцания предсердий.
• Тахисистолическая форма мерцания предсердий.
• Трепетание предсердий.
• Угрожающая жизни фибрилляции желудочков сердца.
• Фибрилляция предсердий.
• Хроническое мерцание предсердий.
• Наджелудочковая аритмия.
• Пароксизмальная форма мерцания и трепетания предсердий.
• Пароксизмальное мерцание и трепетание предсердий.
• Предсердные экстрасистолы.
Основные медуслуги по стандартам лечения | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
Рубрика МКБ-10: I48.9
МКБ-10 / I00-I99 КЛАСС IX Болезни системы кровообращения / I30-I52 Другие болезни сердца / I48 Фибрилляция и трепетание предсердий
Определение и общие сведения[править]
Фибрилляция предсердий
Синонимы: мерцательная аритмия
Фибрилляция предсердий (ФП) — нарушение ритма сердца, характеризующееся нерегулярным сокращением групп кардиомиоцитов предсердий с частотой 600-700 в минуту и приводящее к отсутствию координированной систолы предсердий. Существует связь фибрилляции предсердий с повышением давления в предсердиях (особенно в левом) и их дилатацией.
Риск развития фибрилляции предсердий у взрослых с каждым десятилетием увеличивается примерно в 2 раза. По данным Фремингемского исследования, распространённость фибрилляции предсердий в возрасте 55-64 года составляет 2-3 на 1000 населения, в возрасте 85-94 года — 35 на 1000 населения, с небольшим преобладанием среди мужского населения.
Этиология и патогенез[править]
Самые частые причины мерцательной аритмии — ревматические пороки сердца, артериальная гипертония, ИБС и тиреотоксикоз. Кроме того, она может наблюдаться при инфаркте миокарда, ХОЗЛ, ТЭЛА, гипокалиемии, перикардите, дефектах межпредсердной перегородки, сердечной недостаточности, алкоголизме. Иногда причину ее установить не удается (идиопатическая мерцательная аритмия). Во всех случаях необходимо проверить электролиты крови и функцию щитовидной железы (у пожилых мерцательная аритмия может быть единственным проявлением тиреотоксикоза). В зависимости от предполагаемой причины проводят дополнительные исследования: измеряют активность сердечных изоферментов (инфаркт миокарда), исследуют газы артериальной крови (гипоксемия), проводят вентиляционно-перфузионную сцинтиграфию (ТЭЛА), ЭхоКГ (органические поражения сердца) и нагрузочные пробы (ИБС). ЭКГ — см. гл. 5, п. II.Б.2.
А. Отдельные формы мерцательной аритмии:
1. брадисистолическая форма: низкая ЧСС нередко обусловлена синдромом слабости синусового узла; после успешной кардиоверсии может развиться синоатриальная или АВ-блокада высокой степени. Перед кардиоверсией таким больным устанавливают зонд-электрод для временной эндокардиальной ЭКС;
2. мерцательная аритмия с правильным ритмом желудочков: часто служит проявлением гликозидной интоксикации, на фоне которой возникает полная АВ-блокада с замещающим АВ-узловым ритмом. Электрическая кардиоверсия противопоказана;
3. мерцательная аритмия с широкими комплексами QRS: причина появления широких комплексов QRS — либо блокада ножки пучка Гиса, либо синдром WPW.
Клинические проявления[править]
Фибрилляция и трепетание предсердий неуточненное: Диагностика[править]
Дифференциальный диагноз[править]
Фибрилляция и трепетание предсердий неуточненное: Лечение[править]
1. В отсутствие жалоб или их слабой выраженности, особенно при нормальной функции левого желудочка, проводят амбулаторное лечение:
а. при ЧСС > 100 мин–1: прием блокаторов АВ-проведения и варфарина (поддерживать МНО на уровне 2,0—3,0) в течение 3 нед, затем — госпитализация для плановой электрической или медикаментозной кардиоверсии (см. гл. 6, п. IV.Б.3.в);
б. при ЧСС < 100 мин–1: варфарин в течение 3 нед (поддерживать МНО на уровне 2,0—3,0), затем — госпитализация для плановой электрической или медикаментозной кардиоверсии;
в. при кратковременных, хорошо переносимых пароксизмах бывает достаточно покоя и седативной терапии.
2. Выраженные жалобы, нарушения гемодинамики, сопутствующая дисфункция левого желудочка требуют госпитализации. Тактика следующая:
а. длительность пароксизма < 2 сут: снижение ЧСС и кардиоверсия;
б. длительность пароксизма > 2 сут: снижение ЧСС, назначение антикоагулянтов (см. гл. 6, п. IV.Б.3.в), выписка, через 3 нед — повторная госпитализация для плановой электрической или медикаментозной кардиоверсии.
3. Восстановление синусового ритма
а. Снижение ЧСС. Проводят непрерывный мониторинг ЭКГ. Назначают дигоксин, бета-адреноблокаторы, верапамил или дилтиазем, добиваясь снижения ЧСС до 60—90 мин–1. Бета-адреноблокаторы и антагонисты кальция имеют следующие преимущества перед дигоксином: 1) снижают ЧСС при в/в введении быстрее (через 15—30 мин; дигоксин — через несколько часов); 2) на фоне терапии дигоксином проводить кардиоверсию опаснее; 3) бета-адреноблокаторы и антагонисты кальция позволяют добиться более устойчивого снижения ЧСС, что особенно заметно при физических и эмоциональных нагрузках. Кроме того, для снижения ЧСС дигоксин иногда приходится назначать в больших дозах. Если монотерапия неэффективна, добавляют другой блокатор АВ-проведения или антиаритмическое средство класса Ic. После восстановления ритма возможна АВ-блокада и выраженная синусовая брадикардия.
б. Антикоагулянты
1) Если пароксизм длится < 2 сут: кардиоверсия без предварительной антикоагулянтной терапии.
2) Если пароксизм длится > 2 сут: варфарин по крайней мере в течение 3 нед (поддерживать МНО на уровне 2,0—3,0) до и после плановой электрической или медикаментозной кардиоверсии. Антикоагулянтная терапия уменьшает риск тромбоэмболий. Есть сообщение о нецелесообразности столь длительного приема антикоагулянтов, если при чреспищеводной ЭхоКГ тромбоза предсердий не обнаружено (N. Engl. J. Med. 1993; 328:750).
в. Плановая кардиоверсия проводится в условиях стационара. Чем длительнее пароксизм, тем ниже вероятность восстановления синусового ритма. Насколько существенны размеры левого предсердия, неясно: некоторые считают, что шансы на успех кардиоверсии снижаются уже при переднезаднем размере, равном 45—50 мм.
1) Для медикаментозной кардиоверсии наиболее эффективны препараты классов Ia и Ic. Если с помощью препаратов класса Ia синусовый ритм восстановить не удалось, то в половине случаев это удается сделать с помощью пропафенона, соталола или амиодарона (J. Am. Coll. Cardiol. 1990; 15:698). Вероятность успеха:
а) длительность пароксизма < 2 сут: средства классов Ia и Ic эффективны в 70—90% случаев, эффективность амиодарона не установлена;
б) длительность пароксизма > 2 сут: средства всех групп эффективны в 20—30% случаев.
2) Электрическая кардиоверсия. Начинают с разряда 100 Дж, энергия второго разряда — 200 Дж, третьего — 360 Дж. К электрической кардиоверсии обычно прибегают лишь после безуспешных попыток медикаментозного восстановления ритма. В то же время, если устранена причина мерцательной аритмии (гипокалиемия, тиреотоксикоз, ТЭЛА, перикардит и т. п.), можно сразу начать с электрической кардиоверсии. Если разрядами 100—200—360 Дж синусовый ритм восстановить не удалось, вводят прокаинамид, 500—750 мг в/в (скорость инфузии — не выше 30—50 мг/мин), затем повторяют разряд 360 Дж. При неэффективности перечисленных мер прибегают к внутрисердечной кардиоверсии (Circulation 1992; 86:1415).
4. После восстановления синусового ритма: продолжать прием препаратов классов Ia или Ic, блокаторов АВ-проведения и варфарина. Через 3 нед после восстановления ритма варфарин отменяют. Считается, что за это время сократимость предсердия полностью восстанавливается. Даже несмотря на постоянный прием средств классов Ia, Ic или амиодарона, лишь у 50% больных сохраняется синусовый ритм через год после успешной кардиоверсии.
5. Если синусовый ритм восстановить не удалось. Варианты лечения:
а. постоянный прием блокаторов АВ-проведения. Назначают дилтиазем, верапамил или бета-адреноблокаторы (в виде монотерапии) либо дилтиазем в сочетании с дигоксином. Эти средства позволяют добиться более устойчивого снижения ЧСС, чем монотерапия дигоксином (особенно при нагрузке);
б. деструкция пучка Гиса, затем — постоянная ЭКС в режиме VVIR;
в. операции на миокарде предсердий (в практику еще не внедрены).
6. Предупреждение пароксизмов
а. Первый пароксизм мерцательной аритмии. Если устранена причина аритмии, если пароксизм не сопровождался сердечной недостаточностью, стенокардией, артериальной гипотонией и ЧСС во время пароксизма была не слишком высокой, то профилактического лечения не требуется. В остальных случаях назначают блокаторы АВ-проведения и препараты класса Ia либо проводят монотерапию препаратом класса Ic.
б. Мерцательная аритмия в анамнезе. Если пароксизмы возникают редко и синусовый ритм восстанавливается самостоятельно, то постоянного лечения не требуется. Если же пароксизмы сопровождаются нарушениями гемодинамики или протекают с очень высокой ЧСС, то назначают блокаторы АВ-проведения.
в. Пароксизмы возникают часто либо вызывают тяжелые нарушения гемодинамики. Назначают блокаторы АВ-проведения, препараты классов Ia или Ic и варфарин (поддерживать МНО на уровне 2,0—3,0, а у больных с протезированными клапанами — на уровне 3,0—4,5). Больным моложе 60 лет с идиопатической мерцательной аритмией (без органического поражения сердца и артериальной гипертонии) в качестве первичной профилактики тромбоэмболий достаточно назначить аспирин (испытание SPAF, см. гл. 19, п. VIII.А.4).
Профилактика[править]
Прочее[править]
Трепетание предсердий
Трепетание предсердий (предсердная тахисиситолия) — патологически ускоренная ритмическая деятельность предсердий с частотой 180-400 в мин со значительным превышением частоты сокращения предсердий над частотой желудочков.
Любую тахикардию с узкими комплексами QRS и ЧСС около 150 уд/мин поначалу рассматривают как трепетание предсердий. Массаж каротидного синуса ведет к постепенному угнетению АВ-проведения; на этом фоне становятся видны волны трепетания предсердий. При синусовой тахикардии этот прием на короткое время снижает ЧСС, а при реципрокной наджелудочковой тахикардии он либо приводит к восстановлению синусового ритма, либо не вызывает изменений. Независимо от способа восстановления синусового ритма (электрическая или медикаментозная кардиоверсия, сверхчастая ЭКС) антикоагулянты не назначают. Снизить ЧСС обычно не удается, поэтому от медикаментозного лечения быстро переходят к кардиоверсии. Если предсердные импульсы проводятся на желудочки реже чем 2:1, то это может свидетельствовать о синдроме слабости синусового узла (см. гл. 6, п. IX). В подобных случаях после успешной кардиоверсии может развиться синоатриальная или АВ-блокада высокой степени; перед кардиоверсией таким больным устанавливают зонд-электрод для временной эндокардиальной ЭКС. ЭКГ — см. гл. 5, п. II.Б.3.
1. Восстановление синусового ритма:
а. кардиоверсия разрядом 50 Дж, затем (если аритмия сохраняется) — 100, 200, 360 Дж;
б. сверхчастая предсердная ЭКС, особенно если кардиоверсия противопоказана (из-за гликозидной интоксикации);
в. медикаментозное лечение само по себе восстанавливает синусовый ритм редко. Для повышения эффективности кардиоверсии и сверхчастой предсердной ЭКС, а также для поддержания синусового ритма, назначают блокаторы АВ-проведения (дигоксин, бета-адреноблокаторы, верапамил, дилтиазем) в сочетании с препаратами классов Ia, Ic или III. По мере снижения частоты предсердий АВ-проведение может улучшиться: необходимо следить за тем, чтобы не увеличилась частота желудочковых сокращений (из-за АВ-проведения 1:1).
2. Предупреждение пароксизмов:
а. препараты классов Ia, Ic или III;
б. при неэффективности медикаментозной профилактики — имплантация устройств для сверхчастой ЭКС, катетерная деструкция проводящих путей в предсердиях или разрушение АВ-узла с последующей постоянной желудочковой ЭКС;
в. оперативное лечение находится в стадии изучения.
Источники (ссылки)[править]
Кардиология [Электронный ресурс] : клинические рекомендации / Аничков Д.А., Галявич А.С., Демичев С.В. и др. Под ред. Ю.Н. Беленкова, Р.Г. Оганова. — 2-е изд., испр. и доп. — М. : ГЭОТАР-Медиа, 2009.
Дополнительная литература (рекомендуемая)[править]
Действующие вещества[править]
- Амиодарон
- Апиксабан
- Атенолол
- Варфарин
- Верапамил
- Дабигатрана этексилат
- Дигоксин
- Диэтиламинопропионилэтоксикарбониламинофенотиазин
- Дронедарон
- Клопидогрел
- Ланатозид Ц
- Метопролол
- Пиндолол
- Прокаинамид
- Ривароксабан
- Уабаин
- Эдоксабан
- Эсмолол
Источник
