Код мкб острый лимфаденит подчелюстной
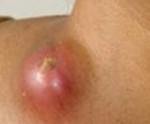
Подчелюстной лимфаденит – распространенная патология, встречающаяся как у взрослых, так и у детей. Болезнь чревата серьезными осложнениями и требует своевременного и адекватного лечения. В некоторых случаях симптоматика недуга выражена слабо, и больные не спешат обращаться к врачу.
Что такое подчелюстной лимфаденит?
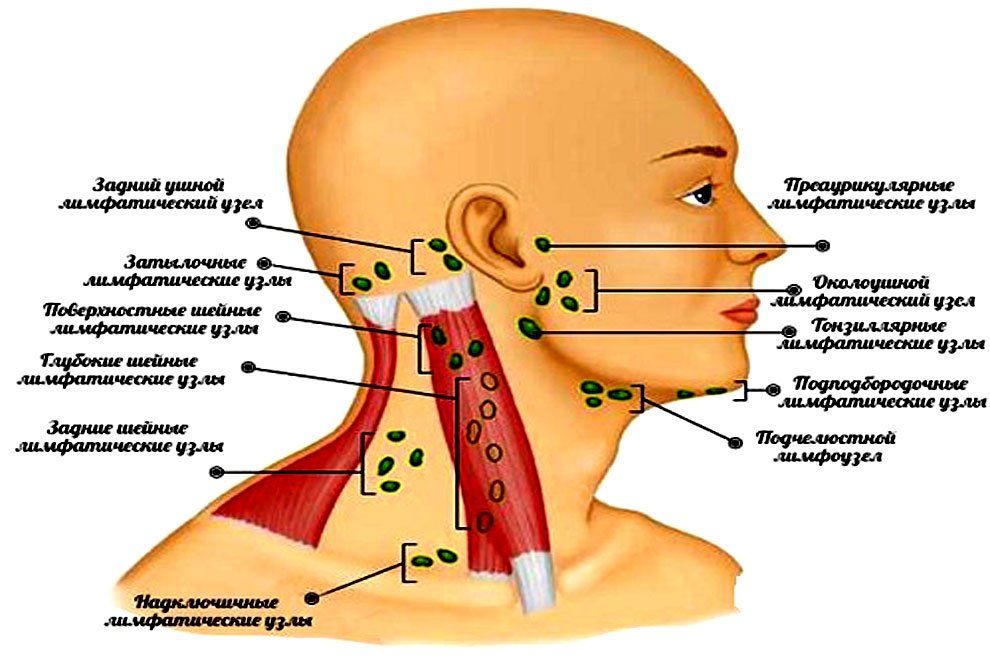
Воспаление лимфатических узлов характерно для многих заболеваний, среди которых подчелюстной лимфаденит
Подчелюстной лимфаденит (код по международной классификации болезней МКБ-10 – L0.4, L0.4.0) – это локальное воспаление лимфатических узлов, защищающих организм от патогенной микрофлоры. Развитие болезни обуславливается попаданием в лимфоузлы и накапливанием в них инфекционных агентов.
Классификация
В зависимости от характера течения заболевания различают острый и хронический челюстной лимфаденит.
Острая форма патологии характеризуется высокой скоростью появления симптоматики и общего развития болезни от первых признаков и до момента, требующего незамедлительного медицинского вмешательства.
Самолечение при острой форме подчелюстного лимфаденита категорически противопоказано.
Хронический лимфаденит отличается продолжительным инкубационным периодом, характеризующимся наличием слабо выраженной симптоматики. Болезнь в этом случае отличается трудностью лечения и требует точной постановки диагноза и комплексного подхода в терапии.
В зависимости от характера содержимого лимфоузлов подчелюстной лимфаденит подразделяется на гнойный и негнойный. Гнойной форме заболевания может предшествовать острый серозный лимфаденит подчелюстной области.
В зависимости от распространенности патологического процесса болезнь разделяется на локализованную и генерализованную формы.
Установить степень поражения лимфатической системы собственными силами по внешним признакам без специальных средств исследования практически невозможно.
В зависимости от причин, его вызвавших, лимфаденит подразделяется на специфический и неспецифический.
Кроме того, выделяют следующие формы заболевания:
- простую;
- гиперпластическую;
- деструктивную.
Простой лимфаденит сопровождается классическими проявлениями воспалительного процесса и обладает склонностью к хронизации. Болезнь проявляется покраснением кожных покровов над лимфатическими узлами, однако их размер при этом остается нормальным. Подобная форма заболевания наиболее проста в лечении.
Гиперпластический поднижнечелюстной лимфаденит является более сложной формой патологии, сопровождающейся как покраснением кожи, так и значительным увеличением лимфоузлов. Болезнь в данном случае затрагивает как узел, так и окружающие его ткани.
Деструктивный лимфаденит сопровождается разрушением лимфатических узлов и прилегающих к ним тканей на фоне развившихся гнойных процессов. Это наиболее тяжелая форма патологии, требующая незамедлительного лечения.
Причины
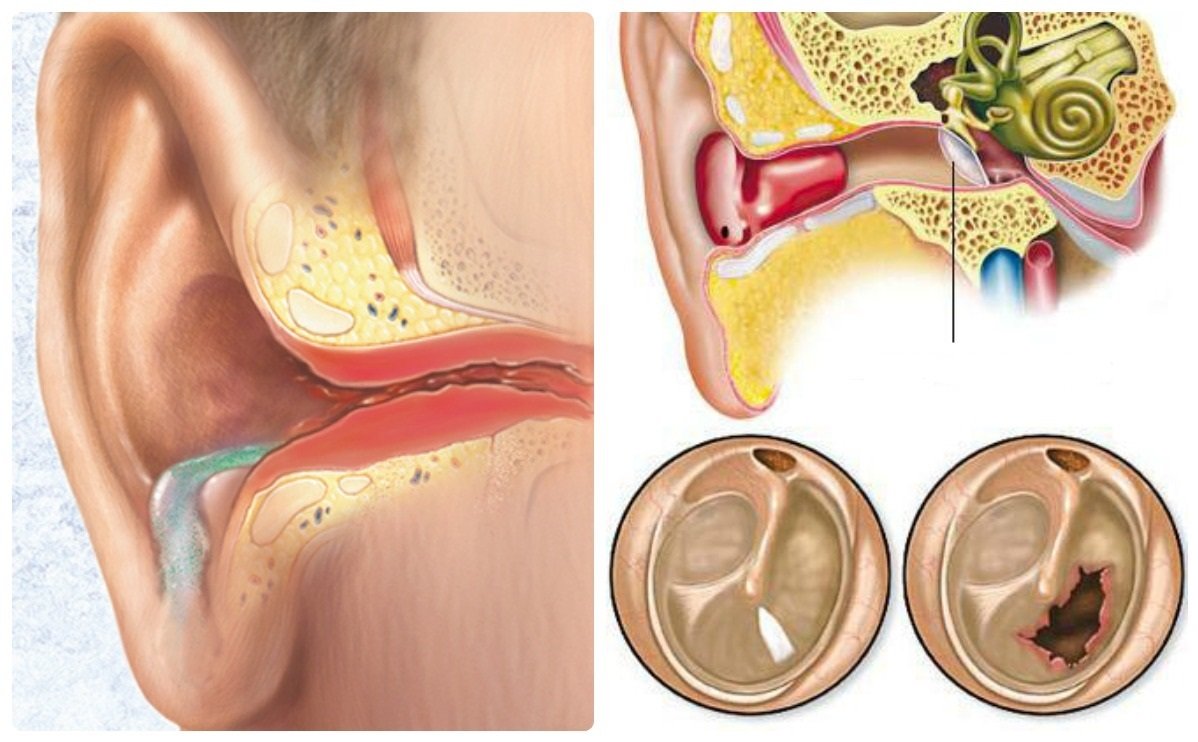
Отит может стать причиной воспаления
Причины развития подчелюстного лимфаденита могут быть различными. Неспецифические формы заболевания являются, как правило, следствием:
- фарингита или тонзиллита, в том числе и хронического;
- отита;
- кариеса;
- воспалительных процессов под зубными коронками и мостами;
- воспаления слюнных желез;
- инфекционно-воспалительных заболеваний ротовой полости – стоматитов, гингивитов, пародонтоза;
- пневмонии;
- гнойной ангины.
Специфические формы патологии развиваются на фоне болезней, поражающих лимфатические узлы:
- ВИЧ-инфекции;
- сифилиса;
- туберкулеза.
Симптомы подчелюстного лимфаденита
Развитие острых форм подчелюстного лимфаденита происходит стремительно. Вначале лимфатические узлы чуть-чуть увеличиваются в размерах. Они уплотняются, легко прощупываются, однако сохраняют подвижность. У заболевших наблюдаются небольшой подъем температуры и слабо выраженные признаки общего недомогания.
При дальнейшем прогрессировании болезни к концу третьего дня происходит существенное увеличение лимфоузла. Нижняя часть лица и челюсть опухают, температура тела поднимается до 38-40 С. Появляется боль острого характера, сопровождающая попытки открытия рта или шевеления головой.
Острая форма подчелюстного лимфаденита требует срочной госпитализации больного. В противном случае гной, скопившийся в узлах, может прорваться наружу, что, в свою очередь, может привести к необратимым последствиям в организме больного.
Хронические формы патологии обладают менее выраженными признаками. Незначительное увеличение лимфоидной ткани в сочетании с симптоматикой общего недомогания может продолжаться месяцами – обострения в данном случае чередуются с периодами ремиссий. Описанное течение заболевания характерно для людей, в организме которых имеется очаг хронической инфекции – тонзиллит, кариес и т.д. Больные, как правило, не спешат с обращением к врачу, вследствие чего их состояние значительно ухудшается.
Диагностика
Комплексное обследование поможет выявить причину заболевания
Диагностика подчелюстного лимфаденита требует комплексного подхода. Врач должен произвести анализ клинической картины заболевания и анамнеза пациента.
Основной целью диагностики является обнаружение первичного очага воспаления и установление причин заболевания.
Для этого могут быть использованы:
- анализ крови;
- ультразвуковое исследование лимфатических узлов;
- рентгенография грудной клетки;
- туберкулиновые пробы;
- пункция и биопсия лимфоузлов;
- бактериологический посев;
- гистологическое и цитологическое исследование тканей.
Для уточнения диагноза могут быть рекомендованы консультации отоларинголога, инфекциониста, фтизиатра, гематолога, хирурга.
Во время постановки диагноза исключаются следующие патологии со сходной симптоматикой:
- флегмоны;
- остеомиелит;
- опухоли слюнных желез;
- кистозные образования шеи и лица;
- метастазы злокачественных опухолей;
- диффузные патологии соединительной ткани – дерматомиозит, красная волчанка, ревматоидный артрит;
- ВИЧ-инфекция;
- туберкулез;
- системные болезни – саркоидоз, лейкоз;
- гранулирующий периодонтит.
Как лечить подчелюстной лимфаденит?

При отсутствии гноя в лимфатических узлах, лечение не требует хирургического вмешательства
Лечение подчелюстного лимфаденита может быть как консервативным, так и оперативным. Выбор того или иного метода лечения основывается на этиологии воспалительного процесса и наличии или отсутствия гноя в лимфатических узлах.
Лечение подчелюстного лимфаденита взрослых ничем не отличается от терапии детей.
Медикаментозная терапия
Медикаментозное лечение патологии направлено, прежде всего, на борьбу с возбудителем инфекционных процессов в организме. С этой целью используются противовирусные препараты и антибиотики, иммуномодулирующие средства.
Усилить действие медикаментозных средств помогают физиотерапевтические процедуры – электрофорез, УВЧ, гальванотерапия.
При наличии туберкулеза назначаются препараты типа ПАСК, Фтивазид, Этамбутол, Протионамид и их аналоги. Продолжительность лечения ими может достигать полугода.
Любые медикаментозные средства, в том числе и антибиотики, при подчелюстном лимфадените назначает лечащий врач. Самолечение в данном случае недопустимо.
Оперативное лечение
Оперативное лечение подчелюстного лимфаденита назначается при нагноении лимфатических узлов и прилегающих к ним тканей. Лимфоузлы в данном случае вскрываются, очищаются от гноя, дренируются и обрабатываются специальными антисептическими растворами. Затем больным назначаются антибактериальные средства, предотвращающие повторное инфицирование.
Средства народной медицины

Луковый компресс помогает устранить боль и облегчить состояние больного
Средства народной медицины используются исключительно в качестве дополнения к основному лечению. Вылечить болезнь исключительно ими невозможно. Для уменьшения выраженности симптоматики и облегчения состояния больных, как правило, используют компрессы.
Компресс с эхинацеей
Аптечную настойку эхинацеи разводят водой в пропорции 1:2. Готовым раствором смачивают бинт и прикладывают к воспаленным лимфоузлам. Компрессы ставят на ночь, обматывая шею теплым платком или шарфом.
Луковый компресс
Головку репчатого лука запекают в духовке. Запеченную луковицу очищают от кожуры, толкут и смешивают со столовой ложкой аптечного дегтя. Готовую смесь наносят на бинт и прикладывают к воспаленным лимфатическим узлам. Процедуру производят на ночь перед сном.
Компресс с травяным отваром
Листья ореха, тысячелистник, зверобой и омелу смешивают в равных пропорциях. Четыре чайных ложки готового средства заливают стаканом воды и варят на протяжении нескольких минут. В готовом средстве смачивают бинт и прикладывают к лимфоузлам. Процедуру проводят на ночь перед сном. Продолжительность лечения составляет четырнадцать дней.
Компресс с листьями мяты
Свежие листья мяты измельчаются до кашицеобразного состояния, их прикладывают к воспаленной области и закрепляют бинтом. Заменить мяту можно листьями одуванчика.
Компресс с нутряным жиром
Двести граммов нутряного жира растапливают на водяной бане и смешивают с тремя столовыми ложками измельченной травы горчичника лекарственного. Получившуюся смесь держат на водяной бане на протяжении четырех часов, затем процеживают через марлю, переливают в тару и ставят в холодильник. Готовое средство прикладывают к воспаленным лимфатическим узлам трижды в сутки.
Компресс с цикорием
Корень цикория измельчают, заливают кипятком и настаивают на протяжении двадцати минут. Затем кашицу толкут, а излишки воды выливают. Готовую смесь выкладывают на бинт и прикладывают к пораженным лимфатическим узлам на два часа.
Профилактика
Профилактика подчелюстного лимфаденита направлена, прежде всего, на предотвращение и лечение хронических болезней. Объясняется это тем, что лимфаденит является вторичным заболеванием, развивающимся на фоне воспалительных процессов (особенно часто лимфатические узлы страдают от стрептококков и стафилококков).
Важно понимать, что первичная инфекция может протекать абсолютно безболезненно. Например, это может быть кариес, не сопровождающийся зубной болью, или хронический насморк без температуры и иных выраженных проявлений.
С током лимфы инфекция из других органов проникает в лимфоузлы и провоцирует развитие в них острых воспалительных процессов. Таким образом, для предупреждения подчелюстного лимфаденита следует своевременно лечить зубы и заболевания ЛОР-органов, поддерживать гигиену ротовой полости, посещать отоларинголога и стоматолога с целью профилактического осмотра.
Прогноз

При своевременном лечении можно избежать осложнений заболевания
Своевременная и адекватная ситуации терапия позволяет полностью излечить заболевание. Однако, если болезнь не лечить, то прогнозы могут быть неутешительными.
Острая форма может перейти в хроническую, сопровождающуюся затвердением лимфоузлов, требующим их удаления.
Негнойный лимфаденит может перейти в гнойную форму, требующую использования антибактериальных препаратов и оперативного лечения с целью удаления гноя. В противном случае содержимое узлов может прорваться наружу и инфицировать окружающие ткани (быстрое распространение инфекции в данном случае способно привести к заражению крови, сепсису и летальному исходу).
Источник
Содержание
- Описание
- Дополнительные факты
- Симптомы
- Течение и стадии
- Классификация
- Причины
- Диагностика
- Дифференциальная диагностика
- Лечение
- Прогноз
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Лимфаденит.

Лимфаденит
Описание
Лимфаденит. Неспецифическое или специфическое воспалительное поражение лимфоузлов. Лимфаденит характеризуется местной болезненностью и увеличением лимфатических узлов, головной болью, недомоганием, слабостью, повышением температуры тела. Диагностика лимфаденита проводится с помощью сбора анамнеза и физикального обследования; этиология уточняется путем биопсии измененного лимфоузла. Лечение лимфаденита осуществляется с учетом выделенного возбудителя и включает антибиотикотерапию, физиотерапию. При формировании абсцесса или аденофлегмоны производится их вскрытие и дренирование.
Дополнительные факты
Обычно лимфаденит возникает как осложнение первичного воспаления какой-либо локализации. Инфекционные возбудители (микроорганизмы и их токсины) проникают в регионарные лимфоузлы с током лимфы, которая оттекает из первичного гнойного очага. Иногда к моменту развития лимфаденита первичный очаг уже ликвидируется и может оставаться нераспознанным. В других случаях лимфаденит возникает при непосредственном проникновении инфекции в лимфатическую сеть через поврежденную кожу или слизистую.
Воспалительная реакция лимфоузлов при лимфадените – это барьерная функция лимфатической системы, которая ограничивает распространение инфекции по организму. Вместе с тем, развитие лимфаденита может явиться исходной точкой для распространенных гнойных процессов – аденофлегмоны и сепсиса. Лечением лимфаденита занимаются хирурги, в частности, специалисты в области флебологии и лимфологии. При лимфадените чаще происходит поражение подчелюстных, шейных, подмышечных, реже — подколенных, локтевых, паховые лимфоузлов. Встречается воспаление глубоких лимфоузлов (тазовых, подвздошных).
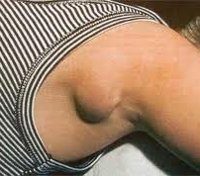
Лимфаденит
Симптомы
Боль в шее. Боль в шее сбоку. Боль в шее спереди. Икота. Ломота в теле. Недомогание. Отсутствие аппетита. Увеличение лимфоузлов.
Течение и стадии
По течению лимфаденит бывает острым и хроническим. Острый лимфаденит проходит в своем развитии 3 фазы – катаральную, гиперпластическую и гнойную.
Начальные патологические процессы при лимфадените характеризуются застойной гиперемией кожи над увеличенным лимфоузлом, расширением синусов и слущиванием их эндотелия. Далее следуют явления экссудации и серозного пропитывания паренхимы узла, лейкоцитарной инфильтрации и пролиферации лимфоидной ткани. Эти структурные изменения соответствуют катаральной и гиперпластической стадиям лимфаденита с локализацией патологических процессов в пределах капсулы лимфоузла. При неблагоприятном дальнейшем развитии наступает гнойное расплавление лимфоузла с образованием инкапсулированного абсцесса или прорывом инфицированного содержимого в окружающую клетчатку – развитием паралимфаденита и аденофлегмоны. Особой тяжестью течения отличается ихорозный лимфаденит, возникающий при гнилостном распаде лимфоузлов.
Реже встречаются фибринозный лимфаденит, характеризующийся обильной экссудацией и выпадением фибрина, и некротический лимфаденит, развивающийся вследствие быстрого и обширного омертвения лимфоузла. Также выделяют особую форму лимфаденита – геморрагическую, характеризующуюся имбибицией (пропитыванием) лимфоузла кровью при сибирской язве или чуме.
Классификация
При простой и гиперпластической форме лимфаденит может принимать хроническое течение. При лимфадените в воспаление может вовлекаться одиночный лимфоузел, или несколько расположенных рядом лимфатических узлов. В зависимости от этиологии и возбудителя различают специфические и неспецифические лимфадениты.
Причины
Возбудителями неспецифического лимфаденита обычно выступает гноеродная флора — стафилококки и стрептококки, а также выделяемые ими токсины и продукты тканевого распада, которые проникают в лимфоузлы лимфогенным, гематогенным или контактным путем. Первичным очагом при неспецифическом лимфадените могут являться гнойные раны, панариции, фурункулы, карбункулы, флегмоны, рожистое воспаление, трофические язвы, тромбофлебит, кариес, остеомиелит. Местные воспалительные процессы чаще сопровождаются регионарным лимфаденитом.
Лимфаденит у детей часто бывает связан с воспалительными процессами ЛОР-органов (гриппом, отитом, хроническим тонзиллитом, ангиной), детскими инфекциями (скарлатиной, дифтерией, паротитом), а также кожными заболеваниями (пиодермией, экссудативным диатезом, инфицированной экземой и тд ). Причиной специфического лимфаденита являются возбудители туберкулеза, сифилиса, гонореи, актиномикоза, чумы, сибирской язвы, туляремии и тд инфекций.
Диагностика
Распознавание острого неспецифического лимфаденита поверхностной локализации незатруднительно. При этом учитывается анамнез и совокупность клинических проявлений. Сложнее диагностируются осложненные формы лимфаденита, протекающие с периаденитом и аденофлегмоной, вовлечением клетчатки средостения и забрюшинного пространства. Во всех случаях необходимо установление первичного гнойного очага.
Дифференциальная диагностика
Дифференциальную диагностику острого лимфаденита проводят с остеомиелитом, флегмоной, нагноившейся атеромой и тд.
При хроническом лимфадените, как правило, требуется проведение пункционной биопсии лимфатического узла или его иссечения с гистологическим анализом. Это необходимо для различения хронической формы лимфаденита и системных заболеваний (саркоидоза), лимфогрануломатоза, лейкоза, метастатического поражения лимфоузлов при раковых опухолях и тд.
Диагностика специфических лимфаденитов опирается на комплекс клинико-лабораторных данных. Для выявления туберкулеза проводятся туберкулиновые пробы Манту и Пирке. При микроскопическом исследовании пунктата обнаруживаются гигантские клетки Пирогова-Лангганса. В ходе рентгенографии грудной клетки могут выявляться туберкулезные очаги в легких; при исследовании мягких тканей шеи, подчелюстной, подмышечной, паховой зоны на снимках определяются кальцинаты в виде плотных теней.
При сифилитическом лимфадените в пунктате обнаруживаются бледные трепонемы. К диагностике специфических лимфаденитов привлекаются специалисты-фтизиатры, венерологи, инфекционисты. При необходимости пациентам с лимфаденитом выполняется УЗДГ лимфатических сосудов, КТ, МРТ пораженных сегментов, лимфосцинтиграфия, рентгеноконтрастная лимфография.
Лечение
Катаральный и гиперпластический острый лимфаденит лечится консервативно. Необходимо создание покоя для области поражения, проведение адекватной антибиотикотерапии на основании чувствительности микробной флоры, УВЧ-терапии, витаминотерапии. При гнойном процессе показано вскрытие гнойного лимфаденита, аденофлегмоны, дренирование и санация очага по принципам ведения гнойных ран. Назначается активная дезинтоксикационная и антибактериальная терапия.
При хроническом неспецифическом лимфадените требуется устранение основного заболевания, поддерживающего воспаление в лимфоузлах. Специфические лимфадениты лечатся с учетом этиологического агента и первичного процесса (сифилиса, гонореи, туберкулеза, актиномикоза и тд ).
Своевременное этиотропное лечение лимфаденита позволяет избежать распространения и генерализации процесса. Исходом хронического лимфаденита может стать рубцевание лимфоузла с соединительнотканным замещением лимфоидной ткани. В некоторых случаях может развиваться нарушение лимфооттока и лимфедема.
Прогноз
Профилактика лимфаденитов требует предупреждения микротравм, инфицирования ран и ссадин, потертостей кожи. Также необходимо своевременное лечение очагов инфекции (ангины, кариеса зубов), вскрытие гнойных образований (панарициев, фурункулов).
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
