Код мкб осгуда шлаттера

Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 25 ноября 2015;
проверки требуют 42 правки.
Болезнь Осгуда–Шлаттера, Osgood–Schlatter disease — остеохондропатия бугристости большеберцовой кости.
Преобладающий возраст развития болезни Осгуда — Шлаттера с десяти до 29 лет, но если вовремя не прекратить нагрузки, то костная ткань может уже никогда не восстановиться. Вероятность возникновения заболевания зависит от пола, лица мужского пола ей более подвержены.
Факторы риска развития болезни Осгуда–Шлаттера: баскетбол, хоккей, футбол, кикбоксинг, горные лыжи, спортивный туризм, большой теннис, дзюдо, самбо, таеквондо, карате.
Заболевают молодые люди, в основном, совершенно здоровые. В конце XX века она описывалась французскими авторами как «апофизарный остеит», или «остеомиелит роста». Немного ранее датские и английские авторы считали болезнь характерным для молодых солдат и юных спортсменов травматическим периоститом. При данном заболевании необходимо сразу прекратить нагрузки и уменьшить ходьбу . Иногда боли в колене достигают такого уровня, что ходить и стоять практически невозможно.
Клиническая картина[править | править код]
Чаще возникает у мальчиков 10-18 лет, не только после ушиба, падения или физических нагрузок, но и без какого-либо внешнего воздействия — начинаются боли при сильном разгибании или крайнем сгибании колена, развивается ограниченная, плотная, резко болезненная при надавливании припухлость большеберцового бугра. Общее состояние удовлетворительное, местные воспалительные изменения отсутствуют или слабо выражены.
Патологический процесс, как правило, самоограничивается. Возникновение его обусловлено нагрузкой на собственную связку надколенника, прикрепленную к бугристости большеберцовой кости. На фоне ускоренного роста в подростковом возрасте, повторяющиеся нагрузки на связку, и незрелость бугристости большеберцовой кости, могут спровоцировать подострый перелом последней в сочетании с лигаментитом собственной связки надколенника. Эти изменения приводят к формированию патологических костных разрастаний, болезненных при резких движениях. При опоре на колено боль может иррадиировать по ходу связки и выше надколенника в сухожилие четырёхглавой мышцы бедра, крепящееся в верхнему краю надколенника.
Часто вслед за одним заболевает и другое колено, с теми же объективными изменениями на голени. Болезненность и боли держатся месяцами, обостряясь под влиянием механических инсультов, постепенно исчезая в течение года, редко позднее. Прогноз вполне благоприятный. Костный выступ остается, но без всякого ущерба для функции колена.
Гистологически процесс характеризуется утолщением хрящевой прослойки между большеберцовым метафизом и связкой надколенника, неправильными границами зон окостенения, простирающимися в сухожильную ткань и образующих богатый клетками волокнистый хрящ, иногда с основным веществом слизистого типа.[2]
Проявления болезни Шлаттера[править | править код]
- Ограниченная болезненность в области бугристости большеберцовой кости (голень), усиливающаяся при сгибании в коленном суставе, особенно при приседании (даже неполном). Этим заболеванием часто страдают спортсмены-фехтовальщики, основная стойка которых предполагает некоторое приседание, и велосипедисты — постоянные вращательные движения ногами, из-за этого большая нагрузка на коленный сустав.
- Отёчность мягких тканей
Диагностика болезни Осгуд-Шлаттера[править | править код]
- Рентгенографическое исследование коленных суставов в боковых проекциях; часто наблюдаются характерные «хоботки» в области бугристости большеберцовых костей, нередко вводящие врачей в заблуждение; изолированные костные фрагменты небольших размеров, иногда в количестве 1-2-3. Картина представляется очень разнообразной, напоминающей дробления, искривления и надломы эпифизарного отростка.
- Радиоизотопное сканирование
- Ультразвуковое исследование коленного сустава
Примечания[править | править код]
Источник
Болезнь Осгуда Шлаттера — распространённая патология, поражающая юношей и девушек 12–18 лет. Перед вами памятка для информирования пациентов об основных симптомах болезни, особенностях лечения и мерах профилактики.
 Открытая в начале XX века клиницистами Робертом Бейли Осгудом и Карлом Шлаттером болезнь Осгуда-Шлаттера часто встречается среди молодых спортсменов и активных детей старшего возраста.
Открытая в начале XX века клиницистами Робертом Бейли Осгудом и Карлом Шлаттером болезнь Осгуда-Шлаттера часто встречается среди молодых спортсменов и активных детей старшего возраста.
Характеризуется дискомфортом и болезненным воспалением под коленной чашечкой.
↯
Больше статей в журнале
«Заместитель главного врача»
Активировать доступ
Очаги поражения Осгуда-Шлаттера вписываются в категорию нарушений развития костей, известных как остеохондроз (Osteo означает кость, а chondro-хрящ.).
Заболевание чаще диагностируется у мальчиков в возрасте от десяти до пятнадцати лет.
В группу риска входят дети, занимающиеся активными видами спорта, такими как тяжелая атлетика, бег, прыжки в длину, хоккей и футбол.
✔ Международный классификатор болезней 10-го пересмотра, краткая версия, скачайте в Системе Консилиум
Болезнь Осгуд Шляттера код по МКБ 10
Недуг был назван в честь врачей, которые открыли это заболевание.
Болезнь Осгуда-Шлаттера также известна как:
- Синдром Осгуда-Шлаттера.
- Узловатые колени.
- Апофизит большеберцового бугорка.
По МКБ-10 аномалия относится к категории остеохондропатий с кодом M92.5 — «Юношеский остеохондроз большой и малой берцовых костей».
Болезнь Осгуда-Шлаттера код по МКБ 10, причины и симптомы
Чтобы понять заболевание Осгуда-Шлаттера, необходимо знать анатомию коленного сустава. Как и в других суставах тела, колено состоит из костей, хрящей, связок, сухожилий и мышц.
Сухожилие надколенника соединяет большую четырехглавую мышцу на передней стороне бедра с бугристостью большеберцовой кости.
По мере того как работает четырехглавая мышца, она тянет на надколеннике сухожилие и удлиняет (выпрямляет) коленный сустав.
Хотя общая анатомия (например, связки, мышцы) колена одинакова у детей и взрослых, есть некоторые существенные различия. Это связано с «ростовыми пластинами» или зонами роста у детей.
В результате этих особенностей в детском и подростковом возрасте травмы костной ткани преобладают над травмами мышечно-связочного аппарата.
По мере роста кости ребенка проходят различные стадии развития: от хрящевой стадии к костной.
Дети наиболее восприимчивы к болезни Осгуда-Шлаттера, когда их кости находятся в (2-й) апофизарной стадии в период интенсивного роста организма.
В зоне апофиза (бугристость) большеберцовой кости находятся ростовые пластинки зона. Он не способен выдерживать большие нагрузки во время растяжения связки.
При наличии сильных, повторяющихся мышечных сокращений, в незрелой области возникают микротрещины.
В некоторых случаях организм может попытаться компенсировать этот разрыв, пытаясь закрыть его новым ростом костей.
Это приводит к нерегулярному росту костной ткани, который объясняет патологическое увеличение и воспаления в области бугристости большеберцовой кости.
Как уже говорилось ранее, Осгуд-Шлаттер обычно встречается у детей в возрасте от 10-14 лет. Многие из этих молодых спортсменов занимаются спортом, который включает в себя бег и прыжки в длину.
Болезнь Осгуд-Шлаттера вызвана напряжением на сухожилие надколенника, который тянется от бугристости большеберцовой кости, когда четырехглавая мышца начинает сокращаться.
Эти патологические изменения возникают чаще всего в период скачков интенсивного роста организма.
Долгое время единственным симптомом, который указывает на болезнь Осгуда-Шлаттера, может быть локализованная боль в области колена.
При этом отсутствуют общие, лабораторные и клинические признаки.
Общие симптомы этого синдрома зависят от его тяжести, но общие признаки включают в себя:
- Боль в одном или обоих коленях.
- Боль часто локализуется в области бугристости большеберцовой кости. В более тяжелых случаях боль может распределяться довольно диффузно, если повторяющееся напряжение помещается на незрелое надколенниковое сухожилие.
- Боль, которая минимизируется с отдыхом.
- Боль, испытываемая во время бега или перемещения вверх и вниз по лестнице.
- Боль может быть либо постоянной, либо периодически возникать и исчезать.
- Боль во время полного приседания или при выпрямлении коленного сустава.
- Боль усугубляется такими видами деятельности, как бег или прыжки
- Стянутость мышц бедра или квадрицепсов
- Отек бугристости большеберцовой кости, который может варьироваться от легкой до тяжелой степени тяжести.
- Кожа над бугристостью большеберцовой кости становится красноватой от воспалений.
Движения в коленном суставе остаются нормальными, так как сам сустав не затрагивается.
В статье вы найдете только несколько готовых образцов и шаблонов.
В Системе «Консилиум» их более 5000.
Успеете скачать всё, что нужно, по демодоступу за 3 дня?
Активировать
Болезнь Осгуд-Шляттера рентген описание
Анамнез и физикальный осмотр обычно являются единственными необходимыми тестами,но иногда требуется рентген.
Рентгеновский снимок колена может показать гетеротропную оссификацию в месте бугорка большеберцовой кости.
В более тяжелых случаях рентген может показать небольшие костные фрагменты, которые отделены от остальной бугристости большеберцовой кости.
Результаты МРТ будут варьироваться в зависимости от стадии и тяжести состояния, но могут выделить набухание мягких тканей перед бугристостью большеберцовой кости, потеря острого угла к инфрапателлярной жировой подушке, утолщение и отек сухожилия надколенника и инфрапателлярной Бурсы.
Лечение и прогноз
Лечение болезни Осгуда-Шлаттера включает в себя дозированную физическую активность, физиотерапевтические методы лечения, использование наколенников или надколенникового сухожильного ремня и назначения курса противовоспалительными препаратами.
Активная физическая нагрузка, связанная с бегом, прыжками или активным сгибанием коленей, должна быть ограничены до тех пор, пока не исчезнут болезненность и отечность.
Рекомендованы упражнения на растяжку, чтобы увеличить гибкость мышц в передней и задней части бедра.
Ношение надколенникового сухожильного ремня ниже коленной чашечки может уменьшить нагрузку на зону бугристости большеберцовой кости.
При выраженном болевом синдроме врач может порекомендовать местно прикладывать холод и курс нестероидных противовоспалительных препаратов.
При выраженном патологическом процессе в области головки большеберцовой кости, когда консервативное лечение не помогло, рекомендуют хирургическое удаление костного разрастания, некротических участков.
Симптомы обычно проходят постепенно в течение одного-двух лет. Обострение болезни могут повторяться в течение нескольких месяцев или лет, но обычно прекращается в возрасте восемнадцати лет, когда бугристость сливается с большеберцовой костью и рост ткани почти завершен.
Болезнь Осгуд-Шлятера у взрослых
Однако это состояние может оставить безболезненную выпуклость ниже колена. Эта зона всегда может быть чувствительна.
Многие взрослые, у которых было повреждение в детстве, все еще испытывают боль и дискомфорт, когда стоят на коленях на этом колене.

Источник
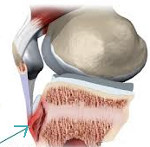
Болезнь Шляттера — это асептическое разрушение бугристости и ядра большеберцовой кости, возникающее на фоне их хронического травмирования в период интенсивного роста скелета. Проявляется болями в нижней части коленного сустава, возникающими при его сгибании (приседания, ходьба, бег), и припухлостью в области бугристости большеберцовой кости. Диагностируется на основании оценки данных анамнеза, осмотра, рентгенологического исследования и КТ коленного сустава, локальной денситометрии и лабораторных исследований. Лечится в большинстве случаев консервативными методами: щадящим двигательным режимом, противовоспалительными препаратами, анальгетиками, физиотерапевтическими средствами, ЛФК, массажем.
Общие сведения
Болезнь Шляттера была описана в 1906 году Осгудом-Шляттером, имя которого она и носит. Другое название заболевания, которое также применяется в клинической ортопедии и травматологии, отражает суть происходящих при болезни Шляттера процессов и звучит как «остеохондропатия бугристости большеберцовой кости». Из этого названия видно, что болезнь Шляттера, как болезнь Кальве, болезнь Тиманна и болезнь Келера, относится к группе остеохондропатий — заболеваний невоспалительного генеза, сопровождающихся некрозом костной ткани.
Болезнь Шляттера наблюдается в период наиболее интенсивного роста костей у детей от 10 до 18 лет, значительно чаще у мальчиков. Заболевание может протекать с поражением лишь одной конечности, но достаточно часто встречается болезнь Шляттера с патологическим процессом в обеих ногах.
Болезнь Шляттера
Причины
Триггерными факторами в развитии болезни Шляттера могут быть прямые травмы (повреждения связок коленного сустава, переломы голени и надколенника, вывихи) и постоянная микротравматизация колена при занятиях спортом. Медицинская статистика указывает на то, что болезнь Шляттера появляется почти у 20% подростков, активно занимающихся спортом, и лишь у 5% детей, не занимающихся сортом.
К видам спорта с повышенным риском развития болезни Шляттера относятся баскетбол, хоккей, волейбол, футбол, спортивная гимнастика, балет, фигурное катание. Именно занятиями спортом объясняют более частое появление болезни Шляттера у мальчиков. Происходящее последнее время более активное участие в спортивных секциях девочек привело к сокращению разрыва между полами в отношении развития у них болезни Шляттера.
Патогенез
В результате перегрузок, частых микротравм колена и чрезмерного натяжения собственной связки надколенника, происходящего при сокращениях мощной четырехглавой мышцы бедра, возникает расстройство кровоснабжения в области бугристости большеберцовой кости. Могут отмечаться мелкие кровоизлияния, разрыв волокон связки надколенника, асептическое воспаление в области сумок, некротические изменения бугристости большеберцовой кости.
Симптомы болезни Шляттера
Патология характеризуется постепенным малосимптомным началом. Пациенты, как правило, не связывают возникновение заболевания с травмой колена. Начинается болезнь Шляттера обычно с появления неинтенсивных болей в колене при его сгибании, приседаниях, подъеме или спуске по лестнице. После повышенных физических нагрузок на коленный сустав (интенсивных тренировок, участия в соревнованиях, прыжках и приседаниях на занятиях физкультурой) происходит манифестация симптомов заболевания.
Возникают значительные боли в нижней части колена, усиливающиеся при его сгибании во время бега и ходьбы и стихающие при полном покое. Могут появляться острые приступы боли режущего характера, локализующейся в передней области коленного сустава — в районе прикрепления сухожилия надколенника к бугристости большеберцовой кости. В этой же области отмечается припухлость коленного сустава. Болезнь Шляттера не сопровождается изменениями общего состояния пациента или местными воспалительными симптомами в виде повышения температуры и покраснения кожи в месте отечности.
При осмотре колена отмечается его отечность, сглаживающая контуры бугристости большеберцовой кости. Пальпация в области бугристости выявляет локальную болезненность и отечность, имеющую плотноэлатичную консистенцию. Сквозь припухлость пальпируется твердый выступ. Активные движения в коленном суставе вызывают болевые ощущения различной интенсивности. Болезнь Шляттера имеет хроническое течение, иногда отмечается волнообразное течение с наличием выраженных периодов обострения. Заболевание длится от 1 до 2 лет и зачастую приводит к выздоровлению пациента после окончания роста костей (примерно в возрасте 17-19 лет).
Диагностика
Установить болезнь Шляттера позволяет совокупность клинических признаков и типичная локализация патологических изменений. Учитывают также возраст и пол пациента. Однако решающим в постановке диагноза является рентгенологическое обследование, которое для большей информативности следует проводить в динамике. Рентгенография коленного сустава производится в прямой и боковой проекции.
В некоторых случаях дополнительно проводится УЗИ коленного сустава, МРТ и КТ сустава. Применяют также денситометрию, позволяющее получить данные о структуре костной ткани. Лабораторная диагностика назначается для исключения инфекционного характера поражения коленного сустава (специфического и неспецифического артрита). Она включает клинический анализ крови, анализ крови на С-реактивный белок и ревматоидный фактор, ПЦР-исследования.
В начальном периоде болезнь Шляттера характеризуется рентгенологической картиной уплощения мягкого покрова бугристости большеберцовой кости и поднятием нижней границы просветления, соответствующего жировой ткани, расположенной в передней части коленного сустава. Последнее обусловлено увеличением объема поднадколленниковой сумки в результате ее асептического воспаления. Изменений в ядрах (или ядре) окостенения бугристости большеберцовой кости в начале болезни Шляттера отсутствуют.

Рентгенография коленного сустава. Остеохондропатия Осгуда-Шляттера, последствия. Костный фрагмент в области прикрепления собственной связки надколенника к большеберцовой кости.
С течением времени рентгенологически отмечается смещение ядер окостенения вперед и вверх на величину от 2 до 5 мм. Может наблюдаться нечеткость трабекулярной структуры ядер и неровность их контуров. Возможно постепенное рассасывание смещенных ядер. Но чаще происходит их слияние с основной частью ядра окостенения с образованием костного конгломерата, основанием которого является бугристость большеберцовой кости, а верхушкой — шиповидный выступ, хорошо визуализирующийся на боковой рентгенограмме и прощупывающийся при пальпации в области бугристости.
Дифференциальный диагноз болезни Шляттера необходимо проводить с переломом большеберцовой кости, сифилисом, туберкулезом, остеомиелитом, опухолевыми процессами.
Лечение болезни Шляттера
Пациенты обычно проходят амбулаторное консервативное лечение у хирурга или травматолога-ортопеда. В первую очередь необходимо исключить физические нагрузки и обеспечить максимально возможный покой пораженного коленного сустава. В тяжелых случаях возможно наложение фиксирующей повязки на сустав. В основе медикаментозного лечения болезни Шляттера лежат противовоспалительные и обезболивающие препараты. Широко применяют также физиотерапевтические методы: грязелечение, магнитотерапию, УВЧ, ударно-волновую терапию, парафинолечение, массаж нижней конечности. Для восстановления разрушенных участков большеберцовой кости проводят электрофорез с кальцием.
Занятия лечебной физкультурой включают комплекс упражнений, направленных на растягивание подколенных сухожилий и четырехглавой мышцы бедра. Их результатом является снижение натяжения связки надколенника, крепящейся к большеберцовой кости. Для стабилизации коленного сустава в лечебный комплекс включают также упражнения, усиливающие мышцы бедра. После курса лечения болезни Шляттера необходимо ограничение нагрузок на коленный сустав. Пациенту следует избегать прыжков, бега, стояния на коленях, приседаний. Занятия травматичными видами спорта лучше сменить на более щадящие, например, плаванье в бассейне.
При выраженной деструкции костной ткани в области головки большеберцовой кости возможно хирургическое лечение болезни Шляттера. Операция заключается в удалении некротических очагов и подшивании костного трансплантата, фиксирующего бугристость большеберцовой кости.
Прогноз и профилактика
У большинства перенесших болезнь Шляттера сохраняется шишковидное выпячивание бугристости большеберцовой кости, не причиняющее болей и не нарушающее функции сустава. Однако могут наблюдаться и осложнения: смешение надколенника вверх, деформации и остеоартроз коленного сустава, ведущие к постоянно возникающему при опоре на согнутое колено болевому синдрому. Иногда после болезни Шляттера пациенты жалуются на ломоту или ноющие боли в области коленного сустава, возникающие при перемене погоду. Профилактика включает обеспечение адекватного режима нагрузок на сустав.
Источник
