Код мкб мышечная кривошея

Содержание
- Описание
- Дополнительные факты
- Причины
- Симптомы
- Диагностика
- Лечение
- Список литературы
Названия
Название: Врожденная мышечная кривошея.
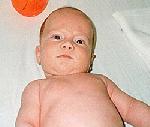
Врожденная мышечная кривошея
Описание
Врожденная мышечная кривошея. Это нарушение положения головы в результате недоразвития или повреждения шейных мышц. Он начинает появляться с 2-3 недели жизни ребенка с увеличением утолщения грудино-ключично-сосцевидной мышцы. При одностороннем кривошипе голова наклоняется к болезненной стороне и слегка поворачивается к здоровой стороне лица. При двустороннем коленчатом валу (реже) головка отодвигается назад. Лечение врожденной мышечной кривошеи проводится ортопедом. Среди консервативных методов активно используются массаж, лечебная физкультура, физиотерапия, по показаниям — ношение колье Шантс. Хирургическое лечение заключается в удлинении грудино-ключично-сосцевидной мышцы на пораженной стороне.
Дополнительные факты
Врожденная ригидность затылочных мышц. Одна из разновидностей жесткой шеи, группа состояний, характеризующихся изменением нормального положения головы. При чокере голова наклоняется к болезненной стороне и слегка поворачивается к здоровой. При двустороннем коленчатом валу (реже) голова пациента отклоняется назад. Врожденная мышечная кривошея является третьей по частоте врожденной патологией, которая составляет 5-12% от общего числа пороков развития, чаще встречающихся у девочек.
Причины
Врожденная мышечная кривошея возникает из-за укорочения грудины на пораженной стороне. Изменение длины мышцы может быть связано с ее недоразвитием, травмой при рождении и некоторыми другими факторами. Сокращение грудины приводит к не только изменению положения головы. У ребенка, страдающего врожденной ригидностью мышц шеи, развиваются изменения в черепе, ключице и позвоночнике. Основные причины врожденной мышечной кривошеи:
• недостаточное развитие стигмы;
• разрыв мышечного волокна из-за травмы при рождении;
• Хроническое мышечное воспаление;
• недостаточное кровоснабжение мышц.
Кроме того, врожденная мышечная кривошея может развиться в результате длительного наклонного положения плода, в котором создаются благоприятные условия для укорочения грудино-ключично-сосцевидной мышцы.
Симптомы
Голова ребенка с врожденной мышечной кривошеей наклонена к пораженной стороне и слегка наклонена вперед, лицо умеренно или слегка повернуто к здоровой стороне. Плечевой пояс на пораженной стороне приподнят, наблюдается асимметрия черепа и лица. При осмотре сзади наблюдаются шейный сколиоз, асимметрия шеи и головы.
Врожденная мышечная кривошея обычно невидима в первые десять дней жизни ребенка. На 15 и 20 день утолщение и утолщение происходят в средней или средней нижней части грудино-ключично-сосцевидной мышцы. Изменения постепенно увеличиваются. По мере развития изменений проявления врожденной мышечной кривошеи усиливаются.
У некоторых пациентов в возрасте от 2 месяцев до 1 года сдавление и утолщение грудины исчезает само по себе, и мышца снова становится эластичной. У других пациентов патология продолжается, эластичность мышц уменьшается, мышца становится плотнее, тоньше и растет по сравнению с мышцей на противоположной стороне.
Патологические изменения в мышцах вызывают нарушение локальных обменных процессов, а нарушения обмена веществ, в свою очередь, вызывают дальнейшее обострение кривошеи. Образуется своеобразный порочный круг, и к 3-6 годам жизни ребенка деформация шеи становится еще более выраженной.
Диагностика
Диагноз врожденной мышечной кривошеи ставится на основании результатов внешнего обследования. Для оценки изменений в позвоночнике делается рентген. В некоторых случаях может потребоваться МРТ позвоночника. Все изменения вторичны, они развиваются, потому что организм ребенка пытается адаптироваться к патологическому положению шеи и исчезает после лечения.
Лечение
Лечение проводится детским ортопедом. Консервативные и хирургические методы могут быть использованы в процессе лечения. Выбор метода лечения зависит от возраста ребенка, состояния грудинного отдела позвоночника и степени деформации шеи. Раннее лечение врожденной мышечной кривошеи может полностью устранить патологию без необходимости хирургического вмешательства. Если ребенку с врожденной мышечной кривошеей не назначается лечение, постепенно развивается асимметрия черепа, и лечение становится менее эффективным с возрастом.
Консервативная терапия врожденной мышечной кривошеи начинается в стационаре. Ребенка помещают особым образом (на здоровую сторону) и кормят таким образом, что он пытается повернуть голову в соответствующем направлении. Массаж грудинных мышц является обязательным.
Лечение продолжается после выписки из стационара. Малышу назначаются специальные лечебные упражнения, проводится массаж. Пораженная мышца нагревается лампой Sollux или грелкой. После того, как ребенку исполнится 1,5-2 месяца, электрофорез с йодидом калия добавлен в перечень лечебных мероприятий. Некоторые дети носят специальную шапку или ожерелье Шантс.
Правильный уход за ребенком имеет большое значение. Ребенка нельзя держать в вертикальном положении до срока родов. При укладывании на детскую кровать необходимо держать голову в правильном положении (используются различные повязки, специальные шапочки, мешки с песком и т. Д. ). При своевременном начале комплексного лечения в большинстве случаев можно полностью устранить кривошею до того, как ребенку исполнится 5-6 месяцев.
Показанием к хирургическому лечению в травматологии и ортопедии является сохранение выраженной ригидности затылочных мышц у ребенка старше 2 лет. Операция лучше всего проводится после того, как пациенту исполнилось 3 года. Хирургическое лечение состоит в растяжении грудино-ключично-сосцевидной мышцы на пораженной стороне. В послеоперационном периоде пациент получает слепок на срок до 1,5 месяцев. В течение шести месяцев после операции пациенту показывают специальную поддержку головы, физиотерапевтические и физиотерапевтические упражнения.
Список литературы
1. Детская ортопедия/ Волков М. В. , Дедова В. Д.
2. Травматология и ортопедия/ под ред. Корнилова Н. В.
3. Современное состояние вопроса диагностики и лечения врожденной мышечной кривошеи/ Семенов С. В. , Шарпарь В. Д. , Неганов О. А. , Каменских М. С. , Исленьтев А. В. , Егоров В. А. / Гений ортопедии — 2013 — №3.
Источник
Утратил силу — Архив

РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Архив — Клинические протоколы МЗ РК — 2010 (Приказ №239)
Категории МКБ:
Спастическая кривошея (G24.3)
Общая информация
Краткое описание
Спастическая кривошея (torticolis spastica) — фокальная односторонняя пароксизмальная дистония, проявляющаяся стереотипными тоническими или тонико-клоническими судорогами мышц шеи (грудино-ключично-сосцевидная, трапецивидная и др.), голова при этом поворачивается в противоположную сторону и оказывается несколько наклоненной вперед или запрокинутой назад.
Мышечные спазмы нередко сопряжены с эмоциональным напряжением, проявляются сериями, повторяющимися многократно каждый день в течение нескольких недель или месяцев, после чего возможна ремиссия непредсказуемой продолжительности.
Спастическая кривошея — наиболее частый вариант дистонии. В зависимости от положения головы выделяют тортиколлис, характеризующийся поворотом головы в сторону, латероколлис — с наклоном в сторону, антероколлис — с наклоном кпереди, ретроколлис — с наклоном кзади, а также комбинированный вариант цервикальной дистонии.
Протокол «Спастическая кривошея»
Коды по МКБ-10: G24.3
Мобильное приложение «MedElement»
— Профессиональные медицинские справочники. Стандарты лечения
— Коммуникация с пациентами: вопросы, отзывы, запись на прием
Скачать приложение для ANDROID / для iOS
Мобильное приложение «MedElement»
— Профессиональные медицинские справочники
— Коммуникация с пациентами: вопросы, отзывы, запись на прием
Скачать приложение для ANDROID / для iOS
Классификация
Классификация: спастическая кривошея.
Дистонии:
1. Локальные: блефароспазм, писчий спазм, дисфония.
2. Сегментарные: спастическая кривошея, круральные, брахиальные.
3. Генерализованные: гемидистония, торсионный спазм.
Клиническая классификация:
1. Пароксизмальная дискинезия (приступы от 10 до 50 минут).
2. Ночная пароксизмальная дистония.
3. Отсроченная (ПЭ, ЧМТ, инсульт).
4. Ятрогенная.
5. Периферическая.
6. Миоклоническая.
7. Спастическая кривошея.
8. Тортиколлис.
9. Латероколлис.
10. Антероколлис.
11. Ретроколлис.
Диагностика
Диагностические критерии
Жалобы и анамнез: мышечные спазмы в области шеи, насильственный поворот головы, эмоциональная лабильность, тремор головы.
Физикальное обследование: неврологический статус — кривошея, тонические судороги в мышцах шеи. Попытка больного оказать активное сопротивление насильственному повороту головы, стремясь повернуть ее в противоположную сторону, только усиливает интенсивность судороги. Вместе с тем прикосновение пальца к нижней челюсти или щеке (корригирующие жесты) на стороне, в которую спонтанно поворачивается голова во время приступа, иногда заметно уменьшает мышечное напряжение.
У длительно болеющих на стороне, противоположной той, в которую поворачивается во время приступа голова, возникает гипертрофия грудино-ключично-сосцевидной мышцы, трапециевидной мышцы и глубоких мышц шеи. Примерно у трети больных возникает сколиоз, у 20% — вторичная шейная радикулопатия. У отдельных больных удается наблюдать трансформацию спастической кривошеи в торсионную дистонию, что может расцениваться как один из аргументов, позволяющих признать патогенетическую общность этих клинических форм экстрапирамидной патологии. Однако имеются и отдельные клинические наблюдения, в которых доказано, что спастическая кривошея может быть обусловлена хроническим раздражением добавочного нерва.
Лабораторные исследования: общий анализ крови и мочи без патологии.
Инструментальные исследования:
1. Электромиография (ЭМГ). Запись электромиограмм мышц вовлеченных в гиперкинез позволяет получить билатеральные разряды высокой амплитуды, ЭМГ используется для объективизации заболевания, исключения симуляции. При экстрапирамидных расстройствах регистрируется активность покоя, представленная интерференционной кривой. На этом фоне наблюдаются правильные или неправильные по ритму модуляции с частотой 6-12 в секунду.
2. Электроэнцефалография (ЭЭГ).
Показания для консультации специалистов:
1. Ортопед.
2. Психолог.
3. Логопед.
4. Окулист.
Минимум обследования при направлении в стационар:
— общий анализ крови;
— общий анализ мочи;
— АЛТ, АСТ;
— кал на яйца глист.
Основные диагностические мероприятия:
1. Общий анализ крови (6 параметров).
2. Электроэнцефалография.
3. Осмотр окулиста.
4. Ортопед.
5. ЭМГ — электромиография.
6. Магнито-резонансная томография шейного отдела позвоночника.
7. Протезист.
Дополнительные диагностические мероприятия:
1. ЭКГ.
2. УЗИ органов брюшной полости.
Дифференциальный диагноз
Признак | Патогенез | Неврологический статус | Течение |
Спастическая кривошея | Хроническое раздражение добавочного нерва, патогенетической основой считают спазм-мышц-антогонистов, т.е. непроизвольное напряжение мышц, противодействующих нужному движению | Мышечные спазмы в области шеи, насильственный поворот головы, тонические судороги в мышцах шеи | Рецидивирующее |
Кривошея периферического генеза в результате сдавления корешка добавочного нерва (XI), черепного нерва | Сдавление корешка добавочного черепного нерва патологическим процессом: сосудистой или краниовертебральной аномалией, атлантоокципитальным подвывихом, опухолью или спайкой | Симптом «падающей головы» с преимущественным падением в сторону более ослабленной мышцы | В зависимости от основного заболевания |
Вертеброгенный спазм шейных мышц (вызванный патологией позвоночника) | Шейный остеохондроз, грыжа межпозвоночных дисков, сирингомиелия, опухоль шейного отдела, пороки развития на уровне продолговатого и спинного мозга, ювенильный ревматоидный артрит | Радикулопатии, миелопатии, боль в шее и руке, кривошея | В зависимости от основного заболевания |
Лечение
Тактика лечения
Цели лечения:
1. Подавление судорог, напряжения в пораженных мышцах шеи.
2. Уменьшить кривошею, болезненность в спастических мышцах шеи.
Немедикаментозное лечение:
1. Психотерапия.
2. Соблюдение режима дня: избегать стрессовых ситуаций, умственных перегрузок, длительных занятий на персональном компьютере.
3. Массаж воротниковой зоны.
4. ЛФК — групповые занятия.
5. Физиолечение — озокеритовые аппликации.
6. Фитотерапия — экстракт валерианы, пустырника, пассифлоры, хмеля, мелиссы, мяты.
7. Самоконтроль гиперкинезов.
Медикаментозное лечение
Миорелаксанты:
1. Толпиризон гидрохлорид (мидокалм), детям в возрасте от 3 мес. до 6 лет в суточной дозе из расчета 5-10 мг/кг в 2-3 приема; в возрасте 7-14 лет — в суточной дозе 2-4 мг/кг.
2. Тизанидин гидрохлорид (Сирдалуд), миорелаксант центрального действия.
3. Баклофен 30-60 мг/сут.
4. У ряда больных эффективны бензодиазепины: клоназепам в сочетании миорелаксантами.
Если вышеуказанные средства не дали эффекта, назначают нейролептики — галоперидол 1,5-3 мг/сут., препарат назначают прерывистыми курсами (при обострениях) или длительно в минимальной эффективной дозе.
Наиболее эффективным методом лечения фокальной дистонии являются инъекции препаратов ботулотоксина (диспорт) в мышцы, вовлеченные в гиперкинез, вызывающие частичный парез этих мышц и тем самым устраняющие дистонию на несколько месяцев, после чего инъекцию приходится повторять. Дозы зависят от количества вовлеченных мышц. Грудино-ключично-сосцевидная (50-100 ед.), лестничная (25-50 ед.), поднимающая лопатку (4-6 ед.), ременная (25-75 ед.), трапецевидная (25-100 ед.). Общая доза до 4-6 ед./кг, эффект от 60 до 90%.
Общеукрепляющая терапия: витамины группы В, фолиевая кислота, препараты магния.
Седативная терапия: ноофен, грандаксин, ново-пассит.
Профилактические мероприятия: соблюдение режима дня — достаточный сон, отдых, профилактика инфекций, черепно-мозговых травм, умственной перегрузки, длительных занятий на персональном компьютере, просмотра телевизионных программ.
Дальнейшее ведение: создание условий для нормального обучения, успешной социализации ребенка и воспитанию самоконтроля.
Основные медикаменты:
1. Актовегин 2 мл 80 мг
2. Глицин, таблетки 0,1
3. Гопантеновая кислота (Пантокальцин), таблетки 0,25
4. Ново-пассит, таблетки покрытые оболочкой, раствор для внутреннего применения
5. Ноофен, таблетки 0,25
6. Пиридоксин гидрохлорид — ампулы 1 мл 5%, витамин В6
7. Толпиризон гидрохлорид (Мидокалм), таблетки 50 мг
8. Фолиевая кислота, таблетки 0,001
9. Цианкобаламин, ампулы 1 мл 200 и 500 мкг, толпиризон гидрохлорид (Мидокалм), таблетки 50 мг
Дополнительные медикаменты:
1. Аевит в капсулах
2. Баклофен, таблетки 10 мг, 25 мг
3. Ботулотоксин (Диспорт), флакон 500 ЕД
4. Винкамин (Оксибрал), капсулы 30 мг
5. Галоперидол, таблетки 1,5 мг, 5 мг, 10 мг и 20 мг
6. Диазепам, ампулы по 2 мл 5%
7. Клоназепам, таблетки 2 мг
8. Магния лактат+пиридоксина гидрохлорид — магне В6
9. Тиамин бромид, ампулы 1 мл 5%
10. Тизанидин гидрохлорид (Сирдалуд), таблетки 2 и 4 мг
11. Тригексифенидил (Циклодол), таблетки 2 мг
12. Хлорпротиксен 15, таблетки
Индикаторы эффективности лечения:
1. Регресс тонических судорог, мышечного спазма в мышцах шеи.
2. Уменьшение кривошеи.
3. Повышение эмоционального тонуса, настроения, работоспособности больного.
Госпитализация
Показания к госпитализации (плановая): односторонняя пароксизмальная дистония мышц шеи.
Информация
Источники и литература
- Протоколы диагностики и лечения заболеваний МЗ РК (Приказ №239 от 07.04.2010)
- Е.И. Гусев, Г.С. Бурд, А.С. Никифоров. Неврологические симптомы, синдромы, симптомокомплексы и болезни. Москва 1999
Д.Р. Штулман. Неврология. Москва 2005
Е.В. Шмидт. Справочник по неврологии. Москва 1989
В.П. Зыков. Патология экстрапирамидной системы у детей. Москва 2006
Джеральд М. Феничел. Педиатрическая неврология. Москва 2004
Л.Р. Зенков, М.А. Ронкин. Функциональная диагностика нервных болезней. Москва 1999
- Е.И. Гусев, Г.С. Бурд, А.С. Никифоров. Неврологические симптомы, синдромы, симптомокомплексы и болезни. Москва 1999
Информация
Список разработчиков:
№ | Разработчик | Место работы | Должность |
1. | Кадыржанова Галия Баекеновна | РДКБ «Аксай», психоневрологическое отделение №3 | Заведующая отделением |
2. | Серова Татьяна Константиновна | РДКБ «Аксай», психоневрологическое отделение №1 | Заведующая отделением |
3. | Мухамбетова Гульнара Амерзаевна | КазНМУ, кафедра нервных болезней | Ассистент, кандидат медицинских наук |
4. | Балбаева Айым Сергазиевна | РДКБ «Аксай», психоневрологическое отделение №3 | Врач-невропатолог |
Прикреплённые файлы
Внимание!
Если вы не являетесь медицинским специалистом:
- Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
- Информация, размещенная на сайте MedElement и в мобильных приложениях «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта», не может и не должна заменять очную консультацию врача.
Обязательно
обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
- Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может
назначить
нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
- Сайт MedElement и мобильные приложения «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта» являются исключительно информационно-справочными ресурсами.
Информация, размещенная на данном
сайте, не должна использоваться для самовольного изменения предписаний врача.
- Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший
в
результате использования данного сайта.
Источник
