Код мкб менингиома спинного мозга
Содержание
- Описание
- Дополнительные факты
- Причины
- Патогенез
- Классификация
- Симптомы
- Возможные осложнения
- Диагностика
- Лечение
- Список литературы
Названия
Название: Спинальная менингиома.
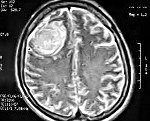
Спинальная менингиома
Описание
Менингиома позвоночника. Это неоплазия позвоночного канала, которая берет свое начало в спинных мембранах. Клинически это проявляется прогрессирующим корешковым синдромом с переходом на половину симптомов и полным повреждением диаметра спинного мозга на уровне опухоли. Менингиома позвоночника диагностируется в соответствии с неврологическим статусом, МРТ позвоночника и гистологическим анализом материала, полученного во время операции. Нейрохирургическое лечение: рекомендуется радикальное удаление, в зависимости от показаний возможна стереотаксическая операция. Злокачественная менингиома требует дополнительной пред- и / или послеоперационной лучевой терапии.
Дополнительные факты
Менингиома позвоночника встречается значительно реже, чем аналогичные новообразования головного мозга, и занимает 1,2% от общего числа менингиом. В структуре первичных опухолей спинного мозга менингиомы составляют 15-30%. В большинстве случаев спинальная менингиома является интрадуральной экстрамедуллярной опухолью. Согласно клиническим наблюдениям, специалисты в области неврологии и нейрохирургии описали индивидуальные экстрадуральные и экстра интрадуральные менингиомы. В 99% случаев спинальная менингиома является доброкачественным новообразованием. Наиболее распространенным местом опухоли (в 70% случаев) является грудной отдел позвоночника, обычно вентролатеральное положение новообразования по отношению к длине спинного мозга. Более половины случаев встречаются у пациентов старше 60 лет. Женщины заболевают в 6-10 раз чаще, чем мужчины.
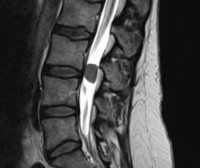
Спинальная менингиома
Причины
Этиофакторы неоплазии до конца не изучены. Информация о них носит умозрительный характер. Скорее всего, это многофакторный механизм развития заболевания. Известные этиологические предпосылки можно разделить на 3 основные группы: Они предполагают вредное воздействие нескольких неблагоприятных факторов окружающей среды: ионизирующего излучения, нитратов, потребляемых с пищей, канцерогенов, содержащихся в пище, вдыхаемого воздуха. Эти эффекты вызывают «повреждение» генетического аппарата клетки, что приводит к изменению его свойств. Определенную роль играет снижение противоопухолевой защиты организма, что отчасти объясняется преимущественно пожилыми пациентами. Дисфункция противоопухолевого механизма, который обычно разрушает мутированные клетки, вызывает размножение атипичных клеточных элементов мозговых оболочек. Повышенный риск менингиом у пациентов с нейрофиброматозом указывает на генетический детерминизм патологии. Расположение генетического дефекта предлагается на 22-й хромосоме.
Патогенез
Воздействие вышеперечисленных этиофакторов приводит к изменению основных свойств отдельных клеток головного мозга. Измененные (нетипичные) клетки, которые не разрушаются противоопухолевой защитой, начинают интенсивно делиться, образуя новообразование. Опухолевые клетки имеют меньшую, чем обычно, дифференцировку. В подавляющем большинстве случаев менингиома доброкачественная. Редко он состоит из крайне низких и дифференцированных клеточных структур, которые определяют злокачественные свойства опухоли.
Морфологически спинальная менингиома представляет собой плотный узел, обычно с капсулой. Типичным является обширный экстрамедуллярный рост новообразования, распространяющийся на соседние ткани. Первичная клиническая симптоматика обусловлена сдавливанием корешков позвоночника. Спинной мозг поражен из-за ишемии, когда опухоль сдавливает сосуды, которые его питают, и в результате прямого сжатия растущим новообразованием. Сжатие путей вызывает неврологический дефицит ниже уровня локализации опухоли.
Классификация
По локализации спинальная менингиома бывает шейная, грудная, пояснично-крестцовая. Новообразования с обширным ростом и многоцентровым развитием отличаются от нескольких очагов опухоли. По гистологическому строению менингиома подразделяется на фибробластическую, менинготелиоматозную, псаммоматозную, смешанную, прозрачную клеточную, папиллярную, сосудистую, рабдоидную. В клинической практике наиболее распространена классификация, учитывающая характер роста, степень злокачественности и прогноз. На основании этих критериев можно выделить 3 основных варианта менингиомы позвоночника: Медленно растущее доброкачественное новообразование. Дайте наименьшее количество рецидивов после нейрохирургического удаления. У них самый благоприятный прогноз. Эта группа включает 94,5% спинальных менингиом. Атипичные опухоли, характеризующиеся быстрым ростом, высокой вероятностью рецидива. Из-за характера роста их называют «агрессивными». Предсказуемо менее благоприятный, чем неоплазия предыдущей группы. Наблюдается в 4,7% клинических случаев. Злокачественные менингиомы с агрессивным инвазивным ростом, рецидив. Может создавать метастазы. У них неблагоприятный прогноз, они составляют 1%.
Симптомы
Характерно длительное субклиническое течение, обусловленное небольшим размером и медленным увеличением новообразования. Клинически болезнь дебютирует с симптомами классического корешкового синдрома. Во-первых, появляются симптомы раздражения спинного мозга (сильная лучевая боль, парестезия). Впоследствии интенсивность болевого синдрома уменьшается, появляется неврологический дефицит и усиливается (снижение чувствительности, мышечная слабость, гипорефлексия), связанные с потерей функции корня, подавленного опухолью. Эти клинические проявления локализуются в зоне иннервации пораженного корня.
Спинальная грудная неоплазия способна давать симптомы, имитирующие поражения соматических органов. Когда опухоль локализуется на уровне нижних грудных сегментов, появляются боли в эпигастрии, напоминающие проявления гастрита, боли в пояснице, характерные для острого панкреатита. При левостороннем расположении образования возникает кардиалгия, требующая дифференциации от стенокардии. Корневая стадия опухоли длится от нескольких месяцев до пяти лет.
По мере роста спинальная менингиома вызывает сдавление спинного мозга, что приводит к синдрому Брауна-Секара. Ниже уровня новообразования в ипсилатеральной половине тела наблюдаются центральный парез и потеря глубокой чувствительности, при контралатеральной — поверхностная гипестезия. Неврологический дефицит быстро растет, приобретая симметричный характер с симптомами полного повреждения диаметра позвоночника. Грубый центральный парез, тяжелая общая гипестезия, трофические расстройства выявляются ниже уровня повреждения; нарушение произвольного контроля функции органов малого таза.
Боль в шейном отделе позвоночника.
Возможные осложнения
Со временем сдавление спинного мозга приводит к дегенерации и гибели его нейронов, к атрофии нервных волокон путей. В результате неврологический дефицит становится необратимым, и пациент остается инвалидом даже после удаления опухоли. Мышечная атрофия возникает на уровне поражения, меньшее спастическое повышение мышечного тонуса приводит к развитию суставных контрактур. Трофические нарушения в денервированных тканях сопровождаются снижением защитной функции кожи, что сопровождается легкой травмой и затруднением регенерации. Эти изменения способствуют инфицированию при попадании инфекционных агентов в кровоток, развитию сепсиса. Расстройства органов малого таза требуют постоянной катетеризации мочевого пузыря, что увеличивает риск инфекции при развитии уретрита, цистита и пиелонефрита. Наиболее опасным осложнением злокачественных менингиом является метастазирование.
Диагностика
Ранняя диагностика затруднена, поскольку спинальная менингиома начинается с симптомов радикулита, типичных для остеохондроза, а возраст большинства пациентов совпадает с периодом проявления дегенеративных изменений в позвоночнике. Можно заподозрить неоплазию у молодого пациента, частые рецидивы болевого синдрома, появление симптомов «потери» (неврологический дефицит), низкую эффективность стандартной терапии радикулита. Основными этапами диагностики являются: В неврологическом состоянии в зависимости от стадии и локализации процесса определяются корневые нарушения центральной чувствительности, моно-, геми-, пара- или тетрапарез, диссоциация Брауна-Секара, полная потеря чувствительности и т. Д. Результаты неврологического обследования указывают на уровень и распространенность травмы. Это основной метод диагностики новообразований. Магнитно-резонансная томография позвоночника помогает определить размеры, точное местоположение, характер роста образования, степень компрессии позвоночника. При наличии противопоказаний для магнитно-резонансной томографии выполняется КТ-миелография.
• Гистологическое исследование. Гистология операционного материала проводится, в сомнительных случаях — интраоперационным исследованием. Микроскопический и гистохимический анализ делает возможным точную морфологическую верификацию опухоли, позволяет установить окончательный диагноз.
Опухоль позвоночника отличается от радикулита, межпозвонковой грыжи, невромы корешка позвоночника, гематомы, миелита, сирингомиелии. При расположении в грудном отделе необходимо исключить гастродуоденит, острый живот, ишемическую болезнь сердца. Во время магнитно-резонансной томографии менингиома требует дифференциации от других экстрамедуллярных опухолей позвоночника: нейрофибром, липом, гемангиом, хондром.
Лечение
Наиболее приемлемым методом лечения является радикальное удаление опухолевых образований. Выбор терапевтической тактики нейрохирургом делает в соответствии с расположением, характером и распространенностью процесса, общим соматическим состоянием пациента. Есть 3 основных лечения:
• Операция открытия. Удаление радикальной менингиомы проводится в микрохирургической технике. Доступ к опухоли — это ламинэктомия. Чтобы предотвратить рецидив, важно полностью удалить раковые ткани.
• Стереотаксическая хирургия. Менингиома подвергается удаленному, точно направленному воздействию ионизирующего излучения (гамма-нож) или рентгеновского излучения (кибернож). Стереотаксическое удаление является наиболее экономичным методом, который не требует разреза, сводя к минимуму воздействие на окружающие ткани. Его использование ограничено высоким процентом рецидивов.
• Противораковое лечение. Лучевая терапия назначается послеоперационно или паллиативно, если невозможно полностью удалить опухоль, злокачественный процесс. Дозиметрическое планирование выполняется индивидуально рентгенологом.
Список литературы
1. Патогенез менингиом (обзор литературы)/ Бекяшев А. Х. // Опухоли головы и шеи. – 2011.
2. Клиника, диагностика и хирургическое лечение спинальных менингиом: Автореферат диссертации/ Фомичев В. Г. – 2005.
3. Результаты хирургического лечения спинальных менингиом/ Евзиков Г. Ю. , Новиков В. А. , Смирнов А. Ю. , Буров С. А. // Нейрохирургия. – 2000. — №3.
4. Менингиома вентральной локализации на уровне краниовертебрального перехода/ Ступак В. В. , Рабинович С. С. , Митюков А. Е. , Пендюрин И. В. , Шабанов С. В. // Хирургия позвоночника. – 2014.
Источник
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Описание
- Дополнительные факты
- Причины
- Классификация
- Симптомы
- Диагностика
- Прогноз
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Менингиома.

Менингиома
Описание
В большинстве случаев менингиома является доброкачественной опухолью, которая развивается из арахнендотелиальных клеток (твердой мозговой оболочки или реже из сплетений кровеносных сосудов). Симптомами новообразования являются головные боли, нарушение сознания, памяти; мышечная слабость; эпилептические припадки; нарушение работы анализаторов (слуховое, зрительное, обонятельное). Диагноз ставится на основании неврологического обследования, магнитно-резонансной или компьютерной томографии головного мозга, ПЭТ. Хирургическое лечение менингиомы, включающее лучевую или стереотаксическую радиохирургию.
Дополнительные факты
Менингиома — это опухоль, чаще всего доброкачественной природы, которая растет из арахноэндотелия менингов. Как правило, опухоль располагается на поверхности мозга (реже на выпуклой поверхности или на основании черепа, редко в желудочках или костной ткани). Как и многие другие доброкачественные опухоли, менингиомы характеризуются медленным ростом. Очень часто это не дает о себе знать, пока не произойдет значительное увеличение новообразования; иногда это случайное открытие в компьютерной томографии или магнитно-резонансной томографии.
В клинической неврологии частота появления менингиомы занимает второе место после глиом. В целом, менингиомы составляют около 20-25% всех случаев рака центральной нервной системы. Менингиомы встречаются в основном у людей в возрасте от 35 до 70 лет; чаще всего наблюдается у женщин. У детей они встречаются довольно редко и составляют около 1,5% всех злокачественных новообразований центральной нервной системы у детей. 8-10% опухолей арахноидальных мозговых оболочек — атипичные и злокачественные менингиомы.
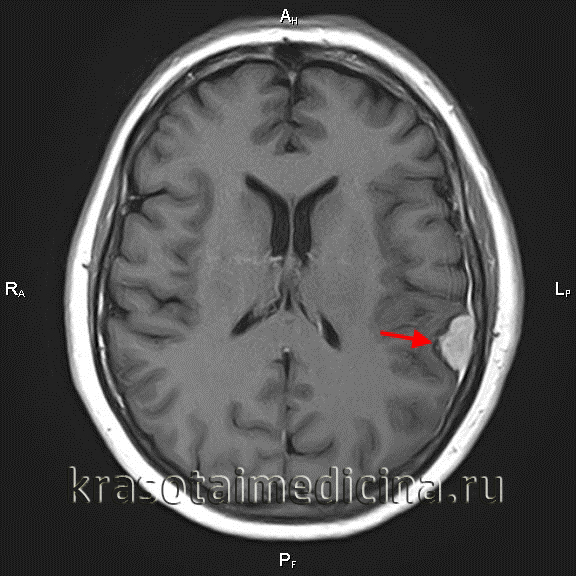
Менингиома
Причины
Генетический дефект был идентифицирован на 22 хромосоме, ответственной за развитие опухоли. Он расположен недалеко от гена нейрофиброматоза (NF2), поэтому они связаны с повышенным риском развития менингиомы у пациентов с NF2. Наблюдается связь между развитием опухоли и гормональным анамнезом у женщин, что вызывает высокую частоту возникновения менингиомы у женщин. Выявлена регулярная связь между развитием рака молочной железы и менингеальной опухолью. Кроме того, менингиома имеет тенденцию увеличиваться в размерах во время беременности.
Факторами, провоцирующими развитие опухоли, также могут быть: черепно-мозговая травма, облучение (любое ионизирующее излучение, рентген), все виды отравлений. Тип роста опухоли является более широким, то есть менингиома растет как единый узел, толкая окружающие ткани. Рост многоцентровых опухолей из двух или более очагов также возможен.
Макроскопически менингиома представляет собой округлое новообразование (или, реже, подкову), которое чаще всего сливается с твердой мозговой оболочкой. Размер опухоли может составлять от нескольких миллиметров до 15 см и более. Опухоль плотной консистенции обычно имеет капсулу. Цвет среза может варьироваться от оттенков серого до желтого с серым. Формирование кистозных новообразований не характерно.
Классификация
В зависимости от степени злокачественности выделяют три основных типа менингиом. Первый из них включает типичные опухоли, которые делятся на 9 гистологических вариантов. Более половины из них представлены менинготелиальными опухолями; около четверти составляют менингиомы смешанного типа и чуть более 10% фиброзных новообразований; другие гистологические формы крайне редки.
Атипичные опухоли с высокой митотической активностью следует отнести ко второй степени злокачественности. Такие опухоли могут расти инвазивно и превращаться в вещество мозга. Атипичные формы имеют тенденцию повторяться. И, наконец, наиболее злокачественные или анапластические менингиомы (менингосаркомы) относятся к третьему типу. Они отличаются не только способностью проникать в вещество мозга, но и способностью метастазировать в отдаленные органы и часто появляться снова.
Симптомы
Заболевание может протекать бессимптомно и не влиять на общее состояние пациента, вплоть до приобретения опухоли большого размера. Симптомы менингиомы зависят от анатомической области мозга, к которой она прикреплена (область полушарий головного мозга, пирамиды височной кости, парасагиттальный синус, тенториум, угол церебеллопонтина и т. Д. ). Общие церебральные клинические проявления опухоли могут быть: головная боль; тошнота, рвота, эпилептические припадки; нарушение сознания; мышечная слабость, нарушение координации; ухудшение зрения; проблемы со слухом и запахом.
Очаговые симптомы зависят от расположения менингиомы. Когда опухоль располагается на поверхности полушарий, может возникнуть судорожный синдром. В некоторых случаях при такой локализации менингиомы наблюдается ощутимый гиперостоз костей черепа.
При поражении парасагиттальной пазухи лобной доли возникают нарушения, связанные с умственной деятельностью и памятью. Если поражена его средняя часть, то в противоположном очаге опухоли нижней конечности возникают мышечная слабость, судороги и онемение. Продолжение роста опухоли приводит к гемипарезу. Для менингиом основания лобной доли характерны нарушения обоняния — гипо- и аносмия.
При развитии опухоли в задней черепной ямке могут возникнуть проблемы со слуховым восприятием (потеря слуха), нарушение координации движений и походки. Находясь в районе турецкого седла, нарушения со стороны зрительного анализатора происходят вплоть до полной потери зрительного восприятия.
Боль в шейном отделе позвоночника. Обонятельные галлюцинации. Обострение обоняния. Потеря обоняния. Рвота. Судороги. Тошнота.
Диагностика
Диагностика опухоли представляет собой трудную задачу из-за того, что в течение многих лет менингиома может не проявляться клинически из-за ее медленного роста. Часто возрастные признаки старения приписывают пациентам с неспецифическими проявлениями, поэтому неправильный диагноз дисциркуляторной энцефалопатии у пациентов с менингиомой не является редкостью.
Когда появляются первые клинические симптомы, назначают полное неврологическое обследование и офтальмологическое обследование, во время которого офтальмолог проверяет остроту зрения, определяет размер полей зрения и выполняет офтальмоскопию. Нарушение слуха является показанием для консультации отоларинголога с пороговой аудиометрией и отоскопией.
Назначение томографических методов исследования является обязательным при диагностике менингиом. МРТ головного мозга позволяет определить наличие объемного образования. Сплоченность опухоли с твердой мозговой оболочкой помогает визуализировать состояние окружающей ткани. Сигнал МРТ в режиме Т1 напоминает сигнал от мозга, в режиме Т2 обнаруживается гиперинтенсивный сигнал и отек мозга. МРТ можно использовать во время операции для мониторинга удаления всех опухолей и получения материала для гистологического исследования. МР-спектроскопия используется для определения химического профиля опухоли.
КТ мозга может обнаружить опухоль, но в основном используется для определения вовлечения костной ткани и кальцификации опухоли. Позитронно-эмиссионная томография (ПЭТ-сканирование головного мозга) используется для определения рецидива менингиомы. Окончательный диагноз ставится неврологом или нейрохирургом на основании результатов гистологического исследования биопсии, которая определяет морфологический тип опухоли.
Прогноз
Прогноз типичной менингиомы при своевременном выявлении и хирургическом удалении достаточно благоприятный. У таких пациентов 5-летняя выживаемость составляет 70-90%. Остальные типы менингиом склонны к рецидивам, и даже после надлежащего удаления опухоли это может привести к смерти. Пятилетняя выживаемость пациентов с атипичными и злокачественными менингиомами составляет около 30%. Неблагоприятный прогноз также наблюдается при множественных менингиомах, которые составляют около 2% всех случаев развития этой опухоли.
На прогноз также влияют сопутствующие заболевания (сахарный диабет, атеросклероз, ишемическая болезнь сердца — ишемические поражения коронарных артерий и т. Д. ), Возраст пациента (чем моложе пациент, тем лучше прогноз); показатели опухоли: положение, размер, кровоснабжение, поражение близлежащих структур мозга, наличие предыдущих операций на мозге или данные о лучевой терапии в прошлом.
Лечение
Лечение менингиомы.
Доброкачественные или типичные формы менингиомы удаляются хирургическим путем. С этой целью череп вскрывают и выполняют полное или частичное удаление менингиомы, ее капсулы, волокон, пораженной костной ткани и прилегающей твердой мозговой оболочки, прилегающей к опухоли. Возможна одновременная пластичность дефекта, образованного собственными тканями или искусственными трансплантатами.
При атипичных или злокачественных опухолях с инфильтративным ростом не всегда возможно полностью удалить опухоль. В таких ситуациях основная часть новообразования удаляется, а остальная часть наблюдается динамически с использованием неврологических исследований и данных МРТ. Наблюдение также указано для симптоматических пациентов; у пожилых пациентов с медленным ростом опухолевой ткани. В случаях, когда хирургическое лечение угрожает осложнить или неосуществимо, принимая во внимание анатомическое расположение менингиомы.
При атипичном и злокачественном типе менингиомы применяется лучевая терапия или ее улучшенная форма — стереотаксическая радиохирургия. Последний представлен в виде гамма-ножа, системы Novalis, кибернетического ножа. Методы радиохирургического воздействия могут устранить опухолевые клетки головного мозга, уменьшить размер опухоли, а ткани и структуры, окружающие опухоль, не пострадают. Радиохирургические методы не требуют анестезии, не вызывают боли и не имеют послеоперационного периода. Пациент обычно может немедленно пойти домой. Подобные методы не используются для впечатляющих мозговых оболочек. Химиотерапия не показана, потому что большинство опухолей дерматита являются доброкачественными, но клинические испытания продолжаются.
Консервативное фармакологическое лечение направлено на уменьшение отека мозга и имеющегося воспаления (если оно есть). Для этого назначают глюкокортикоиды. Симптоматическое лечение включает назначение противосудорожных препаратов (при судорогах); при повышенном внутричерепном давлении возможны хирургические вмешательства для восстановления циркуляции спинномозговой жидкости.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
