Код мкб меланома глаза
Содержание
- Описание
- Дополнительные факты
- Причины
- Классификация
- Симптомы
- Диагностика
- Лечение
- Прогноз
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Меланома глаза.
Меланома глаза
Описание
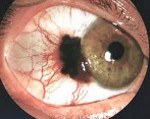
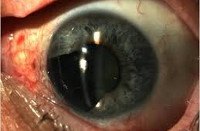
Меланома глаза. Злокачественное новообразование, происходящее из меланоцитов и поражающее веко, конъюнктиву или сосудистую оболочку глаза. Может проявляться ошибками зрения, ухудшением видения предметов, постепенной потерей периферического зрения, изменением формы зрачка, экзофтальмом и другими симптомами. В ряде случаев выявляется видимое пигментированное образование в области века, радужки или конъюнктивы. Диагноз выставляют с учетом жалоб, данных осмотра и результатов дополнительных исследований. Лечение – оперативное вмешательство, лучевая терапия, криотерапия, лазерная терапия.
Дополнительные факты
Меланома глаза – злокачественная опухоль из меланинпродуцирующих клеток, расположенная в области глаза. Составляет 5-7% от общего количества меланом. Отличается крайне неблагоприятным течением, склонностью к быстрому прорастанию окружающих тканей и раннему метастазированию. Степень злокачественности различается в зависимости от локализации новообразования. Самые злокачественные меланомы глаза – расположенные в области века. Опухоли сосудистой оболочки протекают более благоприятно, однако даже при этой форме заболевания летальность составляет 50-60%. Обычно выявляются у людей среднего и пожилого возраста. Мужчины страдают чаще женщин. Лечение осуществляют специалисты в сфере онкологии и офтальмологии.
Меланома глаза
Причины
Причины возникновения точно не установлены, однако можно выделить ряд факторов, способствующих развитию данного заболевания. Известно, что люди с голубыми и зелеными глазами страдают от этой злокачественной опухоли чаще кареглазых. У белых пациентов меланома глаза выявляется чаще, чем у представителей негроидной и монголоидной расы. Особенно подвержены меланомам (в том числе и расположенным в области глаз) люди со светлой кожей и белокурыми или рыжими волосами.
Наряду с естественным цветом кожи и глаз, имеют значение некоторые наследственные заболевания, нарушения пигментации глаз (глазной меланоцитоз), наличие невуса в области глаза и меланома кожи в анамнезе. Риск развития болезни увеличивается с возрастом и достигает пика к 50-60 годам. Меланома глаза чаще встречается у больных, постоянно подвергающихся воздействию солнечных лучей (проживающих в южных районах, работающих на открытом воздухе).
Классификация
С учетом локализации различают следующие виды меланомы глаза:
• Меланома кожи века – очень редкая и очень злокачественная опухоль.
• Меланома конъюнктивы – редкое новообразование высокой степени злокачественности.
• Новообразования сосудистой оболочки. Такие меланомы глаза подразделяются на опухоли собственно сосудистой оболочки (85%), новообразования ресничного тела (9%) и опухоли радужной оболочки (6%). Отличаются более благоприятным течением по сравнению с меланомами века и конъюнктивы.
С учетом стадий меланомы века классифицируют так же, как кожные пигментные образования. В процессе диагностики остальных меланом глаза используют классификацию TNM.
При поражениях конъюнктивы.
Т0 – новообразование не определяется; Т1 – опухоль находится в пределах одного квадранта конъюнктивы глазного яблока; Т2 – выявляется поражение более, чем одного квадранта конъюнктивы глазного яблока; Т3 – новообразование распространяется на свод либо на конъюнктиву века; Т4 – в процесс вовлекаются роговица, веко либо орбита.
При поражениях собственно сосудистой оболочки.
Т0 – меланома глаза не выявляется; Т1а – новообразование размером до 7х3 мм; Т1б – опухоль размером 10х3 мм; Т2 – меланома размером до 15х5 мм; Т3 – новообразование размером до 15х5 мм; Т4 – поражение, распространяющееся за пределы глаза.
При меланомах ресничного тела.
Т0 – новообразование не выявляется; Т1 – объемное образование не выходит за пределы ресничного тела; Т2 – меланома глаза поражает радужную оболочку либо переднюю камеру; Т3 – наблюдается инвазия в собственно сосудистую оболочку; Т4 – поражение распространяется за пределы глаза.
При меланомах радужной оболочки.
Т0 – опухоль не выявляется; Т1 – меланома глаза находится в пределах радужной оболочки; Т2 – определяется поражение одного квадранта и угла передней камеры; Т3 – наблюдается поражение нескольких квадрантов, угла передней камеры, собственно сосудистой оболочки либо ресничного тела; Т4 – опухоль распространяется за пределы глаза.
С учетом морфологических особенностей меланомы глаза делятся на веретеноклеточные, эпителиоидные, фасцикулярные и смешанные. Самое благоприятное течение характерно для веретеноклеточных меланом глаза, самое злокачественное – для эпителиоидных. Опухоли сосудистой оболочки могут представлять собой узел (узловая форма) или расти «по плоскости» (диффузная форма).
Симптомы
Первым признаком может стать появление пигментированного образования в области глаза. Некоторые больные отмечают ошибки зрения – мушки, вспышки или пятна. Наблюдаются постепенное ухудшение зрения и потеря периферического зрения. В последующем меланома глаза увеличивается в размере, прорастает близлежащие органы и ткани, поражает регионарные лимфоузлы (шейные, подчелюстные, периаурикулярные), метастазирует в легкие, кости, почки, печень Развитие метастазов сопровождается нарушением функции пораженных органов.
Меланома века представляет собой объемное пигментное образование, иногда – с четко выраженной ножкой. Поверхность меланомы глаза может быть покрыта сосочковыми разрастаниями либо трещинами. Новообразование быстро прогрессирует и рано дает отдаленные метастазы.
Меланома конъюнктивы может возникать в любом возрасте. Располагается у слезного мясца, в области полулунной складки либо лимба. Напоминает пигментированный узелок, может быть одиночной или множественной. Растет экзофитно, при распространении поражает склеру, роговицу и орбиту. Как и предыдущая разновидность меланомы глаза, склонна к быстрому прогрессированию и раннему метастазированию.
Меланома собственно сосудистой оболочки протекает стадийно. На первой стадии клиническая симптоматика отсутствует, при осмотре выявляется сероватый очаг с размытыми границами диаметром не более 10 На второй стадии меланома глаза увеличивается в размере, в ее тканях появляются новые сосуды. Возможны кровоизлияния в новообразование, стекловидное тело и сетчатку. При осмотре выявляется покраснение конъюнктивы, отек века, иридоциклит и другие признаки местного воспаления. Пациенты жалуются на боли в области глаза.
На третьей стадии меланома глаза прорастает за пределы органа. Отмечаются экзофтальм и деформация орбиты. Внутриглазное давление снижается. Новообразование прорастает в мозг и синусы, при распространении в мозг могут наблюдаться различные неврологические расстройства. На четвертой стадии происходит генерализация процесса. У больных меланомой глаза выявляются общие симптомы онкологических заболеваний: слабость, утомляемость, потеря веса и аппетита. Обнаруживаются метастазы в легких, плевре, печени, костях, других органах и тканях.
Меланома ресничного тела диагностируется преимущественно у пациентов 40-60 лет, реже выявляется в молодом возрасте. Для этой меланомы глаза характерен циркулярный рост с одновременным поражением угла передней камеры, цилиарного тела и корня радужки. Внутриглазное давление повышается уже на ранних стадиях болезни. Меланома глаза быстро распространяется за пределы склеры и рано метастазирует.
Изменение аппетита. Изменение веса. Истощение. Ломота в мышцах. Нарушение терморегуляции. Ночная потливость у мужчин. Отсутствие аппетита. Потеря веса. Слабость. Увеличение подчелюстных лимфоузлов. Увеличение шейных лимфоузлов.
Диагностика
Диагноз меланома глаза устанавливают на основании жалоб, анамнеза, данных осмотра и результатов дополнительных исследований. На начальном этапе выполняют прямую и обратную офтальмоскопию. При выявлении объемных образований осуществляют биомикроскопию и диафаноскопию глаза. Для выявления сосудистой сети, питающей меланому глаза, применяют ангиографию сосудов сетчатки. Для оценки состояния костей глазницы проводят обзорную рентгенографию орбиты в двух проекциях.
Для исключения метастазов больного с меланомой глаза направляют на рентгенографию грудной клетки, УЗИ органов брюшной полости, МРТ печени, УЗИ почек, КТ почек, КТ головного мозга, МРТ головного мозга, рентгенографию костей скелета и другие исследования. Биопсия при подозрении на меланому глаза не показана из-за опасности диссеминации злокачественных клеток. Гистологическое исследование осуществляют после хирургического удаления новообразования.
Лечение
Лечебную тактику определяют индивидуально с учетом локализации опухоли, распространенности процесса и общего состояния организма пациента. При меланомах века выполняют хирургические вмешательства на фоне пред- и после операционной радиотерапии. Меланому глаза иссекают с участком здоровых тканей, для устранения дефекта применяют кожную пластику. При поражении близлежащих структур возможно увеличение объема операции. При остальных видах меланомы глаза осуществляют экзентерацию орбиты либо энуклеацию глаза в сочетании с пред- и послеоперационной лучевой терапией.
При небольших опухолях радужной оболочки проводят иридэктомию, лазерную коагуляцию или диатермокоагуляцию, при ограниченных новообразованиях конъюнктивы – локальную эксцизию. Офтальмоонкологи ведут поиск новых способов лечения данной патологии, используя фотокоагуляцию, криодеструкцию и другие методики. Органосохраняющие операции при меланомах глаза выполняют после детального обследования, подтверждающего ограниченность процесса. На III стадии использование органосохраняющих методик сомнительно, на IV – противопоказано.
Прогноз
Прогноз определяется локализацией и распространенностью меланомы глаза. Новообразование в области века рассматривается онкологами как крайне злокачественное. Плохим признаком является депигментация или усиление пигментации. При появлении метастазов быстро наступает летальный исход. Меланома конъюнктивы также считается прогностически неблагоприятным заболеванием из-за высокой склонности к образованию лимфогенных и гематогенных метастазов, однако показатели выживаемости при таких меланомах глаза выше, чем при поражении века.
При меланомах ресничного тела и собственно сосудистой оболочки прогноз серьезный. Существует высокая вероятность появления метастазов в первые 3-5 лет после хирургического удаления опухоли. Наиболее благоприятное течение характерно для новообразований радужной оболочки за исключением иридоцилиарной аннулярной формы меланомы глаза, склонной к отдаленному метастазированию. Осложнения после органосохраняющих операций наблюдаются у 27% больных. Возможны продолжение роста меланомы глаза, появление отдаленных метастазов, катаракта, глаукома, кератит и сморщивание глазного яблока.
Основные медуслуги по стандартам лечения | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник

Описание
Представлены доброкачественными (невусы) и злокачественными (меланома) формами.
D31 Доброкачественное новообразование глаза и его придаточного аппарата
D31.3 Сосудистой оболочки.
Невус — наиболее часто встречающаяся доброкачественная опухоль, локализирующаяся в заднем отделе глазного дна (89%), около 11% невусов располагается в области экватора и в преэкваториальной зоне. Офтальмоскопически невусы выявляют у 1-2% взрослого населения, у лиц старшего возраста частота их выявления увеличивается, а на аутопсии частота невусов в хориоидее возрастает до 6.5-20%.
Не проводят.
Невусы подразделяют на стационарные и прогрессирующие.
Большая часть невусов возникает с рождения, но пигментация их появляется значительно позже, и обнаруживают их после 30 лет. У мужчин и женщин невусы выявляются одинаково часто, нередки случаи билатеральных невусов.
Нередко невусы бывают предметом случайной находки при офтальмоскопии. Они представлены плоскими или слегка выступающими очагами (до 1 мм) сероватого или серо-зелёного цвета с перистыми и чёткими границами, диаметр их 1-6 мм (рис. 36-39).
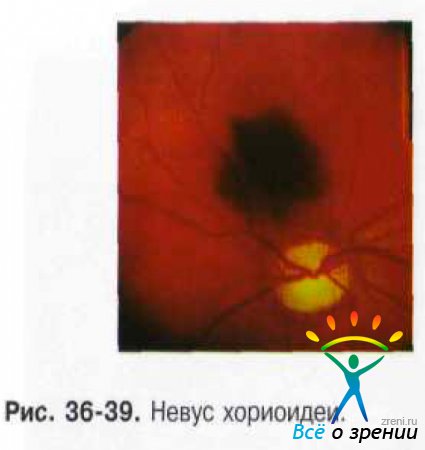
Перистость границ обусловлена просвечиванием красно-оранжевых сосудов хориоидеи в зоне пересечения края пигментации. Беспигментные невусы имеют овальную или округлую форму, границы их кажутся более ровными, но менее чёткими в связи с отсутствием пигмента. На поверхности невуса могут присутствовать друзы. Такие невусы определяют как стационарные.
По мере увеличения размеров невуса усиливаются дистрофические изменения в ПЭС, что приводит к увеличению друз стекловидной пластинки, появлению слабого субретинального экссудата, вокруг невуса возникает желтоватого цвета ореол. Изменяется окраска поверхности невуса, границы его становятся менее чёткими. Описанные изменения свидетельствуют о переходе стационарного невуса в прогрессирующий.
Жалобы отсутствуют.
- Определение остроты зрения.
- Офтальмоскопия.
Исследование глазного дна с цветными фильтрами. При офтальмоскопии в красном свете невус хориоидеи становится особенно отчётливо видимым, в то время как при исследовании в зелёном свете стационарный невус «исчезает», остаются видимыми лишь изменения в ретинальном пигментном эпителии при прогрессирующем невусе.
ФАГ при стационарных невусах демонстрирует гипофлюоресценцию на протяжении всего времени исследования, отсутствие изменений в окружающих сосудах, и хориоидее, особенно когда их локализация ограничена наружными отделами хориоидеи. При прогрессирующем невусе, когда возникают изменения в прилежащих сосудах хориоидеи, приводящих к появлению перифокального стаза, появляется пропотевание флуоресцеина.
Дифференцируют с начальной меланомой, метастатической карциномой, хориоидальной остеомой, отграниченной гемангиомой, врождённой локальной и реактивной гиперплазией ПЭС, субретинальным и субхориоидальным кровоизлиянием.
Предупреждение озлокачествления опухоли.
Отсутствуют.
Лазеркоагуляция при прогрессирующем невусе.
Три недели.
Показано динамическое наблюдение офтальмолога.
Стационарный невус имеет хороший прогноз. Прогрессирующий невус следует рассматривать как потенциально злокачественную опухоль.
С69 Злокачественное новообразование глаза и его придаточного аппарата.
С69.3 Сосудистой оболочки.
Меланома увеальная составляет 5% всей патологии органа зрения. Частота её растёт. В США за последние годы выявление меланомы хориоидеи по обращению увеличилось с 5,3 до 10,9 на 1 млн населения. В России этот показатель колеблется от 8 до 13,3 на 1 млн населения. Частота заболеваемости увеличивается с каждой декадой жизни, и после 70 лет ежегодно регистрируют 50 новых случаев опухоли на 1 млн населения.
Систематическая диспансеризация.
Не проводят.
Морфологически выделяют веретеноклеточную и эпителиоидную меланому. Смешанная меланома занимает промежуточное место, прогноз при ней зависит от преобладания веретенообразных или эпителиоидных клеток.
Опухоль в хориоидее развивается, как правило, спорадически. В редких случаях можно говорить о генетической предрасположенности: семейные формы меланомы составляют 0.37%.
В генезе меланомы возможны три механизма развития: de novo (чаще), на фоне предшествующего невуса хориоидеи и существующего окулодермального меланоза.
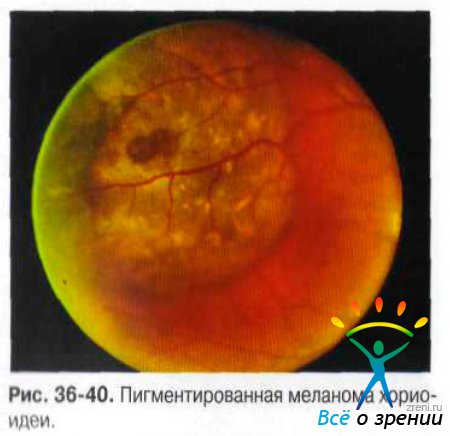
Чаще опухоль локализуется за экватором, растёт одиночным узлом. В начальной стадии представлена небольшим (не более 4-5 диаметров диска) округлой формы очагом желтовато-коричневого или серо-аспидного цвета: на поверхности и вокруг него видны друзы стекловидной пластинки. Возможна очаговая пролиферация ПЭС. Поля оранжевого пигмента на поверхности меланом обусловлены отложением зёрен липофусцина на уровне ПЭС (рис. 36-40).

В опухоли развивается хаотичная сеть новообразованных сосудов. Сосуды сетчатки над опухолью уплощаются, при толщине опухоли более 6 мм исчезает их параллакс. При больших меланомах возможен разрыв сетчатки, и гладкая, блестящая поверхность опухоли проминирует в СТ. в котором становятся видимыми комплексы опухолевых клеток или дисперсия пигмента.
Диагноз меланомы хориоидеи остаётся сложным, процент клинически нераспознанных, но доказанных гистологически случаев колеблется от 3,6 до 12%.
Более половины больных жалуются на ухудшение зрения.
- Определение центрального и периферического зрения.
- Биомикроскопия, биомикроофтальмоскопия.
- Прямая и непрямая офтальмоскопия.
- Диафамоскопия.
- ФАГ.
- УЗИ, эхобиометрия.
- КТ и МРТ исследование.
Дифференцируют с другими опухолями, опухолеподобными заболеваниями, регматогенной отслойкой сетчатки.
Консультация онколога.
Ликвидация опухоли.
Энуклеация, брахитерапия, транспупиллярная термотерапия.
Зависят от вида лечения. После энуклеации — 2 нед. После локального разрушения период нетрудоспособности затягивается на 2-3 мес.
Обязательно динамическое наблюдение офтальмолога, онколога.
Не рекомендована работа в горячих цехах, длительное пребывание на солнце.
Зависит от гистологического типа опухоли, её размеров, локализации. Принято считать, что 40% больных погибают в течение 10 лет с момента постановки диагноза в результате гематогенного метастазирования в печень, лёгкие.
Доброкачественная опухоль с торпидным ростом, приводит к тотальной отслойке сетчатки.
D18.0 Гемангиома любой локализации.
Среди глаз, удалённых по поводу внутриглазных опухолей, составляет 0,76%. Возраст больных 10-60 лет.
Не проводят.
Выделяют отграниченную и диффузную гемангиомы.
Врождённая опухоль типа гамартом.
Жалобы на снижение зрения ранний симптом гемангиомы у взрослых, у детей косоглазие. В хориоидее гемангиома представлена двумя клиническими формами.
- Отграниченная гемангиома представлена одиночным узлом с чёткими границами, округлой или овальной формы, максимальный диаметр опухоли — 3-15 мм. Толщина опухоли — 1-6 мм. Окраска опухоли чаще светлая, цвет колеблется от беловато-серого до розово-красного (рис. 36-41).
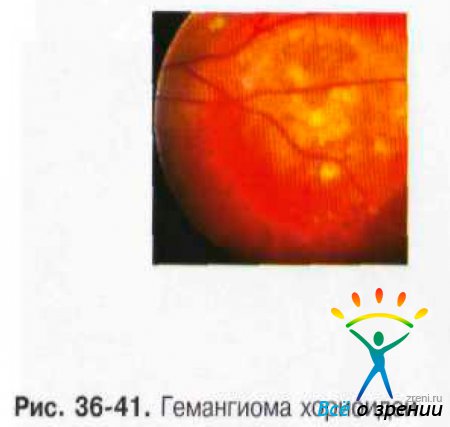
В трети случаев опухоль имеет тёмно-красный цвет с аспидным оттенком, что обусловлено пролиферацией ПЭС. Вторичную отслойку сетчатки наблюдают практически у всех больных, при больших, длительно существующих опухолях она становится пузыревидной. Калибр сосудов сетчатки, в отличие от меланомы хориоидеи, не меняется, на поверхности опухоли могут быть мелкие геморрагии. При слабо выраженном субретинальном экссудате кистовидная дистрофия сетчатки создаёт картину «ажурности» опухоли. Субретинальный экссудат иногда по толщине может значительно превышать толщину самой опухоли. Описаны случаи оссификации гемангиом.
- Диффузная гемангиома нередко сочетается с синдромом Стёрджа-Вебера (энцефало-фациальный ангиоматоз). Характерно красно-оранжевое окрашивание всей поверхности глазного дна до экватора, отслойка сетчатки с вторичными дистрофическими изменениями, диффузное утолщение хориоидеи выявляемое при УЗИ, ярко-красное свечение зрачка на стороне поражения.
Диагноз кавернозной гемангиомы труден. Клинико-гистологические расхождения достигают 18,5%.
Жалобы на снижение зрения.
- Исследование центрального и периферического зрения.
- Офтальмоскопия, биомикроофтальмоскопия.
- УЗИ.
- ФАГ.
Необходимо исключить беспигментную и слабопигментированную меланому хориоидеи, метастатический рак, задний склерит, серозную хориоретинопатию, дисциформную макулярную дегенерацию, центральную серозную ретинопатию и регматогенную отслойку сетчатки, у лиц молодого возраста — ретинобластому.
Ликвидация опухоли для предупреждения тотальной отслойки сетчатки.
Хирургическое лечение (брахитерапия, транспупиллярная термотерапия).
До 2 мес после локального лечения.
Показано динамическое наблюдение офтальмолога.
Для зрения неблагоприятный, для жизни хороший.
Злокачественная, быстрорастущая опухоль в хориоидее в результате гематогенного переноса опухолевых клеток из основного узла опухоли.
Частота метастазов в орган зрения достигает 6,5%. До 9% больных узнают о своём онкологическом заболевании от офтальмолога, а метастатический характер опухоли распознают при гистологическом исследовании, и только после этого начинают поиск первичного опухолевого узла.
В хориоидею метастазируют практически все злокачественные опухоли, чаще раки, кожные меланомы. Известно, что до 2,5% всех больных с метастатической болезнью к моменту смерти имеют внутриглазной метастаз. У 3,3% больных при обнаружении метастаза в хориоидее не удаётся выявить первичный узел.
Характерен небольшой слегка проминирующий очаг беловато-розового или жёлтого цвета с нечёткими границами, локализующийся почти в 80% случаев между экватором и макулярной областью (рис. 36-42).
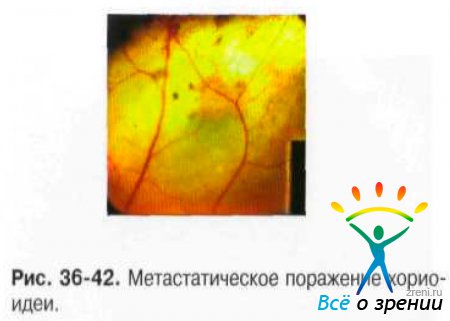
В начале заболевания толщина опухоли незначительна, но процесс прогрессирует быстро, и в течение нескольких месяцев, а иногда и недель может достигать 6-8 мм. Рано появляется вторичная отслойка сетчатки с большим количеством субретинальной жидкости. Многофокусность поражения наблюдают у 1/3 больных, чаще при билатеральном поражении. Плоские интенсивно пигментированные опухоли типичны для метастазов из кожной меланомы.
Жалобы па перемежающиеся метаморфопсии с последующим прогрессирующим ухудшением зрения. Процесс билатеральный в 29% случаев.
- Определение остроты зрения.
- Офтальмоскопия.
- Исследование глазного дна с цветными фильтрами: красным и зелёным.
- ФАГ.
Хориоидальные метастазы необходимо дифференцировать с отграниченной гемангиомой хориоидеи, беспигментным невусом, астроцитарной гамартомой, беспигментной и пигментированной меланомой, неспецифической гранулёмой, центральной серозной хориоидопатией, идиопатической склерохориоидальной кальцификацией, мультифокальной хориоидальной дистрофией, задним склеритом.
Паллиативное лечение опухоли, направленное на улучшение зрения.
Наружное облучение глаза.
Больной с гематогенными метастазами нетрудоспособен.
Показано динамическое наблюдение онколога и офтальмолога.
Для зрения временно хороший, для жизни неблагоприятный.
—
Статья из книги: Офтальмология. Национальное руководство | Аветисов С.Э.
Источник
