Код мкб лигатурный абсцесс
Содержание
- Описание
- Дополнительные факты
- Причины
- Симптомы
- Диагностика
- Лечение
- Профилактика
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Абсцесс мягких тканей.

Абсцесс мягких тканей
Описание
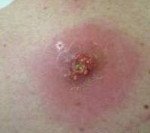
Абсцесс мягких тканей. Расположенная в мышцах или подкожной жировой клетчатке отграниченная от окружающих тканей и заполненная гнойным содержимым полость. Абсцесс мягких тканей характеризуется наличием отека, гиперемии, болезненности кожи и симптома флюктуации в области его локализации; общесоматическими изменениями (головная боль, гипертермия, недомогание, расстройство сна). Диагностическое обследование включает осмотр пораженной области, УЗИ, рентгенологическое исследование, диагностическую пункцию абсцесса и бактериологическое исследование его содержимого. После формирования абсцесса производится его открытое или закрытое вскрытие с последующим послеоперационным дренированием и промыванием растворами антисептиков.
Дополнительные факты
Абсцесс мягких тканей отличается от других гнойно-воспалительных заболеваний (эмпиемы, флегмоны) наличием инфильтративной капсулы или, как ее еще называют, пиогенной мембраны. Подобную капсулу имеют также абсцессы других локализаций: абсцесс головного мозга, абсцесс легкого, поддиафрагмальный абсцесс, заглоточный абсцесс, абсцесс предстательной железы, околочелюстной абсцесс и тд Капсула абсцесса мягких тканей ограничивает его от рядом расположенных анатомических структур и препятствует распространению гнойного процесса. Однако накопление значительного количества гнойного экссудата, увеличение абсцесса и истончение его капсулы могут привести к прорыву абсцесса мягких тканей с выходом его гнойного содержимого в окружающую клетчатку или межмышечные пространства с развитием разлитого гнойного воспаления — флегмоны.
Абсцесс мягких тканей
Причины
Абсцесс мягких тканей обусловлен попаданием в них гноеродных микроорганизмов. Примерно в четверти случаев абсцесс мягких тканей вызван стафилококковой инфекцией. Возбудителями также могут являться стрептококки, кишечная палочка, протей, синегнойная палочка, клостридии и пр. Патогенные микроорганизмы. Зачастую абсцесс мягких тканей имеет полимикробную этиологию. При костно-суставной форме туберкулеза может наблюдаться «холодный» абсцесс мягких тканей, вызванный микобактериями туберкулеза.
Проникновение гноеродных микроорганизмов, вызывающих абсцесс мягких тканей, чаще происходит при нарушении целостности кожного покрова в результате ранений, травм, микротравм, ожогов, отморожений, открытых переломов. Абсцесс мягких тканей может возникать при распространении микроорганизмов лимфогенным и гематогенным путем из имеющихся в организме гнойных очагов. Например, фурункула, карбункула, пиодермии, гнойной ангины, перитонита и пр. Инфицирование с образованием абсцесса мягких тканей может произойти ятрогенным путем при проведении инъекции инфицированной иглой. В редких случаях наблюдается асептический абсцесс мягких тканей, возникающий в результате попадания в ткани вызывающих их некроз жидкостей (керосин, бензин и тд ).
Благоприятствующим развитию абсцесса мягких тканей фоном является наличие в организме очага хронической инфекции (синусит, хронический тонзиллит, фарингит ), длительно протекающего заболевания желудочно-кишечного тракта (язва желудка, хронический гастрит, дуоденит, энтероколит), расстройств периферического кровообращения, обменных нарушений (ожирение, гипотиреоз, сахарный диабет, авитаминоз).
Симптомы
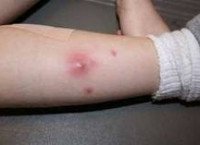
Абсцесс мягких тканей характеризуется наличием местных и общесоматических симптомов. К местным признакам относится болезненность, припухлость и покраснение участка кожи, расположенного над абсцессом. Надавливание в пораженной области вызывает усиление боли. Если абсцесс мягких тканей расположен поверхностно, то местная симптоматика отчетливо выражена и дополняется возникающим через несколько дней после образования абсцесса симптомом флюктуации, свидетельствующим о скоплении жидкого содержимого внутри воспалительного очага. При глубоко расположенном абсцессе, его местные симптомы не так заметны, флюктуация не наблюдается и на первый план могут выходить изменения в общем состоянии пациента.
Общесоматические признаки абсцесса мягких тканей не носят специфического характера. Пациенты отмечают повышенную утомляемость, периодическую головную боль, разбитость, нарушение сна, подъем температуры тела, которая может достигать 39-40°С и сопровождаться ознобом. Выраженные симптомы интоксикации могут быть связаны с всасыванием в кровоток токсических веществ, образующихся в результате распада тканей внутри абсцесса, или свидетельствовать о распространении гнойного процесса и угрозе сепсиса.
Боль в копчике. Высокая температура тела. Лейкоцитоз. Ломота в мышцах. Недомогание. Нейтрофилез. Озноб. Разбитость. Сильная жажда.
Диагностика
В ходе диагностического обследования пациента травматолог или хирург должны обратить внимание на наличие в его анамнезе указания на появление воспалительных симптомов после перенесенной травмы, ранения или инъекции. Поверхностно расположенный абсцесс мягких тканей легко выявляется при осмотре пораженной области. Более глубокие абсцессы требуют проведения УЗИ и диагностической пункции. После проведения пункции полученный материал подвергают бактериологическому исследованию для определения чувствительности гноеродной микрофлоры к антибиотикам.
При подозрении на «холодный» абсцесс производят рентгенологическое обследование пораженной области и ПЦР-диагностику туберкулеза. Диагностируют также фоновые заболевания пациента, для чего могут потребоваться консультации смежных специалистов: отоларинголога, гастроэнтеролога, эндокринолога.
Лечение
В начальной стадии рекомендовано консервативное лечение: противовоспалительная терапия и УВЧ. Сформировавшийся абсцесс мягких тканей подлежит обязательному хирургическому лечению. Вскрытие и дренирование абсцесса мягких тканей обычно проводится хирургом в амбулаторной операционной. Госпитализация необходима в случае осложненного абсцесса, рецидива абсцесса после проведенного хирургического лечения, наличия тяжелого фонового заболевания или состояния пациента, анаэробного характера инфекции, высокого риска развития послеоперационных осложнений при расположении абсцесса на лице, вблизи крупных сосудов или нервных стволов.
В травматологии и хирургии в настоящее время применяется открытое и закрытое хирургическое лечение абсцесса мягких тканей. Закрытый способ производится через небольшой разрез. Он включает кюретаж стенок и аспирацию содержимого абсцесса, применение двупросветной трубки для дренирования, активную аспирацию и промывание полости абсцесса после операции по его вскрытию. Открытый способ лечения предусматривает опорожнение и промывание абсцесса антисептиком после его широкого рассечения, дренирование при помощи широких полосок, ежедневный послеоперационный туалет полости абсцесса и перевязки.
Если вскрытие и дренирование абсцесса не приводит к ослаблению и постепенному исчезновению общесоматических и интоксикационных симптомов, то следует думать о генерализации гнойной инфекции и развитии сепсиса. В таких случаях необходимо проведение массивной антибактериальной терапии, дезинтоксикационных, инфузионных и симптоматических лечебных мероприятий.
Профилактика
Предупреждение образования абсцесса в мягких тканях заключается в соблюдении правил асептики и техники выполнения инъекций, применении только одноразовых шприцев и игл, своевременном лечении гнойных процессов различной локализации, повышении неспецифической резистентности организма, адекватной и тщательной первичной обработке ран.
Основные медуслуги по стандартам лечения | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
Содержание
- Описание
- Дополнительные факты
- Причины
- Патогенез
- Симптомы
- Возможные осложнения
- Диагностика
- Лечение
- Прогноз
- Профилактика
Названия
Название: Лигатурный свищ.
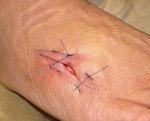
Лигатурный свищ
Описание
Лигатурный свищ. Окруженный воспалительным инфильтратом патологический ход в области нерассасывающейся шовной нити, которая использовалась для ушивания тканей в ходе различных оперативных вмешательств. Склонен к рецидивирующему течению. Проявляется наличием уплотнения, в центре которого расположено небольшое отверстие со скудным серозно-гнойным отделяемым. Кожа вокруг очага поражения имеет багрово-синюшную или темную окраску. Лигатурный свищ диагностируется с учетом симптоматики, наличия операции в анамнезе, данных фистулографии, УЗИ. Лечение – выскабливание грануляций и удаление лигатур или иссечение свища.
Дополнительные факты
Лигатурный свищ – достаточно распространенное осложнение. Возникает у 5% пациентов, перенесших различные оперативные вмешательства. Достоверно чаще диагностируется после хирургических манипуляций на полых органах брюшной полости и малого таза (условно-асептические операции), что обусловлено повышенной вероятностью инфицирования окружающих тканей даже при строгом соблюдении правил асептики и антисептики. Распространенность данного осложнения после гинекологических вмешательств составляет 8,9%, пластики грыж – 9,5%, операций по поводу язвенной болезни желудка и ДПК – 7,8%. Лигатура может располагаться как поверхностно, так и на значительной глубине. Из-за склонности к рецидивированию патология нередко становится причиной длительной нетрудоспособности. Утяжеляет течение основного заболевания.

Лигатурный свищ
Причины
Причиной развития данной патологии является реакция отторжения инородного тела – нити, использованной для ушивания глубоких и поверхностных тканей в процессе оперативного вмешательства. Обычно патологические ходы возникают при отторжении нерассасывающихся нитей. Чаще в свищевом ходе обнаруживаются шелковые нити, несколько реже – лавсановые и капроновые. Несмотря на то, что кетгут является рассасывающейся нитью, в литературе есть упоминания о кетгутовых лигатурных свищах. Заболевание практически никогда не вызывается викриловыми или проленовыми нитями. К числу провоцирующих факторов относятся:
• Инфицирование. Патогенные микроорганизмы проникают в область шва в результате нагноения операционной раны, которое может быть обусловлено нестерильностью операционного поля и инструментария, нарушением врачебных рекомендаций, присоединением госпитальной инфекции, изменением реактивности или истощением организма и пр. При нарушении правил стерилизации шовного материала инфекционные агенты могут находиться на нити в момент ушивания тканей.
• Реакция иммунного отторжения. Возникает в ответ на внедрение инородного тела, вероятность появления зависит от индивидуальных иммунологических особенностей. Нить не покрывается капсулой, а становится мишенью для иммунных клеток, которые распознают ее как чужеродный антиген.
• Прошивание полого органа. Наблюдается при случайном захвате всей стенки органа и выходе нити в его просвет. При контакте с нестерильным содержимым органа нить инфицируется, болезнетворные микробы распространяются по всей ее длине и дают начало очагу воспаления.
Патогенез
Обычно со временем вокруг нерассасывающихся нитей образуется слой рубцовой соединительной ткани, нити оказываются заключенными в капсулу. При развитии гнойно-воспалительного процесса инкапсуляции не происходит, вокруг нити формируется абсцесс. В последующем полость гнойника вскрывается в зоне послеоперационного рубца, явления острого воспаления уменьшаются, благодаря постоянному оттоку содержимого. Нить может оставаться на месте или мигрировать по патологическому ходу.
При самостоятельном выходе нити наружу или ее хирургическом удалении причина воспаления исчезает, свищ закрывается. В противном случае воспаление приобретает рецидивирующий характер, может осложняться вторичной инфекцией. Свищи могут быть как одиночными, так и множественными, образовываться в зоне нитей, использованных для ушивания поверхностно расположенных тканей, или в глубине раны, например, в брюшной полости. В последнем случае существует вероятность вовлечения внутренних органов в гнойно-воспалительный процесс.
Симптомы
Патология может возникать как в раннем, так и в позднем послеоперационном периоде. Иногда свищи образуются через несколько лет после вмешательства. В период формирования абсцесса выявляются локальные и общие признаки гнойного воспаления. Возникают боли, локализация которых определяется расположением инфицированной нити. Может отмечаться слабость, разбитость, повышение температуры. Затем в проекции послеоперационного рубца появляется болезненное уплотнение. Кожа над участком воспаления приобретает багровый или синюшный оттенок. Через несколько дней абсцесс самопроизвольно прорывается. Образуется небольшой свищ, из которого выделяется скудное серозно-гнойное отделяемое. Воспалительные явления уменьшаются, синдром интоксикации исчезает. В последующем свищ обычно периодически закрывается и открывается до момента удаления или самостоятельного отхождения нити.
Разбитость.
Возможные осложнения
Наиболее опасным осложнением лигатурного свища является вторичное инфицирование с распространением гнойного процесса. В зависимости от расположения лигатуры возможно образование поверхностных и глубоких абсцессов и затеков, поражение близлежащих органов. При гнойном расплавлении тканей иногда отмечается эвентрация внутренних органов. Вторичный инфекционный процесс, в свою очередь, может осложниться сепсисом. В тяжелых случаях существует риск летального исхода.
Из-за подтекания отделяемого в области наружного отверстия свища нередко развивается дерматит. Мягкие ткани вокруг свища становятся отечными, уплотняются, кожа приобретает багрово-синюшную окраску, со временем образуется участок гиперпигментации, в зоне рубца формируется косметический дефект. При неудачной попытке извлечения глубоко расположенной лигатуры в отдельных случаях наблюдается повреждение окружающих тканей и внутренних органов.
Диагностика
Диагностику и лечение осуществляют специалисты, выполнявшие операцию. Из-за повышенной вероятности образования лигатурных свищей после вмешательств с вскрытием полых органов патологию чаще всего выявляют гинекологи и абдоминальные хирурги, несколько реже – урологи, еще реже – торакальные хирурги, травматологи, нейрохирурги и другие специалисты. Постановка диагноза обычно не вызывает затруднений из-за типичного анамнеза (наличие хирургического вмешательства) и расположения свища в области послеоперационного рубца. Основной задачей становится определение глубины свища и конфигурации свищевого хода, выявление других факторов, влияющих на тактику лечения. Перечень диагностических мероприятий включает:
• Осмотр. Производится в условиях перевязочной. Врач оценивает количество и характер отделяемого, отмечает изменения окружающих тканей, исследует свищевой ход при помощи зажима. При незначительной извитости патологического хода и расположении лигатуры над апоневрозом данная методика обычно не представляет затруднений. Иногда нить удается извлечь во время диагностического исследования. При значительной извитости свищевого хода или его проникновении под апоневроз метод используют с осторожностью, стараясь не нарушить демаркационный вал и не повредить внутренние органы.
• Визуализационные методики. Классическим способом определения глубины и формы свищевого хода является фистулография. Контрастное вещество вводят в свищ, затем выполняют снимки в разных проекциях, на рентгенограммах полости и ходы отображаются в виде участков затемнения. В последние годы с этой же целью иногда назначают УЗИ. Свищевые ходы визуализируются как гипоэхогенные структуры с гиперэхогенным контуром, узлы – как округлые гиперэхогенные структуры.
Лечение
На начальном этапе обычно осуществляют перевязки, назначают физиотерапевтические мероприятия, но эффективность консервативных методик невелика, что вынуждает специалистов в области хирургии прибегать к инвазивным манипуляциям. Если лигатурная нить не отходит самостоятельно, ее пытаются извлечь с помощью зажима, однако эта методика имеет ряд недостатков, поскольку врачу приходится действовать вслепую, что увеличивает риск развития осложнений. Одномоментно выполняют выскабливание грануляций для лучшего заживления раны.
В специальной литературе встречаются упоминания об извлечении лигатур под контролем УЗИ, что позволяет предотвратить случайную перфорацию стенки патологического хода. При длительном существовании свищей, наличии затеков и свищевых ходов сложной формы, глубоком расположении лигатур производят иссечение свища. Недостатком метода является необходимость проведения масштабного хирургического вмешательства в области рубцово-измененных тканей.
Прогноз
Прогноз при лигатурных свищах обычно благоприятный для жизни и условно благоприятный для выздоровления. В большинстве случаев наблюдается выздоровление, однако для устранения патологии нередко требуются повторные открытые манипуляции или оперативные вмешательства. Успешно извлечь лигатуру зажимом удается у 65% пациентов, при этом у 21% больных в последующем наблюдается рецидив. Распространенность гнойно-воспалительных осложнений после иссечения свищевых ходов достигает 30%, 17% пациентов требуются повторные операции.
Профилактика
Профилактика заключается в тщательном обеспечении стерильности при проведении операций, правильной обработке нитей, использовании шовного материала, дающего меньшее количество осложнений, проведении адекватной антибиотикотерапии в послеоперационном периоде. Больным необходимо точно соблюдать рекомендации врача: не снимать повязку, не мочить рану, принимать назначенные препараты.
Источник
