Код мкб лейкоплакия мочевого пузыря

Содержание
- Синонимы диагноза
- Описание
- Дополнительные факты
- Причины
- Патогенез
- Классификация
- Симптомы
- Возможные осложнения
- Диагностика
- Лечение
- Прогноз
- Профилактика
- Список литературы
Другие названия и синонимы
Лейкокератоз мочевого пузыря, Лейкоплазия мочевого пузыря.
Названия
Название: Лейкоплакия мочевого пузыря.
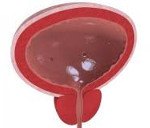
Лейкоплакия мочевого пузыря
Синонимы диагноза
Лейкокератоз мочевого пузыря, Лейкоплазия мочевого пузыря.
Описание
Лейкоплакия мочевого пузыря. Это метаплазия (дегенерация) уротелия в многослойный плоский эпителий, иногда с кератинизацией. Симптомы могут отсутствовать, иногда патология проявляется клинически с частым мочеиспусканием с дискомфортом, срочностью, синдромом хронической тазовой боли. Диагноз включает в себя цистоскопию с биопсией, окончательная верификация проводится с использованием морфологических исследований. Лечение может быть консервативным — антибиотики, стимуляторы кровообращения, витамины, инстилляции или хирургические вмешательства — направленные на устранение патологических очагов.
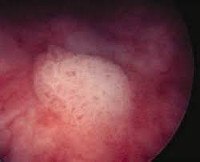
Лейкоплакия мочевого пузыря
Дополнительные факты
Лейкоплакия (лейкератоз, лейкоплазия) мочевого пузыря встречается в 1: 10000 случаев. Сам термин означает дегенерацию нормального переходного эпителия до патологического, нетипичного для слизистых оболочек — многослойного плоскоклеточного кератоза. Это состояние было впервые описано в 1862 году австрийским патологом К. Рокитанским, который указал на чрезмерное образование клеток с явлениями отшелушивания. Это наиболее опасный тип лейкоплакии, потому что актинический кератоз сопровождает рак мочевого пузыря или угрожает раком. Некератинизированный тип лейкоплакии встречается у женщин и детей младшего возраста (редко) и не представляет опасности.
Причины
Патогенез и этиология на сегодняшний день остаются под вопросом. Некоторые практики рассматривают лейкоплакию мочевого пузыря как гистологические изменения в ткани с длительным хроническим циститом (более 2 лет) с эпизодами рецидива. Условия, рассматриваемые как возможные причины, включают:
• Хронические очаги инфекции в организме. В основном это воспалительные заболевания органов малого таза, которые вызываются специфической микрофлорой (хламидия, микоплазма, герпес, ВПЧ) и неспецифичны (кишечная палочка, стрептококк, протей). Патогенные микроорганизмы могут проникать в мочевой пузырь не только восходящим, но и гематогенным путем: через матку, кишечник, почки, кариозные зубы или миндалины. Рецидивирующий цистит считается основной причиной лейкоплакии.
• Эндокринные нарушения. Исследования показывают, что у пациентов с лейкоплакией менархе возникает позже, в дальнейшем возникают нарушения менструальной функции: менометроррагия, бесплодие, нерегулярные ановуляторные циклы. Прием некоторых оральных контрацептивов способствует развитию гипоэстрогенизма, на фоне которого переходный эпителий мочевого пузыря заменяется многослойным плоскоклеточным.
• Травматические факторы. Установленные искусственные дренажи, их замена, уретральное бужирование приводят к необратимым травмам и вызывают метаплазию уротелия. В литературе имеются данные о развитии лейкоплакии мочевого пузыря после хирургического лечения, облучения, при цистолитиазе.
• Дистрофические расстройства. Повреждение кровоснабжения и иннервация стенки мочевого пузыря нарушают нормальный трофический орган. Ишемия нарушает состав муцинового слоя. Слизистая оболочка становится рыхлой, что приводит к попаданию бактерий и вирусов. Запоры, малоподвижный образ жизни, варикозное расширение вен таза являются факторами, способствующими застою и недостаточной трофической ткани.
Нерациональное использование определенных лекарств, курение, хронический алкоголизм и гиповитаминоз А с фоновой иммуносупрессией считаются факторами риска, которые способствуют атипичной дифференцировке клеток. В тропических странах метаплазия связана с шистосомозом, паразитарным заболеванием, при котором яйца гельминтов можно обнаружить в мелких сосудах мочевого пузыря (урогенитальный шистосомоз).
Патогенез
Воспаление и другие этиофакторы вызывают нарушение общих и местных реакций иммунной системы, вследствие чего инфекционная и условно-патогенная микрофлора сохраняется в слизистой оболочке. Постоянные процессы инфекции, изменения и восстановления приводят к метаплазии и фиброзу. В многослойном плоском эпителии, возникшем в результате нарушения цитодифференцировки, образования гликогена не происходит, и кератинизация происходит в нескольких наблюдениях.
Моча оказывает раздражающее действие на измененные клетки, которые остаются без естественной защиты (потеря антиадгезивного фактора позволяет микробам оставаться), что поддерживает воспаление и вызывает боль, даже если была проведена адекватная терапия антибиотиками. Миграция ионов калия из мочи в интерстиций также происходит через разрушенный слой, что вызывает деполяризацию нервных окончаний, спазм гладких мышц и изменение кровеносных и лимфатических сосудов. Эти механизмы обеспечивают стойкую дизурию.
Классификация
Участки лейкоплакии могут быть единичными, но в тяжелых случаях беловатые бляшки занимают значительную площадь мочевого пузыря. Существует 3 стадии формирования лейкоплакии: модуляция плоскоклеточных клеток, плоскоклеточная метаплазия и добавление кератинизации (кератинизации). В зависимости от гистологических характеристик учитывайте:
• Некристаллизованный подтип лейкоплакии. Возникает в области треугольника мочевого пузыря (также называемого псевдомембранозным воспалением тройничного нерва), вариант нормы. Изменения регистрируются в основном у женщин, это не связано с химическими и физическими раздражителями, а также с риском возникновения злокачественных опухолей. Когда появляются симптомы, их лечат эстрогеном.
• Кератинизированная лейкоплакия подтипа. Патология чаще встречается у мужчин, связанных с механическим стрессом. Об атипии сообщалось во многих наблюдениях, поэтому подтип кератинизации является фактором риска плоскоклеточного рака.
Учитывая тот факт, что лейкоплакия мочевого пузыря представляет собой в основном гистологический диагноз, основанный на морфологическом исследовании, в практической урологии они используют классификацию этапов — от этого зависит тактика ведения пациента. В патологическом процессе есть три стадии: Он характеризуется метапластическими изменениями в переходном эпителии, которые не видны при цистоскопии и подтверждаются исключительно гистологически. Количество клеточных слоев увеличилось в 2 раза, обычно происходит изменение формы верхних слоев (многоугольных), пузырьковидных ядер с несколькими ядрышками. Гистохимия показывает избыток гликогена и прокератина. Происходит дальнейшая модификация эпителия, которую можно наблюдать при цистоскопии в виде беловатого или желтоватого налета на слизистой мочевого пузыря. Очаги одиноки. Гистологическая картина представлена метапластическим многослойным плоским эпителием с типичной вертикальной дифференцировкой. Нижние слои представляют собой мелкие гиперхромные многоугольные клетки, верхние клетки больше по размеру, содержат кератогалин. Процесс генерализован, очаги лейкоплакии распространяются с поражением почти всей слизистой оболочки. Гистологические характеристики идентичны. Воспалительные изменения — утолщение стенок, отеки, расширение сосудов и ломкость сосудов значительно выражены.
Симптомы
На 1-й стадии нет никаких проявлений по мере прогрессирования заболевания, имеются жалобы на затруднение мочеиспускания с болью (53%), постоянные боли в нижней части живота (80%) и непреодолимое мочеиспускание при недержании мочи (14%). Сильный болевой синдром указывает либо на общее поражение, либо на лейкоплакию шейки мочевого пузыря, которая особенно богата нервными окончаниями.
В обычном процессе симптомы могут быть настолько изнурительными, что страдает качество жизни. Частота мочеиспускания также может достигать 5-6 раз в час ночью. Поллакиурия встречается у 83-95% пациентов. В более запущенных случаях пациенты жалуются на появление крови в моче в конце процесса мочеиспускания (терминальная гематурия), изменение качества — белые хлопья, лейкоциты и бактерии часто выходят из строя. Страдает психоэмоциональная сфера, сочетаются раздражительность, бессонница, депрессивное настроение.
Запор. Раздражительность.
Возможные осложнения
У 10-20% пациентов лейкоплакия мочевого пузыря с кератинизацией продолжается с карциномой. Почти всегда, в трех стадиях у женщин, диспареуния присоединяется — боль во время полового контакта, ухудшение симптомов после полового акта у большинства пациентов. У мужчин лейкоплакия мочевого пузыря сопровождается эректильной дисфункцией. Рецидивирующая фоновая инфекция мочевыводящих путей выявляется практически у всех пациентов.
Рецидивирующий воспалительный процесс приводит к замене нормальной функциональной ткани волокнистой тканью, что прерывает нормальное мочеиспускание (нейрогенная дисфункция) и приводит к постоянному присутствию остаточной мочи. Неадекватное опорожнение вызывает формирование рефлюкса и пиелонефрита у одной трети пациентов, добавление хронической почечной недостаточности в каждом пятом случае и пистолитиаза у 22-35%. Еще одним осложнением лейкоплакии является уменьшение емкости мочевого пузыря (микроцисты) при частом мочеиспускании и атрофии мышц.
Диагностика
В общем анализе мочи нет конкретных изменений, которые однозначно подтвердили бы диагноз лейкоплакия мочевого пузыря. В лечении патологии участвует специализированный уролог, с добавлением осложнений может быть полезна консультация с нефрологом и андрологом. Алгоритм поиска лейкоплакии может быть следующим:
• Лабораторный диагноз. В моче количество лейкоцитов, бактерий, эритроцитов часто увеличивается, могут присутствовать отслаивающиеся хлопья. Информационная диагностика ПЦР для ИППП. Кроме того, проводится культуральное исследование — посев мочи на питательные среды для определения патогенных микроорганизмов и чувствительности к лекарствам. У женщин изучается гормональный профиль (эстрадиол, прогестерон, ФСГ).
• Инструментальная диагностика. Золотой стандарт — это цистоскопия, во время которой в мочевом пузыре видны участки лейкоплакии. Из подозрительных мест отбираются образцы ткани для последующей морфологии, которая используется для проверки диагноза. Ультразвуковое сканирование почек и органов малого таза назначается для выяснения состояния близлежащих структур и оценки возможных осложнений.
Дифференциальный диагноз ставится при цистите грибковой этиологии, также характеризующемся белесыми отложениями на слизистой оболочке органа. Сходная цистоскопическая картина наблюдается при малакоплакии — редком заболевании неизвестной этиологии, с появлением желтоватых или беловатых бляшек, иногда с изъязвлениями. При туберкулезе мочеполовой системы и амилоидозе с помощью оптики можно увидеть очаги, напоминающие лейкоплакию.
Лечение
У женщин с некератинизированным подтипом лейкоплакии при отсутствии жалоб проводится динамическое наблюдение, при появлении неблагоприятных симптомов назначаются эстрогены. Лечение лейкоплакии с кератинизацией может быть консервативным на начальных этапах (с обязательным наблюдением), и рекомендуется хирургический подход. В клинической практике применяются:
• Лекарство. Выписывают антибиотики с учетом чувствительности, противовирусные и противовоспалительные средства, иммуномодуляторы. На неизданных стадиях хороший терапевтический эффект может быть достигнут после закапывания лекарств на основе гликозаминогликана. При сопутствующем цистите, антисептических растворах, маслах с противовоспалительным и витаминным действием, анальгетики вводятся в мочевой пузырь. В качестве физиотерапевтического эффекта в составе комплексной терапии используются магнитотерапия, электрофорез, лазерная и микроволновая терапия. На физиотерапевтических сеансах выраженность воспаления уменьшается, трофики улучшаются (что особенно важно при лейкоплакии, связанной с дистрофическими расстройствами), концентрация препарата в патологической зоне увеличивается.
• Хирургическое лечение. На 2-3 этапах проводится хирургическое лечение. ILT (интерстициальная лазерная терапия) и TURP мочевого пузыря (трансуретральная резекция) являются гладкими операциями при лейкоплакии. При ИЛТ вероятность осложнений меньше. В настоящее время цистэктомия проводится редко и только с обширными поражениями.
Прогноз
Прогноз зависит от стадии заболевания и подтипа лейкоплакии, при отсутствии кератинизации он благоприятный. При лейкоплакии с кератинизацией на 1-2 стадиях прогноз является удовлетворительным при своевременном лечении, поддерживающем лечении и регулярном мониторинге для ранней диагностики возможных злокачественных новообразований. На поздней стадии, после успешного хирургического лечения, результат относительно благоприятен. Инвалидность пациента и социальная дезадаптация приводят к распространенной форме заболевания с развитием осложнений.
Профилактика
Профилактика предполагает своевременное посещение уролога при первых признаках плохого самочувствия со стороны мочеполовой системы, адекватное лечение воспалительной патологии, отказ от вредных привычек, рациональное использование лекарств. Поскольку цистит — основной патогенный фактор развития лейкоплакии — может быть вызван ИППП, рекомендуется придерживаться моногамных отношений или использовать барьерные средства для случайного полового акта.
Список литературы
1. Лейкоплакия мочевого пузыря как причина стойкой дизурии/ Лоран О. Б. Синякова Л. А. // Медицинский совет. — 2009.
2. Хронический цистит и лейкоплакия у женщин, результаты лечения/ Нотов К. Г и соавт. // Journal of Siberian Medical Sciences — 2013.
3. Особенности диагностики и лечения больных с лейкоплакией мочевого пузыря: Автореферат диссертации/ Смирнов Д. С. — 2008.
4. Патогенетический подход к лечению лейкоплакии мочевого пузыря/ Кубин Н. Д. Шпиленя Е. С. // Вестник Северо-Западного государственного медицинского университета им. И. И. Мечникова. — 2013.
Источник
Любую болезнь лучше предупредить, чем впоследствие лечить. Поэтому очень важно знать о первых признаках, симптомах и причинах проявления болезни. Одним из распространенных заболеваний является лейкоплакия мочевого пузыря.
К сожалению статистика, говорит о том, что этому заболеванию подвержены как молодые девушки, так и женщины пенсионного возраста.
Что несет в себе это заболевание
С развитием у человека лейкоплакии, организм начинает замещать клетки переходного эпителия на клетки плоского. Этот эпителий уже не имеет возможности защитить от вредных компонентов, содержащихся в моче.
Заболевание чаще всего приходится на женскую половину, чем на мужскую. Это обусловлено физиологией строения канала, где мочевой пузырь более подвержен инфекции.

Код по МКБ-10
Аббревиатура МКБ в переводе обозначает международный классификатор болезни. Где значится, что код МКБ-10 – N32 относящийся к лейкоплакии мочевого пузыря говорит о возможном переходе в злокачественное образование, онкологию.
Благо, переход этот очень редок. Но это является весомым поводом нанести визит к врачу-онкологу и по его дальнейшим рекомендация сдать необходимые анализы во избежание тенденции перехода болезни в онкологию.
К помощи классификатора прибегают не только врачи, но и пациенты могут найти для себя там исчерпывающую информацию, касающуюся истории их болезни Для того чтобы узнать результат зачастую назначают биопсию. Если подтвердилось, что есть плоскоклеточный эпителий, то можно точно диагностировать появление болезни.
Болезнь быстро развивается и прогрессирует, на учет к врачу становятся уже для дальнейшего лечения, хотя достаточно было бы во время пройти обследование и профилактику.
Как происходит заболевание
Инфекция попадает не только так называемым восходящим путем, но и может быть вызвана вирусами, поэтому очень важно иметь защищенный контакт, если не уверены в половом партнере. Возбудителем инфекции в организме может быть даже кишечная палочка поэтому важно следить за сигналами организма и не игнорировать их проявление.
Очень много факторов, на которые стоит обратить пристальное внимание, дабы обезопасить себя от этого заболевания. Уделите внимание внутриматочной спирали – если срок использования превышен это тоже чревато инфекцией. Эндокринные заболевания, переохлаждение, стрессы, все это значительно подрывает сопротивляемость организма.
Как же понять симптомы и различить их от других болезней?
Болезнь вызывает у человека жалобу на боль в области малого таза и затрудненное мочеиспускание. У одних боль больше ноющая, тянущая у других сильная, острая боль. Все зависит от физиологического строения организма. Болезнь вызывает режущие боли при мочеиспускании, но чаще боль постоянная и жгучая.

Если обострение уже произошло то мочеиспускание, скорее всего, будет более частым, чем обычно, общее состояние человека заметно ухудшается. Ни в коем случае нельзя лечиться самостоятельно, так как Вы можете перепутать с симптомами, напоминающими боли при цистите, потому что симптоматика схожа, и тем самым усугубить свое положение. Во время проведенная диагностика ускорит выздоровление.
Диагностика
Для того чтобы правильно поставить диагноз врач может рекомендовать вам сдать анализ мочи. Осмотр у врача гинеколога для женщин является обязательным. Обычно делают УЗИ и берут биопсию стенок. С помощью цистоскопии можно сопоставить заболевание с хроническим циститом.

Лечение
Только под присмотром врача, зная клиническую картину можно эффективно побороть болезнь.
Курс лечения будет зависеть на прямую от стадии процесса и поражения участков. Исходя из этого будет назначена противовоспалительная и восстанавливающая терапия. Прибегают как к медикаментозному, так и оперативному вмешательству. Нельзя самостоятельно лечиться дома без рекомендаций врача, потому что есть вероятность перехода в онкологию.
Осложнения
Во время воспаления в организме, теряется природная эластичность стенки, и потом сам мочевой пузырь теряет прямую функцию. Из-за этого может быть не контролируемое мочеиспускание особенно дискомфортно, когда это будет происходить в общественных местах.
В следствии может развиться почечная недостаточность, что приводит к летальному исходу. Сама по себе болезнь является негласным предвестником рака, поэтому так важно во время пролечиться и не допустить этого.
Диета
Больным рекомендована диета, которая сведет к минимуму раздражение слизистой. Желательно исключить из меню жареные блюда и отдать предпочтение отварному способу готовки. Желательно употреблять сырые овощи и фрукты, молочные продукты и нежирное мясо. Не рекомендуется острые и соленые блюда, а так же специи. Обязательно употреблять достаточно жидкости в течение дня, можно пить отвар трав купленных в аптеке.
Профилактика
Для профилактики заболевания обязательно соблюдать личную гигиену, следовать здоровому образу жизни – отказаться от курения, алкоголя. Переохлаждения и стрессы должны быть сведены к минимуму. Обязательно проходить обследование и при возможном воспалении пройти курс лечения и профилактики.
Загрузка…
Источник
