Код мкб эпиретинальная мембрана

Связанные заболевания и их лечение
Описания заболеваний
Стандарты мед. помощи
Содержание
- Описание
- Дополнительные факты
- Причины
- Симптомы
- Диагностика
- Лечение
- Профилактика
- Прогноз
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Эпиретинальная мембрана.
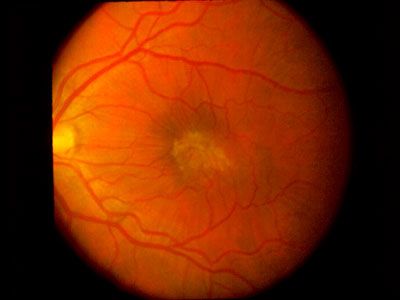
Эпиретинальная мембрана при осмотре глазного дна
Описание
Эпиретинальная мембрана. Это медленно прогрессирующее заболевание, которое развивается в результате формирования тонкой пленки в полости стекловидного тела. Клиническая симптоматика представлена снижением остроты зрения, появлением «тумана» и искажением изображения перед глазами, диплопией. Диагностика включает в себя проведение офтальмоскопии, УЗД в В-режиме, визометрии, тонометрии, ОКТ, флуоресцентной ангиографии. Тактика оперативного вмешательства эпиретинальной мембраны сводится к выполнению витрэктомии. Консервативное лечение в силу высокого риска развития осложнений не применяется.
Дополнительные факты
Эпиретинальная мембрана является тонкой фиброцеллюлярной структурой, лишенной собственного кровоснабжения, которая располагается в толще стекловидного тела у желтого пятна. Впервые заболевание было описано в 1955 году ученым Х. Клейнертом. Эпиретинальную мембрану почти вдвое чаще диагностируют у пациентов после 60 лет. У больных до 60 лет патологию выявляют в 3,7% случаев. В группе от 61 до 70 лет возраста этот показатель находится на уровне 6,6%. У 7% населения постановка диагноза происходит при первичном осмотре у офтальмолога. Заболевание чаще встречается среди лиц женского пола. Согласно статистическим данным, в 28,6% случаев болезнь прогрессирует, в 25,7% наблюдается ее обратное развитие и в 38,8% патологический процесс остается стабильным.
Причины
В большинстве случаев этиология эпиретинальной мембраны связана с инволюционными изменениями глазного дна. Специалистами в области офтальмологии описаны случаи возникновения заболевания на фоне диабетической ретинопатии, травматических повреждений, миопии, отслойки стекловидного тела или сетчатки. Если причину ее образования установить не удается, речь идет об идиопатическом развитии патологии. Синтез данной структуры происходит за счет глиальных клеток, ведущую роль среди которых отводят фиброзным астроцитам. Эти клетки появляются в стекловидном теле из-за повреждений сетчатки или задних отделов студенистого вещества. Доказана роль ретинальных пигментоцитов, моноцитов и макрофагов в формировании эпиретинальной мембраны. Выраженные пролиферативные процессы приводят к образованию складок на внутренней оболочке глаза и развитию тангенциальных тракций.
Триггером вторичной формы может выступать тромбоз центральной вены сетчатки. Также возникновение тромбоза часто обусловлено интравитреальным кровоизлиянием. Стимулирует образование эпиретинальной мембраны криопексия, которая используется в лечении разрыва или отслойки внутренней оболочки глазного яблока. При этом в составе мембраны преобладают пигментоциты. Вторичная форма заболевания чаще выявляется у пациентов с воспалительными заболеваниями органа зрения в анамнезе. Эпиретинальная мембрана может развиваться в послеоперационном периоде после проведения хирургического вмешательства в связи с катарактой, лазерной коагуляции сетчатки при пролиферативной диабетической ретинопатии или пролиферативной витреоретинопатии.
Эпиретинальная мембрана не имеет собственных сосудов, располагается в заднем полюсе глаза. Локализируясь в толще стекловидного тела, она находится вблизи от желтого пятна. Длительное течение заболевания приводит к тому, что структура мембраны меняется, тонкая пленка замещается рубцовой тканью. Далее патологическое образование постепенно стягивает сетчатку, тем самым провоцируя оттек окружающих структур в макулярной зоне. Завершающий этап в патогенезе эпиретинальной мембраны – разрыв и отслойка сетчатой оболочки.
Симптомы
Заболевание характеризуется медленно прогрессирующим течением. Чаще поражается один глаз. В случае бинокулярного развития морфологическая картина асимметрична. С клинической точки зрения выделяют первичную и вторичную формы. Зачастую продолжительное время заболевание имеет латентное течение. Первыми симптомами патологии являются снижение центрального зрения, появление «тумана» перед глазами. Вскоре развивается искажение изображения, что связано с образованием складок на внутренней оболочке глазного яблока, эктопией центральной ямки, а также повышением плотности эпиретинальной мембраны.
При распространении патологического процесса на макулу возникает отек, который в последующем сменяется образованием дефектов и отслойкой. При этом пациенты предъявляют жалобы на появление фотопсий и метаморфопсий. В случае сопутствующего разрыва сосудов сетчатки наблюдаются «мушки» или черные точки перед глазами. После полного отслоения больные отмечают появление темной тени или «пелены», быстрое ухудшение зрительных функций. Прогрессирование патологии приводит к снижению остроты зрения. Специфическим симптомом заболевания является диплопия, которая сохраняется даже при смыкании век одного глаза.
Диагностика
Диагностика заболевания основывается на результатах офтальмоскопии, ультразвукового исследования (УЗД), визометрии, тонометрии, оптической когерентной томографии (ОКТ), флуоресцентной ангиографии. При проведении офтальмоскопии эпиретинальная мембрана имеет блестящий оттенок, из-за чего многие авторы описывают ее как «целлофановую ретинопатию». При Ia стадии появляется небольшое желтоватое образование в центральной ямке внутренней оболочки глаза. При Ib наблюдается плоский контур центральной ямки, напоминающий желтоватый круг, при II – нарушение структуры сетчатки размером до 400 микрон в диаметре, при III – дефект сетчатки более 400 микрон, при IV – полный дефект с образованием колец Вейс.
УЗД используется в процессе диагностики эпиретинальной мембраны при неинформативности офтальмоскопии (катаракта, помутнение роговицы или стекловидного тела). В В-режиме выявляется гиперэхогенное образование в зоне стекловидного тела. В зависимости от интенсивности эхо-сигнала можно судить о его плотности. ОКТ позволяет визуализировать тонкую мембрану перед центральной ямкой, обнаружить дефекты сетчатой оболочки, наличие экссудата и отека макулы. Флюоресцентная ангиография проводится для оценки выраженности отека и аномалий сосудистой оболочки глазного яблока. При заполнении флуоресцентным веществом сосуда отмечаются дефекты наполнения, изменения толщины стенки, участки тромбоза, эмболии или разрыва. Также на фоне интенсивно окрашенных сосудов внутренней оболочки глаза обнаруживается лишенная собственного кровоснабжения эпиретинальная мембрана. Для определения степени снижения остроты зрения проводится визометрия. Увеличение мембраны в размере приводит к повышению внутриглазного давления. С целью его измерения показана бесконтактная тонометрия.
Лечение
В силу выраженного токсического влияния на орган зрения медикаментов, которые ранее использовались для лечения, предпочтение сейчас отдают хирургической тактике. Показаниями к оперативному вмешательству являются сильное снижение остроты зрения, высокий риск повреждения макулы. На первом этапе операции проводится витрэктомия. При этом удаляются задние и центральные отделы стекловидного тела при условии, что у пациента собственный хрусталик. В том случае, если хрусталик отсутствует или имеется искусственный имплантат, дополнительно выполняется резекция переднего отдела стекловидного тела совместно с хрусталиком. Также показанием к совместному удалению становятся выраженные адгезивные процессы.
Следующий этап оперативного вмешательства – удаление эпиретинальной мембраны. При этом патологическое образование за его наружный край незначительно приподнимают над внутренней оболочкой глазного яблока. Для удаления используют тонкий пинцет. Внутренняя пограничная мембрана иссекается после предшествующего окрашивания специальными красителями. После на заключительном этапе операции осуществляется тщательная ревизия с целью выявления повреждений сетчатой оболочки в участке заднего полюса или в периферических отделах. При обнаружении разрывов, не отягощенных скоплением экссудата или транссудата в субретинальном пространстве, проводится лазерная ретинопексия или криоретинопексия.
Оперативное вмешательство выполняется в плановом порядке, но в случае выраженного отека макулы показана ургентная госпитализация со срочной резекцией эпиретинальной мембраны. Хирургическое лечение не влияет на этиологию заболевания, поэтому в результате пролиферации клеток возможен рецидив заболевания.
Профилактика
Специфических мер по профилактике не разработано. Неспецифические превентивные меры направлены на патогенетические механизмы развития и сводятся к контролю гормонального статуса, предупреждению развития тромбоза и эмболии, соблюдению правил безопасности на производстве. Пациентам с установленным диагнозом «эпиретинальная мембрана», а также после оперативного вмешательства следует 2 раза в год проходить обследование у офтальмолога, поскольку у 10% больных наблюдаются рецидивы.
Прогноз
Своевременная диагностика и хирургическое лечение обеспечивают благоприятный прогноз. При выраженном снижении зрительных функций проводимая терапия только частично восстанавливает остроту зрения.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
Среди офтальмологических заболеваний особое место занимает эпиретинальная мембрана глаза. Специалисты выделяют ряд причин, провоцирующих развитие данной болезни.
Чаще всего эпимакулярная мембрана возникает как вторичная патология. Заболевание имеет ряд негативных последствий и требует немедленного лечения.

Что это за заболевание
Медицинская терминология определяет эпиретинальную мембрану глаза как истонченную фибрицеллюлярную конструкцию, расположенную в структуре стекловидного тела макулы.
Она характеризуется отсутствием собственного кровоснабжения. При прогрессировании патологии происходит уплотнение и рубцевание эпиретинальной мембраны, приводящая к серьезным, а иногда и необратимым последствиям.
Код по МКБ 10
Согласно международной классификации болезней 10-го пересмотра эпиретинальная мембрана глаз имеет код Н 35.3 Дегенерация макулы и заднего полюса.
Медицинская терминология определяетпатологию как офтальмологическую, характеризующуюся образованием прозрачной истонченной пленки во внутренней оболочке глаза по центру. Премакулярный фиброз является медленно прогрессирующим заболеванием.
Имеет несколько стадий. Диагностируется при первичной консультации у врача-офтальмолога. Патология поражает чаще людей преклонного возраста и особенно женщин.
Причины возникновения
Этиология связана в первую очередь с образованием пигментных пятен на макуле из-под внутренней оболочки глаза. Они выделяют коллаген, приводящий к ухудшению прозрачности пленки.
Специалисты выделяю ряд причин, способных спровоцировать развитие заболевания:
- Деструкция глазного дна.
- Диабетическая ангиоретинопатия.
- Закупорка центральной вены внутренней оболочки глаз.
- Миопатия.
- Развитие воспалений глаз различной интенсивности.
- Кровоизлияние в глаз.
- Отслойка стекловидного тела.
- Травмирование органов зрения.
- Повреждение целостности сетчатки глаз.
- Наличие злокачественных образований.
К основным причинам появления заболевания относят офтальмологические патологии.
Кто в группе риска
Факторы риска развития связаны в первую очередь с возрастными изменениями в организме. Помимо этого, в группу риска попадают пациенты с:
- Оперативными вмешательствами на глазах.
- Сосудистыми заболеваниями сетчатки глаз.
- Воспаления задней части глазного яблока.
- Наличием в другом глазу премакулярного фиброза.
Эпиретинальный фиброз имеет идиопатический характер, что приводит к затруднению выявления основной причины развития болезни
Симптомы
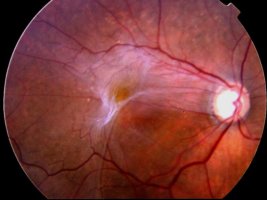 Эпиретинальный фиброз характеризуется скрытой симптоматикой и нарастающим прогрессированием. Поражение имеет односторонний характер.
Эпиретинальный фиброз характеризуется скрытой симптоматикой и нарастающим прогрессированием. Поражение имеет односторонний характер.
Начальная стадия патологии не обладает признаками. Первичные симптомы проявляются уменьшением зрительных функций, образованием пелены и искажением изображения.
При прогрессировании проявляется следующая характерная симптоматика макулярной складки:
- Развитие фотопсии.
- Нарушение зрительного восприятия.
- Наличие мушек и черных точек перед глазами.
- Образуется темная тень либо пелена.
- Стремительно снижается острота зрения.
- Образование отека тракций макулы на позднем этапе развития заболевания.
Особенностью симптоматики эпиретинального фиброза является наличие диплопии. При развитии премакулярного фиброза поражается внутренняя оболочка глаза в пределах желтого пятна. Это приводит к потере центрального зрения, что и выступает главным симптомом болезни.
Проявление малейших нарушений зрительных функций требует немедленного диагностирования в специализированных клиниках.
Диагностика
Обследование проводится врачом-офтальмологом и состоит из нескольких этапов. На первичной консультации специалист выслушает жалобы пациента и проведет визуальный осмотр с помощью офтальмоскопии.
В последующем, в зависимости от состояния здоровья глаз, офтальмолог может назначить следующие виды аппаратной диагностики:
- Визиометрия.
- Периметрия.
- Автофлюоресцентная проба.
- Оптическая когерентная томография.
- Рентгенография.
- Бесконтактная тонометрия.
- Флуоресцентная ангиография глазного дна.
- УЗИ глаза.
- Флуоресцентная томография.
- Исследование по решетке Амслера.
Независимо от этиологии заболевания и стадии его развития обследование должно проводится комплексно. При необходимости может быть назначено лабораторное обследование либо консультация у других узких специалистов.
Подозрение на премакулярный фиброз может потребовать осмотр кардиолога, терапевта либо невролога. Такой подход позволяет подтвердить диагноз и выявить провоцирующие офтальмологические заболевания.
Максимальное применение различных видов исследований для выявления макулярной складки применяется на начальной стадии развития патологии. Это связано с физиологическими особенностями строения мембраны, которая на данном этапе очень тонкая и визуализировать ее достаточной сложно.
Своевременное диагностирование способствует в последующем назначению правильного лечения и скорейшему выздоровлению без осложнений.
Лечение
Характерной особенностью эпиретинальной мембраны глаза является медленное прогрессирование патологии. Поэтому лечение эпиретинального фиброза напрямую зависит от степени его развития и общего состояния здоровья пациента.
Начальная стадия заболевания, которая сопровождается стабильным состоянием мембраны без ухудшений, поддерживается общей терапией. Проводится применение местных медикаментозных и укрепляющих препаратов. Обязательным условием является систематическое наблюдение у врача для своевременного определения прогрессирования болезни.
Операция
 Запущенные стадии премакулярного фиброза требуют немедленного хирургического вмешательства. Медикаментозное лечение при таком патогенезе является безуспешным.
Запущенные стадии премакулярного фиброза требуют немедленного хирургического вмешательства. Медикаментозное лечение при таком патогенезе является безуспешным.
Операция предусматривает несколько этапов:
- Подготовительный этап — проведение витрэктомии.
- Основной этап – это резекция пораженной мембраны.
- Заключительный этап предусматривает осмотр сетчатки глаза на выявление ее повреждения. При необходимости, для восстановления ее целостности могут быть применены методы лазерной ретинопексии либо криоретинопексии, газовая тампонада либо специальный дренаж.
Хирургическое вмешательство при диагностировании макулярной складки проводится планово. Ургентная госпитализация с последующей срочной операцией возможна при выраженной отечности макулы.
Народные методы
Альтернативная медицина при лечении эпиретинального фиброза применяется в качестве поддерживающего лечения. Выбор препаратов проводится по согласованию с врачом.
Наиболее эффективными народными средствами для здоровья глаз являются:
- Свекольный и морковный фреши.
- Употребление свежих ягод черники, клюквы и ежевики.
- Фиточаи с мелиссой и лимонником.
- Травяные отвары и настои из почек березы, мальвы, очанки либо репейника.
Народные методы при лечении патологии являются исключительно вспомогательными. Излечить болезнь с их помощью невозможно.
Терапия должна проводиться комплексно. Если заболевание носит вторичный характер, то обязательно следует лечить основную патологию.
Выбор метода терапии и необходимость проведения операции осуществляется исключительно врачом. Самолечение макулярной складки может привести к необратимым негативным последствиям.
Стоимость лечения
Стремительное прогрессирование эпиретинального фиброза способствует регулярной потере зрения. Во избежание прогрессирования частичной либо полной слепоты проводится операция.
Стоимость лечения фиброза зависит от сложности патологии, а также множества сопутствующих факторов. В среднем цена за операцию в различных медицинских центрах варьируется в пределах 84 тысяч рублей. Государственные клиники предоставляют услуги по лечению значительно дешевле, чем профильные частные офтальмологические центры.
Экономить на здоровье глаз не рекомендуется. Предпочтения стоит отдавать высококвалифицированным специалистам. Такой подход позволит избежать рецидива заболевания и появления серьезных осложнений после проведения операции.
Прогноз
Своевременное обращение к офтальмологу и проведение комплексного полноценного лечения позволяют врачам гарантировать благоприятный прогноз лечения.
При запущенной стадии развития патологии, которая сопровождается стремительной потерей зрения, грамотно подобранный терапевтический курс может частично восстановить функции органов зрения. Острота зрения при этом улучшиться на несколько показателей, но потребует постоянного контроля и поддерживающей терапии.
Возможные осложнения
Хирургическое лечение является достаточно сложным и травматичным. В медицинской практике выделяют следующие возможные осложнения в виде:
- Повышения офтальмотонуса.
- Инфекционного поражения органов зрения.
- Разрыв либо отслоение сетчатки оперируемого глаза.
- Кровоизлияния в сетчатку.
- Стремительного развития вторичной катаракты.
- Макулярного отека.
- Макропсии.
Все осложнения после лечения отрицательно сказываются на остроте зрения, что является провоцирующим фактором развития слепоты.
Профилактические меры
Патология не имеет специфические профилактические меры данной патологии не существует. Соблюдение превентивных мер базируется на:
- Стабилизации уровня гормонов в крови.
- Профилактике закупорки вен и эмболии сосудов.
- Придерживание техники безопасности на работе.
- Систематическому проведению профосмотров у узких специалистов.
- Обогащению ежедневного рациона продуктами питания, которые благоприятно сказываются на качестве зрительных функций.
Профилактика позволяет не только сохранить результат лечения, но и предотвратить развитие патологии.
Отзывы
- Елизавета, 45 лет. На фоне вторичной катаракты у меня развилась эпиретинальна мембрана глаза. После обследования врач сказал, что лечение возможно только оперативное. Результатом осталась довольна, зрение перестало падать.
- Николай 66 лет. Когда зрение стало ухудшаться, я не придал этому значения. Думал, что это свойственно с возрастом. Пытался поддержать его с помощью средств народной медицины. Когда дочь отвезла к врачу, мне поставили диагноз эпиретинальный фибриоз. Провели срочную операцию, зрение конечно не восстановилось, но зато перестало так быстро ухудшаться.
- Тамила, 51 год. После операции на глазах, регулярно два раза в год прохожу осмотры у врача и принимаю лекарства, назначенные врачом. Патология перестала прогрессировать, рецидива заболевания нет. Жалею, что раньше не обратилась за помощью к специалистам.
Патология поддается исключительно оперативному лечению. Своевременное проведение терапии исключает развитие необратимых последствий.
Видео по теме:
Заметили ошибку? Выделите ее и нажмите Ctrl+Enter, чтобы сообщить нам.
Источник
