Код мкб язва роговицы
- Описание
- Причины
- Симптомы (признаки)
- Диагностика
- Лечение
Краткое описание
Язва роговицы — кратерообразный дефект роговицы, обусловленный её некрозом вследствие инфекционного поражения (первичного или вторичного после травматизации, трофических нарушений и др.). Следует различать понятия «эрозия» и «язва роговицы». Язва роговицы подразумевает нарушение целостности не только эпителия роговицы (что характерно для эрозии), боуменовой мембраны, но и стромы роговицы, поэтому язва роговицы всегда заживает с образованием рубца роговицы (бельмо). Язва может быть центральной или краевой.
Код по международной классификации болезней МКБ-10:
- H16 Кератит
Причины
Этиология и факторы риска. Для возникновения язвы роговицы необходимо 2 условия — снижение местной резистентности (в т.ч. нарушение целостности эпителия роговицы) и заселение роговицы инфекционным агентом • Факторы, приводящие к возникновению дефектов роговицы и/или снижению местной резистентности •• Сухость роговицы (например, при лагофтальме) •• Ожоги глаз •• Механическое повреждение (в т.ч. при ношении контактных линз) •• Нерациональное применение местных анестетиков, антибиотиков или противовирусных препаратов, антидепрессантов, ГК •• СД •• Иммунодефициты •• Гипо — и авитаминозы • Микроорганизмы •• Грамположительные микроорганизмы (стафилококки, стрептококки) •• Грамотрицательные микроорганизмы (диплококки, палочки) •• Синегнойная палочка •• Вирусы (например, ВПГ) •• Микобактерии туберкулёза •• Грибки.
Патоморфология. Окрашивание препаратов по Граму и Романовскому–Гимзе позволяет обнаружить бактерии, грибки или внутриядерные включения, характерные для вирусных поражений.
Симптомы (признаки)
Клиническая картина
• Ползучая язва роговицы (язва роговицы бактериальной этиологии вызывается пневмококком Френкеля–Вексельбаума, диплобациллой Моракса–Аксенфельда, стафилококком, стрептококком, синегнойной палочкой) •• Сильные боли режущего характера, гноетечение, слезотечение, выраженный блефароспазм, хемоз, смешанная инъекция •• Желтовато — серый инфильтрат роговицы, быстро распадающийся с образованием язвы, имеющей 2 края — регрессирующий и прогрессирующий (подрыт, разрыхлён и окружён ободком гнойного инфильтрата). Язва быстро увеличивается в размерах за счёт прогрессирующего края, постепенно захватывая большую часть роговицы. Со стороны лимба к язве прорастают сосуды (паннус) •• Часто присоединяются ирит, иридоциклит, возможно развитие эндофтальмита.
• Туберкулёзная язва роговицы •• Наличие в организме очага туберкулёзной инфекции •• Наряду с язвами правильной округлой формы присутствуют серовато — жёлтые инфильтраты, окружённые разветвлёнными сосудами (инфильтрат находится в корзиночке из сосудов — фликтена), прогрессирующие с образованием язвенных дефектов •• Течение длительное, с продолжительными ремиссиями, на месте язв образуются грубые роговичные рубцы.
• Герпетическое изъязвление роговицы характерно для древовидного и язвенного кератитов — на месте древовидных инфильтратов образуются язвы древовидной формы.
• Изъязвления роговицы, обусловленные гипо — и авитаминозами •• При недостаточности витамина А развивается кератомаляция — на фоне двустороннего помутнения роговицы («молочная» роговица) появляются язвы, не сопровождающиеся болевыми ощущениями. На конъюнктиве склеры образуются ксеротические сухие бляшки •• Недостаточность витамина B2 — возникают васкуляризация роговицы, дистрофические изменения эпителия, язвенные дефекты. Обычно течение длительное и относительно доброкачественное.
Диагностика
Лабораторные исследования • Выделение культуры микроорганизмов из язвы, при необходимости — определение их чувствительности к антибактериальным препаратам • Определение признаков основного заболевания (изменения в лейкоцитарной формуле, характерные для туберкулёза, снижение содержания в крови витаминов при гипо — и авитаминозах и др.).
Лечение
ЛЕЧЕНИЕ
Режим. Госпитализация рекомендована только при тяжёлом течении или при невозможности амбулаторного лечения. В любом случае обязательно направление к офтальмологу.
Тактика ведения • Незамедлительно необходимо начать местное антибактериальное лечение, не дожидаясь результатов посева. Также показано назначение антибактериальных препаратов внутрь и введение их под конъюнктиву в виде инъекций • Применение циклоплегических средств • Назначение ГК противопоказано • В период затухания процесса — рассасывающая терапия для предотвращения образования грубого рубца роговицы.
Хирургическое лечение. При длительном незаживании язвы и угрозе перфорации роговицы показана сквозная или послойная лечебная кератопластика. После заживления язвы часто остаются помутнения роговицы. В этом случае проводят кератопластику для повышения остроты зрения.
Препараты выбора
• Сульфацетамид — припудривание язвы измельчённым порошком 5–6 р/сут до полной эпителизации, затем закапывание 30% р — ра.
• Гентамицин и тобрамицин местно — при поражении Pseudomonas, Enterobacter, Кlebsiella и аэробными грамотрицательными бактериями; цефалоспорины (например, цефазолин 50 мг/мл) — при поражении грамотрицательными бактериями. В начале лечения наиболее эффективно сочетание производных аминогликозидов и цефалоспоринов.
• Производные фторхинолона, например ципрофлоксацин (0,3%), — при поражении Pseudomonas.
• Амфотерицин В парентерально — при кандидозе и аспергиллёзе, возможно также применение клотримазола, миконазола, кетоконазола, эконазола.
• При язвах вирусной этиологии •• Идоксуридин местно 0,1% р — р по 2 капли в конъюнктивальный мешок каждый час в течение дня и через каждые 2 ч ночью не более 2 нед — при вирусной этиологии язвы •• Полудан 100 мкг растворяют в 2–5 мл дистиллированной воды, закапывают в конъюнктивальный мешок 6–8 р/сут, по мере стихания воспаления — 3–4 р/сут — при вирусной этиологии язвы. Применяют только в условиях стационара •• Интерферон альфа — 200 МЕ растворяют в 2–5 мл дистиллированной воды, закапывают в конъюнктивальный мешок по 2 капли 6–8 р/сут. Альтернативный препарат: интерферон альфа — 2а •• Ацикловир закладывают в конъюнктивальный мешок в виде 3% глазной мази 3 р/сут в течение 7–10 дней.
• Таурин — по 2–3 капли в глаз 4–5 р/сут, р — р пчелиного мёда 3–5 р/сут.
• Электрофорез с р — ром лидазы, коллализина — 10–15 сеансов.
Осложнения • Рубцевание роговицы и потеря зрения • Ирит, иридоциклит • Эндофтальмит • Задние синехии радужки • Прободение роговицы с выпадением радужной оболочки • Потеря глаза.
Течение и прогноз • При адекватной терапии прогноз благоприятный • При длительно незаживающей язве следует пересмотреть диагноз (неверно определена этиология) и/или тактику лечения • При язве роговицы, обусловленной грибковыми поражениями, наиболее часто отмечают продолжительное малосимптомное течение • Язвы, обусловленные герпетической инфекцией, крайне трудно поддаются лечению.
Сопутствующая патология. Хронические изъязвления могут быть связаны с нейротрофическим кератитом вследствие патологических изменений тройничного нерва, иннервирующего роговицу. Наиболее часто нейротрофический кератит возникает у лиц с заболеваниями щитовидной железы, СД, иммунодефицитными состояниями.
Профилактика • Необходимо избегать повреждений роговицы и соблюдать меры предосторожности при использовании контактных линз • Лечение заболеваний, способных привести к образованию язвы роговицы.
МКБ-10 • H16. Язва роговицы
Лекарственные средства и Медицинские препараты применяемы для лечения и/или профилактики «Язва роговицы».
Источник
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Описание
- Симптомы
- Причины
- Лечение
- Прогноз
- Основные медицинские услуги
- Клиники для лечения
Названия
Язва роговицы.

Язва роговицы
Описание
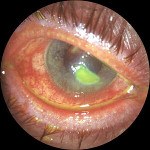
Язва роговицы (гнойный кератоиридоциклит с изъязвлением, гипопионкератит, ползучая язва роговицы) — острое воспаление роговой оболочки глаза с изъязвлением гнойного инфильтрата.
Симптомы
Процесс односторонний. В момент обращения пациент предъявляет жалобы на резко выраженный роговичный синдром, покраснение и значительное ухудшение зрения глаза, нестерпимые боли в нем, усиливающиеся в ночное время, и связывает их со случившейся 12—15 ч назад микротравмой глаза (соринка, удар веткой дерева, плохо надетая контактная линза ). В анамнезе часто встречаются указания на постоянное слезотечение со стороны больного глаза в течение нескольких месяцев или лет, отказ от предложенной пациенту операции дакриоцисториностомии. Острота зрения снижена до 0,2—0,3 и ниже, глаз доступен для исследования только после закапывания местного анестетика — раствора дикаина 0,25%. Объективно — глазная щель сужена из-за отека век и блефароспазма. Конъюнктива резко отечна, отмечают смешанную инъекцию сосудов глаза. В поверхностных и средних слоях роговицы виден округлый инфильтрат желто-серого или желто-зеленого цвета с нечеткими границами, окрашивающийся флюоресцеином. Один край язвы часто подрыт и инфильтрирован гноем (прогрессирующий край), противоположный — пологий. Отмечают симптомы сопутствующего иридоциклита: помутнение влаги передней камеры и полоска гнойного экссудата на ее дне (гипопион), стертый рельеф и измененный цвет радужки, суженный малоподвижный зрачок. Глаз гипотоничен, пальпация его болезненна.
Диагноз устанавливают на основании данных анамнеза (микротравма глаза, часто — указания на хронический дакриоцистит), жалоб (роговичный синдром), исследования зрения, биомикроскопии с окрашиванием флюоресцеином, ориентировочного определения ВГД, наличия гнойного содержимого в слезном мешке, бактериологического исследования (состав микрофлоры, ее чувствительность к антибиотикам), мазка с поверхности конъюнктивы и соскоба с поверхности язвы роговицы.
Язва роговицы отличается быстрым развитием, увеличением площади и глубины дефекта ткани роговицы; особенно быстро разрушается роговая оболочка при заражении синегнойной палочкой. В большинстве случаев неотложные лечебные меры могут остановить распад роговицы, поверхность язвы очищается, края становятся блестящими, закругленными («фасетка»), дефект заполняется непрозрачной фиброзной тканью, формируется рубцовое помутнение — бельмо. При менее благоприятном варианте развития язвы роговицы в центре распадающегося гнойного инфильтрата появляется черная расширяющаяся точка, затем она трансформируется в грыжеподобное выпячивание задней (десцеметовой) пограничной мембраны роговицы — десцеметоцеле, в дальнейшем происходит перфорация роговицы с ущемлением радужки в перфорационном отверстии. При рубцевании такой язвы образуется бельмо, сращенное с радужкой, неравномерная по глубине передняя камера и спайки (передние синехии, гонио-синехии) в ее углу, нарушающие свободный отток внутриглазной жидкости. Исходом такого развития язвы роговицы может быть вторичная глаукома и атрофия зрительного нерва с потерей всех зрительных функций. Если радужка не тампонирует отверстие в роговице, в стекловидное тело и окружающие его оболочки глаза проникает гнойная инфекция, последовательно развивается абсцесс стекловидного тела, эндофтальмит и панофтальмит, в результате процесс завершается атрофией глазного яблока или флегмоной глазницы с возможным тромбозом пешеристой пазухи, абсцессом мозга, сепсисом.
Язва роговицы
Причины
Возбудителем в большинстве (50—55%) случаев является пневмококк (Streptococcus pneumoniae), реже — пиогенный стрептококк, стафилококки, синегнойная палочка (Pseudomonas aeruginosae), диплобацилла Моракса — Аксенфельда (Moraxella lacunata), грибки. Пневмококки являются преобладающей микрофлорой содержимого слезного мешка при хроническом дакриоцистите, каналикулите, остальные микроорганизмы обитают на поверхности конъюнктивы в качестве условно-патогенной микрофлоры (25—30% случаев язвы роговицы) или могут находиться на ранящем орудии (10—15%). Развитие язвы роговицы обычно инициировано микротравмой эпителия (эрозией) роговицы, в дальнейшем происходит инфицирование эродированной поверхности, образуется гнойный инфильтрат в поверхностных и средних слоях роговицы с последующим его распадом и вовлечением в воспалительный процесс передних отделов сосудистого тракта глаза (радужки и цилиарного тела).
Лечение
Необходима срочная госпитализация в офтальмологический стационар и проведение мер неотложной помощи.
Неотложная помощь со стороны врача неофтальмолога заключается в наложении монокулярной повязки, внутримышечной инъекции антибиотика (аугментин, ампициллин, бензилпенициллина натриевая соль) и направлении больного санитарным транспортом в положении лежа на спине в офтальмологический стационар, принимающий больных по линии «Скорой помощи», с диагнозом: «подозрение на перфорацию роговицы».
Неотложную специализированную помощь оказывают по следующим направлениям: 1) профилактика распространения язвы роговицы по поверхности и в глубину роговицы: выполняют коагуляцию язвенной поверхности в пределах здоровых тканей (диатермо-, термо-, лазеркоагуляция или хотя бы туширование дефекта ватной палочкой со спиртовым раствором бриллиантового зеленого 1%); 2) профилактика сращения и заращения зрачка: закапывают мидриатик — раствор атропина сульфата 1 % (противопоказан при появлении десцеметоцеле и угрозе перфорации роговицы!); 3) санация слезоотводящих путей: в зависимости от результата пальпации области проекции слезного мешка либо промывание слезных путей, либо срочная операция дакриоцисториностомии для устранения очага гнойной инфекции рядом с роговицей. В дальнейшем назначают плановое лечение кератита и иридоциклита по общим правилам лечения кератита (). При язве роговицы, вызванной заражением синегнойной палочкой, следует отдать предпочтение антибиотикам из группы фторхинолонов (ципромед) или гентамицину в сочетании с полимиксина М сульфатом.
Прогноз
Прогноз для зрения неблагоприятный, так как всегда образуется стойкое рубцовое помутнение типа бельма роговицы. При отсутствии осложнений (вторичная глаукома, эндофтальмит, атрофия глазного яблока) и полном исчезновении воспалительных явлений может быть произведена оптическая кератопластика для восстановления прозрачности роговицы и зрительных функций.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
