Код мкб интерстициальный нефрит
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Синонимы диагноза
- Описание
- Симптомы
- Причины
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Другие названия и синонимы
Тубулоинтерстициальный нефрит.
Названия
Интерстициальный нефрит.

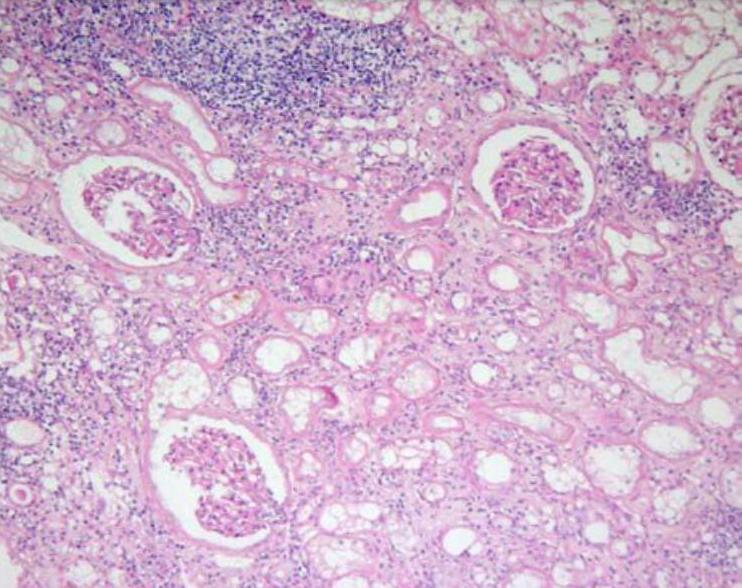
Признаки интерстициального нефрита на гистологическом препарате
Синонимы диагноза
Тубулоинтерстициальный нефрит.
Описание
Интерстициальный нефрит (ИН) представляет собой воспалительное заболевание почек неинфекционной (абактериальной) природы с локализацией патологического процесса в межуточной (интерстициальной) ткани и поражением канальцевого аппарата нефронов. Это самостоятельная нозологическая форма заболевания. В отличие от пиелонефрита, при котором также поражаются межуточная ткань и почечные канальцы, интерстициальный нефрит не сопровождается деструктивными изменениями почечной ткани, а воспалительный процесс не распространяется на чашки и лоханки. Заболевание пока еще мало известно практическим врачам.
Клиническая диагностика интерстициального нефрита даже в специализированных учреждениях нефрологического профиля представляет большие трудности из-за отсутствия характерных, патогномоничных только для него клинических и лабораторных критериев, а также в связи со сходством его с другими формами нефропатии. Поэтому наиболее надежным и убедительным методом диагностики ИН пока является пункционная биопсия почки.
Поскольку в условиях клинической практики ИН диагностируется еще сравнительно редко, то до сих пор не существует точных данных о частоте его распространения. Тем не менее, по имеющимся в литературе сведениям, за последние десятилетия отмечается явная тенденция к росту частоты этого заболевания среди взрослого населения. Это связано не только с улучшением методов диагностики ИН, но и с более широким воздействием на почки тех факторов, которые служат причиной его возникновения (особенно лекарственных препаратов) (Б. И. Шулутко, 1983; Я. П. Залькалнс, 1990 и ).
Различают острый Интерстициальный нефрит (ОИН) и хронический Интерстициальный нефрит (ХИН), а также первичный и вторичный. Поскольку при этом заболевании в патологический процесс всегда вовлекается не только интерстициальная ткань, но и канальцы, то наряду с термином «интерстициальный нефрит» считают правомочным использовать и термин «тубулоинтерстициальный нефрит». Первичный ИН развивается без предшествующего какого-либо поражения (заболевания) почек. Вторичный ИН обычно осложняет течение уже ранее существовавшего заболевания почек или таких заболеваний, как миеломная болезнь, лейкемия, сахарный диабет, подагра, сосудистые поражения почек, гиперкальциемия, оксалатная нефропатия и (С. О. Андросова, 1983).
Острый интерстициальный нефрит (ОИН) может возникнуть в любом возрасте, в том числе у новорожденных и у пожилых лиц, однако подавляющее большинство больных регистрируется в возрасте 20-50 лет.
Симптомы
Характер и тяжесть клинических проявлений ОИН зависит от выраженности общей интоксикации организма и от степени активности патологического процесса в почках. Первые субъективные симптомы заболевания обычно появляются через 2-3 дня от начала лечения антибиотиками (чаще всего пенициллином либо полусинтетическими его аналогами) по геоводу обострения хронического тонзиллита, ангины, отита, гайморита, ОРВИ и других заболеваний, предшествующих развитию ОИН. В других случаях они возникают спустя несколько дней после назначения нестероидных противовоспалительных средств, диуретиков, цитостатиков, введения рентгеноконтрастных веществ, сывороток, вакцин. У большинства больных появляются жалобы на общую слабость, потливость, головную боль, боли ноющего характера в поясничной области, сонливость, снижение либо потерю аппетита, тошноту. Нередко упомянутые симптомы сопровождаются ознобом с лихорадкой, ломотой в мышцах, иногда полиартралгией, кожными аллергическими высыпаниями. В отдельных случаях возможно развитие умеренно выраженной и непродолжительной артериальной гипертензии. Отеки для ОИН не характерны и, как правило, отсутствуют. Не наблюдается обычно и дизурических явлений. В подавляющем большинстве случаев уже с первых дней отмечается полиурия с низкой относительной плотностью мочи (гипостенурия). Лишь при очень тяжелом течении ОИН в начале заболевания наблюдается значительное уменьшение (олигурия) мочи вплоть до развития анурии (сочетающейся, однако, с гипостенурией) и других признаков ОПН. Одновременно выявляется и мочевой синдром: незначительная (0,033-0,33 г/л) либо (реже) умеренно выраженная (от 1,0 до 3,0 г/л) протеинурия, микрогематурия, небольшая либо умеренная лейкоцитурия, цилиндрурия с преобладанием гиалиновых, а при тяжелом течении — и появлением зернистых и восковидных цилиндров. Часто обнаруживаются оксалатурия и кальцийурия.
Происхождение протеинурии связано прежде всего со снижением реабсорбции белка эпителием проксимальных отделов канальцев, однако не исключается возможность секреции особого (специфического) тканевого белка Tamm-Horsfall в просвет канальцев (Б. И. Шулутко, 1983).
Механизм возникновения микрогематурии не совсем ясен.
Патологические изменения в моче сохраняются на протяжении всего заболевания (в течение 2-4-8 недель). Особенно длительно (до 2-3 месяцев и более) держатся полиурия и гипостенурия. Наблюдающуюся иногда в первые дни заболевания олигурию связывают с повышением внутриканальцевого и внутрикапсулярного давления, что приводит к падению эффективного фильтрационного давления и преходящему снижению скорости клубочковой фильтрации. Наряду со снижением концентрационной способности рано (также в первые дни) развивается нарушение азотовыделительной функции почек (особенно в тяжелых случаях), что проявляется гиперазотемией, т. Е. Повышением уровня в крови мочевины и креатинина. Характерно, что гиперазотемия развивается на фоне полиурии и гипостенурии. Возможно также расстройство электролитного баланса (гипокалиемия, гипонатриемия, гипохлоремия) и кислотно-щелочного равновесия с явлениями ацидоза. Выраженность упомянутых нарушений почек по регуляции азотистого баланса, кислотно-щелочного равновесия и водно-электролитного гомеостаза зависит от тяжести патологического процесса в почках и достигает наибольшей степени в случае развития ОПН.
Как следствие воспалительного процесса в почках и общей интоксикации наблюдаются характерные изменения со стороны периферической крови: небольшой либо умеренно выраженный лейкоцитоз с незначительным сдвигом влево, часто — эозинофилия, увеличение СОЭ. В тяжелых случаях возможно развитие анемии. При биохимическом исследовании крови обнаруживаются С-реактивный белок, повышенные показатели ДФА-пробы, сиаловых кислот, фибриногена (или фибрина), диспротеинемия с гипер-a1- и а2-глобулинемией.
При оценке клинической картины ОИН и его диагностике важно иметь в виду, что практически почти во всех случаях и уже в первые дни от начала заболевания развиваются признаки почечной недостаточности различной степени выраженности: от незначительного повышения в крови уровня мочевины и креатинина (в легких случаях) до типичной картины ОПН (при тяжелом течении). При этом характерно, что развитие анурии (выраженной олигурии) возможно, но вовсе не обязательно. Чаще почечная недостаточность развивается на фоне полиурии и гипостенурии.
В подавляющем большинстве случаев явления почечной недостаточности носят обратимый характер и проходят через 2-3 недели, однако нарушение концентрационной функции почек сохраняется, как уже отмечалось, на протяжении 2-3 месяцев и более (иногда до года).
С учетом особенностей клинической картины заболевания и его течения выделяют (Б. И. Шулутко, 1981) следующие варианты (формы) ОИН.
1. Развернутая форма, для которой характерны все перечисленные выше клинические симптомы и лабораторные признаки этого заболевания.
2. Вариант ОИН, протекающий по типу «банальной» (обычной) ОПН с длительной анурией и нарастающей гиперазотемией, с характерной для ОПН фазностью развития патологического процесса и весьма тяжелым его течением, требующим при оказании помощи больному использования острого гемодиализа.
3. «Абортивная» форма с характерным для нее отсутствием фазы анурии, ранним развитием полиурии, незначительной и непродолжительной гиперазотемией, благоприятным течением и быстрым восстановлением азотовыделительной и концентрационной (в течение 1-1,5 месяца) функций почек.
4. «Очаговая» форма, при которой клинические симптомы ОИН выражены слабо, стерты, изменения в моче минимальны и непостоянны, гиперазотемия либо отсутствует, либо незначительная и быстро преходящая. Для этой формы более характерны остро возникающая полиурия с гипостенурией, быстрое (в течение месяца) восстановление концентрационной функции почек и исчезновение патологических изменений в моче. Это наиболее легкий по течению и наиболее благоприятный по исходу вариант ОИН. В поликлинических условиях он обычно проходит как «инфекционно-токсическая почка».
При ОИН прогноз чаще всего благоприятный. Обычно исчезновение основных клинике-лабораторных симптомов заболевания происходит в первые 2-4 недели от его начала. В течение этого периода нормализуются показатели мочи и периферической крови, восстанавливается нормальный уровень мочевины и креатинина в крови, значительно дольше сохраняется полиурия с гипостенурией (иногда до 2-3 месяцев и более). Лишь в редких случаях при очень тяжелом течении ОИН с выраженными явлениями ОПН возможен неблагоприятный исход. Иногда ОИН может приобретать хроническое течение, главным образом при поздней его диагностике и неправильном лечении, несоблюдении больными врачебных рекомендаций.
Высокая температура тела. Гипокалиемия. Жажда. Недомогание. Озноб. Привкус во рту. Рвота. Сильная жажда. Тошнота. Эозинофилия.
Причины
Причины, вызывающие ОИН, могут быть разнообразными, но чаще его возникновение связывают с приемом лекарственных препаратов, особенно антибиотиков (пенициллин и его полусинтетические аналоги, аминогликозиды, цефалоспорины, рифампицин и ). Нередко этиологическими факторами ОИН оказываются сульфаниламиды, нестероидные противовоспалительные средства (индометацин, метиндол, бруфен и ), анальгетики, иммунодепрессанты (азатиоприн, имуран, циклофосфамид), мочегонные, барбитураты, каптоприл, аллопуринол. Описаны случаи развития ОИН в результате приема циметидина, после введения рентгеноконтрастных веществ. Он может быть следствием повышенной индивидуальной чувствительности организма к различным химическим веществам, интоксикации этиленгликолем, этанолом (И. Р. Лазовский, 1974; Б. И. Шулутко, Т. Г. Иванова, 1978).
ОИН, возникающий под воздействием упомянутых лекарственных, химических и токсических веществ, а также при введении сывороток, вакцин и других белковых препаратов, обозначается как токсикоаллергический вариант этого заболевания. Случаи ОИН с тяжелой ОПН, развивающегося иногда у больных после вирусных и бактериальных инфекций, обозначают как постинфекционный ИН, хотя здесь не всегда можно исключить и влияние антибиотиков. В ряде случаев причину ОИН установить не удается, и тогда говорят об идиопатическом ОИН.
Лечение
Больные ОИН должны быть госпитализированы в стационар, при возможности нефрологического профиля. Поскольку в большинстве случаев заболевание это протекает благоприятно, без тяжелых клинических проявлений, то специального лечения не требуется. Решающее значение имеет отмена того лекарственного препарата, который вызвал развитие ОИН. В остальном проводится симптоматическая терапия, диета с ограничением продуктов, богатых белками животного происхождения, в основном мяса. Причем степень такого ограничения зависит от выраженности гиперазотемии: чем она выше, тем меньше должно быть суточное потребление белка. В то же время существенного ограничения поваренной соли и жидкости не требуется, так как задержки жидкости в организме и отеков при ОИН не наблюдается. Напротив, в связи с полиурией и интоксикацией организма рекомендуется дополнительное введение жидкости в виде витаминизированных напитков (морсов, киселей, компотов ), а нередко и внутривенное введение растворов глюкозы, реополиглюкина и других дезинтоксикационных средств. Если ОИН протекает более тяжело и сопровождается олигурией, назначают мочегонные средства (лазикс, фуросемид, урегит, гипотиазид и ) в индивидуально подобранных дозах (в зависимости от выраженности и продолжительности олигурии). Гипотензивные средства назначают редко, поскольку артериальная гипертензия наблюдается далеко не всегда, а если и бывает, то умеренно выраженной и носит преходящий характер. При продолжительной полиурии и возможном нарушении электролитного баланса (гипокалиемии, гипохлоремии и гипонатриемии) проводят коррекцию под контролем содержания этих электролитов в крови и их суточной экскреции с мочой. При необходимости следует вести борьбу с ацидозом.
В целом же целесообразно по возможности избегать назначения лекарственных препаратов, тем более при благоприятном течении заболевания и отсутствии для этого абсолютных показаний. Желательно ограничиться десенсибилизирующими средствами в виде антигистаминных препаратов (тавегил, диазолин, димедрол и ), препаратов кальция, аскорбиновой кислоты. В более тяжелых случаях показано включение в комплекс лечебных мероприятий глюкокортикостероидов -преднизолон по 30-60 мг в сутки (либо метипред в соответствующих дозах) на протяжении 2-4 недель, т. Е. До исчезновения или существенного уменьшения клинических и лабораторных проявлений ОИН. В случае развития тяжелой острой почечной недостаточности возникает необходимость использования острого гемодиализа.
Основные медуслуги по стандартам лечения | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
Утратил силу — Архив

РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Архив — Клинические протоколы МЗ РК — 2007 (Приказ №764)
Категории МКБ:
Хронический тубулоинтерстициальный нефрит неуточненный (N11.9)
Общая информация
Краткое описание
Хронический тубулоинтерстициальный нефрит — хроническое воспалительное, токсическое поражение преимущественно тубуло-интерстициальной ткани почек вследствие различных причин (врожденные аномалии развития почек и мочевых путей, иммунное воспаление, мочевая инфекция, лекарства, токсины и др.)А [А.В. Папаян, Н.Д. Савенкова, 1997 г].
Код протокола: P-P-030 «Хронический тубулоинтерстициальный нефрит»
Профиль: педиатрический
Этап: ПМСП
Код (коды) по МКБ-10:
N11 Хронический тубуло-интерстициальный нефрит
N11.0 Необструктивный хронический пиелонефрит, связанный с рефлюксом
N11.1 Хронический обструктивный пиелонефрит
N11.8, N14 Другие тубуло-интерстициальные нефриты
Мобильное приложение «MedElement»
— Профессиональные медицинские справочники. Стандарты лечения
— Коммуникация с пациентами: вопросы, отзывы, запись на прием
Скачать приложение для ANDROID / для iOS
Мобильное приложение «MedElement»
— Профессиональные медицинские справочники
— Коммуникация с пациентами: вопросы, отзывы, запись на прием
Скачать приложение для ANDROID / для iOS
Классификация
КлассификацияА[А.В. Папаян, Н.Д. Савенкова, 1997 г.; А.Ю. Земченков, Н.А. Томилина, 2004 г.]:
1. По МКБ.
2. Этиологическая (указать причину – аномалию мочевой системы, наличие мочевой системы).
3. По состоянию функции почек – международная Классификация хронических болезней почек (ХБП), K/DOQE:
— І стадия, СКФ (скорость клубочковой фильтрации) – ≥ 90 мл/мин.;
— ІІ стадия, СКФ – 89-60 мл/мин.;
— ІІІ стадия, СКФ – 59-30 мл/мин.;
— IV стадия, СКФ – 29-15 мл/мин.;
— V стадия, СКФ – менее 15 мл/мин.
Факторы и группы риска
Факторы рискаА:
1. Врожденные аномалии развития органов мочевой системы.
2. МКБ.
3. Инфекции.
4. Лекарства.
5. Токсины.
Диагностика
Жалобы и анамнез: интоксикация, изменение цвета мочи, боли в области поясницыВ.
Физикальное обследование: болезненность при пальпации в области проекции почек, артериальная гипертония.
Лабораторные исследования: бактериурия, лейкоцитурия, эритроцитурия, протеинурия (β2 микроглобулин)А, снижение функции концентрирования, СКФ, анемияВ.
Инструментальные исследования:
— УЗИ органов мочевой системы – врожденные аномалии почек и мочевыделительных путейА, снижение кровотока при допплерометрии сосудов почекА;
— цистография — пузырно-мочеточниковый рефлюкс или состояние после антирефлюксной операцииА;
— нефросцинтиграфия – очаги поражения паренхимы почекВ;
— при неуточненности диагноза — диагностическая пункционная биопсия почкиС.
Показания для консультации специалистов:
— ЛОР-врача, стоматолога, гинеколога — для санации инфекции носоглотки, полости рта и наружных половых органов;
— аллерголога — при проявлениях аллергии;
— окулиста — для оценки изменений микрососудов;
— выраженная артериальная гипертензия, нарушения со стороны ЭКГ и др. являются показанием для консультации кардиолога;
— при признаках системности процесса – ревматолога;
— при наличии вирусных гепатитов, зоонозных и внутриутробных и др. инфекции – инфекциониста;
— уролог – при подозрении на пороки развития мочевыделительной системыС.
Перечень основных диагностических мероприятийА:
— УЗИ почек;
— измерение артериального давления;
— ОАМ;
— ОАК;
— креатинин сыворотки крови;
— расчет скорости клубочковой фильтрации по формуле Шварца:
рост, см х коэффициент
СКФ, мл/мин. = ————————————-
креатинин крови, мкмоль/л
Коэффициент: новорожденные 33-40; препубертатный период 38-48; постпубертатный период 48-62;
— бак. посев мочи;
— проба Зимницкого (свободный сбор мочи);
— учет диуреза.
Перечень дополнительных диагностических мероприятийВ:
— нефросцинтиграфия;
— тубулярная протеинурия – β2 микроглобулинурия или α1 микроглобулинурия;
— суточная экскреция солей;
— осмотр глазного дна;
— консультация гинеколога;
— консультация уролога — по показаниям.
Дифференциальный диагноз
Признак | Хронический обструктивный пиелонефрит | Хронический тубулоинтерстициальный нефрит, вследствие токсич., лекарств. ср-в |
| Лихорадка | При обострениях | Нет |
Анамнез: связь с лекарством, токсинами | Нет | Есть |
Анализ крови | Высокое СОЭ, лейкоцитоз при обострениях | Не характерно |
| Анализ мочи | Лейкоцитурия, бактериурия | Лейкоцитурия |
Снижение функции почек | Да | Да |
УЗИ почек | Выявляются обструктивные изменения | Нет |
Лечение
Цели лечения — ликвидация или уменьшение воспалительного процесса в почечной ткани:
1. Симптоматическая терапия – коррекция артериальной гипертензии, нарушений гомеостаза, анемии.
2. Оперативное лечение по строгим показаниям при рефлюксе IV-V степени и других обструктивных заболеваниях (N11.1).
3. Нефропротективная терапия, направленная на замедление прогрессирования ХБП (начиная со II стадии при всех ТИН).
Немедикаментозное лечение: диета №7, режим охранительный.
Медикаментозное лечение:
1. Антибактерильная терапия с учетом этиологического фактора (амоксициллин + клавулановая кислота, цефоперазон, азитромицин, флуконазол и др.).
2. Противогельминтная терапия (пирантел, левамизол, мебендазол). В этих случаях возможно полное обратное развитие клинико-лабораторных симптомов.
3. Также в лечении у этих больных используются гепарин, дипиридамол, посиндромная терапия (лечение анемии и др.).
4. Лекарственный нефрит требует отмены лекарств – причин болезни, обильное питье, щадящая диета.
5. Бактериальный тубулоинтерстициальный нефрит полностью соответствует пиелонефриту. «Стартовая» антибактериальная терапия назначается эмпирически, поскольку посев мочи и определение чувствительности требуют времени, начало терапии откладывать не допустимо. Предпочтение отдается «защищенным» пенициллинам, коррекция проводится с учетом полученных данных о характере микробной флоры и чувствительности к ней препарата.
6. «Защищенные» пенициллиныА (амоксициллин + клавулановая кислота) – 375 мг 7-10 дней; амоксициллин 30 мг/кг/сут. (до 60 мг/кг)- 2-3 раза в день.
7. Ампициллин 100-200 мк/кг/сут. до 3 лет; 50-100 мг/кг/сут. детям старше 3-х лет.
8. ЦФ 2 поколенияВ – цеклор – 20-40 мг/кг/сут., прием 3 раза в сутки; цефуроксим аксетил (зиннат) — 125-250 мг внутрь 2 раза в сутки.
9. ЦФ 3 поколенияВ (цедекс) – 9 мг/кг/сутки однократно.
10. НитрофураныВ (фурагин) – 5-8 мг/кг массы тела в сутки 3-4 раза в день.
11. Ко-тримоксазолС – 120 мг, 240 мг и 480 мг – 2 раза в день в зависимости от возраста.
В ряде случаев необходима поддерживающая терапия другими антибактериальными средствами – уросептиками (фурагин 1-2 мг/кг/на ночь, ко-тримоксазол – 120-240 мг на ночь). Параллельно нужно проводить противогрибковую терапию, коррекцию микрофлоры кишечника, терапию иммуностимуляторами, при стихании остроты процесса – физиопроцедуры, санацию всех хронических очагов инфекции. В остальных случаях острого тубулоинтерстициального нефрита лечение симптоматическое.
Гипотензивная терапия при артериальной гипертензии — ингибиторы АПФВ:
— эналаприл 5-10 мг/сут.;
— рамиприл 1.25-10 мг/сут.;
— фозиноприл 5-10 мг/сут.
Блокаторы кальциевых каналов: амлодипинВ 5-10 мг/сут., нифедипинС 10-20 мг/сут.
Селективный β-адреноблокатор: атенололВ – по 50 мг/сут.
Диуретики при снижении диуреза – фуросемидС 2-3 мг/кг.
В качестве препаратов, улучшающих микроциркуляцию, уменьшающих агрегацию тромбоцитов – антиагрегант: дипиридомол (курантил) из расчета 3-4 мг/кг.
Показания к госпитализации: госпитализация плановая — признаки обострения, в том числе мочевая инфекция; ухудшение функции почек.
Профилактические мероприятия:
— обеспечение избыточного диуреза (потребление жидкости в объеме более 1 л/сут.);
— частое опорожнение мочевого пузыря (3-часовые интервалы в течение дня);
— профилактика вирусных, грибковых инфекций;
— профилактика нарушений электролитного баланса;
— дальнейшее введение, принципы диспансеризации;
— диспансерный учет и наблюдение у нефролога по месту жительства;
— освобождение от прививок, введения γ-глобулина;
— ограничение физических нагрузок;
— лечение хронических очагов инфекций;
— обязательный контроль за функциональным состоянием почек;
— общий анализ мочи не реже 1 раза в 10 дней;
— функциональные пробы и биохимическое исследование крови – не реже 1 раза в 6 мес. и по показаниям.
Перечень основных медикаментов:
— *амоксициллин + клавулановая кислота, таблетки, покрытые оболочкой 500 мг/125 мг, 875 мг/125 мг, порошок для приготовления раствора для внутривенного введения во флаконах 500 мг/100 мг, 1000 мг/200 мг
— цефуроксим 250 мг, 500 мг таблетка; 750 мг во флаконе, порошок для приготовления инъекционного раствора
— ко-тримоксазол 120 мг, 480 мг
— фурагин 50 мг таб; фуродонин 50 мг, 100 мг таб.
— фуросемид 20 мг амп; 40 мг таб.
Перечень дополнительных медикаментов:
— дипиридамол 25 мг таб.
— эналаприл 5-10 мг таб.
— рамиприл 1.25 мн, 5 мг и 10 мг таб.
— фозиноприл 10 мг таб.
— атенолол 50 мг таб.
— нифедипин 10 мг таб.
Индикаторы эффективности лечения:
1. Санация мочи.
2. Нормализация артериального давления.
3. Купирование или уменьшение отеков.
4. Восстановление диуреза и показателей гомеостаза.
5. Отсутствие прогрессирования или замедление прогрессирования при ежегодной оценке СКФ.
Профилактика
Первичная профилактика: устранение этиотропных первичных факторовВ.
Информация
Источники и литература
- Протоколы диагностики и лечения заболеваний МЗ РК (Приказ №764 от 28.12.2007)
- Список использованной литературы:
1. K/DOQI clinical practice guidelines for chronic disease: evaluation, classification, and
stratification. Kidney Disease Outcome Initiative. Am J Kidney Dis 2002 Feb; 39 (2
Suppl 1): S1-246.
2. Папаян А.В., Савенкова Н.Д. Клиническая нефрология детского возраста.
Руководство для врачей.// СОТИС, Санкт-Петербург, 1997.-С.307-310.
3. Badid C., Desmouliere A., Laville M. Mycophenolate mofetil: implications for the
treatment of glomerular disease.// Nephrol. Dial. Transplant.- 2001. — V. 16(9). – P. 1752
— 1756.
4. Dumas R. Glomerulonephrites a g. oissants.// Ann. Pediatr.- 1994.-V.41.-N1.-P.52-59.
5. K/DOQI clinical practice guidelines for chronic disease: evaluation, classification, and
stratification. Kidney Disease Outcome Initiative. Am J Kidney Dis 2002 Feb;39 (2 Suppl
1): S1-246.
6. I Международный нефрологический семинар «Актуальные вопросы нефрологии»,
Алматы, 2006 г.
7. Земченков А.Ю, Томилина Н.А. «K/DOQI обращается к истокам хронической
почечной недостаточности». Нефрология и диализ, 2004, №3, с 204-220.
8. Клинические рекомендации для практических врачей, основанные на
доказательной медицине. 2-е издание, ГЕОТАР, 2002.
9. Haematuria EBM Guidelines 26.08.2004
10. Glomerulonephritis CLINICAL PRACTICE GUIDELINES MON Clinical Practice
Guidelines 6/2001 https://www.gov.sg/moh/pub/cpg/cpg.htm
11. Haematuria. Philadelphia (PA): Intracorp; 2005. Various p.
- Список использованной литературы:
Информация
Список разработчиков:
Канатбаева Асия Бакишевна, КазНМУ, кафедра детских болезней, леч. фак., профессор
Наушабаева Асия Еркиновна, НЦПиДХ МЗ РК, докторант
Чингаева Гульнара Нуртасовна, КазНМУ, кафедра детских болезней, леч. фак., ассистент
Прикреплённые файлы
Внимание!
Если вы не являетесь медицинским специалистом:
- Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
- Информация, размещенная на сайте MedElement и в мобильных приложениях «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта», не может и не должна заменять очную консультацию врача.
Обязательно
обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
- Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может
назначить
нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
- Сайт MedElement и мобильные приложения «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта» являются исключительно информационно-справочными ресурсами.
Информация, размещенная на данном
сайте, не должна использоваться для самовольного изменения предписаний врача.
- Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший
в
результате использования данного сайта.
Источник
