Код мкб гемолитическая болезнь новорожденного
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Описание
- Симптомы
- Причины
- Патогенез
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Гемолитическая болезнь новорожденных.
Описание
Гемолитическая болезнь новорожденных- гемолитическая желтуха новорожденных, обусловленная иммунологическим конфликтом между матерью и плодом из-за несовместимости по эритроцитарным антигенам.
Симптомы
Различают три формы гемолитической анемии: отечную, желтушную, анемическую. Отечная наиболее тяжелая и характеризуется общим отеком при рождении, накоплением жидкости в полостях ( плевральной, сердечной сумке, брюшной), резкой бледностью с желтизной, увеличением печени, селезенки. В анализах крови резкая анемия, значительное количество нормо- и эритробластов. Сочетание резкой анемии и гипопротеинемии способствует развитию сердечной недостаточности, которая и приводит к смерти (внутриутробно или сразу после рождения). Желтушная форма — самая частая клиническая форма; она проявляется на 1-2-й день жизни ребенка. Отмечается желтуха, увеличиваются печень и селезенка, наблюдается пастозность тканей. Дети вялые, адинамичные, плохо сосут. Рефлексы снижены. Выражена анемия (уровень гемоглобина ниже 160 г/л), псевдолейкоцитоз, ретикулоцитоз, эритро- и нормобластоз. Ярким призраком является увеличенное содержание непрямого билирубина в крови (100-265-342 мкмоль/л и более). Моча темная, кал обычной окраски. В дальнейшем может наблюдаться повышенное содержание и прямого билирубина. Билирубиновая интоксикация характеризуется вялостью, срыгиваниями, рвотой, патологическим зеванием, снижением мышечного тонуса. Затем появляются классические признаки ядерной желтухи: мышечный гипертонус, ригидность затылочных мышц, опистотонус, резкий «мозговой» крик, гиперестезия, выбухание большого родничка, подергивание мышц, судороги, положительный симптом заходящего солнца, нистагм, апноэ и полная остановка дыхания. Через 2-3 нед состояние больного улучшается, однако в последующем выявляются признаки детского це ребральной паралича (атетоз, хореоатетоз, параличи, парезы, задержка психофизического развития, глухота, дизартрия и ) Анемическая форма — наиболее доброкачественная, встречается в 10-15% случаев и проявляется бледностью, плохим аппетитом, вялостью, увеличением печени и селезенки, анемией, ретикулоцитозом, нормобластозом, умеренным повышением билирубина.
Причины
Болезнь обусловлена несовместимостью плода и матери по D-резус- или АВО-антигенам, реже имеет место несовместимость по другим резус-(С, Е, с, d, e) или М-, М-, Kell-, Duffy-, Kidd-антигенам.
Патогенез
Любой из указанных антигенов (чаще D-резус-антиген), проникая в кровь резус-отрицательной матери, вызывает образование в ее организме специфических антител. Последние через плаценту поступают в кровь плода, где разрушают соответствующие антигенсодержащие эритроциты.
Лечение
Лечение может быть как консервативным, так и оперативным (по показаниям). Консервативное лечение: в/в вливания 5% раствора глюкозы; АТФ, эривит, фенобарбитал по 10 мг/(кг-сут), агар-агар по 0,1 г З раза в день, 12,5% раствор ксилита или сульфата магния по 1 чайной ложке 3 раза в день, фототерапия (лампы синего или голубого цвета, сеанс 3 ч с интервалами 2 ч, всего в сутки время облучения составляет 12-16ч).
Оперативное лечение: абсолютным показанием к заменному переливанию крови является гипербилирубинемия выше 342 мкмоль/л, с темпом нарастания билирубина выше 6 мкмоль/(л Ђ ч) и при уровне его в пуповинной крови выше 60 мкмоль/л. В большинстве случаев заменное переливание крови проводят по способу Даймонда через пуповинную вену с помощью полиэтиленового или металлического катетера. Для этих целей используют свежеконсервированную одногруппную кровь (лучше резус-отрицательную). Расчет-120- 170 мл крови на 1 кг массы тела.
Течение и прогноз заболевания зависят от формы. При уровне билирубина 257-342 мкмоль/л и более, даже если не развилась ядерная желтуха, почти у 1/3 детей имеют место отклонения в нервно-психическом статусе. Если проведено заменное переливание крови, то в течение 1-2 мес наблюдается нормохромная гипо- или норморегенераторная анемия.
В целях профилактики всех беременных женщин обследуют на резус-принадлежность. При резус-отрицательной крови у беременной женщины каждые 1-1,5 мес определяют титр антирезус-антител. При нарастании титра показано введение анти-D-глобулина. Рекомендуется сохранение первой беременности и перерыв 4-5 лет перед последующей. Дети, перенесшие гемолитическую болезнь новорожденных, находятся на диспансерном учете с ежемесячным осмотром невропатолога, ортопеда, окулиста. Дается отвод от прививок продолжительностью до 1 года.
Основные медуслуги по стандартам лечения | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Описание
- Причины
- Симптомы
- Возможные осложнения
- Диагностика
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Гемолитическая болезнь плода.

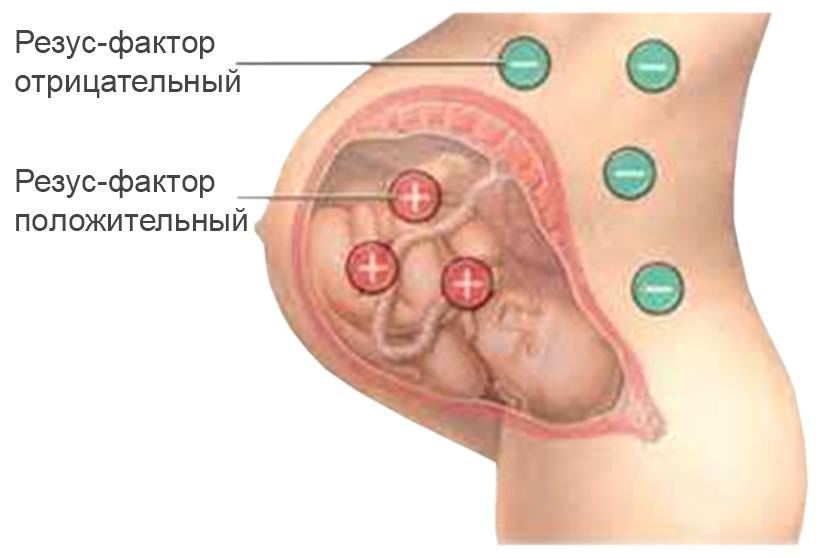
Причиной гемолитической болезни плода становится иммунный конфликт
Описание
Гемолитическая болезнь плода и новорожденного — иммунный конфликт организма матери и плода. Организм матери синтезирует антитела в ответ на чужеродные для него эритроцитарные антигены плода. Самым частым типом иммунологической несовместимости организмов матери и плода является несовместимость по резус-фактору — 97%, несовместимость по группам крови встречается значительно реже. Резус-фактор у плода обнаруживается на 8 —9-й неделе внутриутробного развития, количество антигенов резус постепенно возрастает. Через плаценту они проникают в кровь матери и к ним образуются антирезус-антитела, если мать является резус-отрицательной. Проникая через плаценту в организм плода, антитела матери вызывают распад эритроцитов. С этим связано второе название этой патологии — эритробластоз. Развивается анемия, при гемолизе образуется повышенное количество билирубина; как компенсаторные механизмы в борьбе с анемией в печени и селезенке плода образуются очаги кровотворения, что приводит к увеличению этих органов и нарушению их функции.
Причины
Иммунологический конфликт, приводящий к гемолитической болезни плода, чаще всего развивается при изосерологической несовместимости крови по системе Резус (Rh), когда у матери имеется Rh-отрицательная кровь, а у плода – Rh-положительная. В таком случае он носит название резус-конфликт. Изоиммунизация при этом может происходить двумя путями: ятрогенным (при сенсибилизации женщины переливаниями Rh(+) крови в прошлом) или при плодово-материнском трансплацентарном переносе эритроцитов плода в материнский кровоток в процессе беременности и родов. В случае Rh-несовместимости гемолитическая болезнь плода редко бывает сопряжена с первой беременностью; чаще развивается от 2-ой или 3-ей беременности с возрастанием рисков с каждой последующей гестацией.
Другой возможной причиной гемолоитической болезни служит несовместимость крови плода и матери по системе АВ0, т. Е. При группе крови матери 0 (I), а у плода любой другой. При этом антигены А и В от плода проникают через плаценту в материнский кровоток и вызывают выработку иммунных α- и β- антител с последующим конфликтом «антиген-антитело». Гемолитическая болезнь плода при АВО-несовместимости имеет более легкое течение, чем при Rh-несовместимости. При АВ0-несовместимости гемолитическая болезнь плода может развиться уже в течение 1-ой беременности.
В относительно редких случаях гемолитическая болезнь плода может быть связана с иммунологическими конфликтами по системам Даффи, Келл, MNSs, Кидд, Лютеран и или антигенам P, S, N, М.
Симптомы
Гемолитическая анемия— наиболее легкая форма. У новорожденного понижен уровень гемоглобина. , как иколичество эритроцитов. Кожные покровы бледные, печень и селезенка слегка увеличены. Содержание гемоглобина и билирубина — на нижней границе нормы. Анемическая форма ГМБ появляется из-завоздействия небольшого количества резус-антител на доношенный или почти доношенный плод. Изоиммунизация плода происходит чаще в родах. Основной признак нетяжелого повреждения – анемия.
Гемолитическая анемия в сочетании с желтухой – встречается более часто, характеризуется как более тяжелая форма заболевания. Характеризуетсягипер- или нормохромной анемией, желтухой и гепатоспленомегалией. Оклоплодные воды имеют желтушное окрашивание, как ипервородная смазка, пуповина, плодовые оболочки и пуповина. Содержание непрямого билирубина больше верхней границы нормы на 10-20 мкммоль/л. Состояние новорожденного тяжелое и ухудшается. Если почасовой прирост билирубина идет в 5-10 раз, то развивается «ядерная желтуха», что говорит о поражении ЦНС. В таких случаях может возникнуть слепота, глухота, умственная неполноценность. Содержание гемоглобина составляет ниже нормы. Желтушная форма возникает, если антитела действуют на зрелый плод непродолжительное время.
После 7 суток жизни патогенное воздействие проникших в кровь плода антител прекращается.
Гипербилирубинемия. Рвота. Судороги.
Возможные осложнения
Нередко присоединяются инфекционные осложнения— пневмония, респираторный дистресс-синдром, омфалит.
Гемолитическая анемия в сочетании с желтухой и водянкой – самая тяжелая форма заболевания. Новорожденные или рождаются мертвыми, или умирают в раннем неонатальном периоде. Симптомами заболевания являются: анемия, желтуха и общий отек (асцит, анасарка), выраженная спленомегалия. Может развивается геморрагический синдром. Проникновение антител матери через плаценту происходит далеко не всегда, тяжесть поражения плода не всегда соответствует титру (концентрации) резус-антител в крови беременной женщины.
Диагностика
Наблюдению акушера и иммунолога подлежат все женщины, у которых рождались дети с гемолитической болезнью, и все женщины, у которых обнаружена резус-сенсибилизация. В крови женщин определяют титр резус-антител 1 раз в месяц до 32-й недели беременности; 2 раза в месяц с 32 до 35-й недели и с 36-й недели еженедельно.
В антенатальной диагностике гемолитической болезни важное значение имеют ультразвуковое исследование (УЗИ), при котором могут быть выявлены такие признаки, как: увеличение размеров печени и селезенки, утолщение плаценты, многоводие, водянка плода. По показаниям и назначению врача исследуют амниотическую жидкость, которую получают путем пункции плодного пузыря (амниоцентез). Пункция проводится через брюшную стенку. Предварительно при УЗИ определяется расположение плаценты и плода, во избежание их травмы при пункции. В амниотических водах определяют содержание антител, показатель билирубина, группу крови плода — которые имеют существенное значение для оценки его состояния и назначения соответствующей терапии. По показаниям производится также кордоцентез — взятие крови из пуповины плода.
Лечение
Наиболее эффективны следующие методы:
1. Заменное переливание кровиноворожденному, в следствие которого выводится резус-антитела и билирубин. Нарастание титра антител у матери во время беременности до 1:16 и выше должно насторожить неонатолога в отношении ГМБу новорожденного. Наиболее неблагоприятно, когда антитела снижаются перед родами, что говорит о том, что они переместились к плоду. Тяжелую форму гемолитической болезни можно предполагать при наличии желтушного окрашивания кожи, сыровидной смазки, последа, околоплодных вод, отечности и увеличения печени плода.
К факторам риска билирубиновой энцефалопатии относятся:
O низкий вес новорожденного – меньше 1500 гр.
O Низкое содержание общего белка меньше 50 г/л —— гипопротеинемия.
O Низкое содержание глюкозы – меньше 2,2 ммоль/л — гипогликемия.
O Низкое содержание гемоглобина – менее 140 г/л — анемия.
O Внутриутробное инфицирование плода, появление желтухи в первые сутки.
Показания к заменному переливанию крови:
O появление желтухи сразу после родов или в первые часы жизни;
O содержание непрямого билирубина в пуповинной крови выше нормальных значений.
O быстрый почасовой прирост билирубина в первые часы жизни 6,8 ммоль/л.
O уровень гемоглобина ниже 30 г/л.
Для заменного переливания крови используют одногруппную или 0(1) группы резус-отрицательную эритроцитную массу и плазму [одногруппную или AB(IV)].
При конфликте по системе AB0 эритроцитная масса должна быть 0(1) группы, суспензированная в плазме AB(IV) группы. При несовместимости крови по редким факторам проводят индивидуальный подбор доноров.
У новорожденного выводят 40-50 мл крови и вводят столько же эритроцитной массы. При повторном заменном переливании дозы уменьшают в 2 раза. Общий объем эритроцитной массы составляет 70 мл на 1 кг массы тела ребенка.
Заменное переливание крови эффективно для удаления из организма новорожденного токсичных продуктов гемолиза, непрямого билирубина, антител и недоокисленных продуктов межуточного обмена. Возможные осложнения: сердечная недостаточность, воздушная эмболия, инфекция, анемия, геморрагический синдром.
2. Фототерапия— облучение новорожденного с помощью флюоресцентной лампы. Фототерапия способствует превращению свободного билирубина в коже и капиллярах в нетоксичные метаболиты (биливердин), которые выделяются с мочой и желчью плода. При этом альбумины теряют способность связывать билирубин. Свет проникает в кожу новорожденного на глубину до 2.
Показания к фототерапии:
O конъюгационная желтуха (у доношенных новорожденных) принепрямом билирубине в сыворотке до 170-188 мкмоль/л.
O гемолитическая болезнь новорожденного по резус-фактору и групповой несовместимости;
O состояние после заменного переливания крови при тяжелой форме гемолитической болезни;
O профилактика у новорожденных из группы риска по развитию гипербилирубинемии (перинатальная гипоксия, незрелые и недоношенные новорожденные, нарушение терморегуляции).
У новорожденных могут развится токсические эффекты – эритема, диспенсия, ожоги, гипогидратация. Прекращается при значениях прямого билирубина более85 мкмоль/л.
3. Терапия внутривенными иммуноглобулинами. Иммуноглобулины в высоких дозах блокируют Fс-рецепторы, которые участвуют в цитотоксической реакции антиген — антитело и тем самым снижают гипербилирубинемию.
Новорожденным внутривенно вводят ИмБио-иммуноглобулины в дозе 800 мг/кг в сутки в течение 3 дней. Сочетают с фототерапией.
Комплекс терапии ГМБноворожденного —заменное переливание крови, фототерапия и внутривенное введение иммуноглобулина – снижает частоту и тяжесть патологии, улучшает прогноз развития детей.
Считается, что после первой беременности резус-положительным плодом сенсибилизация происходит у 10% резус-отрицательных женщин. При каждой последующей беременности резус-положительным плодом иммунизируется 10%.
Из 1000 рожающих у 170 будет резус-отрицательная кровь. Из них у 100 женщин ребенок будет резус-положительным.
При неукоснительном выполнении методики специфической профилактики резус-сенсибилизации можно практически решить проблему резус-конфликтной беременности.
Основные медуслуги по стандартам лечения | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
P50 Кровопотеря у плода
- P50.0 Потеря крови плодом из предлежащего сосуда
- P50.1 Потеря крови плодом из разорванной пуповины
- P50.2 Потеря крови плодом из плаценты
- P50.3 Кровотечение у плода другого однояйцового близнеца
- P50.4 Кровотечение у плода в кровеносное русло матери
- P50.5 Потеря крови у плода из перерезанного конца пуповины при однояйцовой двойне
- P50.8 Другая форма кровопотери у плода
- P50.9 Кровопотеря у плода неуточненная
P51 Кровотечение из пуповины у новорожденного
- P51.0 Массивное кровотечение из пуповины у новорожденного
- P51.8 Другое кровотечение из пуповины у новорожденного
- P51.9 Кровотечение из пуповины у новорожденного неуточненное
P52 Внутричерепное нетравматическое кровоизлияние у плода и новорожденного
- P52.0 Внутрижелудочковое кровоизлияние нетравматическое 1-й степени у плода и новорожденного
- P52.1 Внутрижелудочковое нетравматическое кровоизлияние 2-й степени у плода и новорожденного
- P52.2 Внутрижелудочковое нетравматическое кровоизлияние 3-й степени у плода и новорожденного
- P52.3 Неуточненное внутрижелудочковое нетравматическое кровоизлияние у плода и новорожденного
- P52.4 Кровоизлияние в мозг нетравматическое у плода и новорожденного
- P52.5 Субарахноидальное нетравматическое кровоизлияние у плода и новорожденного
- P52.6 Кровоизлияние в мозжечок и заднюю черепную ямку нетравматическое у плода и новорожденного
- P52.8 Другие внутричерепные нетравматические кровоизлияния у плода и новорожденного
- P52.9 Внутричерепное нетравматическое кровоизлияние у плода и новорожденного неуточненное
P53 Геморрагическая болезнь плода и новорожденного
P54 Другие неонатальные кровотечения
- P54.0 Гематемезис новорожденных
- P54.1 Мелена новорожденного
- P54.2 Кровотечение из прямой кишки у новорожденного
- P54.3 Желудочно-кишечное кровотечение у новорожденного
- P54.4 Кровоизлияние в надпочечник у новорожденных
- P54.5 Кровоизлияние в кожу у новорожденного
- P54.6 Кровотечение из влагалища у новорожденного
- P54.8 Другие уточненные кровотечения у новорожденного
- P54.9 Неонатальное кровотечение неуточненное
P55 Гемолитическая болезнь плода и новорожденного
- P55.0 Резус-изоиммунизация плода и новорожденного
- P55.1 АВО-изоиммунизация плода и новорожденного
- P55.8 Другие формы гемолитической болезни плода и новорожденного
- P55.9 Гемолитическая болезнь плода и новорожденного неуточненная
P56 Водянка плода, обусловленная гемолитической болезнью
- P56.0 Водянка плода, обусловленная изоиммунизацией
- P56.9 Водянка плода, обусловленная другой и неуточненной гемолитической болезнью
P57 Ядерная желтуха
- P57.0 Ядерная желтуха, обусловленная изоиммунизацией
- P57.8 Другие уточненные формы ядерной желтухи
- P57.9 Ядерная желтуха неуточненная
P58 Неонатальная желтуха, обусловленная чрезмерным гемолизом
- P58.0 Неонатальная желтуха, обусловленная кровоподтеками
- P58.1 Неонатальная желтуха, обусловленная кровотечением
- P58.2 Неонатальная желтуха, обусловленная инфекцией
- P58.3 Неонатальная желтуха, обусловленная полицитемией
- P58.4 Неонатальная желтуха, обусловленная лекарственными средствами или токсинами, перешедшими из организма матери или введенными новорожденному
- P58.5 Неонатальная желтуха, обусловленная заглатыванием материнской крови
- P58.8 Неонатальная желтуха, обусловленная другими уточненными формами чрезмерного гемолиза
- P58.9 Неонатальная желтуха, обусловленная чрезмерным гемолизом, неуточненная
P59 Неонатальная желтуха, обусловленная другими и неуточненными причинами
- P59.0 Неонатальная желтуха, связанная с преждевременным родоразрешением
- P59.1 Синдром сгущения желчи
- P59.2 Неонатальная желтуха вследствие других и неуточненных повреждений клеток печени
- P59.3 Неонатальная желтуха, обусловленная средствами, ингибирующими лактацию
- P59.8 Неонатальная желтуха, обусловленная другими уточненными причинами
- P59.9 Неонатальная желтуха неуточненная
P60 Диссеминированное внутрисосудистое свертывание крови у плода и новорожденного
P61 Другие перинатальные гематологические нарушения
- P61.0 Преходящая неонатальная тромбоцитопения
- P61.1 Полицитемия новорожденного
- P61.2 Анемия недоношенных
- P61.3 Врожденная анемия вследствие кровопотери у плода
- P61.4 Другие врожденные анемии, не классифицированные в других рубриках
- P61.5 Преходящая неонатальная нейтропения
- P61.6 Другие преходящие неонатальные расстройства коагуляции
- P61.8 Другие уточненные перинатальные гематологические нарушения
- P61.9 Перинатальное гематологическое нарушение неуточненное
Источник
