Код мкб долевая пневмония
Связанные заболевания и их лечение
Описания заболеваний
Стандарты мед. помощи
Содержание
- Описание
- Причины
- Симптомы
- Возможные осложнения
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
J18,1 Долевая пневмония неуточненная.
Описание
Крупозная пневмония – воспалительно-аллергическое заболевание легочной ткани, характеризующееся локализацией очага в одной или нескольких долей и вызываемое чаще всего пневмококком. Крупозная пневмония диагностируется практически всегда у взрослых, очень редко – у детей. Характерным признаком крупозной пневмонии служат специфические изменения в легочной ткани – уплотнение, охватывающее одну и более легочных долей, с образованием экссудата в просвете альвеол. Легочная ткань в месте поражения теряет свои свойства и не может выполнять физиологические функции.
Распространена крупозная пневмония повсеместно, встречается во всех возрастных группах, однако наиболее часто в 18-40 лет.
Причины
Предрасполагающими факторами для возникновения крупозной пневмонии являются общее или местное переохлаждение организма, гипо- и авитаминоз, перенесенные накануне простудные заболевания, снижение общей реактивности на фоне сопутствующей патологии (интоксикации, переутомления и ).
Для заболеваемости крупозной пневмонией характерна сезонность, с увеличением частоты случаев зимой и ранней весной. Причина развития крупозной пневмонии – проникновение болезнетворных бактерий в легочную паренхиму. Возбудителем может выступать стрептококки, стафилококк, но чаще всего идентифицируются пневмококки 1 и 2 типа.
Крупозная пневмония может быть так же клебсиелезной этиологии, в таком случае она называется пневмонией Фридлендера.
Развитие пневмококковой крупозной пневмония
Симптомы
Начало заболевания острое с характерной температурной реакцией и ознобами. Чаще всего клинические признаки начинают проявляться во второй половине дня. Продромальный период короткий и сопровождается астенией, вялостью, головной болью, резкой слабостью. Периоды озноба сменяются чувством жара, возможна тошнота и рвота. Температура быстро нарастает и достигает фибрильных цифр – до 39-40°, лихорадка может принимать гектический характер.
В начале развития заболевания больной ощущает боль колющего характера в боку, причем локализация боли указывает на очаг поражения плевры. Болезненность усиливается при движении, кашле, дыхании. Присоединяется малопродуктивный кашель, через 2-3 суток начинает отделяться густая мокрота. Выделение «ржавой» мокроты, которое характерно для крупозной пневмонии, указывает на диапедез эритроцитов в просвет альвеол. Количество мокроты различное,колеблется от 50 до 100 — 200 мл в сутки. Пациент беспокоен, на щеках лихорадочный румянец, больше на стороне поражения легких, отмечается лихорадочный блеск глаз. Дыхание затруднено, одышка с затрудненным вдохом, заметно раздувание крыльев носа. Поверхностное дыхание развивается на фоне болезненности при глубоком вдохе из-за сухого плеврита. Нередко появляется герпетическая сыпь около губ или носа, которая так же локализована на стороне поражения.
При осмотре довольно отчетливо заметно отставание в акте дыхания той половины грудной клетки, где локализован очаг крупозной пневмонии.
Определить голосовое дрожание можно самому. Для этого ладони исследуемого поочередно кладут на симметричные участки грудной клетки (над, под лопатками и в медлопаточной области) и просят пациентка произнести слова с буквой р. При пальпации грудной клетки удается определить усиление голосового дрожания (бронхофонии) над пораженной долей. Над сопутствующем очагом экссудативного плеврита определяется ослабление бронхофонии. Результаты перкуссии и аускультации зависят от стадии развития воспаления легкого. В первый день заболевания вследствие гиперемии стенок альвеол для перкуторного звука характерен тимпанический оттенок. Аускультативно диагностируется ослабление везикулярного дыхания и феномен крепитации (crepitatio indux). Она бывает хорошо слышна на высоте глубокого вдоха, особенно после покашливания. Механизм развития крепитации заключается в «разлипании» стенок альвеол на высоте вдоха.
По мере прогрессирования заболевания очаг в легком уплотняется, в патологический процесс вовлекается плевра, становится слышен при аускультации шум трения плевры, бронхиальное дыхание, крепитация приобретает более грубый характер, возникают мелкопузырчатые хрипы.
У больных крупозной пневмонией появляется тахикардия, аритмии, артериальная гипотензия. При проведении ЭКГ определяется смещение сегмента ST , низкий или отрицательный зубец Т во 2 и 3 отведениях. При выраженной интоксикации может произойти поражение сосудодвигательного центра, расположенного в продолговатом отделе мозга, и наступает резкое снижение тонуса сосудов. В таком случае имеет место коллапс (острая сосудистая недостаточность). Кожные покровы приобретают сероватый оттенок, появляется холодный пот, тахикардия до 140—160 в минуту, снижается систолическое артериальное давление. Острая сосудистая недостаточность развивается на фоне токсического шока. При повреждении миокарда расширяются границы сердца, сердечные тоны приглушаются. Такое состояние опасно развитием отека легких.
Вследствие интоксикации организма резко снижен аппетит. Язык обложен налетом, сухость в ротовой полости. Имеет место метеоризм и задержка стула. Развивается печеночная недостаточность, склеры приобретают иктеричный оттенок. Повышается уровень билирубина в крови, снижается диурез.
На фоне развивающегося инфекционно-токсического шока возникает нарушение сознания, бред, галлюцинации, судорожный синдром. Нередко развивается психомоторное возбуждение, больной может пытаться встать с постели и уйти, или выпрыгнуть в окно. У лиц, страдающих хроническим алкоголизмом, возможно развитие алкогольного психоза (белой горячки).
Отмечается резкое (литическое) снижение температуры тела. Так называемый литический криз наступает на 9-10 день при отсутствии лечения антибактериальными препаратами. Оборвать механизм развития крупозной пневмонии можно при помощи антибиотиков, в таком случае имеет место лекарственно-аллергический кризис, при котором температура падает в течение 2-3 суток лечения.
При проведении анализа крови выявляется увеличение лейкоцитов (лейкоцитоз) до 15-20 тыс. В 1 мм3 крови, лейкоцитарная формула сдвигается влево, ускорение СОЭ.
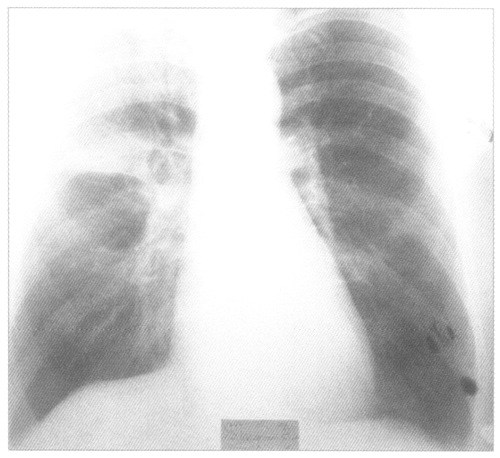
Рентгенологическое исследование органов грудной полости выявляет затемнение пораженного участка легкого. Плотность тени, ее расположение, очертания и размеры меняются в зависимости от локализации очага воспаления и степени его распространения. Исчезновение последних следов поражения легкого наступает через 1—2 недели после кризиса. Рентгенологическое исследование имеет особое значение при центральной пневмонии, а также для раннего обнаружения осложнений.
Крупозная пневмония может быть односторонняя или двусторонняя. Последний вариант протекает в тяжелой форме с выраженными клиническими проявлениями септического шока. Так называемая блуждающая пневмония характеризуется затяжным течением, воспаление постепенно охватывает одну долю легких за другой. Локализация воспалительного очагав верхней доле диагностируется чаще у детей, при этом варианте развивается тяжелая нервная симптоматика (менингизм, икота, бред,). Возможен вариант абортивного течения пневмонии, когда воспалительный процесс разрешается в течение нескольких дней.
Возможные осложнения
Осложнения крупозной пневмонии включают прежде всего заболевания со стороны органов дыхания (гнойный плеврит (эмпиема плевры), абсцесс легкого, хроническая пневмония), намного реже — со стороны других органов (гепатит, нефрит, перикардит, менингит).

Крупозная пневмония на рентгенснимке
Лечение
При диагностировании у пациента крупозной пневмонии следует его срочная госпитализация. Тяжелое состояние больного является показанием к установлению индивидуального поста. Следует обеспечить уход, постельный режим и круглосуточное наблюдение за больным. Положение больного в постели – с поднятым головным концом. Больному необходимо легкое и достаточно калорийное питание, достаточное потребление жидкости.
Патогенетическая терапия крупозной пневмонии предполагает назначение антибактериальных препаратов, в первую очередь антибиотиков и сульфаниламидов. Курс антибактериальной терапии продлевается еще на 3 дня после нормализации температуры.
Среди сульфаниламидов чаще назначаются норсульфазол и сульфадимезин по схеме. Для профилактики токсического действия сульфаниламидов препараты следует запивать 1/2 стакана жидкости (лучше использовать щелочными минеральными водами).
Дозировка пенициллина при крупозной пневмонии составляет до 200 000 ЕД каждые 4 часа инъекционно внутримышечно. Возможно сочетание пенициллина и стрептомицина.
Большое применение находят антибиотики широкого спектра действия тетрациклинового ряда (террамицин, тетрациклин). Доза этих препаратов варьируется в зависимости от тяжести состояния и может достигать до 2 000 000 ЕД в сутки.
С приемом антибиотиков связано развитие побочных осложнений – в виде токсических или аллергических реакций. Антибактериальные препараты подавляют рост нормальной микрофлоры, с чем связано развитие микозов, в первую очередь вызванные грибками рода Candida С целью предупреждения и лечения этих заболеваний применение антибиотиков следует сочетать с назначением противогрибковых препаратов (нистатин).
При развитии инфекционно-токсического шока значительно снижается уровень сатурации (содержание кислорода в крови). При этом состоянии показано проведение оксигенотерапии, которую проводят с помощью индивидуального кислородного прибора или кислородной палатки. Проведение этой процедуры в течение 10 минут помогает устранить гипоксемию. Повышение сатурации проявляется в урежении пульса, уменьшении одышки, кожные покровы приобретают физиологическую окраску. С этой целью показано применение препаратов, повышающих тонус сосудов, например, кордиамин или камфора. В более тяжелых случаях вводится строфантин (0,5 мл 0,05% раствора, предварительно разведя на 20 мл 40% раствора глюкозы).
Так же применяются препараты группы стероидных противовоспалительных препаратов – 10 мл преднизолона курсов 1 неделя. Оправдано назначение тепловых физиопроцедур — диатермия, соллюкс, индуктотермия.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
Пневмония — воспаление альвеол легких, как правило, развивается в результате инфекции. Болезнь начинается с воспаления отдельных альвеол, они заполняются белыми кровяными клетками и жидкостью. В результате затрудняется газообмен в легких. Обычно поражено только одно легкое, но в тяжелых случаях возможна двусторонняя пневмония.
Воспаление легких может распространяться из альвеол в плевру (двуслойную мембрану, которая отделяет легкие от стенки), вызывая плеврит. Между двумя листками плевры начинается скопление жидкости, которая сдавливает легкие и затрудняет дыхание. Патогенные микроорганизмы, вызывающие воспаление, могут попасть в кровеносную систему, что приводит к опасному для жизни заражению крови. У ослабленных людей из группы риска — младенцев, стариков и людей с иммунодефицитом — воспаление может настолько обширно поражать легкие, что возможно развитие дыхательной недостаточности, являющейся потенциально летальным состоянием.
Причины возникновения
В основном, причина развития заболевания у взрослых пациентов — бактериальная инфекция, как правило, бактерии вида Streptococcus pneumoniae. Эта форма пневмонии часто бывает осложнением после вирусной инфекции верхних дыхательных путей. Причиной заболевания также могут быть вирусы гриппа, ветряной оспы, Haemophilus influenzae и Mycoplasma pneumoniae.
Бактерии Legionella pneumophila (присутствуют в системах кондиционирования воздуха) вызывают т.н. болезнь легионеров, которая может сопровождаться поражением печени и почек.
Пациентов больниц, находящихся там в связи с другими заболеваниями, в основном детей и стариков, часто поражает бактериальная пневмония, вызванная Staphylococcus aureus, а также бактериями Klebsiella и Pseudomonas.
В некоторых случаях пневмонию вызывают другие микроорганизмы, такие как грибы и простейшие. Эти инфекции обычно встречаются редко и легко протекают у людей в нормальной физической форме, но они распространены и практически летальны у пациентов с иммунодефицитом. Например, Рneumocystis carinii может жить в здоровых легких, не вызывая болезни, но у больных СПИДом эти микробы приводят к тяжелой пневмонии.
Существует редкая форма заболевания, которую называют аспирационная пневмония. Ее причиной является попадание рвотных масс в дыхательные пути. Наблюдается у людей с отсутствующим кашлевым рефлексом, который развивается при сильном опьянении, передозировке наркотиков или травме головы.
Факторы риска
Факторами риска являются курение, алкоголизм и плохое питание. Пол, генетика значения не имеют. В группу риска входят грудные дети, старики, пациенты с тяжелыми и хроническими болезнями, такими как сахарный диабет, а также с иммунодефицитом вследствие тяжелых заболеваний, таких как СПИД. Нарушение иммунной системы также происходит при лечении иммуносупрессантами и проведении химиотерапии.
Некоторые формы пневмонии стало очень трудно лечить из-за повышенной резистентности бактерий, вызывающих болезнь, к большинству антибиотиков.
Симптомы
У бактериальной пневмонии обычно быстрое начало, а тяжелые симптомы появляются в течение нескольких часов. Характерны следующие симптомы:
- кашель с коричневой или кровянистой мокротой;
- боль в груди, которая усиливается во время вдоха;
- одышка в спокойном состоянии;
- высокая температура, бред и спутанность сознания.
Небактериальная форма заболевания не дает таких специфических симптомов, и ее проявления развиваются постепенно. Больной может чувствовать общее недомогание в течение нескольких дней, затем повышается температура и пропадает аппетит. Единственными респираторными симптомами могут быть только кашель и одышка.
У маленьких детей и стариков симптомы любой формы пневмонии менее выражены. У грудных детей вначале появляется рвота и повышается температура, которая может вызвать спутанность сознания. У стариков респираторные симптомы не проявляются, но возможна сильная спутанность сознания.
Диагностика
Если врач предполагает пневмонию, то диагноз следует подтвердить флюорографией, которая покажет степень инфекционного поражения легких. Для идентификации патогенного микроорганизма собирают и исследуют образцы мокроты. В целях уточнения диагноза также делают анализы крови.
Лечение
Если пациент находится в хорошем физическом состоянии и у него только легкая пневмония, возможно лечение в домашних условиях. Для того чтобы сбить температуру и снять боль в груди, применяют анальгетики. Если причиной заболевания является бактериальная инфекция, врачи назначают антибиотики. При грибковой инфекции, вызывающей пневмонию, выписывают противогрибковые лекарства. В случае легкой вирусной формы заболевания не проводят никакой специфической терапии.
Лечение в стационаре необходимо больным тяжелой бактериальной и грибковой пневмонией, а также грудным детям, старикам и людям с иммунодефицитом. Во всех этих случаях медикаментозная терапия остается той же, что и в случае амбулаторного лечения. Тяжелую пневмонию, обусловленную вирусом простого герпеса человека, того же патогенного микроорганизма, который вызывает и ветряную ослу, можно лечить пероральным или внутривенным введением ацикловира.
Если в крови низок уровень кислорода или началась сильная одышка, проводят кислородное лечение через лицевую маску. В редких случаях требуется подключение к аппарату искусственного дыхания в палате интенсивной терапии. Пока пациент находится в больнице, возможно регулярное проведение физиотерапии грудной клетки, чтобы разжижать мокроту и облегчать ее отхаркивание.
Молодые люди в хорошем физическом состоянии обычно полностью выздоравливают от любой формы пневмонии за 2–3 недели, причем без необратимого поражения легочной ткани. Улучшение состояния при бактериальной пневмонии начинается уже в первые часы после начала лечения антибиотиками. Однако некоторые тяжелые формы пневмонии, такие как болезнь легионеров, могут быть летальными, особенно у людей с ослабленной иммунной системой.
Источник
Рубрика МКБ-10: J18.1
МКБ-10 / J00-J99 КЛАСС X Болезни органов дыхания / J10-J18 Грипп и пневмония / J18 Пневмония без уточнения возбудителя
Определение и общие сведения[править]
Лобарная (крупозная) пневмония — острое инфекционно-аллергическое воспалительное заболевание легких.
Этиология и патогенез[править]
Его вызывают пневмококки 1, 2 и 3-го типов, реже диплобацилла Фридлендера (клебсиелла), а также некоторые другие возбудители. Путь заражения — воздушно-капельный. Летальность составляет около 3%.
Крупозная пневмония в классическом варианте протекает в 4 стадии: стадия прилива (воспалительного отека), красного опеченения, серого опеченения и разрешения. Однако иногда одновременно могут наблюдаться изменения, соответствующие разным стадиям болезни.
Стадия прилива продолжается в течение 1-х суток заболевания и характеризуется резким полнокровием альвеолярных капилляров, отеком интерстиция.
и накоплением экссудата, напоминающего отечную жидкость, в просветах альвеол. Макроскопически пораженная доля легкого полнокровна и уплотнена. Микроскопически экссудат из альвеол по альвеолярным ходам и порам Кона распространяется по целой доле. В экссудате содержатся активно размножающиеся микробы, единичные альвеолярные макрофаги и полиморфно-ядерные лейкоциты. Одновременно происходят отек и воспалительные изменения в плевре.
Стадия красного опеченения возникает на 2-й день болезни. Пораженная доля безвоздушная, плотная, красная, напоминает ткань печени. На утолщенной плевре — фибринозные наложения. Микроскопически в экссудате выявляется большое количество эритроцитов, единичные полиморфно-ядерные лейкоциты, макрофаги, выпадает фибрин.
Стадия серого опеченения приходится на 4-6-й день болезни. Макроскопически пораженная доля увеличена в размерах, тяжелая, плотная, безвоздушная, с зернистой поверхностью на разрезе. Плевра утолщена, мутная, с фибринозными наложениями. В это время отмечаются спадение легочных капилляров, концентрация в экссудате живых и погибших полиморфно-ядерных лейкоцитов, макрофагов и фибрина. Гранулоциты в основном осуществляют фагоцитоз опсонизированных пневмококков и лизис фибрина, а макрофаги — некротического детрита.
Клинические проявления[править]
Клинические и рентгенологические симптомы и признаки
— Подозрение на пневмонию должно возникать при наличии у больного лихорадки в сочетании с жалобами на кашель, одышку, отделение мокроты и/или боли в груди. Характерны также немотивированная слабость, утомляемость, сильное потоотделение по ночам.
— Классические объективные признаки пневмонии, выявляемые при физическом обследовании пациента: укорочение (тупость) перкуторного тона над поражённым участком лёгкого, локально выслушиваемое бронхиальное дыхание, фокус звучных мелкопузырчатых хрипов или инспираторной крепитации, усиление бронхофонии и голосового дрожания.
— У части больных объективные признаки пневмонии могут отличаться от типичных или отсутствовать вовсе, в связи с чем для уточнения диагноза необходимо проведение рентгенографии грудной клетки.
— Наличие очагово-инфильтративных изменений в лёгких при рентгенографии грудной клетки в сочетании с соответствующей симптоматикой инфекции нижних дыхательных путей позволяет верифицировать диагноз пневмонии.
— Рентгенологический признак пневмонии — инфильтративное, обычно одностороннее затемнение лёгочной ткани, которое может быть очаговым, сливным, сегментарным (полисегментарным), долевым (обычно гомогенным) или тотальным. Рентгенологическое исследование следует проводить в двух проекциях — заднепередней и боковой. При выполнении исследования следует оценить распространённость инфильтрации, наличие или отсутствие плеврального выпота, полости деструкции, признаков сердечной недостаточности.
— Плевральный выпот (как правило, ограниченный) осложняет течение внебольничной пневмонии в 10-25% случаев и не имеет особого значения в предсказании этиологии заболевания.
— Образование полостей деструкции в лёгких не характерно для пневмококковой, микоплазменной и хламидийной пневмоний, а скорее свидетельствует в пользу стафилококковой инфекции, аэробных грамотрицательных возбудителей кишечной группы и анаэробов.
— В большинстве случаев, основываясь на анализе клинико-рентгенологической картины заболевания, не удаётся с определённостью высказаться о вероятной этиологии внебольничной пневмонии.
Долевая пневмония неуточненная: Диагностика[править]
Рентгенологические проявления плевропневмонии в значительной степени зависят от стадии заболевания. Так, на начальном этапе (стадия прилива) отмечается диффузное снижение прозрачности участка легочной ткани без явных границ, что связано с гиперемией в зоне воспаления. Далее (стадия опеченения) появляется зона инфильтрации однородной структуры, тень которой имеет среднюю интенсивность. Повышение плотности легкого на рентгенограммах в эту стадию связано с появлением экссудата в альвеолах и развитием воспаления в паренхиме. Участок инфильтрации широким основанием прилежит к костальной или междолевой плевре, где его тень имеет наибольшую интенсивность. Изменения более выражены в дорсальных и латеральных сегментах, в пределах которых постепенно уменьшаются к корню легкого. Междолевая плевра вогнута в сторону безвоздушного участка. На рентгенограммах и особенно на КТ при альвеолярных инфильтратах выявляется характерный симптом «воздушной бронхограммы», когда на фоне заполненных экссудатом альвеол видны просветы содержащих воздух бронхов.
В стадии разрешения, которая наступает на 9-11-й день болезни, отмечается уменьшение размеров и выраженности инфильтрации, она становится неоднородной за счет постепенного восстановления воздушности легочной паренхимы. Фибринозный экссудат подвергается расплавлению и фагоцитозу под влиянием протеолитических ферментов гранулоцитов и макрофагов. Экссудат элиминируется по лимфатическим дренажам легкого и отделяется с мокротой. Фибринозные наложения на плевре рассасываются. Морфологические изменения обычно несколько запаздывают по сравнению с клиническими проявлениями заболевания. Следует иметь в виду, что затемнения в легочной ткани сохраняются дольше, чем клинические проявления пневмонии. Исходом острой пневмонии может быть полная нормализация рентгенологической картины легких, но чаще остаются ее следы в виде деформации легочного рисунка, пневмосклероза, плевральных спаек, лучше выявляемых при КТ.
Дифференциальный диагноз[править]
Долевая пневмония неуточненная: Лечение[править]
Антибактериальная терапия является единственным научно обоснованным направлением лечения внебольничной пневмонии.
см. Пневмония, вызванная Streptococcus pneumoniae
Профилактика[править]
Прочее[править]
Осложнения крупозной пневмонии подразделяют на легочные и внелегочные. К легочным осложнениям относятся карнификация легкого (от лат. carno — мясо) — организация экссудата, развивающаяся либо вследствие нарушения оттока экссудата по лимфатическим дренажам, либо из-за недостаточности функции полиморфно-ядерных лейкоцитов и/или макрофагов.
Внелегочные осложнения связаны с возможностью распространения инфекции по лимфогенным и кровеносным путям.
Смерть при крупозной пневмонии наступает от острой легочно-сердечной недостаточности или гнойных осложнений.
Источники (ссылки)[править]
Патология органов дыхания [Электронный ресурс] / Коган Е.А., Кругликов Г.Г., Пауков В.С., Соколина И.А., Целуйко С.С. — М. : Литтерра, 2013. — https://www.rosmedlib.ru/book/ISBN9785423500764.html
«Пульмонология [Электронный ресурс] : клинические рекомендации / Под ред. А.Г. Чучалина. — 2-е изд., перераб. и доп. — М. : ГЭОТАР-Медиа, 2011. — (Серия «Клинические рекомендации»).» — https://www.rosmedlib.ru/book/RML0310V3.html
Дополнительная литература (рекомендуемая)[править]
Действующие вещества[править]
- Амоксициллин/клавуланат
Источник
