Код мкб церебральный атеросклероз
Утратил силу — Архив
Также:
P-T-020

РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Архив — Клинические протоколы МЗ РК — 2007 (Приказ №764)
Категории МКБ:
Церебральный атеросклероз (I67.2)
Общая информация
Краткое описание
Атеросклероз характеризуется отложениями липидов в виде бляшек в интиме артерий большого и среднего калибра; сопровождается фиброзом и кальцинацией.
Термин «церебральный» отражает локализацию процесса.
Церебральный атеросклероз развивается вследствие окклюзирующих, стенозирующих поражений экстра- и/или интракраниальных артерий, т.е. артерий, кровоснабжающих головной мозг. Нарушение мозгового кровообращения вызывается такими же изменениями в сосудах, которые приводят к инфаркту миокарда или перемежающейся хромоте.
В качестве рабочей классификации хронических форм нарушений мозгового кровообращения может быть использована Классификация Е.В.Шмидта (1985).
Согласно этой классификации термин ДЭ отражает весь спектр проявлений хронических цереброваскулярных расстройств — от минимально выраженных нарушений, до степени сосудистых деменций, т.е. включает все преддементные формы ангионеврологических расстройств.
Дисциркуляторная энцефалопатия (ДЭ) — медленно прогрессирующее нарушение кровоснабжения головного мозга, ведущее к постепенно нарастающим структурным изменениям мозга и расстройству функции. К основным патогенетическим механизмам ДЭ относят поражения экстра — и интракраниальных мозговых сосудов.
Код протокола: P-T-020 «Церебральный атеросклероз»
Профиль: терапевтический
Этап: ПМСП
Код (коды) по МКБ-10:
I65 Закупорка и стеноз прецеребральных артерий, не приводящие к инфаркту мозга
I66 Закупорка и стеноз церебральных артерий, не приводящие к инфаркту мозга
I67.4 Гипертензивная энцефалопатия
I67.2 Церебральный атеросклероз
I67.3 Прогрессирующая сосудистая лейкоэнцефалопатия
I67.8 Ишемия мозга (хроническая)
I69 Последствия цереброваскулярных болезней
I70 Атеросклероз
I67 Другие цереброваскулярные болезни
Мобильное приложение «MedElement»
— Профессиональные медицинские справочники. Стандарты лечения
— Коммуникация с пациентами: вопросы, отзывы, запись на прием
Скачать приложение для ANDROID
Мобильное приложение «MedElement»
— Профессиональные медицинские справочники
— Коммуникация с пациентами: вопросы, отзывы, запись на прием
Скачать приложение для ANDROID
Классификация
Дисциркуляторная энцефалопатия:
I стадия — рассеянная очаговая неврологическая симптоматика.
II стадия характеризуется прогрессирующим ухудшением мнестических функций, снижением работоспособности, наступает изменение личности, более отчетливы очаговые симптомы.
III стадия характеризуется диффузными изменениями мозговой ткани, которые приводят к развитию очаговых синдромов, зависящих от преимущественного поражения какой-либо области мозга, утяжелению мнестических и психических нарушений вплоть до деменции.
Факторы и группы риска
1. Курение.
2. Высокий уровень холестерина.
3. Высокий уровень триглицеридов.
4. Гипергомоцистеинемия.
5. Наследственная предрасположенность.
6. Прием оральных контрацептивов.
7. Артериальная гипертензия.
8. Транзиторные ишемические атаки.
9. Сахарный диабет.
10. Ожирение.
Диагностика
Диагностические критерии
Субъективные жалобы (головные боли, головокружение, шум в голове, нарушение сна, раздражительность, снижение работоспособности, мнестические расстройства, когнитивные расстройства, различные парестезии) в сочетании с очаговой неврологической симптоматикой.
Перечень основных диагностических мероприятий:
1. Ультразвуковое исследование сосудов головного мозга.
2. Магниторезонансная томография (в сосудистом режиме).
3. Определение холестерина, глюкозы, триглицеридов.
Перечень дополнительных диагностических мероприятий:
1. Консультация офтальмолога (глазное дно).
2. Консультация кардиолога.
3. Электрокардиография.
4. Компьютерная томография.
Лечение
Тактика лечения
1. Коррекция факторов риска (ФР) процессов атерогенеза.
2. Улучшение перфузии.
3. Нейропротекторная терапия.
Немедикаментозное лечение
Коррекция ФР заключается в контролировании уровня артериального давления, снижении уровня холестерина, отказ пациентов от курения, снижение веса и др.
Лечение артериальной гипертензии проводится с применением низких доз диуретиков, β-блокаторов, инибиторов АПФ или блокаторов кальциевых каналов А.
Важным фактором риска цереброваскулярных заболеваний является гиперхолестеринемия.
При неэффективности проводимых мер рекомендуется дальнейшее ужесточение диеты, затем назначается лекарственная терапия статинами и фибратами. Начальная доза ловастатина составляет 20 мг перед сном. Дозу можно увеличивать до 80 мг/сутки (назначается 1 или 2 раза).
Правастатин: 20-40 мг/сут.
Симвастин: начальная доза 10-20 мг, можно увеличивать до 80 мг/сутки, флувастатин: 20-40 мг (до 80 мг). Пациентам с сопутствующими сердечно-сосудистыми заболеваниями (ИБС, инсульт) рекомендовано принимать статины, по достижению уровня общего холестерина менее 6,0 ммоль/л.
Лечение больных хронической ишемией мозга должно быть комплексным и включать мероприятия, направленные на коррекцию основного сосудистого заболевания, профилактику повторных церебральных дисгемий, восстановлению количественных и качественных показателей мозгового кровотока и нормализацию нарушенных функций головного мозга, воздействие на имеющиеся факторы риска цереброваскулярных заболеваний.
Необходимо использовать антиагреганты применительно к пациентам с высоким риском сердечно-сосудистых осложнений.
При отсутствии противопоказаний низкие дозы ацетилсалициловой кислоты (75 мг/сут.) рекомендованы для первичной профилактики сердечно-сосудистых осложнений пациентам с АГ старше 50 лет, у которых 10-летний риск — 20% (высокий” или “очень высокий”), а АД контролируется на уровне меньше 150/90 мм рт. ст. — аспирин в дозе 75 мг/сут. рекомендован пожилым, у которых:
А) Нет противопоказаний к приему ацетилсалициловой кислоты.
Б) АД контролируется на уровне меньше 150/90 мм рт. ст., а также присутствует один пункт из следующего списка: сердечно-сосудистые осложнения, поражение органов-мишеней, 10-летний риск развития сердечно-сосудистых осложнений 20%.
Для профилактики острых нарушений мозгового кровообращения (ОНМК), транзиторных ишемических атак (ТИА) применяют ацетилсалициловую кислоту 75 мг ежедневно.
При непереносимости ацетилсалициловой кислоты, а также при наличии ТИА, ОНМК назначают клопидогрель по 75 мг ежедневно.
Нейропротекторная терапия: пиритинол по 1 табл. 3 раза в день, курс лечения 1 месяц, винпоцетин 5, 10 мг по 1 таблетке 2-3 раза в сутки. Можно рекомендовать комплекс пептидов полученных из головы мозга свиньи в дозе от 50,0 до 100,0 мл внутривенно на курс лечения от 5 до 10 инъекций.
Гинко-билоба принимают по 40-80 мг — 3 раза в день во время еды. Курс лечения 1-3 месяца. Препарат улучшает микроциркуляцию, мозговое кровообращение, стимулирует клеточный метаболизм, обладает антиагрегационным действием.
При прогрессирующей ДЭ рекомендуют — комплекс этамивана гексобендина + дигидрохлорида + этофиллина назначают по 1-2 таб. 3 раза/сут. или по 1 таб. форте 3 раза/сут. (максимально 5 таб.), в течение 6 недель. Парентерально назначают в разовой дозе 2 мл в/м или в/в капельно в 200 мл 5% раствора глюкозы. Кратность введения 1-2 раза/сут. Курс лечения — 7-10 дней.
Показания к госпитализации: кризовое течение артериальной гипертензии, ОНМК, ПНМК, прогредиентное течение, неэффективность амбулаторного лечения.
Перечень основных медикаментов:
1. Правастатин 20 мг, табл.
2. Симвастин 20 мг, табл.
3. *Ловастатин 10 мг, 20 мг, 40 мг, табл.
4. Флувастатин 20 мг, табл.
5. *Ацетилсалициловая кислота 100 мг, табл.
6. Пиритинол
7. *Винпоцетин 5, 10 мг, табл.
8. *Гинко-билоба, стандартизированный экстрат 40 мг
9. Комплекс этамивана гексобендина + дигидрохлорида + этофиллина
10. *Комплекс пептидов полученных из головы мозга свиньи, раствор для инъекций 5, 10 и 20 мл
Перечень дополнительных медикаментов:
1. Клопидогрель 75 мг, табл.
Индикаторы эффективности лечения:
1. Улучшение перфузии.
2. Нейропротекторная терапия.
* – препараты, входящие в список основных (жизненно важных) лекарственных средств.
Информация
Источники и литература
- Протоколы диагностики и лечения заболеваний МЗ РК (Приказ №764 от 28.12.2007)
- 1. Drug treatment for hyperlipidaemias EBM Guidelines 22.4.2004
2.Cerebrovascular disease. American College of Radiology. ACR Appropriateness Criteria. Radiology 2000
3. Aspirin for the primary prevention of cardiovascular events: recommendations and
rationale/ Ann Intern Med 2002.
4. Cerebral arteriosclerosis. National institute of Neurological disorders and stroke (NINDS)
5. AHA|ACC guidelines for preventing heart attack and death in patients with atherosclerotic cardiovascular disease: 2001 update.
6.Комплексная терапия хронической ишемии мозга //Под ред. В.Я. Неретина.-М.: “ЗАО РКИ Соверо пресс”, 2001.-96с.
7.Topographic mapping of cognitive event-related potentials in a double-blind, placebocontrolled study with the hemoderivative aktovegin in age-associated memory impairment. Semlitsch Heribert V., Anderer Peter, Saletu Bernd, Hochmayer Ingrid. Neuropsychobiology 1990-91; 24:49-56; Sections of Clinical Psychophysiology Pharmacopsychatry.
8.Clinical Neurology. /D.Greenberg, M.Aminoff, R.Simon Lange Medical Book. 2002
- 1. Drug treatment for hyperlipidaemias EBM Guidelines 22.4.2004
Информация
Каменова С. У. – зав. кафедрой неврологии АГИУВ.
Кужибаева К. К. – доцент кафедры неврологии АГИУВ.
Прикреплённые файлы
Внимание!
Если вы не являетесь медицинским специалистом:
- Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
- Информация, размещенная на сайте MedElement и в мобильных приложениях «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта», не может и не должна заменять очную консультацию врача.
Обязательно
обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
- Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может
назначить
нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
- Сайт MedElement и мобильные приложения «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта» являются исключительно информационно-справочными ресурсами.
Информация, размещенная на данном
сайте, не должна использоваться для самовольного изменения предписаний врача.
- Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший
в
результате использования данного сайта.
Источник
Атеросклеротическое поражение сосудов головного мозга диагностируется у 30% взрослого населения, а по уровню смертности это заболевание стоит на третьем месте. Болезнь опасна не только летальным исходом, но и осложнениями в виде инсульта, потери слуха и зрения, нарушениями психики, комой. Чтобы избежать неприятных последствий нужно при первых проявлениях заболевания обратиться к врачу, пройти диагностику и следовать всем предписаниям медицинского работника.
Виды атеросклероза ГМ
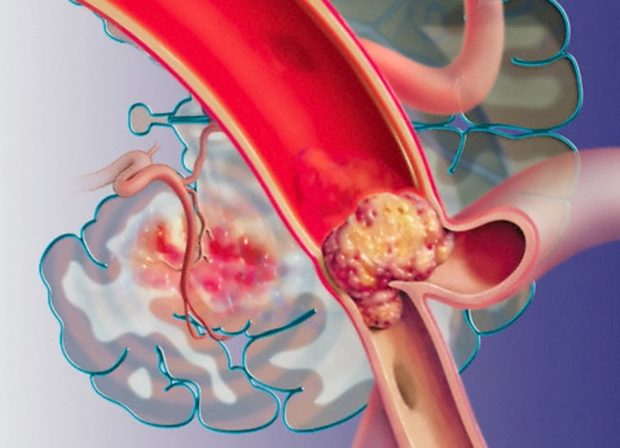
Международная классификация болезней в десятом пересмотре все церебральные заболевания группирует в отдельный блок под шифром I60-I69. Атеросклероз сосудов головного мозга код по мкб 10 — I67.2. Сюда относится атеросклероз, инсульт и ишемический инсульт.
Развитие атеросклероза головного мозга обычно стремительно, что объясняют особенности строения артерий:
- Их стенки не имеют мышечно-эластичного слоя, что влияет на их толщину и упругость;
- Эластичная мембрана магистральных отделов содержит большое количество гладкомышечных и эластичных волокон.
Холестериновые бляшки, поражающие сосуды головного мозга, также имеют свои отличительные черты:
- Они содержат больше коллагена;
- Имеют стенозную фиброзную форму;
- Нестабильны.
По месту локализации заболевание подразделяется по видам артерий:
- Сонная внутренняя или общая;
- Передняя или задняя мозговая;
- Среднего калибра;
- Брахиоцефальный ствол.
По типу протекания АСГМ подразделяется на:
- Медленно-прогрессирующий;
- Ремитирующий;
- Злокачественный;
- Острый.

Для каждой группы характерны определенные симптомы. В первом случае проявление болезни медленное, сменяющееся психическими расстройствами. Злокачественная форма сопровождается частыми инсультами, а при остром атеросклерозе — нарушения психики приобретают необратимый характер.
Церебральная форма
Второе название этой формы — старческий склероз, поскольку является одним из видов слабоумия или сосудистой деменции. Церебральный атеросклероз затрагивает сосуды подкорковых узлов, варолиевого моста и таламуса, и отличается образованием фиброзных бляшек вместо липоидоз.
Церебральная форма заболевания сопровождается нарушением работы центральной нервной системы, а степень ее влияния определяется уровнем патологии мозга. Симптоматика болезни зависит от зоны поражения, и обычно проявляется в виде бессонницы, дрожания рук и ног, нарушения остроты зрения и слуха, речи и т.д.

Прогрессирующая форма
Отличается прогрессирующий атеросклероз ухудшением памяти, быстрой утомляемостью, снижением работоспособности и концентрации внимания, частыми головными болями, перепадами настроения, обмороками и т.д. Быстрое развитие заболевания, неправильное лечение и несоблюдение рекомендаций врача может привести к необратимым нарушениям психики и инвалидности.
Этиология заболевания
Атеросклероз — полиэтиологическое заболевание, которое может начаться в раннем возрасте и не проявлять себя несколько лет или десятилетий. Что такое атеросклероз сосудов головного мозга — это болезнь, сопровождающаяся нарушением кровообращения в мозге в связи с частичной или полной закупоркой сосудов.
Существует несколько теорий возникновения заболевания:
- Липопротеидная инфильтрация;
- Дисфункция эндотелия;
- Аутоиммунная;
- Моноклональная;
- Вирусная;
- Гормональная.
Основной причиной медики называют нарушение липидного обмена, в результате которого происходит отложение липидных бляшек на стенках кровеносных сосудов. Со временем они разрастаются, замещаются грубой соединительной тканью, и полностью закрывают просвет сосуда.
Причины болезни
Атеросклероз мозга возникает при наличии нескольких факторов, которые медики подразделяют на изменяемые и неизменяемые. К первым относят те, что человек не может исправить. Это — пол, возраст, генетика. Вторая группа включает факторы, которые можно устранить частично или полностью.
Основной причиной атеросклероза сосудов мозга является высокий уровень холестерина в крови и нарушенные обменные процессы. Обычно это появляется на фоне:
- Возрастных изменений;
- Употребления жирных продуктов, богатых холестерином;
- Ожирения;
- Частых стрессов, эмоциональной усталости, депрессии;
- Гиподинамии;
- Проживания в неблагоприятных экологических условиях;
- Заболеваний эндокринной системы;
- Курения.
На физическом уровне к нарушению липидного обмена приводит:
- Накопление липопротеинов низкой и очень низкой плотности на стенках пораженных сосудов;
- Патология защитных свойств эндотелия или его повреждение вирусами;
- Нарушение функции лейкоцитов и макрофагов;
- Поражение сосудных стенок хламидиями.
Наличие артериальной гипертензии или сахарного диабета значительно повышает шансы развития атеросклероза периферических сосудов и ишемии сердца.
Механизм развития атеросклероза
Начальная стадия патологии заключается в нарушении обменного процесса. Этиопатогенетический механизм развития атеросклероза связан с разрыхлением сосудных стенок и их микроскопическим повреждением. В местах нарушения целостности формируются соединения из белков и липидов, которые в дальнейшем и оседают на внутренней оболочке сосуда.
Процесс накопления холестерина и иных жиров на стенках сопровождается активным развитием соединительной ткани. Это приводит к возникновению гипоксии и дефициту питательных веществ, что вызывает появление ишемии, дегенерацию и гибель нейронов. Скорость развития патологии зависит от распространенности заболевания, диаметра сосудов, размера бляшки и уровня развития сети коллатерального кровоснабжения пораженной зоны мозга.
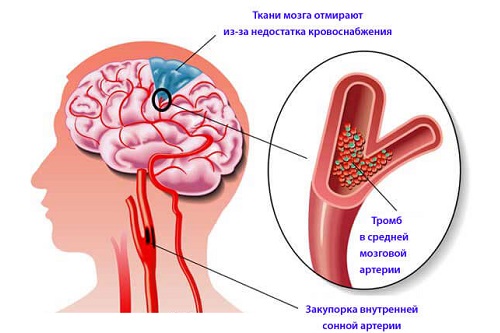
Увеличение бляшки приводит к перекрытию просвета артерий. Рыхлая поверхность бляшек имеет склонность к разрывам и полной закупорке мелких сосудов ее фрагментами. Полная окклюзия может вызвать транзиторную ишемическую атаку или ишемический инсульт. Иногда атеросклероз сосудов головного мозга становится причиной и геморрагического инсульта. Происходит это при разрыве стенки сосуда под влиянием артериальной гипертензии.
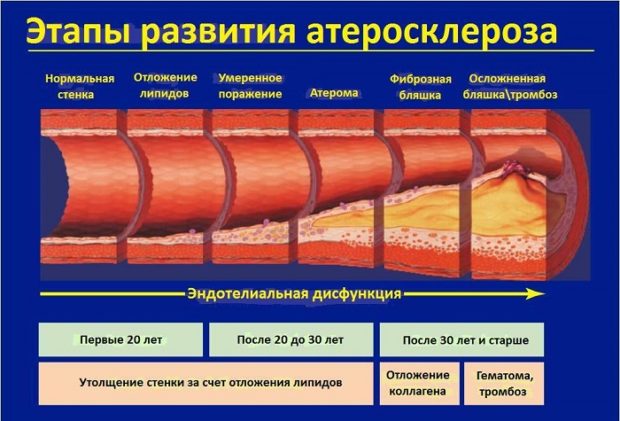
Этапы патологического процесса
На клеточном уровне патология сосудов развивается в несколько этапов. На долипидном происходит увеличение проницаемости стенки. В области поражения скапливаются протеины крови, полисахариды и крупные молекулы, что вызывает нарушение метаболического процесса. Липоидозный этап сопровождается усилением метаболических изменений и образованием жировых полос, насыщенных пенистыми клетками и холестеролом.
При дипосклерозе запускается активация воспалительных процессов, которые провоцируют прорастание соедиительно-тканных волокон в стенки артерии. По краям формируются микроскопические сосуды, необходимые для обеспечения бляшки жирами и протеинами. На атероматозном этапе происходит разрушение холестериновой бляшки от центра к периферии. Содержимое освобождается в кровоток, а на слое гладкой стенки возникает эрозия. К этому месту начинают поступать тромбоциты и иные элементы, отвечающие за свертываемость крови — это становится началом процесса пристеночного тромбообразования.
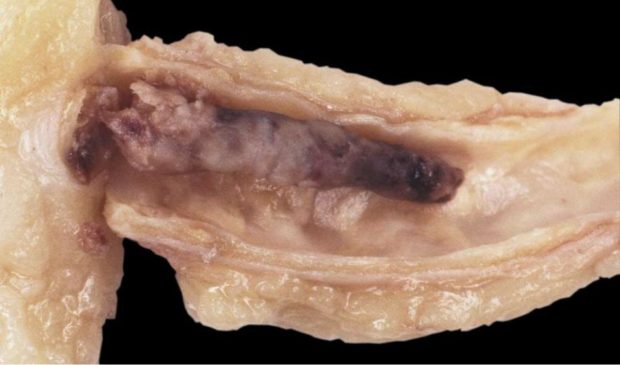
Последний этап — атерокальциноз. В образовавшемся тромбе происходит отложение солей кальция и начинается процесс обызвествления с последующим разрастанием и утолщением стенки. Приводит это к нарушению циркуляции крови.
Симптоматика
На первой стадии симптомы атеросклероза сосудов мозга проявляются редко. Обычно они возникают из-за эмоционального или физического перенапряжения, и проходят после отдыха. К первым сигналам начинающейся болезни относят:
- Вялость и слабость;
- Раздражительность;
- Нарушения сна и концентрации внимания;
- Сложность с восприятием новой информации;
- Снижение скорости мышления;
- Головную боль с шумом в ушах;
- Головокружения.
По мере прогрессирования заболевания на фоне морфологических и функциональных изменений сосудов возникают стабильные симптомы:
- Нарушение памяти, речи, слуха, зрения;
- Ухудшение характера человека и развитие мнительности;
- Постоянный шум в ушах;
- Нарушение координации движений.

Хроническая форма отличается ярко выраженной симптоматикой:
- Неспособность вспомнить недавние события и ясные воспоминания о детстве;
- Снижение интеллекта;
- Апатия;
- Безразличие к себе;
- Утрата способности самообслуживания;
- Неспособность ориентироваться дома и на улице.
На хронической стадии появляются частые ишемические атаки, приводящие к некрозу и потере пораженной части мозга основной функции.
Диагностика болезни
Диагностические мероприятия для определения места локализации назначает врач невропатолог или невролог. Начинается диагностика со сбора анамнеза, включающего жалобы, симптомы, наследственные факторы. Устанавливается также наличие сторонних заболеваний, провоцирующих атеросклероз:
- Артериальная гипертензия;
- Хронические болезни почек;
- Инфаркт миокарда или инсульт;
- Ишемия сердца, стенокардия.
Вся информация обязательно записывается в историю болезни, которую дополняют затем результатами лабораторных анализов, методом и особенностями лечения, ремиссиями или развившимися осложнениями.
Лабораторные исследования
После осмотра врач назначает биохимический анализ крови на определение уровня:
- Глюкозы;
- Липопротеинов низкой и очень низкой плотности;
- Общего холестерина;
- Триглицеридов;
- Альбумина;
- Коэффициента атерогенности;
- Сахара и мочевой кислоты.
Затем проводится анализ мочи, а также нитроглицериновая и добутаминовая пробы для выявления сторонних сердечных заболеваний.
Инструментальные способы диагностики
Проведение аппаратной диагностики позволяет с большей точностью определить состояние сосудов и место поражения.
Дуплексное сканирование направлено на исследование стенок внутричерепных сосудов и оценки скорости движения крови. Метод позволяет определить причины непроходимости сосудов и установить наличие тромбов, бляшек, уровень изогнутости и места утолщения стенок. При помощи ультразвуковой доплерографии определяется лишь степень проходимости сосудов. Триплексное ультразвуковое исследование отличается тем, что позволяет одновременно определить строение сосудов, скорость кровотока и проходимость.
Транскраниальная допплерография дает представление о степени кровотока, отклонении от нормы, диаметре и состоянии сосудов. Этот метод часто используется вместе с МРТ, МРА и допплерографией сонных артерий. Магнитно-резонансная терапия позволяет определить место атеросклеротического поражения с большей точностью, а магнитно-резонансная ангиография помогает оценить анатомическую и функциональную особенность кровотока.
Ангиографическое исследование представляет собой разновидность рентгеновского метода. Пациенту через тонкий катетер вводят в вену контрастное вещество, а обработка полученных данных происходит при помощи специального программного обеспечения.
Диагностика методом КТ применяется только для пациентов, перенесших инсульт. Компьютерная томография позволяет уточнить зону поражения и выбрать подходящую тактику лечения.
Медикаментозное лечение
Медикаментозная терапия при атеросклерозе внечерепных отделов направлена на снижение уровня холестерина в крови, стимулирование его выведения из организма и расширение сосудов. Все препараты объединяют в несколько групп по методу действия:
- Статины;
- Фибраты;
- ЖК-секвестранты;
- Никотиновая кислота.
При лечении атеросклероза принимают во внимание наличие сахарного диабета, гипертензии и иных сопутствующих хронических заболеваний. Вместе с традиционной медикаментозной терапией назначают комплекс из физиотерапии и диет. В сложных случаях назначают экстренное хирургическое вмешательство.
Патогенетическая терапия
Направлена терапия на предотвращение накопления липидов внутри клеток. Для снижения уровня ЛПНП и общего холестерина назначают статины. Дозировка препаратов подбирается с учетом фактических показателей липидного обмена, риска развития сердечно-сосудистых осложнений и формы заболевания.
Препараты группы фибратов активируют липопротеидлипазу, ускоряющую обмен жиров. Прописывают фибраты для улучшения биохимических процессов, понижения числа свободных радикалов и оказания противовоспалительного и тонизирующего действия.
Никотиновую кислоту выписывают для нормализации липидных обменов, снижения уровня ЛПНП и триглицеридов, повышения уровня ЛПВП.
Гипотензивная терапия
Наличие артериальной гипертензии врачами рассматривается как один из факторов, провоцирующий атеросклероз мозговых артерий. Поэтому при лечении назначают и препараты, стабилизирующие артериальное давление. К ним относят:
- Ингибиторы АПФ. Применяют для снижения риска развития осложнений. Препараты не ухудшают метаболизм липидов и показатели крови;
- Антагонисты кальция. Назначаются для оказания гипотензивного действия. Снижают риск возникновения инсульта и замедляют процесс образования тромбоцитов.
Одновременно с ингибиторами и гипотензивными средствами назначают диуретики для снижения риска возникновения побочных эффектов. Блокаторы рецепторов ангиотензина II обладают кардио- и нейропротективными свойствами. Их прописывают при диагностировании метаболического синдрома, после инфаркта и при патологии почек.
Антиоксидантный метод
К сосудорасширяющим средствам относят препараты, направленные на расширение просвета артерий. Необходимо это для усиления притока кислорода и питательных веществ к клеткам головного мозга. Нормализация кровотока приводит также к естественному понижению давления и снижению нагрузки на сердце.

При атеросклерозе аорты мозговых сосудов головы назначают лекарственные препараты двух групп. Антикоагулянты направлены на недопущение повышения свертываемости крови, и назначаются не только при атеросклерозе, но и при гипертонии, варикозе, повышенном риске развития инсульта и инфаркта. Антиагреганты применяют при тромбозе, тромбофлебите и заболеваниях, вызванных нарушенной выработкой тромбоцитов.
Медикаментозная коррекция холестеринового обмена
Липидопонижающие препараты объединены в несколько групп:
- Ионообменные смолы. Назначаются для снижения уровня всасывания желчных кислот кишечником;
- Никотиновая кислота;
- Статины;
- Бета-блокаторы. Предназначены для нормализации сердечного ритма.
Для улучшения обменных процессов дополнительно могут быть назначены лекарства из группы антагонистов кальция и нитропрепараты.
Профилактика разжижения крови
Сгущение крови относится к факторам риска развития инсульта и сосудистых заболеваний, образования тромбов. Степень кислотности — важный показатель химического состава крови. Для разжижения используют антиоксиданты — вещества, подавляющие окисление и нейтрализующие действие свободных радикалов. При их недостаточном поступлении в организм возникает патология здоровых клеток. К антиоксидантам относят витамин Е, пробукол, аскорбиновую кислоту, витамин А и F. Последний из них препятствует формированию атеросклеротических бляшек и снижает симптомы атеросклероза сосудов головного мозга.
К этой группе препаратов относятся и антигипоксанты, разработанные для улучшения утилизации организмом кислорода и повышения устойчивости к гипоксии органов и тканей.
Комбинированные препараты
К комбинированным лекарствам относятся препараты, содержащие 2 и более активных фармакологических вещества. Назначают их при:
- Наличии показаний;
- Типичном течении заболевания и на стадии прогрессирования;
- Поддерживающей терапии вне острого периода.
В группу включены лекарства, регулирующие уровень липидов и понижающие уровень АД и количество в крови холестерина, и обладающие сосудорасширяющим эффектом.
Хирургические методы лечения
Если имеется угроза жизни пациента, и возникают гемодинамически значимые стенозы, окклюзия или обнаруживаются нестабильные бляшки, то врачи принимают решение о проведении операции. На внечерепных сосудах проводят эндартерэктомию. Суть операции в удалении жирового нароста открытым способом. Для этого на коже делают надрез кожи, после чего останавливают кровоток и производят разрез на стенке артерии для иссечения атеросклеротической бляшки. В завершение артерия ушивается, после чего соединяют послойно все ткани.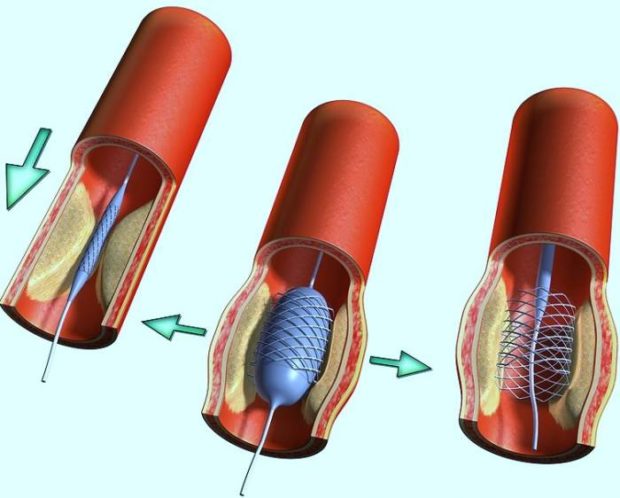
При эндоскопии удаление атеросклеротических отложений происходит через небольшой прокол в артерии. В него вводят эндоскоп со специальным стентом, содержащим вещества для рассасывания бляшки. Стент доставляется к месту окклюзии, устанавливается, и вещества из него попадают в бляшку. Процесс контролируется при помощи рентгена.
Возможные осложнения
При своевременном обращении к врачу прогноз осложнений невысок. У людей старше 60 лет применение лекарств эффективно в 80% случаев. Однако при несоблюдении рекомендаций врача и при позднем обращении за помощью могут развиться такие формы осложнений, как:
- Атеросклеротическое слабоумие;
- Острая мозговая ишемия, сопровождающаяся инсультом;
- Хроническая ишемия;
- Внутричерепное кровотечение.
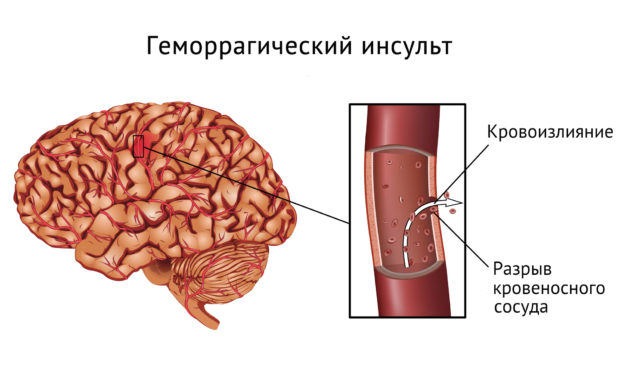
Ишемический инсульт головного мозга и слабоумие становится причиной инвалидности, и может привести к летальному исходу. Риск осложнений выше, если развиваются они на фоне повышенного артериального давления, сахарного диабета, почечной недостаточности и т.д.
Профилактические меры
Профилактика направлена не только на предупреждение развития заболевания, но и на предотвращение его прогрессирования. Основа профилактических мер — изменение образа жизни. Больному необходимо сократить количество холестерина, поступающего с пищей. Для этого назначают строгую диету. Также нужно сбалансировать режим работы и отдыха, заниматься посильными физическими упражнениями, избегать стрессов и отказаться от алкоголя и курения. Пациентам необходим полноценный сон (не менее 8 часов в сутки), контроль веса и прием витаминов.

Контроль артериального давления
Для гипертоников разработан ряд рекомендаций, направленных на контроль уровня давления. При хорошем самочувствии и небольшой склонности к росту АД измеряют давление не реже 3-4 раз в неделю. При стабильном повышенном уровне давления измерения проводят дважды в день.
Больному необходимо строго придерживаться рекомендаций врача и принимать понижающие АД лекарства согласно предписаниям. При резком скачке давления нужны препараты, обеспечивающее быстрое и безопасное снижение.
Диета
При наличии избыточного веса и ожирения больному прописывается обязательная диета. Правильный режим питания поможет избежать проблем с сосудами и предупредит обострение болезни. К общим рекомендациям по коррекции питания относятся:
- Ограничение продуктов с высоким содержанием жиров животного происхождения;
- Уменьшение соли в пище;
- Увеличение доли продуктов, богатых липотропными веществами (треска, творог и т.п.);
- Соблюдение водного баланса;
- Употребление большего количества фруктов, овощей, зелени, орехов;
- Исключение консервированны
