Код мкб болезнь шпренгеля


Болезнь Шпренгеля у детей или высокое стояние лопатки – это врожденная ортопедическая патология, выраженная аномальным сочетанием развития плечевого пояса и грудной клетки. Болезнь Шпренгеля у детей проявляется в затруднении при отведении плечевого сустава, а также серьезным недостатком внешности.
к содержанию ↑
Болезнь Шпренгеля код по МКБ 10
Q 68.8 Другие уточненные врожденные костно-мышечные деформации.
Патология развивается внутриутробно в период закладки костно – мышечной системы это происходит на первом месяце беременности. На рентгеновском снимке проявляется высокое стояние лопатки, невозможность в полной мере отвести плечо в сторону из-за фиксирующего тяжа, который “держит” лопатку у позвоночника.
Кроме того что плечо ограничено в движении, сама лопатка также деформирована. Прощупывается в наружном треугольнике шеи, загнута кпереди как рыболовный крючок надкостная часть лопатки. Неправильное вращение лопатки вперед, ее смещение в сторону позвоночника, а также смещение ключицы.
При электромиографии становится доступна картина – уменьшены мышцы надплечья и туловища, а также снижена их функциональность. Высокое положение лопатки часто сочетается с неполным сращением дужек позвонков, добавочными шейными ребрами и патологией развития грудной клетки.Течение заболевания усложняется аплазией мышц, которые отвечают за подъем плеча, сопровождающийся костной и мягкотканной формой заболевания.
Патология делиться на две формы – костная и мягкотканная. Различают три степени тяжести в зависимости от того на сколько сантиметров произошло смещение высоты лопатки, угол смещения, угол смещения ключицы, есть ли дисплазия мышц, деформация лопатки. На основании этих данных врач назначает план лечения.
к содержанию ↑
Лечение болезни Шпренгеля

Операцию могут избежать те дети, у которых мягкотканная форма заболевания. При этой форме патологии назначают комплекс ЛФК. Комплекс лечебных упражнений поможет ребенку поддерживать ротацию и амплитуду движений плечом.
Массаж и физиотерапия.
Массаж должен быть направлен на зону шеи, руки, спину. Электрофорез с пентоксифиллином, аминофиллином на зону шеи. Пентоксифиллин улучшает кровообращение, насыщает ткани кислородом, расширяет сосуды легких, нормализует деятельность ЦНС. Аминофиллин является бронхолитиком, стабилизирует дыхательную функцию, улучшает работу сердечнососудистой системы. После лечения в ЛПУ, ребенку показано санаторно-курортное лечение.
к содержанию ↑
Хирургическое лечение болезни Шпренгеля
Операцию назначают в случае второй и третьей стадии костной формы. Хирург делает разрез дугообразной формы вдоль краев лопатки, отсекают недоразвитые мышцы, фиброзные тяжи между лопаткой и позвонками, усекают добавочную кость вместе надкостницей.
Иссекают крючковидный отросток, опускают лопатку. После наносят узловые швы. Операцию выполняют детям старше 1,5 года. После операции наступает период реабилитации, включающее иммобилизацию шейного отдела с поддержанием наклона головы на здоровую сторону.
Лечебная физкультура, применение обезболивающих и противоотечных гелей, мазей, физиотерапия, направленная на оптимизацию и повышение тонуса мышц плечевого пояса и грудной клетки.После реабилитационного процесса родители должны приводить ребенка на контрольный прием к ортопеду.
Чтобы избежать врожденных патологий ведите беременность у опытного врача-гинеколога и берегите свое здоровье!
Источник
Болезнь Шпренгеля (врожденное высокое стояние лопатки) – это врожденный порок в следствии нарушения эмбриогенеза. Кермиссон считает причиной болезни задержку опускания лопатки, которое должно состоятся на 5 недели жизни эмбриона, в результате нарушения ее связи с позвоночником. Лопатка расширенна, первичная несостоятельность мышц, задержка в развитии шейного и верхнегрудного отделов позвоночника.

Что это за заболевание?
Болезнь Шпренгеля (код по МКБ-10 Q 68.8) представляет собой врождённое аномальное расположение лопатки. Впервые патологический процесс был описан немецким врачом Шпренгелем в 1890 году. Среди девочек данная патология встречается чаще всего, общий показатель заболеваемости составляет 1%.
Патология делиться на две формы – костная и мягкотканная. Различают три степени тяжести в зависимости от того на сколько сантиметров произошло смещение высоты лопатки, угол смещения, угол смещения ключицы, есть ли дисплазия мышц, деформация лопатки. На основании этих данных врач назначает план лечения.
Важно, для будущих мам! На этапе планирования беременности обязательно пройдите тесты на генетическую предрасположенность к данному недугу. Также врач оценивает состояние матки женщины, другие особенности организма, которые важны для вынашивания здорового ребёнка.
Причины развития
Шпренгель считал причиной недостаток околоплодных вод, неправильное положение ручки, поворот ее за спину. Но очень часто случается сочетание высокого стояния лопатки с другими аномалиями: раздвоение ребер («волна Люшки»), клиновидными позвонками и др. Это позволяет судить, что в основе болезни лежит врожденная аномалия с нарушением эмбриогенеза в ранний период, во время закладки грудной клетки.
Во время закладки плечевого пояса и позвоночника огромную роль играют внутренние и внешние факторы:
- неправильное расположение эмбриона в матке;
- наличие воспалительных процессов, течение хронических заболеваний;
- сдавливание плода стенками матки (часто встречается у хрупких дам при первой беременности);
- осложнённая беременность; наличие нескольких плодов.
Клинические проявления
Симптомы болезни Шпренгеля у детей:
- Чаще слева почти на уровне надплечья размещается лопатка, которая повернута в сагиттальной плоскости.
- Лопатка как правило меньшего размера (на 2 см).
- Верхний угол ее напоминает форму согнутого крючка и выступает на боковой поверхности шеи с наклоном в сторону ключицы.
- Надплечья асимметрические, на стороне поражения надплечье расположено выше. Значительно ограниченны движения в плечевом суставе.
- В некоторых случаях лопатка бывает синостозирована с нижними шейными или верхними грудными позвонками, наблюдаются аномалии ключицы, врожденный сколиоз и двухстороннее высокое стояние лопаток.
Помимо деформации, развивается атрофия ромбовидных и трапециевидных мышц. Также врач в ходе осмотра может выявить добавочную кость, которая расположена вдоль позвоночного края лопатки. У детей нередко имеется фиброзный тяж между крайней частью лопатки и шейными позвонками. Человек испытывает трудности при вертикальном отведении руки.
Очень часто болезнь Шпренгеля сочетается с другими патологическими процессами:
- косолапость;
- формирование добавочных полупозвонков;
- синдромом Клиппеля-Фейля (аномальное строение шейного отдела, которое характеризуется «короткой шеей»);
- отмечается сращение рёбер.
В любом случае недуг требует незамедлительной врачебной помощи. Самостоятельно справиться с болезнью невозможно.
Заболевание Шпренгеля не приговор, но может существенно снизить качество жизни, нанести ребёнку серьёзную моральную травму. Родители должны вовремя обратиться в медицинское учреждение, выполнять все рекомендации медика. Самолечение категорически запрещено.

Дифференциальная диагностика
Дифференцировать врожденное высокое стояние лопатки необходимо с крыловидной лопаткой (scapula alata), которое тоже является врожденной аномалией. При этой патологии медиальный край ее отстает от задней поверхности грудной клетки, что приводит к рельефному выступу нижнего края.
В результате этого образуется углубление мягких тканей между лопаткой и грудной клеткой. Лопатки расположены симметрично, размеры их одинаковы. Часто наблюдается двухстороннее отставание лопаток. Крылообразные лопатки возникают в результате поражения ромбообразных или трапецеобразных мышц при парезах или параличах длинного грудного нерва.
Болезнь Шпренгеля – достаточно опасное нарушение, которое может привести к крайне негативным последствиям для здоровья. Чтобы этого не случилось, нужно как можно раньше приступить к терапии данного заболевания. Поэтому при выявлении симптомов болезни стоит сразу обратиться к опытному врачу.
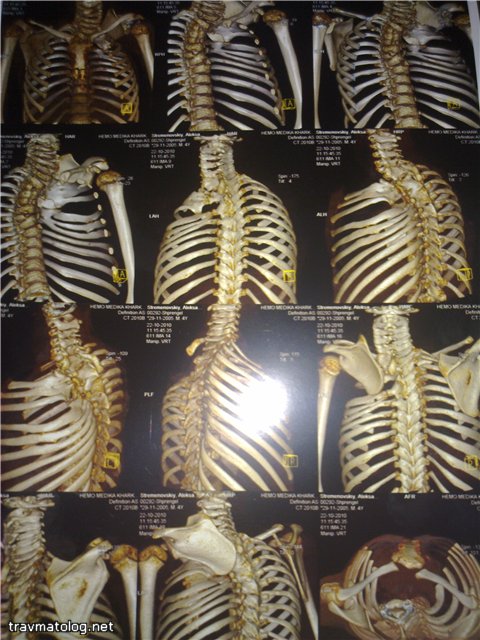
Лечение болезни Шпренгеля
Консервативное лечение не эффективно. Массаж, лечебная физическая культура показаны только как подготовка в дооперационный период, для укрепления мышц спины. Лечебная физическая культура направлена на максимальную коррекцию осанки, особенно сколиотической.
Совокупность лекарственных мероприятий направлены на:
- укрепление мышц плеча;
- улучшение нервной, сосудистой проводимости;
- предупреждение формирования рубцовой ткани;
- восстановление функции повреждённого сустава, увеличение амплитуды движения для обеспечения пострадавшему нормального образа жизни.
Операция
Существует много методик хирургического лечения; их смысл состоит в мобилизации лопатки, низведение ее к нормальному уровню и фиксацию на новом месте.
На данный момент имеется около двадцати видов операций, которые применяются при недуге Шпренгеля, все процедуры можно условно разделить на несколько видов:
- хирургическое опущение лопатки во избежание вовлечения кости;
- частичное удаление лопатки;
- медики при помощи особой методики опускают наружную часть лопатки.
Хирургическое лечение необходимо выполнять в возрасте 5-6 лет, не дожидаясь вторичных нарушений остеогенеза, которые определяют развитие вторичных деформаций. После хирургического лечения на протяжении 2 лет и более (учитывая второй толчок роста ребенка) необходимо проводить активную реабилитацию. Для этого рекомендуют плаванье на спине вольным стилем, греблю.
Лечение легких форм крылообразной лопатки консервативное: лечебная физическая культура, массаж и коррекция осанки.
При тяжелых формах лечение хирургическое, которое обусловлено в мобилизации лопатки и фиксации нижнего угла ее к VIII ребру ближе к срединой линии.
Профилактика
Лечебная физкультура, применение обезболивающих и противоотечных гелей, мазей, физиотерапия, направленная на оптимизацию и повышение тонуса мышц плечевого пояса и грудной клетки.После реабилитационного процесса родители должны приводить ребенка на контрольный прием к ортопеду.
После проведения операции на протяжении 2 лет нужно заниматься лечебной гимнастикой. Профилактика рецидивов заключается в занятиях плаванием или волейболом.
Источник
Содержание
- Описание
- Симптомы
- Причины
- Лечение
Названия
Болезнь Шпренгеля.

Внешний вид больного при болезни Шпренгеля
Описание
Болезнь Шпренгеля или высокое стояние лопатки — врождённое заболевание.
Симптомы
Часто сочетается с синдромом Клиппель-Фейля, сколиозом, шейными рёбрами, парусной шеей. Достаточно часто болезнь Шпренгеля сочетается с другими пороками развития внутренних органов: пороками сердца, кишечника, мочевыделительной системы. Высокое стояние лопатки встречается как одно-, так и двусторонняя аномалия опорно-двигательного аппарата. В процессе внутриутробного формирования позвоночника и верхнего плечевого пояса лопатка опускается из области шейного отдела позвоночника на уровень грудной клетки. Задержка лопатки на более высоком уровне у больных обусловлена наличием аномальной омовертебральной косточки или плотного соединительнотканного (фиброзного) тяжа между верхним краем лопатки и позвоночника. Поэтому различают костную и фиброзную формы болезни Шпренгеля. В том и другом случае при этом заболевании лопатка бывает уменьшена в размерах, деформирована, неравномерно развиты её части, мышцы, обеспечивающие двигательную функцию верхней конечности укорочены, фиброзно изменены. Лопатка, фиксированная к грудной клетке, расположена под неправильным углом. Все описанные элементы аномалий ограничивают функцию верхнего плечевого пояса. И, наряду с косметическим дефектами, является показаниями к оперативному лечению.
Причины
Причиной заболевания, как и других врождённых и диспластических заболеваний, является действие вредного тератогенного экзо- или эндогенного факторов момент заклаки позвоночника и верхнего плечевого пояса.
Лечение
Для эффективного низведения лопатки в нормальное положение необходимо мобилизовать лопатку путём иссечения аномальной омовертебральной косточки или фиброзного тяжа, поднадкостничгого отсечения подлопаточных мышц и без насилия переместить её в нормальное положение. Существенным моментом является удаление так называемой надостной части лопатки, которая имеет вид крючка. При низведении лопатки этот крючок может вызвать сдавление нервных корешков плечевого сплетения и их паралич. Низведённую лопатку за нижний угол на длинной толстой лигатуре фиксируют к 8-9 ребру в правильном положении. На 2-3 неделе верхнюю конечность фиксируют мягкой повязкой Дэзо. Через 3 недели начинают реабилитационные мероприятия по улучшению функции верхней конечности путём проведения лечебной физкультуры и массажа.
При двусторонней болезни Шпренгеля операцию по низведению на другой стороне выполняют через 1-1,5 месяца. При сочетании с синдромам Клиппель-Фейля операцию низведения лопатки можно сочетать с операцией«цервикализации» верхнегрудного отдела позвоночника.
У части больных при сочетании болезни Шпренгеля и Клиппель-Фейля может наблюдаться парусная шея в виде кожной складки с боков от шеи, которая проявляется или усиливается после низведения лопатки и «цервикализации» грудного отдела позвоночника. Заключительным этапом устранения всех этих дефектов является операция по разъединению кожной складки.
Источник
Рубрика МКБ-10: Q74.0
МКБ-10 / Q00-Q99 КЛАСС XVII Врожденные аномалии пороки развития, деформации и хромосомные нарушения / Q65-Q79 Врожденные аномалии пороки развития и деформации костно-мышечной системы / Q74 Другие врожденные аномалии (пороки развития) конечности(ей)
Определение и общие сведения[править]
Радиоульнарный синостоз
Синонимы: лучелоктевой синостоз
Врожденный радиоульнарный синостоз является редким пороком скелета, который характеризуется нарушением сегментации лучевой и локтевой костей во время эмбрионального развития, что приводит к ограничению вращательных движений предплечья.
Врожденный радиоульнарный синостоз может быть изолированным или сочетаться с другими аномалиями
Этиология и патогенез[править]
Клинические проявления[править]
Врожденный проксимальный радиоульнарный синостоз клинически характеризуется отсутствием ротационных движений предплечья. При этом предплечье может находиться в положении пронации (в этих ситуациях деформацию клинически определяют рано) либо в среднем положении (у этой категории детей дефект может быть замечен достаточно поздно).
Другие врожденные аномалии верхней конечности(ей), включая плечевой пояс: Диагностика[править]
Рентгенологически определяют костную спайку на уровне проксимальных эпиметафизов лучевой и локтевой костей, при этом ее протяженность может варьировать в весьма значительных пределах.
Дифференциальный диагноз[править]
Другие врожденные аномалии верхней конечности(ей), включая плечевой пояс: Лечение[править]
Лечение заключается в реконструктивных операциях.
Основное показание к оперативному вмешательству — фиксированная прона-ционная контрактура предплечья, значительно ограничивающая функциональные возможности верхней конечности.
Оперативное лечение целесообразно начинать с двухлетнего возраста. Можно использовать два основных метода — деротационную остеотомию костей предплечья и попытку создания лучелоктевого сочленения.
• При выполнении деротационной остеотомии осуществляют разрез мягких тканей по передненаружной поверхности предплечья, выделяют область синостоза и несколько дистальнее него выполняют резекцию лучевой кости на протяжении 0,5 см. Дальнейшие действия хирурга обусловлены полученным эффектом.
• При полном устранении пронационной контрактуры, что, по нашим данным, возможно лишь в 20% случаев, рану послойно ушивают, причем фрагменты можно не фиксировать.
• В ситуации, когда контрактура не устраняется, необходима остеотомия лучевой кости в дистальной трети, в этих случаях фрагменты лучевой кости фиксируют спицей Киршнера.
Следует отметить, что форсированная коррекция пронационной контрактуры недопустима, поскольку чревата парезом глубокой ветви лучевого нерва.
В данной ситуации хорошим выходом становится наложение дистракционного аппарата, с помощью которого можно дозированно вывести кисть в среднее положение.
Спицы проксимального кольца проводят через локтевую кость, дистального — через лучевую. Дистальное кольцо состоит из двух половин и имеет возможность перемещать внутреннюю половину по отношению к наружной с помощью червячной передачи.
Профилактика[править]
Прочее[править]
Деформация Маделунга
Эпидемиология
Деформация Маделунга чаще всего встречается у лиц женского пола.
Клинические проявления и диагностика
В возрасте 12-14 лет начинает развиваться штыкообразная деформация предплечья на уровне лучезапястного сустава.
Асимметричное замыкание зоны роста лучевой кости приводит к смещению суставной поверхности последней в ладонно-локтевую сторону.
Одновременно отмечают изменения в области проксимального ряда костей запястья, в связи с чем лучезапястный сустав принимает форму угла, открытого в дистальном направлении, на вершине которого располагается смещенная полулунная кость. Однако, несмотря на выраженную деформацию, соотношения суставных поверхностей лучевой кости и костей запястья находятся в пределах нормы.
Появляется ограничение тыльной флексии и локтевого отведения кисти, при длительном существовании деформации развивается болевой синдром.
Лечение
Выполняют реконструктивные операции.
При устранении деформации Маделунга пациенту и его родителям на выбор можно предложить два варианта действий.
Если основная проблема — штыкообразная деформация в области лучезапястного сустава, а дефицит длины отсутствует, можно использовать следующую технологию:
Из поперечного разреза по тыльной поверхности предплечья в области проекции лучезапястного сустава обнажают головку локтевой кости и дистальный метафиз лучевой кости.
Выполняют резекцию головки локтевой кости, далее — клиновидную резекцию лучевой кости, причем основание клина обращено к тылу и радиально.
После сопоставления фрагментов кисть выводят из положения ладонной флексии и ульнарной девиации, отломки фиксируют спицами.
При втором варианте действий используют, метод дистракции:
Выполняют остеотомию лучевой кости в области дистального метафиза. Накладывают аппарат Илизарова. Осуществляют асимметричную дистракцию, задача которой — восстановление длины лучевой кости и выведение суставной поверхности последней в положение коррекции. После получения необходимой коррекции аппарат переводят в режим стабилизации до полного созревания регенерата, далее его снимают и осуществляют восстановительное лечение.
Врожденный псевдоартроз ключицы
Определение и общие сведения
Врожденный псевдоартроз ключицы является редким доброкачественным состоянием, которое характеризуется образованием безболезненной ткани или припухлости над ключицей. Около 200 случаев патологии было зарегистрировано во всем мире.
Этиология и патогенез
Этиология неизвестна. Состояние не связано с травмой, нейрофиброматозом или фиброзной дисплазии. Семейная история иногда прослеживается.
Клинические проявления
В большинстве случаев, аномалия отмечается на правой ключице, движения плеча и руки остаются в норме. Вовлечение левой стороны обычно происходит при декстрокардии и транспозиции органов. Двусторонние случаи очень редки (10% случаев). Ассоциация с развитием шейных ребер наблюдается в 15% случаев.
Диагностика
Диагноз формулируется, как правило, при рождении или несколько месяцев спустя, в ходе простой рентгенографии, которая демонстрирует отсутствие костной мозоли, вовлечение средней трети ключицы и увеличенные концы кости.
Дифференциальный диагноз
Дифференциальная диагностика включает в себя в первую очередь ключично-черепной дизостоз и посттравматический псевдоартроз.
Лечение
Хирургическое лечение (иссечение псевдоартроза, внутренняя фиксация и костная пластика) показано в случае снижения функции.
Ключично-черепная дисплазия
Синонимы: ключично-черепной дизостоз
Определение и общие сведения
Ключично-черепная дисплазия — это редкая генетическая аномалия развития костей, которая характеризуется гипоплазией или аплазией ключиц, незаращением родничков и черепных швов, а также многочисленными стоматологическими нарушениями.
Распространенность ключично-черепного дизостоза составляет 1/1000000. В группах с «эффектом основателя» этот показатель выше. Патология встречается во многих этнических группах, заболеваемость не зависит от пола. Из-за большого количества относительно легких случаев заболевания — оно диагностируется не всегда.
Этиология и патогенез
Ключично-черепная дисплазия вызывается мутациями гена RUNX2 (6p21), который участвует в дифференцировке остеобластов и формировании костной ткани. Индентифицировано множество таких мутаций, они характеризуются высокой пенетрантностью и значительной вариабельностью. Четких корреляций фенотип/генотип пока не установлено.
Ключично-черепная дисплазия наследуется по аутосомно-доминантному типу. Семьям с историей патологии, показано генетическое консультирование. Тем не менее, достаточно часто встречаются случаи, связанные с мутациями de novo.
Клинические проявления
Клиническая картина заболевания крайне вариабельна даже в пределах одной семьи, от изолированных зубных аномалий до тяжелых пороков развития с функциональными нарушениями. Выделяют следующие основные клинические признаки ключично-черепной дисплазии: гипоплазия или аплазия ключиц, узкие и покатые плечи, которые могут быть выдвинуты вперед, длительное незаращение черепных швов и крупные роднички при рождении, которые могут сохраняться в течение всей жизни.
Кроме того, часто наблюдаются разнообразные аномалии зубов, включая неправильный прикус, равномерно или хаотично распределенные сверхкомплектные молочные или постоянные зубы (гипердонтия), что также приводит к нарушениям прикуса, длительно не выпадающие молочные зубы, позднее прорезывание постоянных зубов, невозможность «вытеснить» молочные зубы. Аномалии зубов могут нарушать артикуляцию и жевание.
К другим признакам относятся широкий и уплощенный лоб, гипертелоризм, гипоплазия средней трети лица, заостренная челюсть, придающая лицу характерный вид. Кроме того, может отмечаться брахидактилия, конусообразные пальцы и короткие, широкие большие пальцы. К сопутствующим аномалиям скелета относят низкий рост, сколиоз, Х-образное искривление ног, плоскостопие, широкий лобковый симфиз, дисплазию лопаток, дисплазию тазобедренных суставов. Клиническая значимость этих нарушений обычно невелика.
Вторичные осложнения включают рецидивирующие инфекции верхних дыхательных путей, апноэ во сне, незначительное отставание в мотороном развитии и снижение слуха различной степени. Когнитивные и интеллектуальные функции не нарушаются. Женщинам, страдающим ключично-черепным дизостозом, кесарево сечение проводится чаще, чем в общей популяции, это связано с несоответствием размеров таза матери и головки плода.
Диагностика
Диагностика основана на выявлении характерных клинических и радиологических признаков: длительное незаращение черепных швов и родничков, коническая грудная клетка с узкой верхней апертурой, деформации кистей и аномалии прикуса. При атипичных клинических и радиологических признаках для подтверждения диагноза используют молекулярно-генетическое тестирование.
При беременностях повышенного риска возможна пренатальная диагностика. Она требует выявления соответствующей мутации в семье.
Дифференциальный диагноз
Дифференциальный диагноз включает мандибулоакральную дисплазию, синдром Крейна-Хейза, синдром Юниса-Варона, пикнодизостоз, синдром CDAGS и гипофосфатазию.
Лечение
Очень важно скорректировать аномалии зубов, чтобы избежать функциональных нарушений и эстетических последствий: удаление длительно не выпадающих временных зубов, дополнительных зубов и патологических постоянных зубов. При наличии ретернированных зубов проводится хирургическое вмешательство; неправильный прикус корректируют ортодонтическими методами. Может потребоваться логопедическое лечение. При рецидивирующих инфекциях рекомендуется антибиотикотерапия. Поскольку ген RUNX2 играет важную роль в оссификации и поддержании баланса костной ткани, необходимо контролировать минеральную плотность костей и при необходимости проводить профилактику остеопороза.
Прогноз
Прогноз достаточно благоприятный.
Синдром Салли-Бейтона
Синонимы: наследственное отклонение локтевой кости
Синдром Салли-Бейтона включает в себя локтевое отклонение пальцев, приведение и деформацию сгибания больших пальцев, двустороннюю вертикальный таранную кость с «ногой рокера» и умеренно-низкий рост.
Деформация Шпренгеля
Врожденное высокое стояние лопатки, известное под названиями «деформация Шпренгеля» и «неспустившаяся лопатка», представляет собой сложный порок развития плечевого пояса, сопровождаемый анатомическими и функциональными нарушениями. Первое сообщение о деформации сделал в 1862 г. А. Эйленбург.
В 1891 г. О. Шпренгель описал клиническую картину врожденного высокого стояния лопатки и попытался объяснить причину возникновения деформации.
Этиология и патогенез
В литературе накопилось много теорий, стремящихся объяснить происхождение деформации. Однако до настоящего времени причина остается неясной. Наиболее вероятно нарушение эмбриогенеза мезенхимы на ранних стадиях развития эмбриона (до 4-й недели), чем объясняется многообразие вариантов деформаций при болезни Шпренгеля со стороны плечевого пояса, позвоночника, грудной клетки.
Клинические проявления
По клиническим проявлениям различают:
• мышечные формы врожденного высокого стояния лопатки легкой, средней и тяжелой степени;
• костные формы, относимые к тяжелой степени деформации.
При легкой степени косметические и функциональные нарушения минимальны, выражаются небольшой асимметрией лопаток, т.е. одна лопатка расположена выше другой на 1-2 см, отведение плеча ограничено незначительно (не более 10-20°) и возможно до угла не менее 160°. Вертикальный размер расположенной выше лопатки уменьшен на 0,8-1 см. Отмечается незначительная гипотрофия верхней части трапециевидной и ромбовидных мышц.
При средней степени заболевания лопатка расположена выше обычного уровня на 3-5 см, ее надостная часть загнута кпереди, наблюдается более выраженная гипотрофия верхней части трапециевидной и ромбовидных мышц. Плечо находится в положении умеренной внутренней ротации. Отведение руки в плечевом суставе возможно в пределах 120-130°, сгибание — до 140-170°.
При тяжелой степени деформации косметические и функциональные дефекты выражены резко. Разница в высоте стояния лопаток — более 5 см, иногда достигает 10-12 см. Надостная часть лопатки загнута кпереди, повторяя форму надплечья. Верхний угол лопатки вытянут вверх и кнутри. Выражена гипотрофия мышц плечевого пояса, особенно трапециевидной и ромбовидных. Плечевой сустав поднят вместе с лопаткой вверх, смещен кпереди. Отведение руки в плечевом суставе возможно до 90-120°, сгибание — до 130-140°.
Костные формы деформации выражаются наиболее глубокими косметическими и функциональными нарушениями плечевого пояса, грудной клетки и позвоночника. Верхний край лопатки достигает уровня затылочной кости. Лопатка резко уменьшена в размерах. Между медиальным краем лопатки и позвоночником пальпируется костное образование — омовертебральная кость, полностью исключающая все движения лопатки. Омовертебральная кость сочленяется с лопаткой и поперечным отростком одного из шейных позвонков по типу синдесмоза, синхондроза или сустава. Верхний край лопатки деформирован, изогнут кпереди. Выражена гипотрофия мышц плечевого пояса, отведение плеча ограничено до 80-90°. Косметические нарушения при тяжелой степени мышечной и костной форм высокого врожденного стояния лопатки определяются у детей грудного возраста, поэтому родители с детьми обращаются к врачу рано.
Болезнь Шпренгеля тяжелой степени в большинстве случаев сопровождается сопутствующими врожденными пороками развития.
Двустороннее врожденное стояние лопаток встречается крайне редко, характеризуется короткой шеей, высоким уровнем расположения лопаток, ограничением движений в плечевых суставах.
Дифференциальная диагностика
Необходима дифференциация от болезни Клиппеля-Фейля, крыловидной шеи, но возможно их сочетание.
Лечение
Только при легкой степени мышечной формы врожденного высокого стояния лопатки ограничиваются консервативным лечением, включающим массаж мышц плечевого пояса, особенно ромбовидных и трапециевидной, лечебную гимнастику, лечебное плавание, парафиновые и озокеритовые аппликации на область пораженных мышц. Цель консервативного лечения — укрепление мышц плечевого пояса и грудной клетки, увеличение объема движений в плечевом суставе, профилактика развития вторичных деформаций.
Устранить анатомические и функциональные нарушения у больных со средней и тяжелой степенью мышечной и костной форм болезни Шпренгеля можно только хирургическими методами. Все предложенные операции сводятся к мобилизации лопатки, низведению и фиксации ее на новом месте в правильном положении в целях получения косметического и функционального эффекта. Оперативное вмешательство целесообразно у детей 3-6 лет. После операции в течение 1-1,5 года необходимы активные занятия лечебной гимнастикой, массаж, лечебное плавание. В последующем рекомендуют занятия спортом: плаванием, волейболом, баскетболом, греблей.
Источники (ссылки)[править]
Ортопедия [Электронный ресурс] : национальное руководство / Под ред. С.П. Миронова, Г.П. Котельникова — 2-е изд., перераб. и доп. — М. : ГЭОТАР-Медиа, 2013. — https://www.rosmedlib.ru/book/ISBN9785970424483.html
https://www.orpha.net
Детская хирургия [Электронный ресурс] : учебник / под ред. Ю. Ф. Исакова, А. Ю. Разумовского; отв. ред. А. Ф. Дронов. — М. : ГЭОТАР-Медиа, 2015. — https://old.rosmedlib.ru/book/ISBN9785970434970.html
https://www.omim.org
Дополнительная литература (рекомендуемая)[править]
Действующие вещества[править]
Источник
