Код мкб атеросклероз почечных артерий

Содержание
- Описание
- Дополнительные факты
- Факторы риска
- Причины
- Патогенез
- Классификация
- Симптомы
- Возможные осложнения
- Диагностика
- Лечение
- Список литературы
Названия
Название: Атеросклероз почечных артерий.
Атеросклероз почечных артерий
Описание
Атеросклероз почечных артерий. Это отложение липидных бляшек в артериальных сосудах, снабжающих почки, что приводит к их стенозу. Состояние проявляется реноваскулярной гипертензией, которая характеризуется высоким уровнем артериального давления и невосприимчива к стандартной терапии. Позднее признаки снижения функциональной активности почек присоединяются. Для диагностики используются инструментальные методы (дуплексное УЗИ почечных артерий, МР или КТ ангиография почечных сосудов), лабораторные исследования (липидный профиль, анализ мочи, определение СКФ). Лечение включает прием гиполипидемических и гипотензивных препаратов, методы хирургической коррекции.
Дополнительные факты
Атеросклеротическое поражение почечных артерий является вторым по частоте после коронарного атеросклероза. Это наблюдается в 90% случаев реноваскулярной гипертонии. Заболевание встречается у 7% пациентов старше 65 лет. Характерны гендерные различия: атеросклероз артерий почек отмечен у 9,1% пожилых мужчин и 5,5% женщин. Типичная комбинация почечно-сосудистой локализации процесса и атеросклероза брюшной аорты, артерий нижних конечностей.
Атеросклероз почечных артерий
Факторы риска
Повреждение почечных артерий связано с контролируемыми и неконтролируемыми факторами риска. Есть только три неконтролируемые причины:
• возраст: частота заболевания увеличивается после 50-55 лет;
• пол: мужчины чаще болеют;
• наследственная предрасположенность: наличие ИБС и атеросклероза в роду.
Возрастная структура определяет увеличение заболеваемости среди женщин старше 60 лет из-за гормональных изменений у женщин в постменопаузе.
Управляемые факторы риска, которые значительно увеличивают вероятность атеросклероза, имеют большое значение. Специфические изменения обычно выявляются на фоне дислипидемии, которая, в свою очередь, является результатом недоедания и избыточного веса. Вредные привычки (курение, употребление алкоголя) в 3-5 раз увеличивают риск повреждения почек. Важным предрасполагающим фактором является неконтролируемая гипертония.
Причины
Причины.
Атеросклероз почечных артерий является одним из проявлений системного атеросклеротического поражения сосудов, поэтому в его развитии участвуют одни и те же причины. Точная этиология эндотелиального повреждения (внутреннего сосудистого слоя) не установлена. В современной кардиологии основной является теория полиэтиологического характера атеросклероза. Для формирования патологии необходимо сочетание эндогенных и экзогенных эффектов.
Патогенез
Отложение холестериновых бляшек на поверхности артерий объясняется несколькими патогенетическими механизмами. Проникновение ЛПНП в макрофаги стенки сосуда способствует локальному повреждению эндотелия и наличию хронического воспалительного процесса. В будущем пораженные клетки будут разрушаться, а липиды накапливаются в межклеточном пространстве. На поздних стадиях атеросклероза развивается кальцификация.
Когда почечные артерии сужены липидными бляшками, начинается ишемия паренхимы органа и стомбо-клубочкового аппарата, клетки которого продуцируют вазоактивные вещества. Продукция ренина, который связывается с рецепторами, увеличивает периферическое сосудистое сопротивление. Ишемическое повреждение клубочков и канальцев сопровождается нарушением концентрации и выделительной функции — вода и натрий сохраняются в организме.
Классификация
Существует 2 типичных расположения атеросклеротических бляшек: расположение почечной артерии от брюшной аорты (74%) и средней части сосуда (16%). В 10% случаев этот процесс захватывает бифуркацию почечной артерии, ее дистальных ветвей. В клинической практике классификация реноваскулярной гипертонии используется как основное проявление атеросклероза почечных артерий. Есть три стадии заболевания:
• Компенсационный период. Эта стадия характеризуется умеренным повышением артериального давления, которое легко контролируется гипотензивными препаратами. Почечная функция не нарушена.
• Относительное вознаграждение. В контексте развития атеросклероза наблюдается стабильная артериальная гипертензия, для контроля которой необходима комбинация нескольких препаратов. Экскреторная функция уменьшается. Гипертония, невосприимчивая к лекарственной радиации, возникает с частыми кризами. Почки быстро уменьшаются в размерах, их функции постепенно прерываются до стадии ХПН 4-5.
Симптомы
При атеросклерозе более характерно двустороннее вовлечение в процесс почечной артерии, сопровождающееся неспецифическими почечными симптомами. Патогномоничные симптомы заболевания регистрируются в среднем после 8-10 лет атеросклероза. Четкие клинические симптомы часто определяются на поздней стадии заболевания с прогрессирующей ишемией почек.
Сосудисто-сосудистая гипертензия является основным симптомом атеросклеротического стеноза почечной артерии. Обнаружено повышение давления до высоких значений (систолическое артериальное давление 170 мм Ст. И более), которое плохо купируется наркотиками. Чтобы достичь целевого уровня артериального давления, пациенты вынуждены принимать 3-5 гипотензивных препаратов. На возможное развитие атеросклероза также указывает внезапное ухудшение самочувствия при стабильной гипертонии.
При длительной ишемической нефропатии атеросклеротического происхождения возникает застойная сердечная недостаточность. Отек ног, появляющийся ночью, становится видимым. Кожа и слизистые оболочки приобретают голубоватый оттенок. Одышка характерна для повседневной активности, иногда одышка сохраняется в покое. Приступы удушья периодически беспокоят ночью, для облегчения которых больные сидят и опираются на вытянутые руки.
Вторая группа клинических симптомов связана с повреждением почечной паренхимы. Характерное увеличение частоты ночного мочеиспускания, поэтому качество сна человека ухудшается. На ранних стадиях апатия без причины и усталости, потеря аппетита. Есть тошнота и рвота, которые не связаны с едой. Появляется ощущение покалывания и «ползания», возможны кратковременные спазмы икроножных мышц.
Возможные осложнения
Почечно-сосудистые заболевания связаны с чрезвычайно высоким риском сердечно-сосудистых приступов. Давно существующий артериальный стеноз в 2 раза увеличивает вероятность развития инфаркта миокарда или инсульта, увеличивает риск внезапной сердечной смерти. Возникновение реноваскулярной гипертонии на фоне атеросклероза чревато повреждением органов-мишеней: сердца, мозга, сетчатки.
Ишемия почечной паренхимы приводит к хроническому заболеванию почек, которое в конечном итоге прогрессирует до терминальных стадий хронической почечной недостаточности. При отсутствии терапии происходит постепенное сморщивание органа с понижением функциональной активности до 10-15% от нормы. Для продления жизни у этих пациентов необходима заместительная почечная терапия (гемодиализ или перитонеальный диализ).
Диагностика
Экзамен организован кардиологом вместе с нефрологом. Физические данные не являются специфическими: характерны отек нижних конечностей, прослушивание тонов сердца и абдоминальных сосудистых шумов. Для выявления атеросклероза почечных артерий проводится комплекс лабораторных и инструментальных мероприятий, который включает в себя:
• Лабораторные методы. При биохимическом анализе крови содержание креатинина и мочевины увеличивается, количество общего белка уменьшается. Липидный профиль показывает увеличение холестерина и триглицеридов. При анализе мочи определяются протеинурия, гипоизостенурия. Скорость клубочковой фильтрации (СКФ) измеряется на основании результатов, в которых установлена степень ХПН.
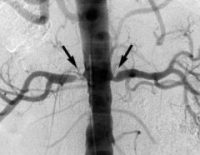
• УЗИ почек и почечных артерий. Дуплексное цветное сканирование является предпочтительным, показывая местоположение, протяженность и протяженность места стеноза. С помощью дуплексного ультразвука измеряются скорость кровотока в почечной артерии и индекс сопротивления. Исследование недостаточно информативно для травм дистальных сосудов. Томографическая рентгенография является наиболее точным методом диагностики. Ангиография дает трехмерное изображение почечных артерий и аорты, на которых отчетливо видны атеросклеротические бляшки. МР-ангиография почечной артерии рекомендуется для пациентов со сниженной СКФ. Внутриартериальная цифровая субтрактивная ангиография дает точную морфологическую картину сосудов, пораженных атеросклерозом. Техника также используется для измерения артериального давления. Обследование в основном проводится при подготовке к хирургическому лечению.
Лечение
Лечение представляет собой набор мер, которые применимы для признаков атеросклероза любой локализации. Пациентам назначают диету с ограничением насыщенных жиров и соли, рекомендуется нормализовать массу тела. Режим приема лекарств направлен на коррекцию артериальной гипертензии, улучшение функций мочеиспускания и снижение риска сердечно-сосудистых осложнений. Чаще всего для терапии используются следующие группы препаратов:
• Липидоснижающие препараты. На основании степени дислипидемии и преобладающей фракции липидов выбирается оптимальная фармакологическая группа: фибраты, статины и препараты никотиновой кислоты. Для достижения клинического эффекта лекарства принимаются длительное время или на всю жизнь.
• Антигипертензивные препараты. Основной целью терапии является достижение оптимального уровня артериального давления, для которого назначается комбинация из 2-3 препаратов. Для одностороннего стеноза используются ингибиторы АПФ или антагонисты рецептора ангиотензина II. Бета-блокаторы и антагонисты кальциевых каналов также используются. Лекарственные препараты назначают для улучшения реологических свойств крови и предотвращения тромботических осложнений. Агенты длительное время принимают в низких дозах с тенденцией к тромбозу, непрямые антикоагулянты добавляют в схему лечения.
У пациентов с выраженной степенью стеноза (более 70%), злокачественной формой реноваскулярной гипертонии применяется хирургическая коррекция. Операция показана для быстрого прогрессирования двустороннего атеросклероза почечных сосудов или повреждения артерии одной функционирующей почки. Используются различные хирургические процедуры, например,:
• Транслюминальная ангиопластика. Эндоваскулярная хирургия является методом выбора из-за его низкой инвазивности и низкой частоты осложнений. Баллонная ангиопластика с последующим стентированием эффективна при атеросклерозе начального отдела почечной артерии.
• Хирургическая реваскуляризация почки. Радикальный метод лечения связан с риском развития тромбоэмболических и геморрагических осложнений, поэтому его рекомендуется гораздо реже. Это трансаортальная эндартерэктомия или установка аортального почечного шунта.
Список литературы
1. Стенозы почечных артерий у больных с генерализованным атеросклерозом: (Обзор)/ Г. А. Розыходжаева// Терапевтический вестник Узбекистана. – 2011.
2. Атеросклероз почечной артерии как морфологическая причина ишемического поражения почек/ Е. В. Фролова, Д. Р. Сахипов, Е. В. Каменев, В. А. Германов, Н. В. Морковских// Вестник медицинского института «Реавиз». – 2008.
3. Клинические рекомендации Ассоциации нефрологов России по диагностике и лечению реноваскулярной гипертензии и ишемической болезни почек. – 2013.
Источник
Актуальной проблемой современного общества считается нарушение метаболизма липидов. Особенно часто она настигает лиц, перешагнувших сорокалетний рубеж, приводя к развитию у них различных заболеваний.
Ярким примером является атеросклероз почечных артерий. При несвоевременной диагностике и отсутствии адекватной терапии патология приводит к необратимым изменениям в почках, что чревато полной или частичной утратой функций этого жизненно важного органа.
Что такое атеросклероз почек
Атеросклероз почечных артерий (код по МКБ 10 — I 70.1) заболевание сосудов почек, которое характеризуется отложением липидов на их эндотелиальной выстилке, что со временем приводит к ухудшению кровотока на поражённом участке.

Первоначально молекулы жира откладываются в виде едва различимых полосок. При прогрессировании патологического процесса эти отложения начинают интенсивно покрываться соединительнотканными элементами – это приводит к образованию фиброзной бляшки.
По мере развития атеросклероза сосудов почек в бляшках появляются отложение кальциевых солей. Эти образования твердеют, их размер увеличивается. Именно кальцинированные бляшки причина критического сужения просвета в сосудах почек. Это обусловливает тяжесть течения заболевания, а также выраженность его клинических проявлений, вероятность возникновения опасных осложнений.
Почка – это паренхиматозный орган, функция которого зависит от величины кровотока в его сосудистых магистралях. При поражении приносящих артерий атеросклеротическим процессом в почках начинается активная выработка ренина – вещества, которое ответственно за улучшение кровоснабжения этого органа. Происходит чрезмерная дилатация сосудистого русла, его стенки теряют эластичность, становятся дряблыми. Несмотря на это, закупорка сосудистых магистралей атероматозными бляшками приводит к значительному ухудшению кровотока. Финалом этих патологических изменений, как правило, становится почечная недостаточность.
Симптомы заболевания
На начальных этапах возникновения и развития атеросклероз сосудов почек остаётся незамеченным. Больные живут и не подозревают о том, что стали жертвой этого коварного заболевания. Лишь на конечной стадии болезни появляются основные проявления, которые позволяют предположить наличие серьёзных проблем.
Главным симптомом атеросклероза почек выступает неконтролируемое повышение артериального давления крови. Это приводит к стойкой гипертензии, носящей вторичный характер.
Проблемы с артериальным давлением возникают из-за выраженного склероза почечных артерий. Недостаточность кровоснабжения приводит к ишемии тканей почек, что обусловливает снижение выработки ренина (гормона расслабления сосудистой стенки) и повышению продукции ангиотензина (гормона сокращения сосудистой стенки).

Если патологическим процессом охвачены почечные сосуды с обеих сторон, пациенты жалуются на боли в проекции почек или в паховой области. Из-за нарушения выделительной функции органа у больных отмечается задержка влаги, что проявляется отёками лица, голеней, стоп. Проницаемость почечного фильтра также претерпевает патологические изменения – через фильтрационные поры в мочу попадают молекулы белка, красные кровяные тельца. Этим обусловлен её бурый цвет.
На финальных стадиях атеросклероза почек развивается почечная недостаточность – выработка и выделение мочи резко снижается или полностью прекращается, отмечается выраженная пастозность всего тела (анасарка), из-за задержки токсичных метаболитов в организме развивается интоксикационный синдром (тошнота, рвота), кожные покровы приобретают землистую окраску, от пациентов исходит резкий запах аммиака. Такое состояние расценивается как угрожающее жизни и требует принятия неотложных мер!
При патологоанатомическом вскрытии лиц, умерших от атеросклероза почечных артерий, обнаруживаются вторично сморщенные почки. Органы значительно уменьшены в размере, на разрезе их текстура имеет мелкозернистый характер. Такие изменения свидетельствуют о тотальном склерозе паренхимы почек.
Причины развития и факторы риска
Как и любое заболевание, атеросклероз почек имеет свои причины возникновения и развития. Первопричиной служит нарушение обмена липидов, которое приводит к стойкому увеличению холестерина в крови, нарушению баланса между его фракциями
К возникновению гиперхолестеринемии приводят такие провоцирующие факторы:
- отягощенная наследственность (нарушение метаболизма жиров у близких родственников);
- принадлежность к сильному полу (мужчины чаще страдают атеросклерозом, чем особи женского пола);
- зрелый, пожилой и старческий возраст;
- наличие пагубных пристрастий (курение кальяна, табака, чрезмерная любовь к спиртосодержащим напиткам);
- предпочтение пищи, богатой животными жирами;
- гиподинамичный образ жизни (полное отсутствие или недостаточная физическая активность);
- недостаток сна в ночное время;
- подверженность частым стрессам.
Совокупность вышеизложенных факторов со временем приводит к нарушению метаболизма липидов и углеводов. Поэтому атеросклероз почек нередко протекает на фоне сахарного диабета. В таком случае повреждение почек происходит довольно быстро. Это связано с тем, что нарушение обмена глюкозы также оказывает пагубное воздействие на сосуды почек, приводя к диабетической нефропатии.

Вредные привычки — один из основных факторов развития атеросклероза почек
Диагностика патологии
Только комплексный подход к диагностике атеросклероза почечных сосудов позволит врачу точно определить заболевание. Первоначально проводится опрос пациента, в ходе которого доктор выясняет все жалобы, этапность и давность их появления. Затем следует визуальный осмотр больного, при котором специалист способен выявить настораживающие признаки. Также на первичном приёме измеряется давление крови на обеих руках.
Лабораторная диагностика атеросклероза почек основывается на оценке их выделительной функции (определение мочевины, креатинина, электролитов в крови, расчёт скорости клубочковой фильтрации), оценке жирового метаболизма (липидограмма). Все без исключения пациенты должны сдать клинический анализ мочи с целью диагностики состояния почечного фильтра.
Инструментально подтвердить или опровергнуть наличие атеросклероза почечных артерий поможет УЗИ почек. Исследование даёт возможность проанализировать состояние почек, их текстуру, выявить возможные патологические изменения.
Хорошим помощником выступает допплерометрия – с её помощью возможно отследить скорость и характер кровотока в сосудистом русле почек. Этот метод сочетают с ЭХО-КГ.
Лечение и профилактика атеросклероза артерий почек
Чтобы замедлить развитие атеросклероза почек, необходимо начинать лечение сразу же после его выявления. Первоначально специалисты предлагают проведение консервативной терапии, направленной на снижение и стабилизацию сывороточного холестерина, предупреждение тромботических осложнений. С этой целью пациенты должны принимать гиполипидемические средства (статины, секвестранты желчных кислот, производные фиброевой кислоты), антитромботические препараты.
Следует помнить, что схему терапии назначает только лечащий врач! Любые варианты самолечения могут таить опасность.
Во время приёма лекарственных препаратов больным рекомендован диетический рацион. Особенности питания при лечении данной патологии заключаются в отказе от продуктов, богатых животными жирами и простыми углеводами. Желательно употреблять больше овощей, постных мясных продуктов, различных видов круп.
Читайте также: Питание при атеросклерозе: правила и популярные диеты
При неэффективности терапии или на запущенных стадиях почечного атеросклероза используются хирургические методы. С целью оперативной коррекции патологии применяются такие операции: шунтирование, стентирование, эндартеректомия.
Метод хирургического вмешательства выбирается врачом в зависимости от того или иного клинического случая.
Для профилактики заболевания врачи рекомендуют изменить свой образ жизни в здоровую сторону: отказаться от пагубных пристрастий, ввести в свой график занятия спортом, активные виды отдыха. Также необходимо рационально питаться, избегать затяжных стрессов.
При соблюдении всех врачебных рекомендаций прогноз для здоровья жизни пациентов, страдающих почечным атеросклерозом, вполне благоприятный.
Источник
