Код мкб 10 уретероцеле
Уретероцеле — это недуг, характеризующийся уменьшением просвета мочеточника и выпячиваем этого образования в виде кисты в полость мочевого пузыря, из-за чего нарушается отток мочи.
Причины уретероцеле
Данная патология возникает на фоне таких патологических состояний:
- внутриутробное нарушение закладки органов мочевыводящей системы;
- большие в размерах почечные камни, которые сдавливают соседние анатомо-физиологические структуры;
- расстройство иннервации органа.
Симптомы уретероцеле
Типичная клиническая картина базируется на следующих симптоматических проявлениях:
- болевые ощущения в области таза;
- нарушение мочеиспускания; частые позывы к тому, чтобы помочиться, сопровождающиеся небольшой порцией отходящей мочи;
- отсутствие диуреза;
- частые обострения хронических воспалительных заболеваний таких, как цистит, пиелонфрит.
Патология у женской части населения может осложниться выпадением наружу. Однако, этот процесс временный и вправляется без посторонней помощи.
Классификация уретероцеле
Учитывая особенности течения выпячивания, существуют следующие виды аномалии:
- простое — локализуется в органе, который имеет физиологическое анатомическое строение;
- пролабирующее — характеризуется выпадением патологического образования, при уретероцеле у мужчин в простатический участок уретры, у женской половины населения через мочевыводящие пути;
- эктопическое — обнаруживается в мочеточнике с атипичным местом расположения, который соединяется с уретрой, вагинальным преддверием или дивертикулезным выпячиванием мочевого пузыря.
В зависимости от зоны поражения, в медицине принято выделять такие формы заболевания:
- односторонняя патология, при которой указывается точная локализация — уретероцеле справа или слева;
- двухстороннее поражение.
Патология может быть врожденного и приобретенного происхождения. В первом случае в медицине принято выделять три степени аномальных изменений, а именно:
- небольшое расширение места физиологического сужения внутри пузырной стенки, которое не нарушает функции мочевыделительной системы;
- выраженное увеличение уретероцеле, вследствие чего наблюдается стойкое расширение почечной лоханки и чашечек, сопровождается нарушением оттока мочи;
- из-за прогрессирования заболевания обнаруживаются прогрессирующие функциональные и структурные расстройства со стороны мочевыводящей системы.
Диагностика уретероцеле
Дефект зачастую обнаруживается во время комплексного осмотра при подозрении на инфекционные заболевания мочевыводящего тракта. При этом выявляются такие изменения в лабораторных исследованиях:
- определение общих показателей мочи — характеризуются появлением эритроцитов, лейкоцитов и гнойных включений;
- биохимический анализ крови.
Среди инструментальных методов обследования эффективными и высокоинформативными являются такие виды:

- УЗИ мочевого пузыря — визуализируется структура с тонкими стенками, которая выпинается в месте локализации пузыря;
- ультразвуковое исследование почек — обнаруживается гидронефроз, то есть прогрессирующее расширение лоханок и чашечек из-за задержки мочеиспускания;
- Урография — подразумевает введение контрастного вещества и контроль его прохождения по структурам мочевыделительного тракта;
- уретроцистоскопия — рентгенконтрастное исследование для оценки структуры и функциональных свойств мочевого пузыря и мочевыводящих путей;
- цистография — один из рентгенологических методов обследования, подразумевающий использование контраста; рентгенографическое исследование позволяет выявить закидывание мочи из мочеточников в мочевой пузырь;
- нефросцинтиграфия — способ диагностики почечной дисфункции, который заключается во введении в организм человека радиоактивного лекарственного препарата.
Лечение уретероцеле
Консервативная тактика бессильна в этом клиническом случае, используется хирургический подход, перед которым больной должен пройти курс антибиотикотерапии. Заболевание в большинстве случаев сопровождается инфекционным процессом, поэтому для его остановки необходимо предприятие данных мер.
Операционное вмешательство базируется на иссечении уретероцеле у детей и взрослых и коррекции нарушений, вызванных патологией.
В случае сопровождения патологии функциональными расстройствами со стороны почек, отдают предпочтение частичному или полному удалению органа. Операция заканчивается образованием уретероцистоанастомоза искусственно созданного соединения почечного отдела и мочеточника для нормального пассажа мочи.
Если дисфункция не наблюдается, назначается эндоскопическое хирургическое вмешательство для коррекции анатомо-физиологического строения мочеточника.
Уретероцеле при беременности
Аномалии мочевыводящих путей могут спровоцировать осложненное течение беременности так, как способствуют развитию инфекционных процессов. При обнаружении данной патологии у женщин, которые вынашивают плод, имеется риск возникновения таких состояний:
- преэклапсия;
- плацентарная недостаточность;
- камнеобразование;
- атрофия почечной паренхимы;
- почечная недостаточность;
- угроза прерывания беременности.
Иногда женщина не подозревает о наличие у себя заболевания и обнаруживает его во время профилактического обследования, которые показаны будущим роженицам. Если аномалия усложняется развитием инфекционно-воспалительного процесса, имеется большая вероятность внутриутробных нарушений развития плода.
Однако, при отсутствии стойких, необратимых изменений, выборе правильной тактики ведения беременной женщины с уретероцеле со стороны врача, регулярных обследованиях, угрозы для плода нет, в таком случае прогноз благоприятный.
Источник
Уретероцеле – это шаровидное (грыжеподобное) выпячивание части внутрипузырного отдела мочеточника, которое вызывает нарушение оттока мочи и сочетается с выраженным врожденным или приобретенным сужением устья мочеточника.
Общие сведения
Первое описание уретероцеле принадлежит Lechler и относится к 1834 г. Данная аномалия была обнаружена во время вскрытия, но Lechler посчитал ее удвоенным мочевым пузырем.
Первая классификация уретероцеле была опубликована в 1957 г., но все варианты данной патологии она не включила.
В 1961 г. Uson, Lattimer, Melich установили, что уретероцеле часто возникает при удвоении почек.
Уретероцеле может также сопровождаться эктопией устья мочеточника (нетипичным его расположением), удвоением мочеточников, наличием инфекции и образованием камней в уретероцеле.
При удвоении верхних мочевыводящих путей уретероцеле в большей части случаев выявляется в мочеточнике верхней половины.
Данная патология выявляется в любом возрасте и составляет 1-2% случаев от всего населения.
Уретероцеле у мужчин наблюдается реже, чем у женщин (1:2-2,5).
Уретероцеле у детей встречается с частотой 1:500 новорожденных.
Формы
Патология может быть как врожденной, так и приобретенной.
В зависимости от локализации уретероцеле может быть:
- внутрипузырным (выпячивание локализуется в полости мочевого пузыря и имеет множество вариантов);
- внепузырным (возникает при впадении мочеточника в половые органы, уретру или парауретрально).
Хотя общепринятая классификация уретероцеле до сих пор не разработана, урологи выделяют:
- Простое (ортотопическое) уретероцеле, которое может быть односторонним и двусторонним. Расширение мочеточника при данном виде уретероцеле наблюдается непосредственно в мочевом пузыре. В большинстве случаев отличается небольшими размерами, но может сочетаться со сдавлением соседнего мочеточника при наличии его удвоения или со сдавлением контралатерального мочеточника.
- Эктопическое уретероцеле, которое сопровождается проникновением части мочеточника в мочеиспускательный канал или в шейку мочевого пузыря. Возникает при низком уровне эктопии устья мочеточника, отличается большими размерами и может сдавливать устья контрлатерального и основного мочеточников.
В зависимости от степени развития патологии выделяют:
- I степень, при которой внутрипузырный отдел мочеточника расширен незначительно, а функциональные изменения в полостной системе почки отсутствуют;
- II степень, при которой расширение мочеточника приводит к накоплению мочи и развитию уретерогидронефроза;
- III степень, при которой помимо уретерогидронефроза наблюдаются значительные нарушения функций мочевого пузыря.
Причины развития
Причиной возникновения уретероцеле может быть:
- Врожденная аномалия строения дистального отдела мочеточника (дефицит мышечных волокон в области, входящей в стенку пузыря), которая приводит к удлинению интрамурального сегмента, или врожденное сужение устья мочеточника.
- Закупорка устья мочеточника (возникает при образовании камней в почках и их миграции в мочеточник и др.).
При нарушении структуры слоев стенки в нижнем отделе мочеточника и сужении его отверстия давление в мочеточнике повышается, а стенка мочеточника растягивается.
Образовавшееся расширение, вклиниваясь между слоями стенки мочевого пузыря, расслаивает его стенку и образует полость, в которой содержится моча.
Уретероцеле увеличивается через определенные промежутки времени при наполнении мочой, а при выбросе мочи через устье мочеточника оно уменьшается.
Патогенез
Повышение гидростатического давления в мочеточнике и перерастяжение его стенки приводит к ее выбуханию во внутрипузырный отдел мочевого пузыря.
Уретероцеле может быть небольшим по размеру и проявляться только в виде учащенного мочеиспускания, но при его значительном размере происходит выпячивание уретероцеле в мочеточник и нарушение оттока мочи от одной из почек.
При ограничении объема мочеточника наблюдается учащенное мочеиспускание с небольшим количеством мочи.
При значительном размере уретероцеле у женщин и девочек может возникать заметное даже снаружи опущение выпячивания в мочеиспускательный канал. В таких случаях происходит развитие острой или хронической задержки мочи.
При нарушении процесса мочевыделения в почечной лоханке возникает застой мочи (гидронефроз), происходит инфицирование микробами и развивается цистит и пиелонефрит. Эти процессы способствуют образованию мочевых камней, а в последствии приводят к нефросклерозу и утрате почками своих функций.
При любом варианте патологии закон Вейгерта-Мейера не нарушается – при удвоении мочеточника устье мочеточника верхней лоханки располагается в мочевом пузыре медиальнее и ниже устья мочеточника нижней лоханки.
При удвоении мочеточников выявляется множество сочетаний разных вариантов данного выпячивания и эктопии устьев мочеточников, но при высокой эктопии устья мочеточника уретероцеле никогда не локализуется в основном мочеточнике.
При эктопическом уретероцеле всегда выявляется низкая эктопия устья мочеточника, а интрамуральный отдел мочеточника отсутствует.
Простое уретероцеле локализуется в углу мочепузырного треугольника (в месте нормального расположения устья мочеточника), а интрамуральный отдел сохранен.
Симптомы
Уретероцеле часто протекает бессимптомно до момента развития пиелонефрита. Развитие данного осложнения сопровождается:
- повышением температуры тела;
- изменением цвета и прозрачности мочи (становится мутной и темной, вплоть до оттенка « мясных помоев»);
- болью в поясничной области, сопровождающейся ощущением распирания в боку.
При уретероцеле часто возникают инфекционные заболевания мочевыделительной системы, наблюдается учащенное мочеиспускание и императивные (внезапные и непреодолимые) позывы к мочеиспусканию.
В моче может присутствовать гной, а в отдельных случаях – кровь.
При крупном размере выпячивания и его опущении в мочеиспускательный канал наблюдается недержание мочи. У женщин такое опущение может привести к полной задержке мочи.
При тотальном нарушении оттока мочи из почек и развитии острого гидронефроза возникают приступообразные боли по типу почечной колики.
Диагностика
В большинстве случаев уретероцеле выявляется в процессе обследования в связи с рецидивирующими инфекциями мочевых путей.
Общий анализ мочи при данной патологии выявляет наличие лейкоцитов, эритроцитов и гноя, а бактериологическое исследование позволяет обнаружить микрофлору, которая характерна для мочевых инфекций.
Проведенное УЗИ мочевого пузыря позволяет обнаружить выбухающее на стенке мочевого пузыря округлое тонкостенное жидкостное образование. УЗИ почек в большинстве случаев выявляет одностороннюю или двустороннюю гидронефротическую трансформацию органа.
Четкую рентгенологическую картину уретероцеле дает цистография. Рентгенограммы позволяют выявить пузырно-мочеточниковый рефлюкс в соседний и противоположный мочеточник, наличие дефекта наполнения мочевого пузыря и булавовидного расширения дистального отдела мочеточника (иногда выявляется эктопия).
Для определения степени нарушения оттока мочи используется экскреторная урография, при которой в вену вводится контрастное вещество.
При помощи урофлоуметрии регистрируется скорость потока мочи при мочеиспускании.
Устья мочеточников и слизистая оболочка мочевого пузыря детально осматриваются при помощи цистоскопии, для проведения которой через мочеиспускательный канал вводится специальный оптический прибор.
Лечение
Поскольку при данной патологии часто возникает механическая обструкция мочеточника, для устранения закупорки проводится удаление уретероцеле.
Для удаления ортотопического варианта выпячивания длительное время использовалось трансвезикальное иссечение, которое сочеталось с антирефлюксной операцией, однако при небольших и средних размерах выпячивания сейчас предпочитают применять эндоскопическое удаление уретероцеле.
Эндоскопическое удаление проводится при помощи электроинцизии, эндохирургических ножниц или гольмиевого лазера. Операция включает два этапа – вначале рассекается стенка уретероцеле и при наличии камня проводится уретеролитотрипсия, а затем выполняется реконструктивно-пластический этап операции.
При крупных размерах выпячивания и эктопических вариантах выпячивания эндоскопическая хирургия себя не оправдывает, поэтому применяется уретероцистоанастомоз (искусственное соединение мочеточника с мочевым пузырем) по Politano-Leadbetter.
Хирургические методы лечения сопровождаются применением уроантисептической и этиотропной антибактериальной терапии.
Для лечения пиелонефрита часто используют препараты группы фторхинолонов.
При удвоении мочеточника и в случае атрофии части паренхимы почки проводится удаление пораженной части (резекция), а при полной атрофии почки она удаляется.
Профилактика
Профилактика развития осложнений включает:
- своевременное обращение к урологу при затрудненном мочеиспускании;
- лечение заболеваний мочевого пузыря при помощи антибактериальных препаратов;
- соблюдение диеты, включающей ограниченное употребление соли, белка и жирной пищи.
Источник
Содержание
- Описание
- Дополнительные факты
- Классификация
- Причины
- Симптомы
- Диагностика
- Лечение
- Прогноз
Названия
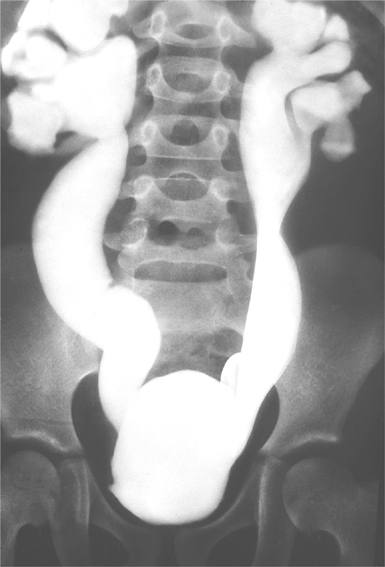
Название: Мегауретер.

Мегауретер (рентгенконстрастный снимок)
Описание
Мегауретер. Врожденное, реже приобретенное патологическое расширение и удлинение мочеточника, приводящее к нарушению мочевыделительной функции. Мегауретер может проявляться двухфазным мочеиспусканием, лихорадкой, тупыми болями в животе и пояснице, гематурией, стойкой пиурией, общей слабостью, сильной жаждой, полиурией, сухостью и бледностью кожи, анемией. Диагноз мегауретера основан на данных УЗИ органов мочеполовой системы, экскреторной урографии, цистографии, динамической нефросцинтиграфии, цистоскопии, КТ почек и лабораторных исследований. При мегауретере выполняют реконструктивно-пластические операции: реимплантацию мочеточника, резекцию и ушивание мочеточника, кишечную пластику, антирефлюсную коррекцию, по показаниям — нефроуретерэктомию.
Дополнительные факты
Мегауретер – значительное увеличение диаметра мочеточника, вызывающее затруднение оттока мочи. Мегауретер сопровождается увеличением длины и перегибами мочеточника обычно на всем его протяжении. В норме диаметр мочеточника у детей составляет от 3 до 5 мм; при мегауретере выявляется резко расширенный извитой мочеточник диаметром до 10 и более Мегауретер часто сочетается с другой патологией мочевой системы (агенезией или поликистозом коллатеральной почки, удвоением почки, кистами почек, гидронефрозом, уретероцеле, пузырно-мочеточниковым рефлюксом в противоположную почку). Распространенность мегауретера, как аномалии развития, в детской урологии составляет 0,7 %; из них 10-20% случаев приходится на двустороннее поражение. Частота встречаемости мегауретера у мальчиков в 2-4 раза выше, чем у девочек.
Классификация
По происхождению различают мегауретер врожденный и приобретенный, первичный и вторичный (на фоне имеющейся патологии). По этиологии определяют три вида мегауретера:
• обструктивный (нерефлюксирующий). Развивается при наличии аномалии (дисплазии, стеноза, клапана) его дистального отдела;
• рефлюксирующий. Возникает при несостоятельности замыкательного уретеро — везикального аппарата (сочетается с ПМР);
• пузырно. Зависимый, связанный с нейрогенной дисфункцией мочевого пузыря и инфравезикальной обструкцией.
По уровню нарушения функции почек классифицируют мегауретер I степени — со снижением экскреторной функции почки 60%.
Причины
Первичный мегауретер обусловлен врожденной аномалией мочеточника или уретеро-везикального соустья в эмбриональном периоде, врожденным стенозом, клапаном или дивертикулом мочеточника, кистозным расширением дистального отдела (уретероцеле). Причиной первичного мегауретера может быть нейромышечная дисплазия, характеризующаяся сочетанием врожденного сужения (до 0,5-0,6 мм) на уровне юкставезикального и интрамурального отделов мочеточника и недоразвитием его нервно-мышечного аппарата. Наличие стриктуры с выраженным фиброзом и утолщением стенки дистального сегмента мочеточника ухудшает отток мочи из верхних отделов мочевых путей. Гипоплазия мышечного слоя мочеточника и недостаток парасимпатических нервных волокон в его мышечной стенке приводят к снижению тонуса и ослаблению перистальтики мочеточника, что способствует нарастанию дилатации всех цистоидов и полостной системы почки. Причиной рефлюксирующего мегауретера является грубое недоразвитие пузырно-мочеточникового сегмента с полной несостоятельностью антирефлюксного механизма.
Вторичный мегауретер развивается вследствие патологии мочевого пузыря и уретры (нейрогенной дисфункции мочевого пузыря, хронического цистита, клапанов задней уретры и тд ). Пузырнозависимая форма мегауретера с эктазией мочеточников возникает при нейрогенных нарушениях детрузора и инфравезикальной обструкции.
Симптомы
Клиническая картина мегауретера может быть разнообразной. Нередко (при отсутствии патологии мочевого пузыря и уретры) мегауретер может протекать в скрытой форме с удовлетворительным состоянием и достаточной активностью ребенка. У детей мегауретер может проявляться двухфазным мочеиспусканием — после первого опорожнения мочевой пузырь быстро заполняется мочой из расширенных мочеточников и формируется позыв к повторному мочеиспусканию. Вторая порция мочи часто имеет мутный осадок и зловонный запах и превышает по объему первую, ввиду ее большого скопления в патологически измененных верхних отделах мочевыводящих путей. Может наблюдаться задержка физического развития, астенический синдром, сочетание с аномалиями скелета и других органов. Дети с мегауретером более восприимчивы к инфекции и часто болеют.
Специфические симптомы мегауретера отсутствуют, поэтому заболевание манифестирует на ІІ -ІІІ стадии после развития осложнений (присоединения хронического пиелонефрита, уретерогидронефроза, ХПН). Клиническая картина обструктивного мегауретера складывается преимущественно из проявлений хронического пиелонефрита, и характеризуется субфебрильной лихорадкой, тупыми болями в животе и поясничной области, рвотой, не связанной с приемом пищи, гематурией, стойкой пиурией, недержанием мочи, симптомами мочекаменной болезни.
При двустороннем поражении у детей с самого раннего возраста наблюдается тяжелое клиническое течение мегауретера, связанное с быстрым развитием ХПН и интоксикации: снижается аппетит, появляется общая слабость, быстрая утомляемость, сухость и бледность кожи, анемия, сильная жажда, диспепсические явления, полиурия, возможно парадоксальное недержание мочи вследствие скопления ее большого объема в мочевыводящих путях.
Течение рефлюксирующего мегауретера не столь тяжелое, но приводит к постепенному развитию рефлюкс-нефропатии, замедлению роста и склерозированию почки, присоединению пиелонефрита. Пузырно-зависимая форма мегауретера сопровождается большим количеством остаточной мочи после опорожнения мочевого пузыря.
Мегауретер нередко является причиной грубых необратимых морфологических изменений в почке с постепенным снижением ее функции, а при двустороннем процессе – развития хронической почечной недостаточности. Стаз мочи в мочеточнике при мегауретере осложняется присоединением инфекции с развитием хронического пиелонефрита, периуретерита (в тяжелых случаях – сепсиса), постепенным расширением почечных лоханок (гидронефрозом), повышением давления в полостной системе почки и нарушением почечной гемодинамики, формированием артериальной гипертензии.
Жажда. Рвота. Сильная жажда.
Диагностика
Мегауретер в большинстве случаев обнаруживается в пренатальном периоде с помощью акушерского УЗИ плода. При подозрении на мегауретер после рождения (в возрасте старше 21 дня) ребенку проводится комплексное урологическое обследование для установления причины развития и определения стадии мегауретера.
УЗИ почек на фоне наполненного мочевого пузыря при мегауретере позволяет выявить пиелоэктазию, истончение паренхимы органа, расширенный мочеточник в верхних и нижних отделах (выраженный уретерогидронефроз), при наличии обструкции – сохранение эктазии мочеточника после мочеиспускания. УЗДГ сосудов почки в подавляющем большинстве случаев показывает снижение почечного кровотока.
Цистография (обычная и микционная) применяется для исключения наличия ПМР, нефросцинтиграфия — для оценки степени нарушения кровотока, недостаточности функциональной способности почек при мегауретере. Экскреторная урография помогает выявить отставание выделительной функции одной из почек при мегауретере, расширение чашечно-лоханочной системы, замедленный пассаж контраста по мочеточнику в мочевой пузырь, наличие ахалазии и обструкции на уровне ПМС.
Урофлоуметрия дает возможность определить тип мочеиспускания (обструктивный и необструктивный), нейрогенную дисфункцию мочевого пузыря. Цистоскопия при мегауретере визуализирует сужение устья мочеточника.
Также выполняются лабораторные исследования (общий и биохимический анализ мочи, проба Зимницкого, Нечипоренко), КТ почек.
Лечение
Целью лечения мегауретера является уменьшение диаметра и длины мочеточника и восстановление пассажа мочи по нему в мочевой пузырь; устранение ПМР и осложнений, возникших на фоне заболевания. Лечение мегауретера предполагает оперативное вмешательство (исключение — пузырно-зависимая форма); возможно применение различных малоинвазивных методик, консервативной терапии.
Тактика лечения зависит от характера течения и тяжести мегауретера, возраста и общего состояния ребенка, наличия пиелонефрита, степени нарушения почечной функции. В детской практике в большинстве случаев мегауретера (около 70%) имеется тенденция к уменьшению проявлений или самостоятельному разрешению в течение первых 2-х лет жизни ребенка вследствие матурации (дозревания) и улучшения функции мочеточников и почек.
Оперативное лечение проводится при тяжелых формах мегауретера, негативно влияющих на функцию почки. Хирургическое вмешательство при мегауретере может включать реимплантацию мочеточника, формирование уретероцистоанастомоза (в тч , операцию Боари) и антирефлюсную коррекцию. В крайне тяжелых случаях мегауретера подготовительным этапом служит имплантация мочеточника в кожу (уретеростома) для возможного восстановления функции почки; а также реконструкция мочеточника, включающая его поперечную и продольную косую резекцию, а затем ушивание по боковой стенке до подходящего диаметра или кишечную пластику. При необратимых деструктивных изменениях почки, значительном снижении ее функции и наличии другой здоровой почки выполняется нефроуретерэктомия.
Малоинвазивные методы (эндоскопическое рассечение, бужирование, баллонная дилатация мочеточника, установка мочеточникового стента при обструктивном мегауретере) применяются у ослабленных больных; при серьезных сопутствующих заболеваниях и других противопоказаниях к оперативному вмешательству.
Прогноз
При умеренных изменениях мочеточника, не влияющих на почечную функцию, особенно в первые 2 года жизни ребенка, мегауретер может разрешиться самостоятельно. В отсутствии лечения мегауретер может осложниться развитием ХПН. Послеоперационный прогноз при мегауретере зависит от степени сохранности функции почки.
Дети, перенесшие оперативное лечение мегауретера, должны длительное время находиться на диспансерном наблюдении у детского уролога или детского нефролога.
Источник
