Код мкб 10 ректит
Рубрика МКБ-10: K62.8.1*
МКБ-10 / K00-K93 КЛАСС XI Болезни органов пищеварения / K55-K63 Другие болезни кишечника / K62 Другие болезни заднего прохода и прямой кишки / K62.8 Другие уточненные болезни заднего прохода и прямой кишки
Определение и общие сведения[править]
Проктит — клинический синдром, связанный с развитием полиэтиологического воспалительного процесса в стенке прямой кишки.
Этиология и патогенез[править]
Возникновение проктита может быть обусловлено большим количеством заболеваний: язвенным колитом, болезнью Крона, кишечными инфекциями, венерическими заболеваниями. Проктит может являться составной частью клинической картины колита, ассоциированного с приемом антибиотиков, или лучевого колита, а также быть следствием трещин прямой кишки, операций по поводу геморроя или парапроктита.
Клинические проявления[править]
Основными клиническими проявлениями проктита являются:
— тенезмы;
— чувство инородного тела в заднем проходе;
— анальный зуд;
— частые позывы на дефекацию.
При лучевом колите, воспалительных заболеваниях кишки возможно появление кровянистых выделений.
Проктит: Диагностика[править]
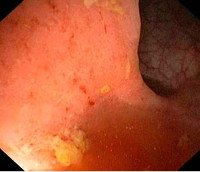
Диагноз проктита подтверждают при ректороманоскопии; при необходимости проводят биопсию слизистой оболочки прямой кишки и бактериологическое исследование мазка со стенки прямой кишки. Эндоскопическая картина проктита характеризуется сглаженностью сосудистого рисунка, диффузной гиперемией слизистой оболочки, ее контактной ранимостью. При язвенном проктите слизистая оболочка может быть покрыта множеством эрозий и язв.
Дифференциальный диагноз[править]
В связи со схожестью клинической симптоматики необходимо проведение дифференциального диагноза между проктитом и раком прямой кишки. Недооценка этого обстоятельства, например, при язвенном колите, может способствовать развитию запущенных форм рака.
Проктит: Лечение[править]
Следует исключить из рациона острые и соленые блюда, а также отказаться от приема алкоголя.
Хороший эффект дает использование лечебных клизм с отваром ромашки, раствором колларгола, теплым растительным маслом.
— Колларгол ректально в виде лечебной клизмы 50 мл 0,35-0,5% раствора 2 р/сут, 6-7 дней
Используют антимикробные, противовоспалительные и репаративные ЛС.
— Нитазол 10 мг
+
Метилурацил ректально по 14-28 мл пены в прямую кишку 2-3 р/сут (после очистительной клизмы) в течение 2-6 нед или
— Натрия альгинат ректально 1 свеча 2 р/сут, 7-14 дней или
— Метилурацил ректально 50 мг, 7- 14 дней
При наличии сопутствующего анального зуда и в отсутствие противопоказаний применяют кортикостероиды.
— Флуокортолон ректально по 1 свече 2 р/сут, до 7 дней
Профилактика[править]
Прочее[править]
Проктосигмоидит
Выраженное воспаление дистальных отделов толстой кишки часто является этапом (как правило, начальным) проксимального поражения — язвенного колита, но может и ограничиться только прямой и сигмовидной кишкой. В таких случаях воспалительный процесс выражен меньше, характеризуется отеком,
гиперемией, иногда грануляциями и легкой ранимостью слизистой оболочки, но без язв.
Этиология и патогенез
Причинами острого проктосигмоидита могут быть химические, термические или лучевые ожоги, частые клизмы и субаквальные ванны (в том числе модное «очищение» кишечника), грубый массаж предстательной железы, глистная инвазия. Однако в большей части случаев выяснить этиологию болезни не удается.
Дифференциальный диагноз
Дифференцировать проктит часто приходится с простатитом.
Лечение
Лечение проктосигмоидита аналогично таковому при криптите, но с добавлением микроклизм с 0,3% колларголом, чередующихся с клизмами из отвара цветков ромашки.
Если проводимое лечение безуспешно и болезнь принимает хронический характер, то такое состояние надо относить к дистальным формам неспецифического ЯК.
Источники (ссылки)[править]
«Рациональная фармакотерапия заболеваний органов пищеварения [Электронный ресурс]: Рук. для практикующих врачей / В.Т. Ивашкин, Т.Л. Лапина и др. Под общ. ред. В.Т. Ивашкина — М. : Литтерра, 2003. — (Рациональная фармакотерапия : Сер. рук. для практикующих врачей ; Т. 4).» — https://old.rosmedlib.ru/book/ISBN5982160040.html
Колопроктология: руководство для врачей [Электронный ресурс] / Ривкин В.Л., Капуллер Л.Л., Белоусова Е.А. — М. : ГЭОТАР-Медиа, 2011. — https://www.rosmedlib.ru/book/ISBN9785970419717.html
Дополнительная литература (рекомендуемая)[править]
Действующие вещества[править]
- Бисакодил
- Доксициклин
- Натрия пикосульфат
- Неомицин/флуоцинолона ацетонид/лидокаин
- Сеннозиды А и B
- Фторкортолон/цинхокаин/клемизол
Источник
Содержание
- Описание
- Дополнительные факты
- Причины
- Классификация
- Симптомы
- Диагностика
- Дифференциальная диагностика
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Острый проктит.
Острый проктит
Описание
Острый проктит. Острое воспаление слизистой прямой кишки. Характерно внезапное начало. Заболевание проявляется острыми болями, запорами в сочетании с частыми ложными позывами, жжением и ощущением тяжести в прямой кишке, патологическими выделениями из заднего прохода, нарушением общего состояния, ознобами и гипертермией. Острый проктит может заканчиваться выздоровлением или переходить в хроническую форму. Диагностируется на основании жалоб, анамнеза, данных ректального осмотра и ректоскопии. Лечение – диета, антибиотикотерапия, местные противовоспалительные средства, клизмы, сидячие ванны, иногда – гормональные препараты.
Дополнительные факты
Острый проктит – острый воспалительный процесс в зоне слизистой оболочки прямой кишки, возникающий в результате инфицирования, наличия паразитов, механического, химического либо лучевого воздействия. Нередко сочетается с сигмоидитом. Иногда распространяется на подкожную жировую клетчатку в области ануса с развитием парапроктита. Встречаются также изолированные формы острого проктита с поражением нижних отделов кишки. Проявления болезни сохраняются в течение нескольких дней или недель (в зависимости от формы и распространенности воспалительного процесса). Исходом может стать выздоровление или развитие хронического проктита. Данные о распространенности острого проктита отсутствуют. Заболевание одинаково часто выявляется у пациентов обоих полов. Лечение осуществляют специалисты в сфере проктологии.

Острый проктит
Причины
Данное заболевание может провоцироваться особенностями диеты, гельминтами, запорами, инфекциями, химическими и механическими воздействиями, а также облучением зоны малого таза. Развитию острого проктита способствует привычка к употреблению острой пищи и склонность к злоупотреблению алкогольными напитками. Существенную роль играет застой фекальных масс в прямой кишке, сопровождающийся нарушениями венозного оттока и механическими повреждениями слизистой кишечника.
Острый проктит может возникать на фоне гельминтозов (амебиаза, аскаридоза ), неспецифических и специфических инфекционных процессов. В числе специфических инфекций, способных спровоцировать острый проктит, исследователи указывают гонорею. При незащищенных анальных сексуальных контактах с партнером, инфицированным бледной трепонемой, на слизистой прямой кишки может образовываться первичный сифилитический шанкр. Острый лучевой проктит может выявляться у онкологических больных, проходивших лучевую терапию по поводу злокачественных опухолей органов малого таза.
Причиной острого проктита иногда становятся инородные тела в заднем проходе, слишком горячие и слишком холодные очистительные клизмы либо клизмы с раздражающими веществами, вызывающими воспаление слизистой. Развитию острого проктита могут способствовать некоторые заболевания области ануса, близлежащих органов и тканей (парапроктит, анальная трещина, геморрой, вульвовагинит, цистит), а также иммунные нарушения различного генеза и ослабление организма, обусловленное переохлаждением, физическим и эмоциональным перенапряжением.
Классификация
С учетом характера поражения слизистой прямой кишки выделяют следующие виды острого проктита:
• Катарально. Слизистый — сопровождается гиперемией зоны поражения и выделением слизи.
• Катарально. Геморрагический — наблюдаются отек, гиперемия и образование множественных мелких кровоизлияний в зоне поражения.
• Катарально. Гнойный — сопровождается отеком слизистой оболочки и образованием гноя.
• Гнойно. Фибринозный — напоминает катарально — гнойный острый проктит, но отличается от него консистенцией гноя, в котором присутствуют большие количества фибрина. Сопровождается образованием гнойно-фибринозных пленок на поверхности слизистой.
• Эрозивный. Проявляется формированием поверхностных дефектов слизистой.
• Язвенный. Сопровождается образованием глубоких дефектов слизистой.
• Язвенно. Некротический — представляет собой тяжелый вариант острого язвенного проктита, при котором на слизистой оболочке прямой кишки, наряду с язвами, образуются участки некроза.
• Полипозный. Проявляется образованием выростов, по внешнему виду напоминающих полипы кишечника.
Симптомы
Для данного заболевания характерно внезапное начало с ухудшением общего состояния, гипертермией, ознобами и запорами в сочетании с тенезмами. Пациентов с острым проктитом беспокоят интенсивные боли в зоне поражения, усиливающиеся в момент дефекации. Боли могут иррадиировать в промежность и половые органы. Реже отмечается иррадиация в поясничную область. Многие больные острым проктитом жалуются на жжение и тяжесть в области прямой кишки. Возможны патологические выделения из заднего прохода.
Выраженность и время появления симптомов могут различаться в зависимости от типа и причины развития болезни. Острый проктит, вызванный механическим, химическим или термическим повреждением прямой кишки, возникает через несколько часов или дней после неблагоприятного воздействия. Для лучевого проктита характерно отсроченное появление симптоматики (обычно – через несколько недель или месяцев после завершения лучевой терапии). Острый проктит, обусловленный алиментарными факторами, постоянными запорами или хроническими воспалительными процессами, может возникать на фоне обычного состояния, в период обострения или после особенно грубого нарушения диеты.
Температура тела пациентов с острым проктитом чаще субфебрильная. Выраженная гипертермия с сильными ознобами обычно выявляется при гнойных и язвенных формах заболевания. При слизистом остром проктите наблюдается выделение слизи, при гнойном – выделение гноя. При язвенной и язвенно-некротической формах в кале обнаруживаются примеси свежей крови либо кровяные сгустки. Развитие лучевого проктита сопровождается появлением кровянистых выделений, тяжести и жжения в пораженной области.
Запор. Кишечные тенезмы. Озноб.
Диагностика
Заболевание диагностируется на основании клинических симптомов, данных пальцевого исследования прямой кишки и дополнительных диагностических процедур. При проведении пальцевого исследования у больных острым проктитом выявляются спазматическое сокращение либо расслабление сфинктера, отечность и инфильтрация слизистой. После извлечения пальца на перчатке обнаруживаются следы крови и слизи. При ректоскопии визуализируются отечность и гиперемия слизистой, эрозии, язвы, кровоизлияния.
При проведении эндоскопии врач осуществляет эндоскопическую биопсию для последующего гистологического исследования материала. Кроме перечисленных исследований, в процессе диагностики острого проктита используют анализы кала на бакпосев и на наличие яиц глистов (для определения причины развития болезни и выбора наиболее эффективной лечебной тактики).
Дифференциальная диагностика
Дифференциальный диагноз проводят со злокачественными опухолями прямой кишки и абсцедирующим фурункулом промежности.
Лечение
Лечение консервативное. Пациентам советуют отказаться от употребления жирной, соленой, острой, кислой и сладкой пищи и продуктов с высоким содержанием грубой клетчатки. Назначают щадящую диету, предусматривающую употребление нежирного протертого мяса, постных жидких и полужидких блюд. На начальных стадиях острого проктита проктолог рекомендует покой, в последующем – умеренную физическую активность, которая способствует предотвращению застоя каловых масс в прямой кишке. Указывают на необходимость исключить длительное пребывание в сидячем положении.
Осуществляют антибиотикотерапию с учетом чувствительности флоры, выделенной при посеве кишечного содержимого. При остром проктите, обусловленном специфическими инфекциями, проводят соответствующую терапию, при гельминтозах назначают антигельминтные средства. Применяют антигистаминные и спазмолитические препараты, устраняющие спазм прямой кишки. Используют свечи с противовоспалительными средствами и компонентами, способствующими восстановлению слизистой, а также очистительные клизмы с ромашкой и сидячие ванночки с раствором перманганата калия. При язвенных формах острого проктита вводят гормональные препараты местного действия.
Основные медуслуги по стандартам лечения | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
Содержание
- Описание
- Дополнительные факты
- Причины
- Симптомы
- Диагностика
- Лечение
Названия
Название: Лучевой проктит.
Лучевой проктит
Описание
Лучевой проктит. Воспалительная патология прямой кишки, развивающаяся на фоне радиационной терапии рака тазовых органов. Местные симптомы включают болезненность в проекции прямой кишки, слизистые, гнойные или кровянистые выделения из анального отверстия. Кроме локальных проявлений, лучевой проктит может сопровождаться и общими симптомами: повышением температуры тела и выраженной слабостью. Для диагностики заболевания используется общий анализ крови, ректоскопия и исследование мазка со стенки прямой кишки. Лечение заключается в проведении местных противовоспалительных процедур, назначении антибактериальной терапии, антигистаминных препаратов и витаминотерапии.
Дополнительные факты
Лучевой проктит представляет собой неспецифический воспалительный процесс, развивающийся в слизистой оболочке прямой кишки. Основной причиной заболевания является воздействие ионизирующей радиации при проведении лучевой терапии по поводу рака органов малого таза. Лучевой проктит является наиболее распространенной формой радиационного поражения кишечника, встречающейся в проктологии. Поскольку около 60% пациентов с онкопатологией органов малого таза получают лучевую терапию, распространенность поражения прямой кишки у данной группы больных очень высока: лучевой проктит диагностируют примерно у 12% лиц, получающих радиационное лечение. Основная проблема, с которой приходится сталкиваться проктологам, наблюдающим таких пациентов, это частое развитие постлучевых стриктур прямой кишки, требующих оперативного вмешательства.
Лучевой проктит
Причины
Лучевой проктит всегда является осложнением радиационной терапии онкопатологии органов малого таза. Чаще всего данное состояние развивается после проведения контактной гамма-терапии рака шейки и рака тела матки с использованием изотопов тория, реже – при применении чистого радия. Также лучевой проктит может быть следствием рентгенотерапии и дистанционной гамма-терапии рака органов малого таза. Радиационное повреждение прямой кишки возникает в том случае, когда суммарная очаговая доза излучения превышает 50 Гр (это толерантная доза, при которой частота поздних осложнений составляет около 5%). Вероятность патологии напрямую коррелирует с дозой облучения: риск развития лучевого проктита возрастает до 50% уже при показателе 65 Гр.
Воздействие радиационного излучения приводит к нарушению процессов пролиферации и созревания эпителия прямой кишки, к десквамации и атрофии клеток. Развивается неспецифическое воспаление слизистой и подслизистого слоя, в процесс может быть вовлечен и мышечный слой. Спустя несколько месяцев после лучевой терапии формируется воспалительный процесс в артериолах прямой кишки, приводящий к хроническому нарушению кровообращения в данной области, трофическим изменениям и рубцовому стенозированию. Недостаточная микроциркуляция часто становится причиной некрозов, язв, которые могут осложниться кровотечением, перфорацией, формированием свищей прямой кишки.
В зависимости от сроков развития, лучевой проктит классифицируют на ранний (возникает в первые 3 месяца после радиотерапии) и поздний (возникает позднее указанного срока). По характеру морфологических изменений, происходящих в прямой кишке, различают катаральный, эрозивно-десквамативный, некротический и инфильтративно-язвенный процесс. Отдельно выделяются такие осложнения лучевого проктита, как рубцовый стеноз, ректовезикальные и ректовагинальные свищи.
Симптомы
Основными проявлениями ранней формы лучевого проктита являются болезненные позывы на дефекацию. Боль носит приступообразный характер и усиливается после опорожнения кишечника. Также пациентов может беспокоить зуд и дискомфорт в области заднего прохода. Из прямой кишки зачастую выделяется слизь, что является признаком воспаления слизистой оболочки кишечника. Иногда имеют место кровянистые выделения, указывающие на тяжелое течение заболевания. Помимо местных симптомов, лучевой проктит сопровождается общими клиническими проявлениями, такими как слабость и повышение температуры тела. Все симптомы ранней формы патологии обычно регрессируют спустя несколько дней после окончания противоопухолевой терапии. Однако через определенное время лучевой проктит может рецидивировать, а клиническая симптоматика часто возвращается в прежнем объеме.
Поздние лучевые поражения кишечника развиваются примерно в 10% случаев. При этом латентный период (промежуток времени между облучением и возникновением симптоматики) может длиться от нескольких недель до 5-10 лет. Характерны постоянные боли в области прямой кишки, частый стул небольшими порциями, а также развитие стеноза с явлениями частичной непроходимости. Возможно малосимптомное течение поздней формы лучевого проктита. В таком случае заболевание проявляется наличием слизи в кале и периодическим болевым синдромом в левой подвздошной области и в проекции прямой кишки.
Кишечные тенезмы. Лейкоцитоз.
Диагностика
При появлении признаков лучевого проктита на фоне проведения радиотерапии пациента сразу же направляют к проктологу. Для диагностики данного заболевания используются клинические, лабораторные и инструментальные методы. Обследование начинается с объективного осмотра и выяснения жалоб. При лучевом проктите всегда прослеживается связь с проведением лучевой терапии. Из лабораторных методов применяется общий анализ крови, в котором, как правило, отмечаются воспалительные изменения, такие как лейкоцитоз, ускорение СОЭ и палочкоядерный сдвиг влево. Лабораторные диагностические методики позволяют определить степень тяжести воспаления, но они не могут применяться непосредственно для постановки диагноза лучевого проктита.
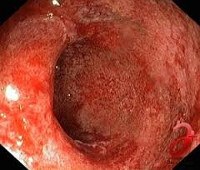
Ключевую роль в диагностике заболевания играет эндоскопия. Наиболее простым, доступным и информативным методом считается ректороманоскопия. При проведении этого исследования врач обнаруживает покраснение, отек слизистой и гиперпродукцию слизи в прямой кишке. Кроме того, методика позволяет выявить изменения, характерные для таких осложнений, как кровотечение, абсцедирование, образование язв. Язвы, как правило, локализуются на передней стенке прямой кишки. В ряде случае они могут приводить к формированию свищей. При ректоскопии обязательно проводится биопсия слизистой оболочки прямой кишки. Она дает возможность уточнить степень тяжести воспалительных и атрофических изменений слизистой. С целью определения наличия инфекционного агента проводится бактериологическое исследование мазка из прямой кишки.
Вследствие того, что симптомы лучевого проктита имеют много общего с неспецифическим язвенным колитом, основная дифференциальная диагностика должна проводиться между этими двумя заболеваниями. В пользу проктита свидетельствует факт проведения лучевой терапии в анамнезе. Кроме того, лучевой проктит отличает наличие язв на передней стенке и в средней трети прямой кишки. В то же время, при этом заболевании крайне редко поражается задняя стенка и нижняя часть прямой кишки. При неспецифическом язвенном колите воспалительные изменения являются диффузными и поражают весь ректальный отдел кишечника. Для окончательной дифференциальной диагностики между этими двумя заболеваниями используется биопсия.
Лечение
При лечении лучевого проктита важно уменьшить негативное влияние ионизирующего излучения, которое приводит к запуску лучевых реакций. Больным назначают витамин С, витамины группы В, а также антигистаминные препараты, такие как хифенадин, клемастин, лоратадин и другие. При наличии выраженного воспаления и идентификации инфекционного возбудителя проводят антибактериальную и противовоспалительную терапию (в том числе, с использованием сульфаниламидных средств, глюкокортикоидов и облепихового масла).
Местная терапия является важным компонентом комплексного лечения лучевого проктита. Данный вид помощи в первую очередь предусматривает очищение кишечника и ликвидацию локальных воспалительных процессов: в период обострения пациентам показаны клизмы с раствором колларгола или отваром ромашки. Эффективными считаются масляные микроклизмы на основе рыбьего жира или винилина. Эти процедуры проводят после использования слабительных средств или очистительных клизм. Хороший эффект при лечении лучевого проктита дает теплый душ в области прямой кишки или сидячие ванны с использованием перманганата калия. Также целесообразно местное лечение глюкокортикостероидами, ректальными суппозиториями с месалазином и анестетиками.
В комплексной терапии лучевого проктита важную роль играет правильное питание. Диета при данном заболевании предусматривает полное исключение острой, соленой и кислой пищи, а также алкоголя, ограничение растительной пищи и сладких продуктов. Пищевой рацион при лучевом проктите должен содержать нежирное мясо, супы на бульонах без жира и кисломолочные продукты. Если симптомы заболевания регрессируют на фоне эффективного лечения, то диета может быть расширена. При развитии осложнений, таких как формирование свищей и сужений кишечника, используются хирургические методы лечения, в том числе реконструктивные вмешательства на прямой кишке.
Источник
