Код мкб 10 рахит у детей
Содержание
- Описание
- Симптомы
- Причины
- Лечение
Названия
Рахит.
Рахит
Описание
Полиэтиологичное обменное заболевание, обусловленное несоответствием между высокой потребностью растущего организма в солях фосфора и кальция и недостаточностью систем, обеспечивающих их транспорт и включение в метаболизм. Рахит характеризуется костными нарушениями, вызванными недостаточной минерализацией остеоида (формирующегося межклеточного матрикса кости). У детей старше 1 года и взрослых подобное состояние называют остеомаляцией и остеопорозом.
Рахит — нередкое заболевание детей первого года жизни. Хотя его истинная распространённость неизвестна, у многих детей выявляют те или иные остаточные явления этого заболевания (аномалии прикуса и роста зубов, деформации черепа, грудной клетки, нижних конечностей и ). Дети, страдающие рахитом, входят в дальнейшем в группу часто болеющих детей.
Симптомы
Начальный период.
Первые признаки заболевания возникают обычно на 2-3-м месяце жизни. Изменяется поведение ребёнка: появляются беспокойство, пугливость, повышенная возбудимость, вздрагивания при внешних раздражителях (громком шуме, внезапной вспышке света). Сон становится поверхностным и тревожным. Усиливается потоотделение, особенно на коже волосистой части головы и лица, отмечают стойкий красный дермографизм. Пот имеет кислый запах и раздражает кожу, вызывая зуд. Ребёнок трётся головой о подушку, появляются участки облысения на затылке. Физиологический гипертонус мышц, характерный для этого возраста, сменяется мышечной гипотонией. Появляется податливость швов черепа и краёв большого родничка, намечаются утолщения на рёбрах в местах рёберно-хрящевых сочленений («рахитические чётки»).
На рентгенограмме костей запястья выявляют незначительное разрежение костной ткани. При биохимическом исследовании крови обнаруживают нормальную или даже повышенную концентрацию кальция и снижение концентрации фосфатов; возможно повышение активности щелочной фосфатазы. В анализе мочи выявляют фосфатурию, увеличение количества аммиака и аминокислот.
Период разгара.
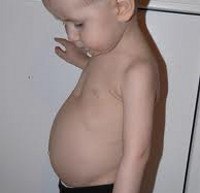
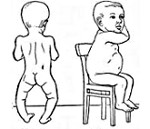
Период разгара приходится чаще всего на конец первого полугодия жизни и характеризуется ещё более значительными расстройствами со стороны нервной системы и опорно-двигательного аппарата. Процессы остеомаляции, особенно ярко выраженные при остром течении рахита, приводят к размягчению плоских костей черепа (краниотабес) с последующим, часто односторонним уплощением затылка. Возникают податливость и деформация грудной клетки с вдавлением в нижней трети грудины («грудь сапожника) или её выбухание («куриная», или «килевидная», грудь). Характерно О-образное (реже Х-образное) искривление длинных трубчатых костей. Формируется суженный плоскорахитический таз. В результате выраженного размягчения рёбер возникает углубление по линии прикрепления диафрагмы (харрисонова борозда). Гиперплазия остеоидной ткани, превалирующая при подостром течении рахита, проявляется образованием гипертрофированных лобных и теменных бугров, утолщением в области запястий, рёберно-хрящевых сочленений и межфаланговых суставов пальцев рук с образованием так называемых «браслеток», «рахитических чёток», «нитей жемчуга».
На рентгенограммах длинных трубчатых костей видны бокаловидные расширения метафизов, размытость и нечёткость зон предварительного обызвествления.
Отчётливо выражены гипофосфатемия, умеренная гипокальциемия, повышена активность щелочной фосфатазы.
Период реконвалесценции.
Для этого периода характерны улучшение самочувствия и состояния ребёнка. Улучшаются или нормализуются статические функции. На рентгенограммах обнаруживают изменения в виде неравномерного уплотнения зон роста. Содержание фосфора в крови достигает нормы или несколько превышает её. Небольшая гипокальциемия может сохраняться, а иногда даже усиливаться.
Период остаточных явлений.
Нормализация биохимических показателей и исчезновение симптомов активного рахита свидетельствуют о переходе заболевания из активной фазы в неактивную — период остаточных явлений. Признаки перенесённого рахита (остаточные деформации скелета и мышечная гипотония) могут длительно сохраняться.
Степени тяжести и течение рахита.
Для острого течения рахита характерны бурное развитие всех симптомов, выраженные неврологические расстройства, значительная гипофосфатемия, преобладание процессов остеомаляции. Подострому течению свойственны умеренно выраженные или почти незаметные неврологические нарушения, незначительные изменения биохимического состава крови, превалирование процессов остеоидной гиперплазии. Существование рецидивирующего течения рахита в настоящее время ставят под сомнение.
Запор. Запор у детей. Одышка. Отсутствие аппетита. Понос (диарея). Потливость.

Рахит
Причины
Основные причины дефицита фосфатов и солей кальция у детей раннего возраста следующие.
*Недоношенность (наиболее интенсивное поступление кальция и фосфора к плоду происходит в последние месяцы беременности).
*Недостаточное поступление кальция и фосфора с пищей вследствие неправильного вскармливания.
*Повышенная потребность в минералах в условиях интенсивного роста (рахит — болезнь растущего организма).
*Нарушение транспорта фосфора и кальция в ЖКТ, почках, костях из-за незрелости ферментных систем или патологии этих органов.
*Неблагоприятная экологическая обстановка (накопление в организме солей свинца, хрома, стронция, дефицит магния, железа).
*Наследственная предрасположенность (например, более склонны к развитию рахита и переносят его тяжелее мальчики, дети со смуглой кожей и группой крови А(II), тогда как дети с 0(I) группой крови болеют рахитом реже).
*Эндокринные нарушения (нарушение функций паращитовидных и щитовидной желез).
*Экзо- или эндогенный дефицит витамина D.
Обмен витамина D в организме весьма сложен. Исходные формы — эргокальциферол (витамин D2) и холекальциферол (витамин D3), поступающие с пищей (последний также образуется в коже под действием УФО), — биологически малоактивны. Первое гидроксилирование исходных форм витамина D с их превращением в промежуточный (транспортный) метаболит, называемый 25-гидрохолекальциферолом, происходит в печени. 25-гидрохолекальциферол в 1,5-2 раза активнее исходной формы. Затем происходит транспорт 25-гидрохолекальциферола в почки, где он вновь подвергается гидроксилированию и превращается в активные гормоноподобные метаболиты 1,25-дигидрохолекальциферол и 24,25-дигидрохолекальциферол. Именно эти метаболиты вместе с гормонами паращитовидных и щитовидной желёз обеспечивают фосфорно-кальциевый обмен.
Значение имеют не столько истинный экзогенный дефицит витамина D, сколько врождённые и приобретённые нарушения функций кишечника (мальабсорбция различного генеза), печени, почек, наследственные дефекты метаболизма витамина D. Определение содержания метаболитов витамина D в крови в 80-х гг. XX века позволило установить истинную обеспеченность организма этим витамином. Оказалось, что у подавляющего большинства беременных, родильниц, а также детей раннего возраста с клиническими и биохимическими признаками рахита гиповитаминоза D нет, что позволило сделать вывод, что рахит и гиповитаминоз D — неоднозначные понятия. Гиповитаминоз регистрируют с одинаковой частотой как у получавших витамин D в профилактических целях, так и у не получавших его. Кроме того, далеко не всегда гиповитаминоз D сопровождается нарушением фосфорно-кальциевого обмена. Классический гиповитаминоз D протекает с нормальным содержанием фосфора в крови, а типичный рахит — это прежде всего гипофосфатемия. Среди детей с рахитом только у 15-20% обнаружено снижение концентрации метаболитов витамина D в крови. Существует мнение, что рахит — не болезнь, а пограничное, дефицитное состояние, своеобразный диатез. При этом «физиологическими» основами рахита (кроме особенностей питания) считают интенсивное ремоделирование 75-80% костной ткани на первом году жизни и вынужденную гипокинезию, нарушающую электростатическое регулирование построения кости.
Необходимо учитывать, что концентрацию фосфора и кальция в крови также регулируют некоторые гормоны. Паратгормон, содержание которого при рахите повышается, уменьшает реабсорбцию фосфатов в почечных канальцах, одновременно стимулируя гидроксилирование витамина D в почках, всасывание кальция в кишечнике и резорбцию кальция из кости, таким образом ликвидируя гипокальциемию. Наблюдают также и изменение активности щитовидной железы, так как кальцитонин стимулирует включение кальция в кость и переход малоактивных метаболитов витамина D в высокоактивные.
Лечение
Лечение рахита должно быть комплексным, длительным и направленным на устранение вызвавших его причин. Большое значение придают неспецифическому лечению, включающему рациональное вскармливание, организацию режима, соответствующего возрасту ребёнка, длительное пребывание на свежем воздухе с достаточной инсоляцией, лечебную гимнастику и массаж, закаливание, лечение сопутствующих заболеваний.
Специфическое лечение рахита включает назначение витамина D, препаратов кальция и фосфора.
После окончания курса лечения назначают витамин D в профилактических дозах (100-200 МЕ/сут, не более 400 МЕ/сут). Следует помнить, что увеличение профилактической дозы может привести к гипервитаминозу D. В последнее время появились сообщения о необходимости индивидуального подхода при назначении витамина D (после определения содержания в крови его активных метаболитов). Многие педиатры предлагают назначать детям не витамин D, а комплекс витаминов (например, Подивит Беби, Биовиталь гель для детей и ), так как рахит часто сопровождается полигиповитаминозом. Кроме витамина D в эти комплексы обязательно входит витамин А, уменьшающий риск развития гипервитаминоза D. Если при лечении рахита используют витамин D, рекомендуют назначать его в умеренных дозах. Обычно используют препараты витамина D3 (колекальциферола) — видехол, вигантол. Многие авторы отдают предпочтение водорастворимому витамину D3, так как он лучше усваивается в ЖКТ и оказывает более продолжительный эффект по сравнению с масляным раствором.
Источник
Рубрика МКБ-10: E55.0
МКБ-10 / E00-E90 КЛАСС IV Болезни эндокринной системы, расстройства питания и нарушения обмена веществ / E50-E64 Другие виды недостаточности питания / E55 Недостаточность витамина D
Определение и общие сведения[править]
Рахит — это поражение скелета у детей, вызванное недостаточной минерализацией костной ткани.
Этиология и патогенез[править]
Типы и формы рахита, а также их причины перечислены в табл. 26.5.
Патогенез. Нарушение минерализации костной ткани при рахите вызвано дефицитом кальция, фосфора или обоих веществ во внеклеточной жидкости.
1. Дефицит кальция может быть обусловлен дефицитом витамина D, дефектами метаболизма витамина D либо резистентностью клеток-мишеней к 1,25(OH)2D3. Все эти нарушения приводят к снижению всасывания кальция в кишечнике и его мобилизации из костной ткани. Возникающая гипокальциемия стимулирует секрецию ПТГ. При умеренном дефиците витамина D ПТГ постепенно нормализует уровень кальция во внеклеточной жидкости за счет усиления резорбции костной ткани, но одновременно подавляет реабсорбцию фосфата в проксимальных почечных канальцах. В результате развивается гипофосфатемия. Когда концентрация фосфата во внеклеточной жидкости падает ниже критического уровня, нарушается образование аморфного фосфата кальция и кристаллов гидроксиапатита в органическом матриксе. При тяжелом дефиците витамина D ПТГ не может нормализовать уровень кальция во внеклеточной жидкости и потому гипофосфатемия сочетается с гипокальциемией.
2. Причиной рахита может быть первичная гипофосфатемия, обусловленная изолированными генетическими дефектами канальцевой реабсорбции фосфата, а также гипофосфатемия при врожденных и приобретенных заболеваниях почек, например при разных вариантах синдрома Фанкони.
3. Еще одна причина нарушения минерализации костной ткани — ацидоз, обусловленный гипофосфатемией или заболеваниями почек (например, почечный канальцевый ацидоз). Ацидоз препятствует отложению кристаллов гидроксиапатита и аморфного фосфата кальция в органическом матриксе.
Клинические проявления[править]
1. Скелет. Если рахит начинается в грудном возрасте, в первую очередь поражаются кости черепа. По краям родничков и по ходу швов при пальпации определяются размягчения. Характерны плоский затылок, выступающий («олимпийский») лоб, бугры на темени. После 3 мес проявляются изменения грудной клетки: на реберно-грудинных сочленениях образуются утолщения — четки, а по линии прикрепления диафрагмы — гаррисонова борозда. При тяжелом рахите грудная клетка вместе с грудиной выступает вперед (куриная грудь). После 6—8 мес деформируются трубчатые кости и суставы рук и ног. Утолщаются эпифизы костей предплечья (браслеты); на фалангах пальцев появляются остеофиты, которые выглядят как бусы. Самые типичные деформации ног — X-образное (если рахит начинается в возрасте до 3 лет) либо O-образное искривление (если болезнь возникает в школьном возрасте).
2. ЦНС. Из-за деформации суставов и слабости связок задерживается моторное развитие. Дети, больные рахитом, садятся, встают и начинают ходить позднее, чем обычно. При тяжелой гипокальциемии могут возникать судороги, ларингоспазм или бронхоспазм.
3. Другие органы. Вследствие гипотонии мышц передней брюшной стенки увеличивается и выпячивается живот. При деформации грудной клетки отмечается одышка, повышается риск пневмонии. Из-за застоя в воротной системе печени могут увеличиваться печень и селезенка.
Рахит активный: Диагностика[править]
Патоморфологические и рентгенологические признаки
1. В эпифизах трубчатых костей из-за накопления неминерализованного хряща резко расширяются зоны предварительного обызвествления. В норме их ширина не превышает 1 мм, а при рахите достигает 8—10 мм. На рентгенограммах выявляется разрежение зон предварительного обызвествления; дистальные отделы метафизов и эпифизы имеют изъеденные очертания; расстояние между ядрами оссификации в диафизах и эпифизах увеличено (см. рис. 26.3). Поражения эпифизов приводят к замедлению роста трубчатых костей в длину и к патологии суставов.
2. В диафизах трубчатых костей нарушается формирование компактного вещества. Под надкостницей образуются прослойки неминерализованного органического матрикса. На рентгенограммах они выглядят как полосы просветления. Иногда выявляются зоны перестройки Лоозера. Трубчатые кости теряют жесткость и прочность.
3. В плоских костях поражается как компактное, так и губчатое вещество. Поэтому плоские кости, особенно у грудных детей, размягчаются и легко деформируются даже при незначительных нагрузках.
4. Локальные отложения неминерализованного матрикса на поверхности плоских костей и метафизов трубчатых костей превращаются в остеофиты (рахитические «браслеты» и «четки»).
Клинический диагноз в большинстве случаев несложен и основан на данных анамнеза, физикального исследования и осмотра. Для оценки тяжести заболевания иногда требуется рентгенологическое исследование.
Дифференциальный диагноз[править]
Для выяснения причины рахита определяют уровни кальция, фосфата, ПТГ и метаболитов витамина D в сыворотке и уровни кальция и фосфата в моче (табл. 26.6).
Витамин-D-дефицитный рахит. Активный метаболит витамина D — 1,25(OH)2D3 — стимулирует всасывание кальция в кишечнике, усиливает резорбцию костной ткани и подавляет секрецию ПТГ. 25(OH)D3 также стимулирует всасывание кальция, хотя и слабее, чем 1,25(OH)2D3. Поэтому дефицит 25(OH)D3 или 1,25(OH)2D3 приводит к нарушениям образования костной ткани. Источники витамина D и пути его метаболизма показаны на рис. 26.4. Для витамин-D-дефицитного рахита характерны боли в костях и мышечная гипотония. Из-за этого грудные дети не встают на ноги, а дети, уже научившиеся ходить, могут потерять этот навык. Еще один признак витамин-D-дефицитного рахита — гипокальциемия, проявляющаяся тетанией и судорогами.
Дефицит витамина D в пище и недостаточная инсоляция были основными причинами рахита в европейских странах в прошлом веке. В наше время рахит, обусловленный этими причинами, встречается главным образом в слаборазвитых странах. Однако в последние годы в США было описано несколько случаев рахита у грудных детей при длительном естественном вскармливании. Матери таких детей, как правило, были вегетарианками и получали мало витамина D с пищей. Рахит чаще возникает у негров, возможно, из-за пониженной способности сильно пигментированной кожи синтезировать холекальциферол под действием солнечного света.
Заболевания печени и ЖКТ — самая частая причина рахита в Северной Америке, Канаде, Австралии и европейских странах. При этих заболеваниях нарушено образование хиломикронов в слизистой кишечника. Поскольку витамин D транспортируется из слизистой в кровь в составе хиломикронов, его всасывание также нарушается.
а. Атрезия желчных протоков вызывает холестаз. В результате подавляются синтез 25(OH)D3 в печени, его экскреция с желчью и повторное усвоение в кишечнике. Кроме того, заболевания печени и желчных путей сопровождаются стеатореей, которая затрудняет всасывание витамина D. Таким образом, при нарушениях печеночно-кишечного кругооборота теряются как экзогенный витамин D, так и эндогенный 25(OH)D3.
б. Целиакия (глютеновая энтеропатия) и врожденные аномалии кишечника приводят к снижению всасывания витамина D в тонкой кишке.
Противосудорожные средства фенобарбитал и фенитоин усиливают распад витамина D в печени и экскрецию 25(OH)D3 с желчью. Кроме того, фенитоин подавляет всасывание кальция в кишечнике и активность остеобластов. Поэтому у детей, длительно принимающих эти препараты, нередко отмечается витамин-D-дефицитный рахит. Пока не выяснено, при каких дозах противосудорожных препаратов и при какой длительности лечения возникает рахит. Риск рахита особенно высок у детей с эпилепсией при дефиците витамина D в пище и при недостаточной инсоляции. Таким детям с профилактической целью назначают 400—1000 ед/сут эргокальциферола или холекальциферола (2—3 таблетки поливитаминов).
Рахит активный: Лечение[править]
При подтвержденном витамин-D-дефицитном рахите, если нет нарушений всасывания, назначают холекальциферол или эргокальциферол в дозах 1600—2000 ед/сут. Если всасывание нарушено, доза может достигать 10 000 ед/сут. Лечение продолжается 1—3 мес. После исчезновения симптомов рахита переходят на поддерживающую дозу 400 ед/сут. Дозы подбирают индивидуально, не допуская гиперкальциемии. Для этого регулярно определяют уровень кальция в сыворотке и моче. При уровне общего кальция в сыворотке > 2,8 ммоль/л и суточной экскреции кальция > 3,5 ммоль препараты витамина D отменяют и пересматривают план лечения.
Чтобы предупредить деформации костей, грудному ребенку не дают слишком рано вставать и слишком много ходить.
При тяжелых поражениях скелета может потребоваться ортопедическое лечение, вплоть до хирургических вмешательств.
Профилактика[править]
Основной способ предупреждения витамин-D-дефицитного рахита — правильное питание и достаточная инсоляция. Для медикаментозной профилактики применяют холекальциферол в дозе 400 ед/сут внутрь в виде таблеток или пищевых добавок. Профилактическая доза холекальциферола может быть и меньшей: она зависит от инсоляции и времени года.
Прочее[править]
Гипокальциемический витамин D-зависимый рахит
Синонимы: дефицит 1-альфа-гидроксилазы, псевдовитамин-D-дефицитный рахит, витамин D-зависимый рахит типа I
Определение и общие сведения
Гипокальциемический витамина D-зависимый рахит является наследственным расстройством метаболизма витамина D с ранним началом, характеризующийся тяжелой гипокальциемией, приводящей к остеомаляции и рахитическим деформациям костей, а также умеренной гипофосфатемией.
Распространенность при рождении оценивается примерно в 1/ 2000 человек, гипокальциемический витамин D-зависимый рахит чаще встречается во французского популяции региона Сагеней в Квебеке (Канада). Псевдовитамин-D-дефицитный рахит наследуется как аутосомно-рецессивный признак.
Этиология и патогенез
Гипокальциемический витамина D-зависимый рахит возникает в результате инактивирующих мутаций в гене CYP27B1 (12q14), который кодирует фермент 1-альфа-гидроксилазу, превращающую кальцидиол (предшественник витамина D) в кальцитриол, активный метаболит витамина D. Данный дефект синтеза витамина D приводит к нарущению кишечной абсорбции кальция и фосфатов.
Клинические проявления
Псевдовитамин-D-дефицитный рахит манифестирует в течение первого года жизни гипотонией, тетанией, судорогами, мышечной слабостью и плохим ростом. Постепенно у пациентов проявляется характерные рахитические деформации (дугообразные ноги, рахитические четки), иногда наблюдается гипоплазия эмали.
Диагностика
Диагноз витамин D-зависимого рахита типа I базируется на биохимических и рентгенологических данных. Классическими рентгенологическими признаками рахита являются нарушения роста пластин и метафизарных костей, остеомаляция и остеопороз. Биохимические признаки — тяжелая гипокальциемия и умеренная гипофосфатемия. Дополнительные биохимические показатели включают нормальные уровни кальцидиола (25-гидроксивитамина D) в сыворотке крови, сопровождаемые низкими уровнями кальцитриола (1,25-дигидроксивитамин D3), аминоацидурия и повышенные уровни периферических паратиреоидных гормонов. Биопсия кости может выявить остеомаляцию. Диагноз подтверждается анализом ДНК.
Дифференциальный диагноз
Дифференциальный диагноз витамин D-зависимого рахита типа I включает алиментарный дефицит витамина D, витамин-D резистентый рахит и дисплазию костной ткани.
Лечение
Лечение нацелено на улучшение роста и восстановление нормальных уровней кальция, фосфора, щелочной фосфатазы и паратиреоидного гормона в сыворотке крови, а также предотвращении деформаций скелета. Показан ежедневный прием больших доз витамина D и физиологических доз кальцитриола. Нефкрокальциноз, гиперкальциурия и гиперкальциемия могут наблюдаться как осложнения терапии.
Прогноз
При адекватном лечении прогноз благоприятный.
Рахит недоношенных
1. Этиология
а. У недоношенных рахит чаще всего возникает на фоне парентерального питания из-за дефицита кальция и фосфора в питательной смеси. Другая возможная причина: гипокальциемия и гипофосфатемия у матери.
б. Рахит нередко развивается и у доношенных маловесных новорожденных, если они получают только грудное молоко. Дело в том, что содержание кальция и фосфора в грудном молоке не соответствует очень быстрому росту скелета у маловесного ребенка.
2. Лечение
а. В рацион включают кальций в виде кальция глюконата или кальция глубионата в дозе 60 мг/кг/сут (в пересчете на кальций) и фосфор в виде фосфата калия в дозе 30 мг/кг/сут (в пересчете на фосфор). Раннее назначение этих препаратов маловесным новорожденным позволяет предупредить рахит.
б. При рахите у недоношенных и маловесных новорожденных уровень 1,25(OH)2D3 в сыворотке повышен из-за дефицита фосфора. Поэтому такие больные не нуждаются в лечении витамином D (при достаточном содержании кальция и фосфора в рационе). Они должны получать обычные количества витамина D: не более 400 ед/сут.
Источники (ссылки)[править]
Дополнительная литература (рекомендуемая)[править]
1. Key L, et al. Treatment of congenital osteopetrosis with high-dose calcitriol. N Engl J Med 310:409, 1984.
2. Urritt MF, et al. Pediatric reference intervals for 19 biologic variables in healthy children [see comments] Mayo Clin Proc 65:329, 1990.
3. Byers PH, et al. Osteogenesis imperfecta: Translation of mutation to phenotype. J Med Genet 28:433, 1991.
4. Clark AG, et al. Safety and efficacy of calcium carbonate in children with chronic renal failure. Nephrol Dial Transplant 4:539, 1989.
5. Coccia PF, et al. Successful bone marrow transplantation for infantile malignant osteopetrosis. New Engl J Med 300:701, 1980.
6. Cohn DH, et al. Recurrence of lethal osteogenesis imperfecta due to parental mosaicism for a dominant mutation in a human type I collagen gene (COL1A1). Am J Hum Genet 46:591, 1990.
7. Colletti RB, et al. Detection of hypocalcemia in susceptible neonates: The Q-oTc Interval. New Engl J Med 290:931, 1974.
8. Culler FL, et al. Impaired calcitonin secretion in patients with Williams syndrome. J Pediatr 107:720, 1985.
9. Dent CE, Friedman M. Idiopathic juvenile osteoporosis. Q J Med 34:177, 1966.
10. Forman DT, Lorenzo L. Ionized calcium: Its significance and clinical usefulness. Ann Clin Lab Sci 21:297, 1991.
11. Garabedian M, et al. Elevated plasma 1,25 dihydroxyvitamin D concentrations in infants with hypercalcemia and an elfin facies. New Engl J Med 312:948, 1985.
12. Gershanick JJ, et al. The association of hypocalcemia and recurrent apnea in premature infants. Am J Dis Child 113:646, 1972.
13. Gertner JM, Disorders of bone and mineral metabolism. In BE Clayton, JM Round, (eds) Chemical Pathology and the Sick Child. Oxford: Blackwell, 1984. P. 367.
14. Gertner JM, Root L. Osteogenesis Imperfecta. In JM Lane (ed) Pathologic Fractures in Metabolic Bone Disease. Orthopedic Clin N Am 20:151, 1990.
15. Glorieux FH, et al. Induction of bone resorption by parathyroid hormone in congenital malignant osteopetrosis. Metab Bone Dis Relat Res 3:143, 1981.
Действующие вещества[править]
- Кальцитриол
- Кальция глицерофосфат
- Кальция глюконат
- Колекальциферол
- Ретинол
Источник
