Код мкб 10 правосторонняя сегментарная пневмония

Содержание
- Описание
- Дополнительные факты
- Причины
- Симптомы
- Диагностика
- Лечение
- Прогноз
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Сегментарная пневмония.
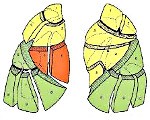
Сегментарная пневмония
Описание
Сегментарная пневмония. Воспаление морфо — функциональной единицы доли легкого — бронхолегочного сегмента. Заболевание чаще возникает у детей. Сегментарная пневмония характеризуется острым началом, высокой лихорадкой, выраженной интоксикацией, отрывистым кашлем, болью в грудной клетке или животе. Может принимать затяжное течение, приводить к формированию пневмосклероза и бронхоэктазов. Сегментарная пневмония диагностируется по клиническим, физикальным, рентгенологическим и лабораторным данным. Лечение сегментарной пневмонии складывается из антибиотикотерапии, дезинтоксикации, оксигенотерапии, устранения бронхообструкции и сердечно-сосудистых нарушений.
Дополнительные факты
Сегментарная пневмония – отграниченное воспаление, охватывающее легочную ткань в границах одного или нескольких анатомических сегментов. Сегментарной пневмонией чаще болеют дети дошкольного возраста (3-7 лет), однако заболевание может поражать и детей других возрастных групп, и даже взрослых. На долю сегментарной пневмонии приходится около 25% всех острых пневмоний у детей. По частоте развития уступает только очаговой пневмонии. При одновременном поражении нескольких сегментов говорят о полисегментарной пневмонии; части легочного сегмента – о субсегментарной пневмонии. Кроме этого, различают первичную сегментарную пневмонию (возникает как самостоятельное заболевание) и вторичную (развивается на фоне ОРВИ). Ввиду того, что сегментарная пневмония склонна к торпидному и осложненному течению, ее своевременное распознавание и адекватная терапия являются актуальной задачей пульмонологии и педиатрии.
Сегментарная пневмония
Причины
Бронхолегочные сегменты – это участки легочной ткани, входящие в состав доли, которые вентилируются собственными сегментарными бронхами и кровоснабжаются сегментарными ветвями легочной артерии. Сегменты имеют форму усеченного конуса, с верхушкой, обращенной к корню легкого. В каждом легком выделяют по десять сегментов (некоторые авторы в левом легком различают восемь сегментов). Верхняя доля правого легкого состоит из трех сегментов (верхушечного, заднего и переднего); средняя доля – из двух сегментов (латерального и медиального); нижняя – из пяти сегментов (верхнего, медиального базального, переднего базального, латерального базального, заднего базального). Верхняя доля левого легкого образована пятью сегментами (верхушечным, задним, передним, верхним язычковым и нижним язычковым); сегменты нижней доли левого легкого совпадают с таковыми в правом легком.
Локальное воспаление одного или нескольких из перечисленных анатомических участков дыхательных путей и вызывает развитие сегментарной пневмонии, т. Е. Поражение всегда охватывает менее целой доли. Вовлеченные в воспалительный процесс сегменты, как правило, находятся в состоянии ателектаза. Чаще возникает правосторонняя сегментарная пневмония. В 95% процесс носит односторонний характер, только в 5% легочные сегменты поражаются с двух сторон.
Микробный пейзаж при первичной сегментарной пневмонии обычно представлен пневмококками, гемофильной палочкой, пиогенным стрептококком, стафилококком. Часто встречаются микст-инфекции (сочетание нескольких бактериальных агентов). Из атипичных возбудителей к формированию сегментарного воспаления легких могут приводить хламидия, микоплазма, легионелла. В этиологии сегментарной пневмонии существенное место занимают респираторные вирусы: гриппа, парагриппа, РС-вирус, аденовирус. Пути проникновения и распространения инфекции типичные для других видов пневмоний – аэрозольный (при вдыхании возбудителей вместе с воздухом), аспирационный (при попадании возбудителей из носоглотки), гематогенный (при распространении возбудителей из других очагов инфекции в организме).
Пневмонии сегментарного типа обычно поражают детей, имеющих склонность к гиперергическим реакциям, страдающих проявлениями экссудативно-катарального диатеза. У взрослых предрасполагающими факторами может выступать курение, хронический деформирующий бронхит, переохлаждение, снижение общей иммунной защиты.
Симптомы
Сегментарная пневмония манифестирует остро: температура тела достигает 39°С, возникает ярко выраженный интоксикационный синдром (разбитость, потливость, адинамия, ломота в теле, головная боль), тахипноэ, тахикардия. У детей может отмечаться спутанность сознания, судороги. На второй-третий день болезни присоединяется редкий отрывистый кашель, боли в грудной клетке и в эпигастральной области. При полисегментарной пневмонии перечисленные симптомы выражены в большей степени, быстро развивается дыхательная недостаточность.
При своевременном лечении клинические признаки сегментарной пневмонии регрессируют через 10-12 дней, однако рентгенологические изменения сохраняются длительнее – две-три недели. Поскольку пораженный легочный сегмент, как правило, находится в состоянии ателектаза, сегментарная пневмония может приобретать торпидное течение и затягиваться на 2-3 месяца. Неразрешившаяся острая сегментарная пневмония может приводить к развитию хронической пневмонии, локального пневмосклероза и бронхоэктазов.
Боль в груди слева. Боль в грудной клетке. Высокая температура тела. Кашель. Лейкоцитоз. Ломота в теле. Мокрота. Нейтрофилез. Ночная потливость у мужчин. Потливость. Судороги.
Диагностика
Примерно у четверти пациентов в первые дни болезни аускультативные и перкуторные данные скудные. В остальных случаях педиатр или пульмонолог может заподозрить сегментарную пневмонию по сочетанию клинической симптоматики с физикальными изменениями: стойкими влажными мелкопузырчатыми хрипами, бронхиальным дыханием, укорочением перкуторного звука.
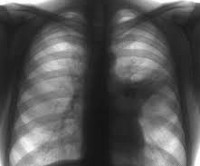
Диагностические предположения подтверждаются на основании данных рентгенографии легких: на снимках выявляются гомогенные интенсивные тени в форме треугольника, имеющие четко очерченные границы, снижение структурности корня. Иногда сегментарную пневмонию удается выявить только при динамическом исследовании, когда появляется ателектатический компонент, придающий границам поражения характерную четкость. В периферической крови определяются острые воспалительные изменения, включающие лейкоцитоз, сдвиг формулы влево повышение СОЭ, наклонность к анемии.
Сегментарную пневмонию дифференцируют с туберкулезом легких, первичным и метастатическим раком легкого, инфарктом легкого, облитерирующим бронхиолитом, инородным телом в бронхах, а также другими клинико-рентгенологическими формами пневмоний (очаговой, лобарной, интерстициальной).
Лечение
Терапия сегментарной пневмонии направлена на борьбу с инфекционным началом, устранение дыхательной недостаточности, снижение токсической нагрузки, рассасывание воспалительных очагов в легких. Дети с отягощенным преморбидным фоном, тяжелым, осложненным и затяжным течением сегментарной пневмонии подлежат госпитализации, в остальных случаях терапия может проводиться амбулаторно.
Этиотропная антибактериальная терапия сегментарной пневмонии начинается сразу после установления диагноза и продолжается 10-14 дней. Стартовая терапия проводится препаратами широкого спектра действия (полусинтетические пенициллины, цефалоспорины, фторхинолоны). С целью ликвидации обструкции дыхательных путей назначаются отхаркивающие и муколитические средства, бронхолитические препараты, проводятся лечебные бронхоскопии, ультразвуковые ингаляции. При выраженной дыхательной недостаточности назначается систематическая оксигенотерапия.
С дезинтоксикационной целью выполняются внутривенные вливания глюкозо-солевых растворов; рассасыванию инфильтративных изменений способствует введение хлорида кальция. Проводится посиндромная терапия, направленная на восстановление нарушенных функций, с использованием антипиретиков, седативных, сердечно-сосудистых, антигистаминных средств, глюкокортикостероидов. В периоде обратного развития сегментарной пневмонии медикаментозное лечение дополняется методами физиотерапевтического воздействия: УВЧ, индуктотермией, лекарственным электрофорезом, УФО на грудную клетку. Для улучшения дренажа бронхиального дерева показан вибромассаж, дыхательная гимнастика, массаж грудной клетки.
Прогноз
Легкие и среднетяжелые формы сегментарной пневмонии, как правило, заканчиваются полным выздоровлением в течение трех недель. Затяжное или осложненное течение обычно наблюдается при вирусной или бактериальной реинфекции, отягощенном преморбидном фоне, позднем или неадекватном лечении. При развитии токсических или гнойных осложнений прогноз сегментарной пневмонии может быть очень серьезным.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
Термин «пневмония» объединяет множество разновидностей воспаления легких, которые отличаются друг от друга этиологией развития, симптомами и другими особенностями. Одна из наиболее распространенных форм заболевания – внебольничная пневмония, которая встречает у людей любого возраста, и может вызвать серьезные осложнения. Подробно рассмотрим что это такое внегоспитальная пневмония, что это значит, симптомы, острая двусторонняя, правосторонняя, левосторонняя нижнедолевая, патогенез заболевания, заразна ли, как передается и как ее вылечить у взрослых и детей?

Что это такое
Внебольничная пневмония – заболевание дыхательной системы, не связанное с пребыванием больного в медицинском учреждении. О данной форме воспаления легких принято говорить в следующих случаях:
- когда признаки проявились у человека, который не находился на стационарном лечении;
- если болезнь развилась не менее, чем через 2 недели после выписки из стационара, или не позже, чем в первые двое суток после госпитализации.
Данные признаки отличают ее от госпитальной (внутрибольничной) пневмонии, развивающейся непосредственно в стенах больниц. В зависимости от возбудителя заболевания у взрослых и детей, по международной классификации кодов МКБ-10 выделяют 8 видов внегоспитальной формы воспаления легких, которые обозначаются кодами от J12 до J18. Клиническая картина большинства видов по коду мкб-10, как правило, острая, но в некоторых случаях может протекать с незначительно выраженными симптомами.
ВАЖНО! Внебольничная пневмония считается менее тяжелой формой болезни, чем госпитальная, но в тяжелых случаях также может вызвать серьезные осложнения и привести к летальному исходу.
Почему развивается болезнь
 Ключевая причина внебольничной пневмонии – попадание патогенных микроорганизмов в дыхательные пути, сопровождающееся следующими факторами:
Ключевая причина внебольничной пневмонии – попадание патогенных микроорганизмов в дыхательные пути, сопровождающееся следующими факторами:
- снижение иммунитета;
- сильное переохлаждение;
- патологии сердечно-сосудистой, респираторной или эндокринной системы;
- длительный постельный режим при лечении другого заболевания;
- серьезные хирургические операции в анамнезе;
- вредные привычки, нездоровый образ жизни;
- возраст более 60 лет.
Чаще всего возбудителями данной формы заболевания выступают пневмококки, стрептококки и гемофильная палочка, реже – стафилококки, хламидии, микоплазмы, клебсиелла, легионеллы, аденовирусы. Они могут проникнуть в организм человека где угодно – в бытовых условиях, при контакте с внешним миром, нахождении в месте большого скопления людей и т.д.
Основной путь попадания патогенных микроорганизмов в дыхательные пути – воздушно-капельный, то есть бактерии и вирусы выделяются в воздух при кашле или чихании носителя болезни, после чего попадают в организм здоровых людей. В норме респираторный тракт человека стерилен, а все чужеродные агенты уничтожаются дренажной системой легких.
При наличии факторов, которые были перечислены выше (переохлаждение, снижение иммунитета и т.д.) работа дренажной системы нарушается, а бактерии и вирусы остаются в легких, поражают ткани органа и вызывают воспалительный процесс. Инкубационный период не больничной пневмонии зависит от типа возбудителя, возраста и состояния здоровья больного, и в среднем составляет от 3-х часов до 3-х суток.
У 35-90% больных внебольничную пневмонию вызывают пневмококки, у 5-18% – гемофильная палочка, а на хламидии, легионеллы, микоплазмы и другие микроорганизмы приходится около 8-30% случаев заболевания.
СПРАВКА! Молодые люди чаще всего страдают от атипичных форм патологии (возбудители – хламидии, микоплазмы, легионеллы и т.д.), а в пожилом возрасте организм чаще всего поражают энтеробактерии и гемофильная палочка. Пневмококковая пневмония встречается у большинства больных вне зависимости от возраста.
Классификация (мкб-10) и виды заболевания
 В зависимости от типа возбудителя заболевания, локализации воспалительного процесса и особенностей клинического течения внебольничная пневмония делится на несколько видов. Согласно коду МКБ-10, классификация выглядит следующим образом:
В зависимости от типа возбудителя заболевания, локализации воспалительного процесса и особенностей клинического течения внебольничная пневмония делится на несколько видов. Согласно коду МКБ-10, классификация выглядит следующим образом:
- вирусная форма заболевания, не представленная в других категориях (J12);
- стрептококковая пневмония (J13);
- патология, вызванная гемофильной палочкой (J14);
- бактериальная форма неклассифицированная (J15);
- болезнь, вызванная другими возбудителями (J16);
- пневмония как осложнение других заболеваний (J17);
- пневмония с неуточненным возбудителем (J18).
Исходя из местонахождения патологического процесса (сторона и область поражения), степени тяжести и общей картины болезни выделяют разные формы внебольничной пневмонии (правосторонняя, левосторонняя, двусторонняя, нижнедолевая), причем каждая из них имеет свои особенности клинического течения и терапии.
Правосторонняя и левосторонняя
- Правосторонняя пневмония. Анатомическое строение правого бронха отличается от строения левого – он короткий и широкий, поэтому правостороннее воспаление встречается чаще. Данная форма болезни обычно диагностируется у взрослых при поражении респираторной системы стрептококками.
- Левосторонняя пневмония. Воспалительный процесс с левой стороны более опасен, чем правосторонний – он свидетельствует о серьезном ослаблении организма. Основные симптомы – кашель и болевые ощущения в боку, а в запущенных случаях может наблюдаться дыхательная недостаточность.
По области поражения
Воспаление при внебольничной пневмонии может охватывать разные области легких – если поражение небольшое, заболевание называют очаговым. При воспалении нескольких частей легких речь идет о сегментарной патологии, а тотальная наблюдается при вовлечении в патологический процесс всего легкого. Долевая пневмония диагностируется при повреждении одной из долей органа, причем данная форма, в свою очередь, делится на верхне- и нижнедолевую, а также центральную.
- Верхнедолевая пневмония. Поражение верхней доли легкого считается тяжелой формой болезни, и проявляется выраженными симптомами, дисфункцией кровеносной и нервной системы.
- Нижнедолевая форма. Признаками заболевания выступают боли в животе, повышение температуры, озноб и кашель с обильным отхождением мокроты.
- Центральное воспаление. Патологический процесс развивается в глубине органа, поэтому проявляется он достаточно слабо.
ВАЖНО! Определить локализацию и масштаб пораженной области, основываясь исключительно на симптомах заболевания, нельзя – для этого необходимо рентгенологическое исследование и другие методы диагностики.
По степени тяжести
- Легкая форма. Воспаление легких, протекающее в легкой форме, лечится амбулаторно под контролем врача. Основные симптомы – небольшая лихорадка, умеренная одышка при физических нагрузках, нормальное давление и ясное сознание.
- Средняя тяжесть. Пневмония средней тяжести чаще всего наблюдается у людей с хроническими патологиями, и требует помещения больного в стационар. Она характеризуется повышенной потливостью, выраженной лихорадкой, нарушением ЧСС, легким помрачением сознания.
- Тяжелая пневмония. Данная форма болезни проявляется серьезным нарушением дыхательной функции, септическим шоком, помутнением сознания и другими тяжелыми симптомами, и лечится в условиях реанимационного отделения.
По клинической картине
- Острая форма. Болезнь развивается внезапно и характеризуется признаками интоксикации организма – высокой температурой, сильным кашлем с обильным отделением мокроты, ухудшением общего самочувствия.
- Хроническая пневмония. Воспалительный процесс поражает не только легочную, но и промежуточную ткань, ухудшает функцию легких и вызывает деформацию бронхов. Клиническое течение
При отсутствии лечения острая форма внебольничной пневмонии может перейти в хроническую, вследствие чего в патологический процесс будут постоянно вовлекаться новые сегменты легких.
Симптомы и признаки
 Симптомы и проявления внебольничной пневмонии у взрослых и детей зависят от возбудителя болезни, ее формы и общего состояния организма человека. В число основных признаков патологии у взрослых и детей входят:
Симптомы и проявления внебольничной пневмонии у взрослых и детей зависят от возбудителя болезни, ее формы и общего состояния организма человека. В число основных признаков патологии у взрослых и детей входят:
- повышение температуры до 38-40 градусов;
- сильный кашель с отделением мокроты ржавого оттенка;
- слабость, утомляемость, снижение работоспособности;
- повышенная потливость, особенно в ночное время;
- болевые ощущения в области грудной клетки;
- одышка разной интенсивности (в зависимости от масштаба и области поражения).
При очаговых формах заболевания патологический процесс развивается медленно, а первые симптомы могут наблюдаться только через неделю после заражения. Если воспаление охватывает оба легких, у больного развивается сильная интоксикация и дыхательная недостаточность. Сегментарное поражение, как правило, протекает в легкой форме, без сильной лихорадки и кашля, а крупозное сопровождается выраженной симптоматикой, высокой температурой, помрачением сознания. Если воспаление затронуло нижние сегменты легких, человек ощущает боли в животе или в боку.
Разные возбудители пневмонии также могут давать разную клиническую картину. При попадании в дыхательную систему микоплазм и хламидий к общим симптомам присоединяются боли в мышцах и суставах, заложенность носа, дискомфорт в горле, но патологический процесс протекает легко. Поражение легионеллами характеризуется выраженными симптомами, а заболевание протекает в тяжелой форме, и может вызвать серьезные осложнения.
ВАЖНО! У больных зрелого возраста сильная лихорадка, как правило, отсутствует, а показатели температуры остаются в пределах 37-37,5 градусов, что затрудняет постановку диагноза.
Чем опасна
При тяжелом течении внебольничная пневмония может вызвать целый ряд серьезных осложнений, включая:
- абсцесс легкого;
- гнойный плеврит;
- отек бронхов и легких;
- сердечная недостаточность, миокардит;
- инфекционно-токсический шок;
- нарушения свертываемости крови;
- расстройства работы нервной системы.
У больных моложе 60 лет при отсутствии сопутствующих патологий и своевременной диагностике заболевание имеет благоприятный прогноз и хорошо поддается лечению.
Диагностика
 Постановка диагноза при внебольничной пневмонии включает лабораторные и инструментальные методы, которые позволяют не только выявить патологический процесс, но и определить его масштаб и локализацию.
Постановка диагноза при внебольничной пневмонии включает лабораторные и инструментальные методы, которые позволяют не только выявить патологический процесс, но и определить его масштаб и локализацию.
В первую очередь проводится внешний осмотр больного и выслушивание грудной клетки – при наличии воспалительного процесса в легких будут слышны характерные влажные хрипы.
Основной метод диагностики пневмонии – рентгенологическое исследование (на снимках области поражения выглядят как темные пятна разного размера и формы). Для определения возбудителя болезни и его чувствительности к терапии проводятся клинические анализы крови, мокроты.
При необходимости в качестве дополнительных методов исследования используется КТ, МРТ и бронхоскопия. Дифференциальная диагностика при внебольничной пневмонии проводится с бронхопневмонией, бронхитом, ХОБЛ, злокачественными новообразованиями дыхательных путей и другими заболеваниями после чего ставят дифференциальный диагноз.
СПРАВКА! При отсутствии выраженных симптомов диагностика пневмонии затрудняется, а в некоторых случаях ее обнаруживают случайно при проведении профилактических обследований.
Лечение
Основа лечения пневмонии – антибиотики, которые подбираются в зависимости от возбудителя заболевания (как правило, применяются пенициллины, фторхинолоны, макролиды), а если он не определен, используются препараты широкого спектра действия. Вместе с антибактериальными средствами больным назначается симптоматическая терапия – жаропонижающие, отхаркивающие и муколитические лекарства, которые облегчают отхождение мокроты и общее состояние. После устранения острых симптомов и нормализации температуры тела рекомендуется пройти курс физиотерапии – элетрофорез, УВЧ, магнитотерапия, массаж и т.д.
Пациентам с любой формой внебольничной пневмонии необходим постельный режим, питание с высоким содержанием полезных веществ, обильное питье, витаминотерапия.
Профилактика
Как и любое другое заболевание, внебольничную пневмонию легче предупредить, чем лечить – для этого следует выполнять ряд простых санитарных правил и клинических рекомендаций:
- отказаться от вредных привычек (в первую очередь от курения), сбалансировано питаться, заниматься легкой физической активностью;
- избегать мест большого скопления людей в периоды эпидемий;
- своевременно лечить ОРВИ, грипп и другие респираторные заболевания;
- соблюдать личную гигиену, мыть руки после прихода с улицы, не переохлаждаться;
- раз в полгода проходить флюорографию для контроля состояния респираторной системы.
Внебольничная пневмония – серьезное заболевание, которое при отсутствии лечения может привести к серьезным последствиям, поэтому при первых симптомах воспалительного процесса следует как можно скорее обратиться к врачу. Своевременная диагностика, правильно подобранная терапия и соблюдение мер профилактики помогут избежать неприятных последствий и рецидивов болезни в будущем.
Оцените статью:
Загрузка…
Источник
