Код мкб 10 няк
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Описание
- Симптомы
- Причины
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Неспецифический язвенный колит.

Неспецифический язвенный колит
Описание
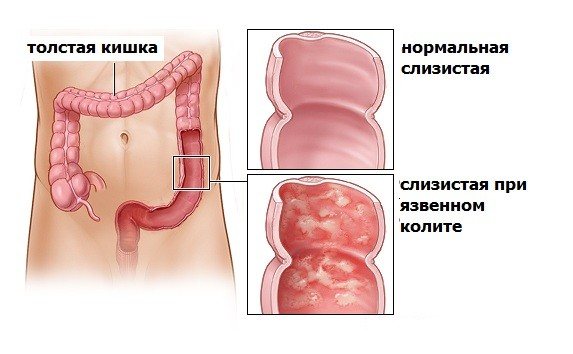
Неспецифический язвенный колит (НЯК) — хроническое воспалительное заболевание слизистой оболочки толстой кишки, возникающее в результате взаимодействия между генетическими факторами и факторами внешней среды, характеризующееся обострениями. Обнаруживается у 35 — 100 человек на каждые 100000 жителей, то есть затрагивает менее 0,1 % популяции. В настоящее время, в англоязычной литературе, более верным термином считается «язвенный колит».
Симптомы
• Частый понос или кашицеобразный стул с примесью крови, гноя и слизи.
• «Ложные позывы» на дефекацию, «императивные» или обязательные позывы на дефекацию.
• боль в животе (чаще в левой половине).
• лихорадка (температура от 37 до 39 градусов в зависимости от тяжести заболевания).
• снижение аппетита.
• потеря веса (при длительном и тяжелом течении).
• водно-электролитные нарушения различной степени.
• общая слабость.
• боли в суставах.
Следует отметить, что некоторые из перечисленных симптомов могут отсутствовать или выражены минимально.
Неспецифический язвенный колит
Причины
Среди факторов, способствующих развитию неспецифического язвенного колита, следует в первую очередь назвать наследственную предрасположенность. У родственников больных риск его развития оказывается в 10 раз выше, чем у всего населения.
Если язвенным колитом страдают оба родителя, то риск его развития у ребенка к 20-летнему возрасту возрастает до 52%.
К факторам, препятствующим возникновению неспецифического язвенного колита, следует отнести курение. У курящих риск развития заболевания оказывается ниже, чем у некурящих или у лиц, прекративших курение. Убедительного объяснения защитного действия курения при язвенном колите пока не дано. Предполагается, что при курении снижается кровоток в слизистой оболочке прямой кишки, в результате чего уменьшается продукция агентов воспаления.
Лечение
В период слабого или умеренного обострения показано амбулаторное лечение. Диета при язвенном колите. С момента обострения назначается диета №4а. При стихании воспалительных процессов — диета 4б. В период ремиссии — диета 4в, затем обычная диета с исключением продуктов, плохо переносимых пациентом. В случае тяжелого обострения язвенного колита — назначение парэнтерального (через вену) и/или энтерального питания.
Медикаментозное лечение. Основные препараты для лечения язвенного колита — препараты 5-аминосалициловой кислоты. К ним относятся сульфасалазин и месалазин. Эти препараты обладают противовоспалительным действием и оказывают заживляющий эффект на воспаленную слизистую толстой кишки. Важно помнить, что сульфасалазин может вызывать большее количество побочных эффектов, чем месалазин, и нередко оказывается менее эффективен при лечении. Кроме того, препараты, содержащие месалазин как действующее вещество (салофальк, месакол, самезил, пентаса), оказывают эффект в разных отделах толстой кишки. Так, пентаса начинает действовать еще в двенадцатиперстной кишке, месакол — начиная с толстой кишки.
Гормоны — преднизолон, дексаметазон — назначаются при недостаточной эффективности препаратов 5-АСК или при тяжелой атаке язвенного колита. Обычно их комбинируют с сульфасалазином или месалазином. В случаях среднетяжелого и/или тяжелого заболевания преднизолон или его аналоги вводятся внутривенно в дозах от 180 до 240 мг в сутки и выше в зависимости от активности заболевания. Через 3-5-7 дней при наличии терапевтического эффекта гормоны назначаются перорально в таблетированной форме. Обычно стартовая дозировка составляет 40-60 мг в сутки в зависимости от активности заболевания и массы тела больного. В последующем доза преднизолона снижается по 5 мг в неделю. Гормональные препараты не заживляют слизистую толстой кишки, они лишь снижают активность обострения. Ремиссия (неактивное заболевание) не поддерживается при назначении гормонов на длительное время.
Биологические препараты — ремикейд, хумира — назначаются при гормонорезистентных формах заболевания.
Основные медуслуги по стандартам лечения | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
- Описание
- Симптомы (признаки)
- Диагностика
- Лечение
Краткое описание
Неспецифический язвенный колит (НЯК) — хроническое воспалительное заболевание толстой кишки неизвестной этиологии, характеризующееся язвенно — некротическими изменениями её слизистой оболочки.
Код по международной классификации болезней МКБ-10:
- K51 Язвенный колит
Заболевание всегда начинается с прямой кишки и распространяется в проксимальном направлении. Тотальное поражение толстой кишки встречается в 25% случаев. В тяжёлых случаях поражение может распространяться на подслизистую, мышечную и серозную оболочки кишечной стенки. Характерны образование язв в толстой и прямой кишках, кровотечения, абсцедирование крипт слизистой оболочки и воспалительный псевдополипоз. Заболевание часто вызывает анемию, гипопротеинемию и электролитный дисбаланс, с меньшей частотой может приводить к перфорации или образованию рака ободочной кишки.
Частота — 2–7:100 000. Два пика заболеваемости — 15–30 лет (больший пик) и 50–65 лет (меньший). Преобладающий пол — женский.
Классификация • По клиническому течению •• острая форма •• Хроническая рецидивирующая •• Хроническая непрерывная • По степени тяжести •• Лёгкая степень тяжести ••• Стул 4 р/сут и реже, кашицеобразный ••• Примесь крови в кале в небольшом количестве ••• Лихорадка, тахикардия, анемия нехарактерны; масса тела не меняется, СОЭ не изменена •• Тяжёлое течение ••• Стул 20–40 р/сут, жидкий ••• Кал в большинстве случаев содержит примесь крови ••• Температура тела 38 °С и выше ••• Пульс 90 в минуту и чаще ••• Уменьшение массы тела на 20% и более ••• Выраженная анемия ••• СОЭ более 30 мм/ч •• Средняя степень тяжести включает показатели, находящиеся между параметрами лёгкой и тяжёлой степеней.
Симптомы (признаки)
Клиническая картина
• Начало заболевания может быть острым или постепенным.
• Основной признак — многократный водянистый стул с примесью крови, гноя и слизи в сочетании с тенезмами и ложными позывами на дефекацию. В период ремиссии диарея может полностью прекратиться, но стул обычно кашицеобразный, 3–4 р/сут, с незначительным включением слизи и крови.
• Схваткообразные боли в животе. Чаще всего это область сигмовидной, ободочной и прямой кишок, реже — область пупка и слепой кишки. Типично усиление боли перед дефекацией и ослабление после опорожнения кишечника. Локализация болей зависит от уровня поражения. Типично усиление боли перед дефекацией и ослабление после опорожнения кишечника.
• Возможно поражение других органов и систем •• Кожа и слизистые оболочки: дерматит, афтозный стоматит (5–10%), гингивиты и глосситы, узловатая (1–3%) и мультиформная эритема, гангренозная пиодермия (1–4%), язвы нижних конечностей •• Артралгии и артрит (в 15–20% случаев), в т.ч. и спондилит (3–6%) •• Офтальмологические осложнения (4–10%): эписклерит, увеит, иридоциклит, конъюнктивит, катаракта, ретробульбарный неврит зрительного нерва, язвы роговицы •• Печень: жировой гепатоз (7–25%), цирроз (1–5%), амилоидоз, первичный склерозирующий холангит (1–4%), хронический активный гепатит.
Диагностика
Лабораторные исследования • Анализ периферической крови •• Анемия (постгеморрагическая — в результате потери крови; реакция костного мозга на скрытое воспаление; нарушение всасывания железа, фолиевой кислоты, витамина В12) •• Лейкоцитоз различной степени выраженности •• Увеличение СОЭ •• Гипопротромбинемия •• Гипоальбуминемия вследствие мальабсорбции аминокислот •• Повышение содержания a1 — и a2 — глобулинов •• Гипохолестеринемия • Электролитные нарушения •• Гипокалиемия в результате снижения всасывания как непосредственно ионов, так и витамина D •• Гипомагниемия.
Специальные исследования • Ректороманоскопию в период обострения проводят без предварительной подготовки кишечника • Колоноскопию назначают после стихания острых явлений, т.к. при тяжёлом течении болезни возможна перфорация язвы или токсическая дилатация •• НЯК лёгкой степени — зернистость слизистой оболочки •• НЯК умеренной степени тяжести — слизистая оболочка кровоточит при контакте, присутствуют язвенные поражения и слизистый экссудат •• НЯК тяжёлой степени — спонтанные кровотечения из слизистой оболочки кишки, обширные язвенные поражения и образование псевдополипов (покрытая эпителием грануляционная ткань) • Ирригография •• Уменьшение выраженности или отсутствие гаустрации •• Равномерное сужение просвета кишки, её укорочение и ригидность стенок (вид «водопроводной трубы») •• Продольная ориентация складок слизистой оболочки с изменением структуры их по типу мелкой и крупной сетчатости •• Зазубренность и нечёткость контуров кишечной трубки, обусловленные наличием язв и псевдополипов (в фазу обострения) •• Процедура противопоказана при развитии токсического мегаколона • Обзорная рентгенография органов брюшной полости особенно важна в случаях тяжёлого НЯК, когда колоноскопия и ирригография противопоказаны •• Укорочение толстой кишки •• Отсутствие гаустрации •• Неровность слизистой оболочки •• Расширение толстой кишки (токсический мегаколон) •• Свободный газ под куполом диафрагмы при перфорации.
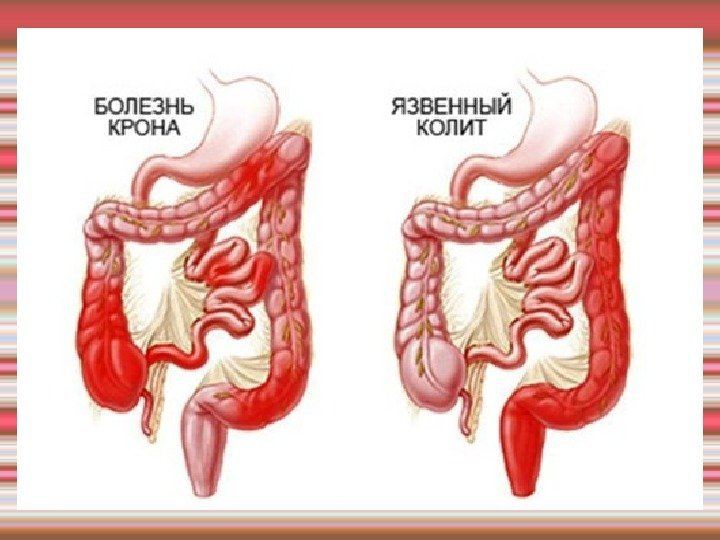
Дифференциальная диагностика • Острая дизентерия • Болезнь Крона • Туберкулёз кишечника • Диффузный семейный полипоз толстой кишки • Ишемический колит.
Лечение
ЛЕЧЕНИЕ
Диета. Различные варианты диеты №4. Следует избегать употребления сырых фруктов и овощей с целью механического щажения воспалённой слизистой оболочки ободочной кишки. У некоторых пациентов безмолочная диета позволяет снизить выраженность клинических проявлений, но при неэффективности от неё следует отказаться.
Тактика ведения
• При внезапных обострениях показана разгрузка кишечника с внутривенным введением жидкостей в течение короткого периода времени. Полностью парентеральное питание позволяет обеспечить длительный отдых для кишечника.
• Салицилосульфаниламидные препараты эффективны при всех степенях тяжести заболевания, вызывая ремиссию и снижая частоту обострений •• Сульфасалазин по 0,5–1 г 4 р/сут до стихания клинических проявлений, затем по 1,5–2 г/сут длительно (до 2 лет) для профилактики рецидивов, или •• Салазодиметоксин по 0,5 г 4 р/сут в течение 3–4 нед, затем по 0,5 г 2–3 р/сут в течение 2–3 нед •• Месалазин — по 400–800 мг 3 р/сут внутрь в течение 8–12 нед; для профилактики рецидивов — по 400–500 мг 3 р/сут при необходимости в течение нескольких лет. Препарат следует принимать после еды, запивая большим количеством воды. При левостороннем НЯК препарат можно применять ректально (свечи, клизма). Показан при недостаточной эффективности и плохой переносимости сульфасалазина.
• ГК — при острых формах заболевания, тяжёлых рецидивах и среднетяжёлых формах, резистентных к другим ЛС •• При дистальных и левосторонних колитах — гидрокортизон по 100–250 мг 1–2 р/сут ректально капельно или в микроклизмах. При эффективности препарат следует вводить ежедневно в течение 1 нед, затем через день 1–2 нед, затем постепенно, в течение 1–3 нед, препарат отменяют •• Преднизолон внутрь 1 мг/кг/сут, в крайне тяжёлых случаях — 1,5 мг/кг/сут. При остром приступе возможно назначение в/в по 240–360 мг/сут с последующим переходом на пероральным приём. Через 3–4 нед после достижения клинического улучшения дозу преднизолона постепенно снижают до 40–30 мг, затем можно присоединить сульфасалазин, в дальнейшем продолжают снижение до полной отмены.
• В качестве вспомогательного средства в сочетании с сульфасалазином или ГК — кромоглициевая кислота в начальной дозе 200 мг 4 р/день за 15 мин до еды.
• При лёгких или умеренных проявлениях без признаков токсического мегаколона осторожно назначают закрепляющие (например, лоперамид 2 мг) или антихолинергические препараты. Однако применение средств, активно тормозящих перистальтику, может привести к развитию токсической дилатации толстой кишки.
• Иммунодепрессанты, например меркаптопурин, азатиоприн, метотрексат (25 мг в/м 2 р/нед), гидроксихлорохин.
• При угрозе развития анемии — препараты железа внутрь или парентерально; при массивных кровотечениях — гемотрансфузии.
• При токсическом мегаколоне •• Немедленная отмена закрепляющих и антихолинергических препаратов •• Интенсивная инфузионная терапия (0,9% р — р натрия хлорида, калия хлорид, альбумин) •• Кортикотропин 120 ЕД/сут или гидрокортизон 300 мг/сут в/в капельно •• Антибиотики (например, ампициллин 2 г или цефазолин 1 г в/в каждые 4–6 ч).
Противопоказания • Сульфасалазин противопоказан при гиперчувствительности, печёночной или почечной недостаточности, болезнях крови, порфирии, недостаточности глюкозо — 6 — фосфат дегидрогеназы, кормлении грудью • Месалазин противопоказан при гиперчувствительности к салицилатам, болезнях крови, печёночной недостаточности, язвенной болезни желудка и двенадцатиперстной кишки, детям до 2 лет, кормлении грудью.
Хирургическое лечение • Показания •• Развитие осложнений ••• Токсический мегаколон при неэффективности интенсивной медикаментозной терапии в течение 24–72 ч ••• Перфорация ••• Обильное кровотечение при безуспешной консервативной терапии (редко) ••• Карцинома ••• Подозрение на карциному при стриктурах кишечника •• Отсутствие эффекта от консервативной терапии, быстрое прогрессирование заболевания •• Задержка роста у подростков, не корригируемая консервативным лечением •• Дисплазия слизистой оболочки •• Давность заболевания более 10 лет (повышенный риск возникновения рака) • Различают следующие группы оперативных вмешательств •• Паллиативные (операции отключения) — наложение двуствольной илео — или колостомы •• Радикальные — сегментарная или субтотальная резекция ободочной кишки, колэктомия, колопроктэктомия •• Восстановительно — реконструктивные — наложение подвздошно — прямокишечного или подвздошно — сигмовидного анастомоза конец в конец.
Осложнения • Острая токсическая дилатация (токсический мегаколон) ободочной кишки (до 6 см в диаметре) развивается в 3–5% случаев. Обусловлена, вероятно, тяжёлым воспалением с поражением мышечной оболочки ободочной кишки на большом протяжении и нарушением нервной регуляции функций кишечника. Определённая роль принадлежит неадекватному назначению холинолитиков и закрепляющих препаратов. Состояние обычно тяжёлое, с высокой лихорадкой, болью в животе, значительным лейкоцитозом, истощением, возможен летальный исход. Лечение — интенсивная медикаментозная терапия в течение 48–72 ч. Отсутствие ответа на проводимое лечение — показание к немедленной тотальной колонэктомии. Летальность составляет около 20% с более высоким уровнем среди больных старше 60 лет • Массивные кровотечения. Основной симптом НЯК — выделение крови из прямой кишки (до 200–300 мл/сут). Массивным кровотечением считают кровопотерю не менее 300–500 мл/сут • Перфорация язв толстой кишки при НЯК возникает приблизительно в 3% случаев и часто приводит к смерти • Стриктуры при НЯК — 5–20% случаев • Рак толстой кишки. У больных с субтотальным или тотальным поражением ободочной кишки и продолжительностью заболевания более 10 лет повышен риск возникновения рака толстой кишки (через 10 лет риск карциномы составляет 10% и может возрасти до 20% через 20 лет и до 40% через 25–30 лет) •• Рак толстой кишки, возникающий на фоне НЯК, как правило, многоочаговый и агрессивный •• У больных с НЯК давностью более 8–10 лет следует проводить ежегодные колоноскопические исследования с биопсией через каждые 10–20 см. При наличии дисплазии высокой степени необходимо рассмотреть возможность профилактической тотальной колонэктомии.
Синонимы • Колит язвенно — геморрагический неспецифический • Колит язвенный идиопатический • Колит язвенно — трофический • Проктоколит язвенный • Ректоколит язвенно — геморрагический • Ректоколит геморрагический гнойный.
Сокращение. НЯК — неспецифический язвенный колит.
МКБ-10 • K51 Язвенный колит
Источник
Рубрика МКБ-10: K51.9
МКБ-10 / K00-K93 КЛАСС XI Болезни органов пищеварения / K50-K52 Неинфекционный энтерит и колит / K51 Язвенный колит
Определение и общие сведения[править]
Язвенный колит
Язвенный колит — хроническое заболевание толстой кишки, характеризуемое иммунным воспалением ее слизистой оболочки. Язвенный колит поражает только толстую кишку и никогда не распространяется на тонкую кишку, в процесс обязательно вовлекается прямая кишка, воспаление чаще всего ограничивается слизистой оболочкой (за исключением фульминантного колита) и носит диффузный характер. Исключение составляет состояние, обозначенное термином «ретроградный илеит», однако это воспаление носит временный характер и не является истинным проявлением язвенного колита.
Распространенность язвенного колита составляет от 21 до 268 случаев на 100 тыс. населения. Ежегодный прирост заболеваемости составляет 5-20 случаев на 100 тыс. населения, и этот показатель продолжает увеличиваться (приблизительно в 6 раз за последние 40 лет).
Социальную значимость язвенного колита определяют преобладание заболевания среди лиц молодого трудоспособного возраста — пик заболеваемости язвенным колитом приходится на 20-30 лет, а также ухудшение качества жизни из-за хронизации процесса, а следовательно, частого стационарного лечения.
Под обострением (рецидивом, атакой) язвенного колита понимают появление типичных симптомов заболевания у больных язвенным колитом в стадии клинической ремиссии, спонтанной или медикаментозно поддерживаемой. Ранним рецидивом называют рецидив, возникший менее чем через 3 мес после медикаментозно достигнутой ремиссии. На практике признаками клинического обострения служат увеличение частоты дефекаций с выделением крови и/или характерные изменения, обнаруживаемые при эндоскопическом исследовании толстой кишки.
Ремиссией язвенного колита считают исчезновение основных клинических симптомов заболевания и заживление слизистой оболочки толстой кишки. Выделяют:
— клиническую ремиссию — отсутствие примеси крови в стуле, отсутствие императивных/ложных позывов при частоте дефекаций не более 3 раз в сутки;
— эндоскопическую ремиссию — отсутствие видимых макроскопических признаков воспаления при эндоскопическом исследовании толстой кишки;
— гистологическую ремиссию — отсутствие микроскопических признаков воспаления.
Классификация
Для описания протяженности поражения применяется Монреальская классификация, оценивающая протяженность макроскопических изменений при эндоскопическом исследовании толстой кишки.
По характеру течения выделяют:
а) острое (менее 6 мес от дебюта заболевания):
— с фульминантным началом;
— с постепенным началом;
б) хроническое непрерывное (отсутствие более чем 6-месячных периодов ремиссии на фоне адекватной терапии);
в) хроническое рецидивирующее (наличие более чем 6-месячных периодов ремиссии):
— редко рецидивирующее (1 раз в год или реже);
— часто рецидивирующее (2 раза и более в год).
Тяжесть заболевания в целом определяется тяжестью текущей атаки, наличием внекишечных проявлений и осложнений, рефрактерностью к лечению, в частности развитием гормональной зависимости и резистентности.
Классификация язвенного колита в зависимости от ответа на гормональную терапию облегчает выбор рациональной лечебной тактики, поскольку целью консервативного лечения является достижение стойкой ремиссии с прекращением терапии глюкокортикостероидами (ГКС). Для этих целей выделяют следующее:
1. Гормональная резистентность
— В случае тяжелой атаки сохранение активности заболевания, несмотря на в/в введение ГКС в дозе, эквивалентной 2 мг/кг в сутки преднизолона, в течение более чем 7 дней
или
— в случае среднетяжелой атаки сохранение активности заболевания при пероральном приеме ГКС в дозе, эквивалентной 1 мг/кг в сутки преднизолона, в течение 4 нед.
2. Гормональная зависимость
— Увеличение активности болезни при уменьшении дозы ГКС ниже дозы, эквивалентной 10-15 мг преднизолона в сутки в течение 3 мес от начала лечения
или
— возникновение рецидива болезни в течение 3 мес после окончания лечения ГКС.
Этиология и патогенез[править]
Существует три основные концепции возникновения ЯК.
1. Непосредственное воздействие неустановленных экзогенных факторов окружающей среды; в качестве основной причины рассматривают инфекцию.
2. Аутоиммунный механизм (на фоне генетической предрасположенности), при котором воздействие одного или нескольких «пусковых» факторов приводит к каскаду реакций, направленных против собственных антигенов. Аналогичная модель характерна и для других аутоиммунных заболеваний.
3. Дисбаланс иммунной системы желудочно-кишечного тракта, на фоне которого воздействие разнообразных неблагоприятных факторов приводит к чрезмерному воспалительному ответу, который возникает из-за наследственных или приобретённых нарушений в механизмах регуляции иммунной системы.
Патогенез
В развитии воспаления при ЯК задействованы многочисленные механизмы тканевого и клеточного повреждения. Бактериальные и тканевые антигены вызывают стимуляцию Т- и В-лимфоцитов. При обострении ЯК обнаруживают дефицит иммуноглобулинов, что способствует проникновению микробов, компенсаторной стимуляции В-клеток с образованием IgM и IgG. Дефицит Т-супрессоров приводит к усилению аутоиммунной реакции. Среди медиаторов воспаления прежде всего следует назвать цитокины ИЛ-lp, IF-y, ИЛ-2, ИЛ-4, ИЛ-15, которые влияют на рост, движение, дифференциацию и эффекторные функции многочисленных клеточных типов, вовлечённых в патологический процесс при ЯК.
Важную роль в патогенезе ЯК отводят нарушению барьерной функции слизистой оболочки кишечника и её способности к восстановлению. Считают, что через дефекты слизистой оболочки в более глубокие ткани кишки могут проникать разнообразные пищевые и бактериальные агенты, которые затем запускают каскад воспалительных и иммунных реакций.
Клинические проявления[править]
К основным клиническим симптомам язвенного колита относятся диарея и/или ложные позывы с кровью, тенезмы и императивные позывы на дефекацию, а также ночная дефекация. При тяжелой атаке язвенного колита возможно появление общих симптомов, таких как снижение массы тела, общая слабость, анорексия и лихорадка.
Язвенный колит неуточненный: Диагностика[править]
Однозначных диагностических критериев язвенного колита не существует. Диагноз выставляется на основании сочетания данных анамнеза, клинической картины и типичных эндоскопических и гистологических изменений.
Эндоскопическое исследование толстой кишки — основной метод диагностики язвенного колита, однако специфичные эндоскопические признаки отсутствуют. Наиболее характерными являются непрерывное воспаление, ограниченное слизистой оболочкой, начинающееся в прямой кишке и распространяющееся проксимальнее, с четкой границей воспаления. Эндоскопическую активность язвенного колита наилучшим образом отражают контактная ранимость (выделение крови при контакте с эндоскопом), отсутствие сосудистого рисунка и наличие или отсутствие эрозий и изъязвлений.
К микроскопическим признакам язвенного колита относятся деформация крипт (разветвленность, разнонаправленность, появление крипт разного диаметра, уменьшение плотности крипт, «укорочение крипт», крипты не достигают подлежащего слоя мышечной пластинки слизистой оболочки), «неровная» поверхность в биоптате слизистой оболочки, уменьшение количества бокаловидных клеток, базальный плазмоцитоз, инфильтрация собственной пластинки слизистой оболочки, наличие крипт-абсцессов и базальных лимфоидных скоплений. Степень воспалительной инфильтрации обычно уменьшается по мере удаления от прямой кишки.
Дифференциальный диагноз[править]
При подозрении на язвенный колит дифференциальная диагностика начинается с исключения воспалительных заболеваний толстой кишки, которые не относятся к группе ВЗК (воспалительные заболевания кишечника) Это инфекционные, сосудистые, медикаментозные, токсические и радиационные поражения.
Язвенный колит неуточненный: Лечение[править]
Лечебные мероприятия при язвенном колите включают назначение лекарственных препаратов, хирургическое лечение, психосоциальную поддержку и диетические рекомендации.
Выбор вида консервативного или хирургического лечения определяется тяжестью атаки, протяженностью поражения толстой кишки, наличием внекишечных проявлений, длительностью анамнеза, эффективностью и безопасностью ранее проводившейся терапии, а также риском развития осложнений язвенного колита.
Цель терапии — достижение и поддержание бесстероидной ремиссии (прекращение приема глюкокортикостероидов (ГКС) в течение 12 нед после начала терапии), профилактика осложнений язвенного колита, предупреждение операции, а при прогрессировании процесса, а также при развитии опасных для жизни осложнений — своевременное назначение хирургического лечения. Поскольку полное излечение больных язвенным колитом достигается только путем удаления субстрата заболевания (колопроктэктомия), при достижении ремиссии неоперированный больной должен оставаться на постоянной поддерживающей (противорецидивной) терапии.
Следует особо отметить, что глюкокортикостероиды не могут применяться в качестве поддерживающей терапии.
Показания для хирургического лечения
Показаниями к хирургическому лечению язвенного колита служат неэффективность консервативной терапии (гормональная резистентность, неэффективность биологической терапии) или невозможность ее продолжения (гормональная зависимость), кишечные осложнения язвенного колита (токсическая дилатация, перфорация кишки, кишечное кровотечение), а также рак толстой кишки или высокий риск его возникновения.
Неэффективность или невозможность продолжения консервативной терапии
О неэффективности консервативной терапии свидетельствуют:
— гормональная резистентность;
— гормональная зависимость.
Гормональную зависимость удается эффективно преодолеть с помощью биологических препаратов и/или иммуносупрессоров (азатиоприн, 6-МП) в 40-55% случаев, а при гормональной резистентности назначение циклоспорина А или биологической терапии позволяет индуцировать ремиссию в 43-80% случаев. Однако у части больных с высоким риском осложнений и неэффективности консервативной терапии при развитии гормональной резистентности или зависимости возможно проведение хирургического лечения без попытки применения биологических препаратов или иммуносупрессоров.
Профилактика[править]
Прочее[править]
Прогнозирование эффективности консервативной терапии при тяжелой атаке язвенного колита
Совместное наблюдение пациента опытными гастроэнтерологом и колопроктологом остаются ключевым условием безопасного ведения тяжелой атаки язвенного колита. Хотя медикаментозная терапия во многих случаях оказывается эффективной, имеются данные, указывающие, что задержка в проведении необходимого оперативного лечения пагубно сказывается на исходе лечения больного, в частности, увеличивая риск операционных осложнений. Большинство исследований предикторов колэктомии проведены до широкого применения биологической терапии и циклоспорина и позволяют прогнозировать неэффективность ГКС, а не инфликсимаба и иммуносупрессоров.
Источники (ссылки)[править]
Клинические рекомендации. Колопроктология [Электронный ресурс] / под ред. Ю.А. Шелыгина — М. : ГЭОТАР-Медиа, 2015. — https://www.rosmedlib.ru/book/ISBN9785970434239.html
«Клиническая хирургия. В 3 т. Том 2 [Электронный ресурс] / Под ред. В.С. Савельева, А.И. Кириенко — М. : ГЭОТАР-Медиа, 2013. — (Серия «Национальные руководства»).» — https://www.rosmedlib.ru/book/ISBN9785970425725.html
Дополнительная литература (рекомендуемая)[править]
Действующие вещества[править]
- Тофацитиниб
Источник
