Код мкб 10 микролитиаз
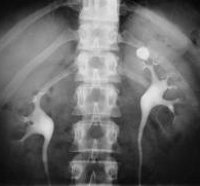
Мочекаменная болезнь (код по МКБ-10 — N20-N23) — это патология, которая характеризуется образованием камней в мочеточниках. В период обострения человек испытывает сильную боль. На начальном этапе заболевание протекает бессимптомно.
Мочекаменная болезньОбщая информация
Согласно классификации МКБ-10, солевой диатез почек имеет номер E79 и возникает при нарушении обмена мочевой кислоты, при кристаллизации которой формируются уратные конкременты. Образования повреждают слизистую оболочку мочеточников и вызывают воспалительный процесс.
Патология может развиться в любом возрасте, даже у детей. Чаще всего возникает у мужчин, но тяжелые формы диагностируются в основном у женщин. В основном камни образуются в правой почке, но в 20% случаев в патологический процесс бывают вовлечены обе почки.
Местом локализации камней может быть любой отдел мочевыводящих путей. От места образования зависят виды заболевания:
- При камнях в почках диагностируется нефролитиаз.
- Если новообразования появились в мочеточниках, то это уретеролитиаз.
- Цистолитиаз развивается при камнях в мочевом пузыре.
Заболевание обнаруживается случайно при проведении обследования или проявляется сильными почечными коликами, которые возникают при движении камня по мочеточнику или спазме протока.
При молочнокислом диатезе важно нормализовать обмен солей, чтобы предотвратить образование конкрементов.
Причины образований
Основная причина, которая приводит к развитию мочекаменной болезни — это нарушение обмена веществ и водно-солевого состава крови.
На заболевание указывают признаки и отклонения от нормы в составе мочи. К образованию инородных тел в почках и мочеточниках могут привести следующие факторы:
- наследственность;
- жесткая питьевая вода, содержащая минеральные соли, которые при неправильном обмене откладываются в виде камней в почках и мочеточниках;
- малое количество потребляемой жидкости, в результате этого соли и вредные вещества не выводятся из почек;
- сидячий образ жизни;
- употребление продуктов, содержащих в себе много пуриновых соединений (жирное мясо, фасоль, шпинат).
Это внешние причины заболеваемости и смертности (мочекаменная болезнь находится на 3 месте среди патологий мочевыводящей системы, которые могут повлечь за собой летальный исход).
До конца механизм заболевания не изучен, но врачи считают, что к образованию камней могут привести различные внутренние патологии и особенности организма:
- Строение канальцев почки, когда ее структура может способствовать застойным явлениям.
- Проблемы с мочеполовой системой.
- Эндокринные отклонения.
- Длительный прием препаратов, влияющих на обмен веществ.
Мочекислый диатез — одна из внутренних причин, дающая толчок для развития заболевания.
Причины мочекаменной болезниКлиническая картина
Патология может развиться в результате расстройства питания и нарушения обмена веществ, приводящего к отложению солей в почках.
Клиника заболевания протекает в зависимости от формы конкрементов, их размеров, места образования и количества. Проявления патологии:
- Сильные тупые или острые боли в пояснице или области живота. Могут быть периодическими, или мучают пациента постоянно. Почечная колика (острые боли) отдает в паховую или подвздошную область, бедро, низ живота. Боли над лоном бывают при камнях в мочевом пузыре.
- Кровь в моче (гематурия) — частый признак мочекаменной болезни. При этом заболевании возникают различные осложнения. Обострение хронического пиелонефрита сопровождается ознобом, слабостью, усиленным выделением пота, повышением температуры тела до +38…+40°С.
- Нарушение оттока мочи, при котором развивается гидронефроз (расширение чашечно-лоханочной системы).
- Изменения в почках из-за конкрементов вызывают повышение артериального давления.
По международному классификатору мочекаменная болезнь относится к заболеваниям мочеполовой сферы.
Способы диагностики
Существует 5 основных методов для определения диагнозов заболеваний:
- УЗИ почек и мочевого пузыря — дешевый, эффективный и информативный способ обнаружения новообразований.
- Рентген почек. С его помощью можно обнаружить камень размером не менее 3 мм. Но при уратном нефролитиазе неэффективен, потому что этот вид камней пропускает рентгеновские лучи. Является вспомогательным методом. Проводится перед любым оперативным лечением.
- Исследование мочи и крови. С помощью этих анализов выявляется нарушение обмена веществ, определяется химический состав конкрементов, выявляются воспалительные процессы. Метод бесполезен при нефролитиазе.
- Урография почек. Проводится с введением контрастного вещества в вену больного, и препарат с кровотоком проникает в почки. В ходе этого исследования выявляется местоположение новообразования. Метод опасен тем, что возможно возникновение аллергической реакции на компоненты контрастного вещества.
- КТ почек. С помощью этого способа диагностики можно точно определить место камня, при этом уменьшается риск выбора неправильного лечения.
Для обследования больных, страдающих уролитиазом, применяются и другие методы диагностики, которые направлены на определение локализации камня, его размеров и вида.
Состояния, возникающие в перинатальном периоде, диагностируются путем проведения УЗИ почек и мочевого пузыря. Также проводится анализ мочи на наличие гематурии, определение кислот, оксалатов, кальция. Исследуется кровь.
Диагностика мочекаменной болезниМетоды терапии
Терапия уролитиаза направлена на восстановление обменных процессов, нарушение которых привело к образованию конкрементов. Лечение проводится консервативным и хирургическим путями. На начальных этапах заболевания хорошее действие оказывают народные методы.
При мочекаменной болезни большое внимание уделяется питанию больного. Выбор продуктов зависит от химического состава камней, но существуют общие условия, выполнение которых обеспечит положительные результаты в лечении:
- Обогащение рациона продуктами с богатым содержанием клетчатки.
- Питьевой режим (в сутки больной должен выпивать не менее 2-2,5 л воды).
Комплексное лечение проблем с почками включает в себя медикаментозную терапию и методы народной медицины.
Для выбора средств для лечения справочник лекарственных препаратов от мочекаменной болезни рекомендует употребление анальгетиков и спазмолитиков для купирования боли — основного признака заболевания. В тяжелых случаях, когда обезболивающие препараты не помогают, применяются наркотические анальгетики.
Врачи назначают средства, которые растворяют новообразования. Лечение подразумевает прием этих препаратов в течение месяца.
Антибиотики применяются при развитии осложнений (пиелонефрит, воспаление мочевого пузыря). Дозировку и схему приема определяет врач. Самолечение противопоказано.
Лечение мочекаменной болезниВ тяжелых случаях проводится хирургическое лечение, показанием к нему являются следующие состояния:
- Нарушение оттока мочи по причине перекрытия мочеточника камнем.
- Новообразование больше 5 мм.
- Если камень врос в слизистую оболочку.
- Длительности почечных колик более часа.
Медицинские средства и лекарственные препараты направлены на улучшение состояния больного и облегчение течения заболевания.
Методы народной терапии эффективны в начале развития болезни. Применяются мочегонные травы. На основе растительных компонентов готовятся средства, которые способствуют дроблению мелких камней и выводу их из организма естественным путем.
Выбор метода должен быть согласован с врачом, потому что любое средство может иметь противопоказания, способные вызвать осложнения с необратимыми последствиями.
Источник
Содержание
- Синонимы диагноза
- Описание
- Дополнительные факты
- Причины
- Патогенез
- Классификация
- Симптомы
- Возможные осложнения
- Диагностика
- Лечение
- Прогноз
- Профилактика
Другие названия и синонимы
Легочный микролитиаз.
Названия
Название: Альвеолярный микролитиаз.
Альвеолярный микролитиаз
Синонимы диагноза
Легочный микролитиаз.
Описание
Альвеолярный микролитиаз. Это редкое заболевание лёгких, характеризующееся образованием протеиново — минеральных комплексов в просвете альвеол. Клинически проявляется нарастающей одышкой, общей слабостью, кашлем, тяжестью и давлением в груди. По мере прогрессирования патологии присоединяются симптомы дыхательно-сердечной недостаточности. Диагностические мероприятия включают в себя лучевые методы исследования органов грудной клетки, лабораторные анализы, ЭКГ, спирометрию, биопсию лёгкого. Этиотропного лечения данной патологии не существует. Назначается симптоматическая терапия.
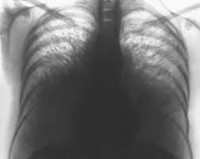
Альвеолярный микролитиаз
Дополнительные факты
Альвеолярный (лёгочный) микролитиаз является болезнью накопления. Возникает в результате отложения в альвеолах белка, который впоследствии пропитывается солями металлов, преимущественно соединениями кальция, в меньшей степени — магния. Заболевание встречается редко. На сегодняшний день в специальной литературе описано всего около 400 случаев. Одинаково часто болеют лица мужского и женского пола из разных возрастных групп. Нередко патология носит врождённый характер, иногда сочетается с другими пороками развития. Приблизительно 25% всех случаев болезни диагностируются в детском возрасте. Около 50% больных являются кровными родственниками.
Причины
Причины возникновения лёгочного микролитиаза до конца не изучены. Предполагается генетическая этиология с наследованием заболевания по аутосомно-рецессивному типу. Эта теория подтверждается семейными случаями болезни, а также выявлением данной патологии у детей, чьи родители были близкими родственниками. Дополнительной предпосылкой к развитию и прогрессированию микролитиаза служит продолжительное вдыхание пыли, содержащей соединения кальция, магния и некоторых других металлов. Такая пыль попадает в организм при производстве и использовании цемента, сельскохозяйственных удобрений, утилизации стали, употреблении нюхательного табака.
Патогенез
Предположительно, генетический дефект приводит к нарушению обменных процессов и снижению синтеза альвеолярной жидкости, гиперпродукции и накоплению белка в лёгочных альвеолах и бронхиолах. Этот белок пропитывается солями кальция и образует микролит (конкремент размером 0,3-2мм). Альвеолярный просвет наполовину и более заполняется микроконкрементом. Процесс постепенно поражает всю лёгочную паренхиму. Лёгкие становятся каменисто-плотными и тяжёлыми. Нарушается альвеолярный кровоток и газообмен. Развивается дыхательная недостаточность.
При патоморфологическом исследовании выявляется повышение плотности лёгочной ткани в базальных и средних отделах. Иногда вес лёгких может достигать 4-х килограммов. В просветах альвеол и бронхиол обнаруживаются микролиты сложного концентрического строения. В составе мельчайших конкрементов выявляются карбонаты и фосфаты кальция, а также магний, цинк, натрий, медь и другие микроэлементы. В интерстициальной ткани лёгких определяются признаки фиброза.
Классификация
Альвеолярный микролитиаз характеризуется хроническим, неуклонно прогрессирующим течением. Симптомы болезни появляются и утяжеляются по мере накопления микролитов в лёгочных альвеолах и истощения компенсаторных возможностей организма пациента. Патологический процесс протекает поэтапно. Различают следующие стадии болезни:
• I стадия. Происходит формирование микролитов. На этом этапе микролитиаз протекает бессимптомно. Рентгенологические признаки можно обнаружить при профилактическом рентгеновском исследовании лёгких.
• II стадия. Появляются дыхательные нарушения, частично компенсируемые за счёт резервов организма.
• III стадия. Формируется лёгочное сердце, наступает лёгочно-сердечная декомпенсация.
Симптомы
В течение длительного периода времени легочный микролитиаз протекает скрыто. Сначала признаки заболевания выражены слабо. Одним из первых клинических проявлений лёгочной патологии является одышка. На начальных этапах микролитиаза этот симптом появляется только при существенной физической нагрузке – беге, быстром подъёме по лестнице. В процессе прогрессирования заболевания одышка нарастает, возникает при ходьбе, малейшем движении.
Кашель при лёгочном микролитиазе умеренный, малопродуктивный. Отделяется небольшое количество светлой слизистой мокроты. При присоединении бактериальной инфекции бронхиальный секрет становится жёлто-зелёным. Иногда наблюдается кровохарканье. Болевой синдром не является специфичным признаком заболевания. Пациент жалуется на дискомфорт, чувство тяжести, давления в грудной клетке. Болевые ощущения могут локализоваться с одной или двух сторон, бывают разной степени интенсивности.
Боль в грудной клетке. Кашель. Кровохарканье. Одышка.
Возможные осложнения
Осложнения тяжёлого заболевания альвеолярной ткани возникают на II-III стадиях болезни. Присутствие микролитов в бронхиолах и более крупных бронхах провоцирует возникновение воспалительного процесса в стенке дыхательных путей. При присоединении вторичной инфекции бронхит становится гнойным, развивается бронхопневмония. Прогрессирующая гипоксия сказывается на деятельности всех органов и систем. Больные микролитиазом дети отстают в физическом и психическом развитии. Самым тяжёлым, ведущим к смерти пациента осложнением является лёгочно-сердечная недостаточность.
Диагностика
Альвеолярный микролитиаз относится к одному из самых труднодиагностируемых заболеваний в пульмонологии. При осмотре больного с развёрнутой клинической симптоматикой выявляются признаки хронической, длительно текущей патологии органов дыхания. Наблюдается цианоз кожи, деформация дистальных фаланг пальцев по типу барабанных палочек, отёки, увеличение печени. Перкуторные и аускультативные данные также не являются специфичными. В нижних отделах лёгких могут выслушиваться влажные мелкопузырчатые и крепитирующие хрипы. Подтвердить диагноз помогают следующие методы исследования:
• Лабораторные анализы. В клиническом анализе крови определяется характерная для лёгочно-сердечной недостаточности полицитемия. При биохимическом исследовании выявляется повышенное содержание кальция и фосфатов. В мокроте и промывной жидкости бронхов нередко обнаруживаются концентрические микролиты.
• Методы лучевой диагностики. На рентгенограммах грудной клетки определяется мелкая диссеминация, локализованная в нижних и средних отделах лёгких и напоминающая россыпь песка – симптом «песчаной бури». На КТ лёгких выявляются многочисленные мелкие диффузные кальцинаты. Накопление изотопа при проведении перфузионой сцинтиграфии легких подтверждает кальцификацию лёгочной ткани.
• Функциональные исследования. Динамическое исследование функции внешнего дыхания выявляет прогрессирующие рестриктивные нарушения. Постепенно нарастает снижение показателей ЖЕЛ. На электрокардиограмме определяются признаки гипертрофии миокарда правых отделов сердца, тахикардия, экстрасистолия.
• Биопсия лёгкого. Основной метод верификации диагноза. Выполняется при проведении бронхоскопии или трансторакально. В биопсийном материале обнаруживаются концентрические микроконкременты, расположенные в альвеолах, просветах бронхиол и мелких бронхах. В стенках бронхов определяется избыточное отложение гранул гликогена.
Врачу-пульмонологу необходимо дифференцировать альвеолярный микролитиаз от лёгочного туберкулёза. Для ранней стадии заболевания характерны скудные клинические проявления на фоне значительных рентгенологических изменений. Нередко болезнь ошибочно принимают за диссеминированный туберкулёз органов дыхания и безуспешно лечат противотуберкулёзными препаратами. Для исключения специфического процесса назначается консультация фтизиатра и исследование мокроты на бациллы Коха.
Лечение
Методов лечения, позволяющих прекратить образование микролитов в альвеолярной ткани, пока не существует. Ведётся экспериментальный поиск. Назначается симптоматическое консервативное лечение, направленное на уменьшение выраженности клинических проявлений, улучшение качества жизни, купирование инфекционных осложнений. Применяются бронхолитики, отхаркивающие средства, антибактериальные и кардиотропные препараты. На последней стадии патологического процесса выполняется длительная оксигенотерапия.
Прогноз
Прогноз при микролитиазе альвеолярной ткани неблагоприятный. Респираторно-сердечная недостаточность постепенно приводит к инвалидности и гибели пациента. Однако заболевание обычно прогрессирует медленно.
Профилактика
Лечебно-профилактические мероприятия помогают несколько отсрочить развитие лёгочного сердца. Пациентам с установленным диагнозом рекомендуется здоровый образ жизни, отказ от курения, рациональное трудоустройство, вакцинация против респираторных инфекций. Запрещается работа, связанная с запылением, загазованностью, тяжёлыми физическими нагрузками.
Источник
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Синонимы диагноза
- Описание
- Дополнительные факты
- Классификация
- Причины
- Симптомы
- Диагностика
- Лечение
- Прогноз
- Профилактика
- Основные медицинские услуги
- Клиники для лечения
Другие названия и синонимы
Нефролитиаз, Почечнокаменная болезнь.
Названия
Название: Камни в почках.
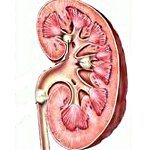
Камни в почках
Синонимы диагноза
Нефролитиаз, Почечнокаменная болезнь.
Описание
Камни в почках. Проявление мочекаменной болезни, характеризующееся образованием в почках солевых конкрементов (камней). Камни в почках проявляются ноющей болью в пояснице, приступами почечной колики, гематурией, пиурией. Диагностика камней в почках требует исследования биохимических параметров мочи и крови, проведения УЗИ почек, экскреторной урографии, радиоизотопной нефросцинтиграфии. Лечение почечнокаменной болезни может включать консервативную терапию, направленную на растворение конкрементов, или их хирургическое удаление (пиелолитотомию, нефролитотомию, нефролитотрипсию).

Камни в почках
Дополнительные факты
Камни в почках являются признаком почечнокаменной болезни или нефролитиаза. Практическая урология довольно часто сталкивается с почечнокаменной болезнью, причем камни в почках могут образовываться и у детей, и у взрослых. Среди пациентов с нефролитиазом преобладают мужчины; камни чаще выявляются в правой почке, в 15 % случаев встречается двусторонняя локализация конкрементов.
При мочекаменной болезни, кроме почек, камни могут выявляться в мочевой пузыре (цистолитиаз), мочеточниках (уретеролитиаз) или мочеиспускательном канале (уретролитиаз). Практически всегда первоначально конкременты образуются в почках и оттуда спускаются в нижние отделы мочевого тракта. Встречаются одиночные конкременты и множественные; мелкие камни почек (до 3 мм) и крупные (до 15 см).
Классификация
Образование камней в почках происходит в результате сложного физико-химического процесса при нарушениях коллоидного баланса и изменениях почечной паренхимы.
При определенных условиях из группы молекул образуется, так называемая, элементарная клетка – мицелла, служащая первоначальным ядром будущего конкремента. «Строительным» материалом для ядра могут выступать аморфные осадки, фибриновые нити, бактерии, клеточный детрит, инородные тела, присутствующие в моче. Дальнейшее развитие процесса камнеобразования зависит от концентрации и соотношения солей в моче, рН мочи, качественного и количественного состава мочевых коллоидов.
Чаще всего камнеобразование начинается в почечных сосочках. Первоначально внутри собирательных канальцев формируются микролиты, большая часть которых не задерживается в почках и свободно вымывается мочой. При изменении химических свойств мочи (высокой концентрации, смещении рН и пр. ) происходят процессы кристаллизации, приводящие к задержке микролитов в канальцах и инкрустации сосочков. В дальнейшем камень может продолжать «расти» в почке или спускаться в мочевыводящие пути.
По химическому составу выделяют несколько видов камней, встречающихся в почках – оксалатные, фосфатные, уратные, карбонатные, цистиновые, белковые, холестериновые, ксантиновые. Оксалаты состоят из солей кальция щавелевой кислоты. Они имеют плотную структуру, черно-серый цвет, шиповатую неровную поверхность. Оксалатные камни в почках могут образовываться как при кислой, так и при щелочной реакции мочи.
Фосфаты – это конкременты, состоящие из кальциевых солей фосфорной кислоты. По консистенции они мягкие, крошащиеся, с гладкой или слегка шероховатой поверхностью, беловато-сероватого цвета. Фосфатные камни в почках образуются при щелочной моче, достаточно быстро растут, особенно при наличии инфекции (пиелонефрита).
Ураты представлены кристаллами солей мочевой кислоты. Их структура плотная, цвет – от светло-желтого до кирпично-красного, поверхность — гладкая или мелкоточечная. Уратные камни в почках встречаются при кислой реакции мочи. Карбонатные конкременты формируются при осаждении кальциевых солей угольной (карбонатной) кислоты. Они мягкие, светлые, гладкие, могут иметь различную форму.
В составе цистиновых камней присутствуют сернистые соединения аминокислоты цистина. Конкременты имеют мягковатую консистенцию, гладкую поверхность, округлую форму, желтовато-белый цвет. Белковые камни образованы преимущественно фибрином с примесью бактерий и солей. Такие камни в почках мягкие, плоские, небольшого размера, белого цвета. Холестериновые камни в почках встречаются редко; образуются из холестерина, имеют мягкую крошащуюся консистенцию, черный цвет.
Причины
В основе камнеобразования лежат процессы кристаллизации мочи, насыщенной различной солями и осаждение кристаллов на белковую матрицу-ядро. Почечнокаменная болезнь может развиваться при наличии целого ряда сопутствующих факторов.
Нарушение минерального обмена, ведущее образованию камней в почках, может быть генетически обусловленным. Поэтому людям с семейной историей нефролитиаза рекомендуется уделять внимание профилактике камнеобразования, раннему выявлению конкрементов с помощью контроля общего анализа мочи, прохождения УЗИ почек и УЗИ мочевого пузыря, наблюдения у уролога.
Приобретенные нарушения солевого обмена, приводящие к образованию камней в почках, могут быть обусловлены внешними (экзогенными) и внутренними (эндогенными) причинами.
В числе внешних факторов наибольшее значение отводится климатическим условиям и питьевому режиму и пищевому рациону. Известно, что в жарком климате при усиленном потоотделении и определенной степени обезвоженности организма, концентрация солей в моче повышается, что приводит к образованию камней в почках. Обезвоживание организма может быть вызвано отравлением или инфекционным заболеванием, протекающим с рвотой и поносом.
В северных регионах факторами камнеобразования могут выступать дефицит витаминов А и D, недостаток ультрафиолета, преобладание рыбы и мяса в рационе. Употребление питьевой воды с повышенным содержанием известковых солей, пищевое пристрастие к острому, кислому, соленому также приводит к ощелачиванию или закислению мочи и выпадению осадка из солей.
Среди внутренних факторов, способствующих образованию камней в почках, в первую очередь, выделяют гиперфункцию околощитовидных желез – гиперпаратиреоз. Усиленная работа паращитовидных желез увеличивает содержание фосфатов в моче и вымывание кальция из костной ткани. При этом концентрация фосфатных солей кальция в моче значительно повышается. Аналогичные нарушения минерального обмена могут возникать при остеопорозе, остеомиелите, переломах костей, повреждениях позвоночника, травмах спинного мозга, сопровождающихся длительной обездвиженностью пациента, разрежением костной ткани, нарушением динамики опорожнения мочевых путей.
К эндогенным факторам образования камней в почках также относятся заболевания ЖКТ – гастриты, язвенная болезнь, колиты, приводящие к нарушению кислотно-щелочного равновесия, повышенному выведению солей кальция, ослаблению барьерных функций печени и изменению состава мочи.
В патогенезе образования камней в почках известная роль принадлежит неблагоприятным местным условиям в мочевых путях – инфекциям (пиелонефриту, нефротуберкулезу, циститу, уретриту), простатиту, аномалиям почки, гидронефрозу, аденоме предстательной железы, дивертикулиту и другим патологическим процессам, нарушающим пассаж мочи.
Замедление оттока мочи из почки вызывает застой в чашечно-лоханочной системе, перенасыщение мочи различными солями и их выпадение в осадок, задержку отхождения с мочой песка и микролитов. В свою очередь, развивающийся на фоне уростаза инфекционный процесс приводит к попаданию в мочу воспалительных субстратов — бактерий, слизи, гноя, белка. Эти вещества участвуют в образовании первичного ядра будущего конкремента, вокруг которого и кристаллизуются соли, в избытке присутствующие в моче.
Симптомы
В зависимости от своего размера, количества и состава камни в почках могут давать симптоматику различной выраженности. Типичная клиника нефролитиаза включает боли в пояснице, развитие почечной колики, гематурию, пиурию, иногда – самостоятельное отхождение камня из почки с мочой.
Боли в пояснице развиваются вследствие нарушения оттока мочи, могут быть ноющими, тупыми, а при резко возникшем уростазе, при закупорке камнем лоханки почки или мочеточника, прогрессировать до почечной колики. Коралловидные камни в почках обычно сопровождаются нерезкой тупой болью, а мелкие и плотные дают резкую приступообразную боль.
Типичный приступ почечной колики сопровождается внезапными острыми болями в поясничной области, распространяющимися по ходу мочеточника в промежность и половые органы. Рефлекторно на фоне почечной колики возникают учащенные болезненные мочеиспускания, тошнота и рвота, метеоризм. Пациент возбужден, беспокоен, не может найти себе позы, облегчающей состояние. Болевой приступ при почечной колике настолько выражен, что зачастую купируется только введением наркотических препаратов. Иногда при почечной колике развивается олигоурия и анурия, лихорадка.
По окончании приступа почечной колики песок и камни из почек нередко отходят с мочой. При отхождении камни могут травмировать слизистую мочевых путей, вызывая гематурию. Чаще повреждение слизистой вызывают остроконечные оксалатные конкременты. При камнях в почках интенсивность гематурии может быть различной – от незначительной эритроцитурии до выраженной макрогематурии. Выделение гноя с мочой (пиурия) развивается при наличии воспаления в почках и мочевых путях.
Метеоризм. Понос (диарея). Рвота. Тошнота. Увеличение СОЭ.
Диагностика
Распознавание камней в почках производится на основе анамнеза, типичной картины почечных колик, лабораторных и инструментальных визуализирующих исследований.
На высоте почечной колики определяется резкая боль на стороне пораженной почки, положительный симптом Пастернацкого, болезненность пальпации соответствующей почки и мочеточника. Исследование мочи после приступа выявляет наличие свежих эритроцитов, лейкоцитов, белка, солей, бактерий. Биохимическое исследование мочи и крови в определенной степени позволяет судить о составе и причинах образования камней в почках.
Правостороннюю почечную колику необходимо дифференцировать с аппендицитом, острым холециститом, в связи с чем может потребоваться выполнение УЗИ брюшной полости. С помощью УЗИ почек оцениваются анатомические изменения органа, наличие, локализация и движение камней.
Ведущим методом выявления камней в почках служит рентгеновская диагностика. Большая часть конкрементов определяется уже при обзорной урографии. Однако белковые и мочекислые (уратные) камни почек не задерживают лучи и не дают теней на обзорных урограммах. Они подлежат выявлению с помощью экскреторной урографии и пиелографии. Кроме того, экскреторная урография дает информацию о морфо-функциональных изменениях в почках и мочевых путях, локализации конкрементов (лоханка, чашечка, мочеточник), форме и размерах камней в почках. При необходимости урологическое обследование дополняется радиоизотопной нефросцинтиграфией, МРТ или КТ почек.
Лечение
Лечение нефролитиаза может быть консервативным или оперативным и во всех случаях направлено на удаление камней из почек, устранение инфекции и предупреждение повторного образования конкрементов.
При мелких почечных камнях (до 3 мм), которые могут быть выведены самостоятельно, назначается обильная водная нагрузка и диета, исключающая мясо и субпродукты. При уратных камнях рекомендуется молочно-растительная диета, ощелачивающая мочу, щелочные минеральные воды (боржоми, ессентуки); при фосфатных конкрементах – прием кислых минеральных вод (Кисловодск, Железноводск, Трускавец) Дополнительно под контролем нефролога могут применяться лекарственные препараты, растворяющие камни в почках, диуретики, антибиотики, нитрофураны, спазмолитики.
При развитии почечной колики лечебные мероприятия направлены на снятие обструкции и болевого приступа. С этой целью применяются инъекции платифиллина, метамизола натрия, морфина или комбинированных анальгетиков в сочетании раствором атропина; проводится теплая сидячая ванна, прикладывается грелка к поясничной области. При некупирующейся почечной колике требуется проведение новокаиновой блокады семенного канатика (у мужчин) или круглой связки матки (у женщин), проведение катетеризации мочеточника либо рассечение устья мочеточника (при ущемлении конкремента).
Оперативное удаление камней из почек показано при частых почечных коликах, вторичном пиелонефрите, крупных конкрементах, стриктурах мочеточника, гидронефрозе, блокаде почки, угрожающей гематурии, камнях единственной почки, коралловидных камнях.
В практике при нефролитиазе часто применяется неинвазивный метод – дистанционная литотрипсия, позволяющая избежать какого-либо вмешательства в организм и вывести осколки камней из почек через мочевые пути. В ряде случаев альтернативой открытой хирургии служит высокотехнологичная процедура — перкутанная (чрескожная) нефролитотрипсия с литоэкстракцией.
К открытым или лапароскопическим вмешательствам по извлечению камней из почек – пиелолитотомии (рассечению лоханки) и нефролитотомии (рассечению паренхимы) прибегают в случае неэффективности малоинвазивной хирургии. При осложненном течении почечнокаменной болезни и потере функции почки показана нефрэктомия.
После удаления конкрементов пациентам рекомендуется курортное лечение, пожизненное соблюдение диеты, устранение сопутствующих факторов риска.
Прогноз
В большинстве случаев течение нефролитиаза прогностически благоприятно. После удаления камней из почек при условии соблюдения предписаний врача-уролога, заболевание может не рецидивировать. В неблагоприятных случаях может развиваться калькулезный пиелонефрит, симптоматическая гипертония, хроническая почечная недостаточность, гидропионефроз.
Профилактика
При любых видах камней в почках рекомендуется увеличение объема питья до 2 л в сутки; употребление специальных травяных сборов; исключение острой, копченой и жирной пищи, алкоголя; исключение переохлаждений; улучшение уродинамики посредством умеренной физической активности и физкультуры. Профилактика осложнений нефролитиаза сводится к раннему удалению камней из почек, обязательному пролечиванию сопутствующих инфекций.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
