Код мкб 10 медуллобластома
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Описание
- Дополнительные факты
- Причины
- Классификация
- Симптомы
- Диагностика
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Медуллобластома.

Медуллобластома
Описание
Медуллобластома (medulloblastoma). Злокачественная опухоль из медуллобластов, незрелых клеток глии, локализующаяся обычно в черве мозжечка, который находится рядом с четвертым желудочком мозга. Характерны симптомы раковой интоксикации, нарастающей интракраниальной гипертензии и мозжечковой атаксии. Диагноз ставится на основании клинической картины, результатов анализа спинномозговой жидкости, ПЭТ, КТ или МРТ, биопсии. Лечение включает хирургическое удаление опухоли, восстановление нормальной циркуляции спинномозговой жидкости, лучевую и химиотерапию.
Дополнительные факты
Медуллобластома (гранулобластома, нейроглиома эмбриональная, глиома саркоматозная) — весьма злокачественная патология задней черепной ямки. Опухоль, как правило, находится в черве мозжечка, а у детей старше шести лет может локализоваться в полушариях органа. Медуллобластома обычно быстро метастазирует по ликворным путям, чем отличается от других опухолей мозга.
На долю медуллобластомы приходится 7-8% от общего числа известных в неврологии объемных образований, среди опухолей мозга в педиатрии — 30%. Медуллобластома стоит на втором месте по частоте среди опухолей мозга у детей. Распространенность данного вида новообразований – 1,5-2 случая на сто тысяч. Чаще развивается у мальчиков, по сравнению с девочками (соотношение 65/35).
Типичный возраст, когда обнаруживают медуллобластому, пять-десять лет. Но это не только «детская» патология, ее выявляют в любом возрасте. Дети составляют ¾ от общего числа больных медуллобластомой. У взрослых эта опухоль встречается обычно в возрасте от 21 до 40 лет.
Причины
Обычно случаи медуллобластомы — спорадические. Однако есть наследственные болезни, ассоциированные с высоким риском развития данной опухоли. К ним относятся: синдром Рубинштейна-Тейби, синдром Горлина, синдром Тюрко и синдром голубых невусов.
Почему развивается медуллобластома, на сегодняшний день остается неясным. Известны лишь факторы риска данной патологии, к ним относятся: возраст до 10 лет, действие ионизирующего излучения, влияние канцерогенов пищи, лаков, красок, бытовой химии; вирусные инфекции (цитомегаловирус, ВПЧ, инфекционный мононуклеоз, герпетические инфекции), повреждающие геном клеток; отягощенная наследственность. Медуллобластома — это примитивная нейроэктодермальная опухоль (PNET). Обычно она расположена субтенториально, то есть под наметом мозжечка, быстро прорастает в его червь и заполняет весь четвертый желудочек мозга. Это ведет к блокированию ликворооттока, так как увеличивающаяся в размерах опухоль перекрывает пути циркуляции спинномозговой жидкости. Внутричерепное давление у пациента резко повышается, что проявляется синдромом выраженной интракраниальной гипертензии. Поражение бульбарных отделов возникает на поздних стадиях болезни за счет прорастания опухоли в ствол мозга.
Гистологическая картина медуллобластомы представляет собой сосредоточение небольших, округлых, малодифференцированных, пролиферирующих эмбриональных клеток с очень тонкой цитоплазмой и гиперхромным ядром.
Классификация
Эта злокачественная опухоль в 80% случаев возникает в черве мозжечка, а в 20% — в его двух полушариях. По гистологическому строению различают следующие виды новообразования:
• Медулломиобластома, содержащая в составе мышечные волокна.
• Меланотическая медуллобластома, которая состоит из нейроэпителиальных клеток, имеющих в составе меланин.
• Липоматозная медуллобластома, в которой есть жировые клетки (самый доброкачественный вариант опухоли).
Помогает определить клинический прогноз для каждого больного медуллобластомой классификация, предложенная Чангом в 1969 году. Она основана на принципах TNM и учитывает размер новообразования, метастазирование и степень инфильтрации.
Симптомы
Клинические проявления медуллобластомы могут быть разными. Они зависят от локализации новообразования, от выраженности общемозгового синдрома, который напрямую связан с повышением внутричерепного давления, и от расположения метастазов.
Так как медуллобластома чаще всего располагается в мозжечке, у больного развивается мозжечковая атаксия. Формируется «мозжечковая походка»: пациент ходит, расставив нижние конечности и балансируя верхними, чтобы не потерять равновесие и не упасть; его «кидает» из стороны в сторону. Вследствие нарушения координации движений, больной часто падает, особенно при поворотах. Если опухоль прорастает в ствол мозга, состояние сразу ухудшается, так как присоединяются расстройства дыхания и гемодинамики. В неврологическом статусе выявляется: угнетение глоточного рефлекса, парезы взора, спонтанный нистагм, нарушение конвергенции. Если вовлекается спинной мозг, появляются параличи конечностей, нарушения чувствительности.
Для общемозговых проявлений медуллобластомы характерны изменения сознания в виде психомоторного возбуждения, повышенной раздражительности, нарушения ориентации в месте, времени, собственной личности. Нередко у больного отмечаются судорожные приступы. Пациент предъявляет жалобы на утреннюю головную боль, постоянную тошноту, многократную рвоту, которые являются составляющими синдрома интракраниальной гипертензии. Своевременное диагностирование медуллобластомы у детей раннего возраста затрудняют особенности строения их черепа. Синдром внутричерепной гипертензии может долгое время не проявляться, так как размеры черепной коробки у детей увеличены, мозг пластичен, а сосуды очень эластичные. Нередко диагноз ставится поздно, когда медуллобластома занимает червь, гемисферу мозжечка и четвертый желудочек мозга; прорастает в бульбарные структуры.
Метастазы значительно ухудшают состояние пациента. Клиническая картина зависит от их локализации и размеров. Медуллобластома — опухоль необычная, в отличие от первичных новообразований головного мозга (астроцитомы, глиомы), которые не дают метастазы за пределами центральной нервной системы, эта опухоль способна метастазировать в печень, легкие и кости (примерно в 5% случаев).
Диагностика
С диагностический целью врачом неврологом производится суммарная оценка данных неврологических, офтальмологических, ликворологических исследований, а также результатов КТ или МРТ головного мозга. Для комплексного обследования и поставки диагноза медуллобластомы могут потребоваться результаты следующих видов исследований: общий анализ крови, общий анализ мочи, биохимия крови; осмотр офтальмолога, который при проведении офтальмоскопии выявляет застойные диски зрительных нервов, свидетельствующие об интракраниальной гипертензии; нейросонография у детей с незакрытыми родничками, обеспечивающий наиболее раннюю диагностику опухоли; компьютерная томография (КТ), которая дает возможность определить точно местоположение и размеры опухоли, степень инфильтрации окружающей мозговой ткани; магнитно-резонансная томография (МРТ), позволяющая выявить самые незначительные изменения в структуре головного мозга; позитронно-эмиссионная томография (ПЭТ), оценивающая процесс метастазирования; определение онкомаркеров в крови; биопсия (гистопатологический анализ тканей) для выставления окончательного клинического диагноза; консультация нейрохирурга.
Лечение
Радикальным методом лечения медуллобластомы является ее хирургическое удаление. Если позволяет состояние пациента, лучше тотально удалять раковую опухоль. Во время операции используются микрохирургические методики, интраоперационная МРТ-навигация.
Радиотерапия занимает важное место в терапии данной патологии. Если медуллобластома удалена полностью и отсутствуют метастазы, после оперативного вмешательства назначается радиотерапия в низких дозах, что сводит к минимуму побочные эффекты. Если выявлены метастазы или новообразование удалено не совсем, применяется радиотерапия в больших дозах. При внушительных размерах медуллобластомы лучевая терапия показана до удаления опухоли с целью уменьшения ее размеров до операбельных. Детям младше трех лет радиотерапия не проводится.
Химиотерапия в лечении этой опухоли является частью комплексных мер и используется после хирургической и радиологической терапии. Наиболее эффективно применение следующих химиотерапевтических препаратов: винкристина, нитрозомочевины и прокарбазина.
Американские ученые совсем недавно предложили в комплексном лечении медуллобластомы использовать вирус кори, предварительно подвергнув его генетической модификации. Опыты на мышах подтвердили, что модифицированный вирус кори убивает злокачественные клетки медуллобластомы всего за 72 часа.
Режим и диета — другая часть системного лечения опухоли. Есть нужно небольшими порциями, но часто. Не следует заставлять больного принимать пищу. Рекомендуется есть больше цитрусовых. При приготовлении блюд нужно учитывать пожелания больного, ведь его вкусовые пристрастия на фоне лечения могут измениться и даже показаться странными. Реабилитация — неотъемлемая часть лечения медуллобластомы. Она разрабатывается индивидуально для каждого пациента.
Основные медуслуги по стандартам лечения | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
Медуллобластома (примитивная нейроэктодермальная опухоль (англ.)русск. задней черепной ямки)[1] — злокачественная опухоль, которая развивается из эмбриональных клеток. Первичный узел новообразования располагается в задней черепной ямке (англ.)русск. в области средней линии мозжечка[2]. Преимущественно медуллобластомы встречаются у детей[3] и составляют у них около 20 % всех первичных опухолей центральной нервной системы.
Медуллобластомы — одни из немногих опухолей центральной нервной системы, которые метастазируют. Особенностью метастазирования данных новообразований является распространение опухолевых клеток по путям оттока спинномозговой жидкости в мягкую оболочку головного и спинного мозга и эпендиму желудочков мозга[4].
Клинические симптомы заболевания включают проявления гидроцефалии и повышения внутричерепного давления, а также непосредственного поражения срединных отделов мозжечка[1].
Лечение данной патологии должно быть комплексным. Хирургическое удаление дополняется лучевой и химиотерапией[5][6].
Пятилетняя выживаемость колеблется от 35 % (в группе высокого риска) до 75 % (в группе низкого риска)[5][6]. Наихудший прогноз заболевания — у больных с рецидивом опухоли после операции[7].
Терминология[править | править код]
Основоположник американской и мировой нейрохирургии Х. Кушинг, впервые использовавший термин «медуллобластома»
Термин «медуллобластома мозжечка» впервые был использован нейрохирургами Персивалем Бейли (англ.)русск. и Харви Кушингом в 1925 году. Под ним они понимали высокозлокачественную мелкоклеточную опухоль в области средней линии мозжечка[8]. Предложенное определение оставалось неизменным вплоть до 1983 года, когда учёными Рорке, Беккером и Хинтоном было высказано предположение о том, что все злокачественные мелкоклеточные опухоли центральной нервной системы (включая медуллобластому) являются примитивными нейроэктодермальными опухолями (англ.)русск. (англ. primitive neuroectodermal tumors — PNET). Согласно их работам медуллобластома отличается от PNET лишь своим месторасположением[9][10]. До этого под термином PNET подразумевались лишь супратенториальные (располагающиеся над намётом мозжечка) злокачественные мелкоклеточные опухоли. Считается, что данные опухоли происходят из эмбриональных клеток[2]. На 2011 год остаётся нерешённым вопрос о том, является ли медуллобластома примитивной нейроэктодермальной опухолью или отдельным видом злокачественного образования[1]. Классификация опухолей мозга Всемирной организации здравоохранения от 1993 года определяет медуллобластому как особую эмбриональную опухоль. PNET, согласно этой же классификации, представляет собой новообразование, гистологически неотличимое от медуллобластомы, которое находится вне мозжечка[11]. В целом термины «PNET задней черепной ямки» и «медуллобластома» считают синонимами[1].
Эпидемиология[править | править код]
Медуллобластомы составляют около 20 % всех первичных опухолей центральной нервной системы у детей. В США ежегодно на 1 миллион белого населения выявляют 2 новых случая медуллобластом, на 1 миллион чернокожего — 1 случай[12]. Преимущественно данный тип новообразований встречается у детей. У взрослых они чрезвычайно редки — ежегодно 5—6 новых случаев на 10 миллионов[13][14][15]. В структуре заболеваемости определяются 2 пика — от 3-х до 4-х и от 8-и до 9-и лет[3]. В Дании в 1960—1984 годах соотношение мальчиков и девочек среди больных медуллобластомами составило 2 к 1[16].
Патологическая анатомия[править | править код]
На микропрепарате медуллобластомы хорошо видны характерные для данного типа новообразований структуры в виде т. н. розеток
Макроскопически медуллобластомы представляют собой мягкий узел серовато-розового цвета, который чётко отграничен от окружающей ткани. Микроскопически опухоль состоит из густо расположенных недифференцированных клеток, которые образуют своеобразные структуры в виде правильных или беспорядочных рядов, которые сравнивают с «грядами» и «колоннами»[4].
Для гистологического строения медуллобластом характерны структуры в виде «розеток», образованных кольцевидно расположенными опухолевыми клетками, отростки которых сходятся в центре розетки. Опухолевые клетки обладают повышенной митотической активностью. Наряду с гиперхромными округлыми ядрами в клетках медуллобластом также встречаются овальные и вытянуто-овальные, удлинённые, а также более крупные светлые ядра с чётким ядрышком[4].
Строма опухоли содержит небольшое количество мелких, тонкостенных сосудов. Очаги некроза и кисты для медуллобластом не типичны. Рост новообразования инфильтративный с прорастанием прилежащей ткани и мягкой оболочки мозга[4].
Метастазируют медуллобластомы главным образом по путям оттока спинномозговой жидкости в мягкую оболочку головного и спинного мозга и эпендиму желудочов мозга. В области метастазирования макроскопически определяют плоские, сливающиеся между собой белесоватые узелки, которые переходят в диффузные разрастания. Крайне редко медуллобластомы метастазируют за пределы центральной нервной системы[4].
Классификация[править | править код]
В 1969 году была предложена классификация медуллобластом, основанная на принципах TNM[17]. Впоследствии она была несколько модифицирована[1].
Модифицированная классификация медуллобластом Чанга
| Обозначение | Характеристика |
|---|---|
| Т1 | Опухоль менее 3 см в диаметре, располагается в пределах червя мозжечка и крыши IV желудочка |
| Т2 | Опухоль более 3 см в диаметре, прорастает в соседние структуры или частично заполняет IV желудочек головного мозга |
| Т3А | Опухоль более 3 см в диаметре с прорастанием либо в область водопровода мозга, либо в отверстия Люшка и Мажанди, что вызывает развитие гидроцефалии |
| Т3В | Опухоль более 3 см в диаметре с прорастанием в ствол мозга |
| Т4 | Опухоль более 3 см в диаметре, которая вызывает гидроцефалию за счёт перекрытия путей оттока ликвора (либо водопровода мозга, либо отверстий Люшка и Мажанди) и прорастает в ствол мозга |
| М0 | Нет метастазирования |
| М1 | В ликворе при проведении микроскопических исследований определяются опухолевые клетки |
| М2 | Метастазы в пределах субарахноидального пространства III и IV желудочков головного мозга |
| М3 | Метастазы в субарахноидальном пространстве спинного мозга |
| М4 | Метастазы за пределы центральной нервной системы |
Классификация имеет непосредственное прикладное значение. В зависимости от типа медуллобластомы определяют прогноз каждому конкретному больному.
Клиническая картина[править | править код]
Клинические симптомы заболевания включают проявления гидроцефалии и повышения внутричерепного давления, а также непосредственного поражения срединных отделов мозжечка. Клинически синдром внутричерепной гипертензии и гидроцефалия проявляются головной болью, нередко вынужденным положением головы, тошнотой, рвотой. Возможны расстройства сознания, судорожные припадки[1].
Поражение мозжечка, прежде всего его червя (архи- и палеоцеребеллума), вызывает нарушение статики тела — способности поддержания стабильного положения его центра тяжести, обеспечивающего устойчивость. При расстройстве указанной функции возникает статическая атаксия (греч. ἀταξία — беспорядок). Больной становится неустойчивым, поэтому в положении стоя он стремится широко расставить ноги, балансирует руками. Особенно чётко статическая атаксия проявляется в позе Ромберга. Больному предлагают встать, плотно сдвинув ступни, слегка поднять голову и вытянуть вперёд руки. При наличии мозжечковых расстройств человек в этой позе оказывается неустойчивым, тело его раскачивается. Больной может упасть[18][19].
Походка у пациента с мозжечковой патологией весьма характерна и носит название «мозжечковой». Больной в связи с неустойчивостью тела идёт неуверенно, широко расставляя ноги, при этом его «бросает» из стороны в сторону, а при поражении полушария мозжечка отклоняется при ходьбе от заданного направления в сторону патологического очага. Особенно отчётлива неустойчивость при поворотах. Во время ходьбы туловище человека избыточно выпрямлено (симптом Тома). Походка при поражении мозжечка во многом напоминает походку пьяного человека[18].
Диагностика[править | править код]
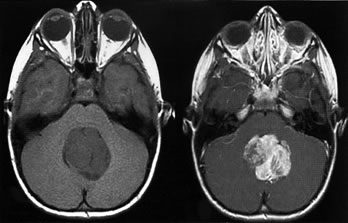
КТ головы девочки 6 лет с медуллобластомой в области задней черепной ямки
Компьютерная томография[править | править код]
В типичных случаях на КТ медуллобластомы определяются как объёмные образования круглой или овальной формы, которые неоднородно накапливают контрастное вещество и располагаются в проекции червя мозжечка. Данные новообразования смещают IV желудочек вентрально. Достаточно часто определяются кисты (до 65 %) и микрокальцинаты[20].
Магнитно-резонансная томография[править | править код]
На МРТ характеризуется гетерогенно изменённым сигналом, пониженным на Т1-взвешенных изображениях. На Т2-взвешенных томограммах сигнал варьирует от гипо- до гиперинтенсивного. На снимках в сагиттальной проекции хорошо определяется расположение как верхнего, так и нижнего полюса опухоли, который обычно располагается в большой затылочной цистерне[20].
При наличии у пациента медуллобластомы рекомендовано проведение МР-исследования спинного мозга, что позволяет судить о наличии или отсутствии метастазов[20].
При проведении обследования с введением контрастных веществ происходит их неоднородное накопление в различных отделах опухоли. Метастазирование медуллобластомы по мягким мозговым оболочкам спинного и головного мозга лучше определяется после введения контрастных веществ[20].
Лечение[править | править код]
Лечение данной патологии должно быть комплексным. Хирургическое удаление дополняется лучевой и химиотерапией[5][6].
Хирургическое лечение[править | править код]
Для доступа к срединно расположенным медуллобластомам мозжечка необходимо вскрыть заднюю черепную ямку. В большинстве случаев во время операции также удаляют задние полудуги 1-го и 2-го шейных позвонков. Внедрение опухоли в ствол мозга или её прикрепление к дну IV желудочка ограничивает и делает невозможным её полное удаление[6].
В 30—40 % случаев после удаления медуллобластомы необходимо проведение вентрикуло-перитонеального шунтирования (англ.)русск.. Риск метастазирования по шунту оценивается в 10—20 %[5][6].
Лучевая терапия[править | править код]
После удаления основного очага производится лучевая терапия. Оптимальными дозами являются 35—40 Гр на весь краниоспинальный отдел и 10—15 Гр на любой участок спинного мозга, где имеются метастазы. Лучевая терапия проводится в течение 6—7 недель. Детям до 3 лет дозу облучения снижают на 20—25 %[6][21]. В свою очередь лучевая терапия может вызывать целый ряд осложнений в виде поражения кожи, слизистых оболочек желудочно-кишечного тракта, угнетение кроветворения[22].
Химиотерапия[править | править код]
Стандартный режим химиотерапии на 2011 год не выработан. Для лечения рецидивов, а также у пациентов с высоким риском рецидивирования и детей до 3 лет в основном используют ломустин и винкристин[6]. Следует отметить, что применяемые при химиотерапии лекарственные средства действуют токсически не только на ткань опухоли, но и на здоровые органы и ткани организма. В результате могут возникать токсические поражения кроветворения, желудочно-кишечного тракта, печени, сердца, мочевыводящей системы. Возможно возникновение аллергических реакций[23].
Прогноз[править | править код]
Выделяют две прогностические группы — низкого и высокого риска. К группе низкого риска относятся больные с опухолями Т1 или Т2, при отсутствии метастазирования М0 (согласно модифицированной классификации Чанга), дети старше 3-х лет, тотальное удаление опухоли. Медуллобластомы Т3—Т4 (согласно классификации Чанга), метастазирование (М1—М4), возраст менее 3-х лет, а также субтотальное удаление опухоли — группа высокого риска[24]. Пятилетняя выживаемость (количество больных, которые живы через 5 лет после операции) в группе низкого риска составляет около 75 %, в группе высокого — менее 35 %[5][6].
Наихудший прогноз заболевания у больных с рецидивом опухоли после операции. Средняя продолжительность жизни после выявления роста опухоли на исходном месте после её удаления составляет 13—18 месяцев[7][25].
Примечания[править | править код]
- ↑ 1 2 3 4 5 6 Kunshner L. J., Lang F. F. Medulloblastoma // Youmans Neurological Surgery / ed. by H. R. Winn. — 5th edition. — Philadelphia, PA: SAUNDERS, 2004. — Vol. 1. — P. 1031—1042. — ISBN 0-7216-8291-X.
- ↑ 1 2 Hart M. N., Earle K. M. Primitive neuroectodermal tumors of the brain in children (англ.) // Cancer (англ.)русск.. — Wiley-Blackwell (англ.)русск., 1973. — Vol. 32. — P. 890—897. — PMID 4751919.
- ↑ 1 2 Davis F. G., Freels S., Grutsch J., Barlas S., Brem S. Survival rates in patients with primary malignant brain tumors stratified by patient age and tumor histological type: an analysis based on Surveillance, Epidemiology, and End Results (SEER) data, 1973-1991 // J Neurosurg. — 1998. — Vol. 88. — P. 1—10. — PMID 9420066.
- ↑ 1 2 3 4 5 Бродская И. А. Медуллобластома // Большая медицинская энциклопедия / под общей редакцией Б. В. Петровского. — 3-е издание. — М.: «Советская энциклопедия», 1980. — Т. 14. — С. 458—459. — 496 с. — 150 000 экз.
- ↑ 1 2 3 4 5 Медуллобластома (недоступная ссылка). Первый московский государственный медицинский университет имени И. М. Сеченова. Дата обращения 18 ноября 2011. Архивировано 31 января 2012 года.
- ↑ 1 2 3 4 5 6 7 8 Гринберг М. С. Медуллобластома // Нейрохирургия. — М.: Медпресс-информ, 2010. — С. 491. — 1008 с. — 1000 экз. — ISBN 978-5-98322-550-3.
- ↑ 1 2 Torres C. F., Rebsamen S., Silber J. H., Sutton L. N., Bilaniuk L. T., Zimmerman R. A., Goldwein J. W., Phillips P. C., Lange B. J. Surveillance scanning of children with medulloblastoma // N Engl J Med. — 1994. — Vol. 330. — P. 892—895. — PMID 8114859.
- ↑ Bailey P., Cushing H. Medulloblastoma cerebelli: A common type of midcerebellar glioma of childhood // Arch Neurol Psychiatry. — 1925. — Vol. 14. — P. 192—224.
- ↑ Rorke L. B. The cerebellar medulloblastoma and its relationship to primitive neuroectodermal tumors // J Neuropathol Exp Neurol. — 1983. — Vol. 42. — P. 1—15. — PMID 6296325.
- ↑ Becker L. E., Hinton D. Primitive neuroectodermal tumors of the central nervous system // Hum Pathol. — 1983. — Vol. 14. — P. 538—550. — PMID 6303940.
- ↑ Kleihues P., Burger P. C., Scheithauer B. W. The new WHO classification of brain tumours // Brain Pathol.. — 1993. — Vol. 3. — P. 255—268. — PMID 8293185.
- ↑ Polednak A. P., Flannery J. T. Brain, other central nervous system, and eye cancer (англ.) // Cancer (англ.)русск.. — Wiley-Blackwell (англ.)русск., 1995. — Vol. 75 (Suppl 1). — P. 330—337. — PMID 8001004.
- ↑ Bloom H. J., Bessell E. M. Medulloblastoma in adults: a review of 47 patients treated between 1952 and 1981 // Int J Radiat Oncol Biol Phys. — 1990. — Vol. 18. — P. 763—772. — PMID 2323967.
- ↑ Giordana M. T., Schiffer P., Lanotte M., Girardi P., Chio A. Epidemiology of adult medulloblastoma // Int J Cancer. — 1999. — Vol. 80. — P. 689—692. — PMID 10048968.
- ↑ Farwell J. R., Flannery J. T. Adult occurrence of medulloblastoma // Acta Neurochir (Wien). — 1987. — Vol. 86. — P. 1—5. — PMID 3618300.
- ↑ Agerlin N., Gjerris F., Brincker H., Haase J., Laursen H., Møller K. A., Ovesen N., Reske-Nielsen E., Schmidt K. Childhood medulloblastoma in Denmark 1960-1984. A population-based retrospective study // Childs Nerv Syst. — 1999. — Vol. 15. — P. 29—36. — PMID 10066017.
- ↑ Chang C. H., Housepian E. M., Herbert C. Jr. An operative staging system and a megavoltage radiotherapeutic technic for cerebellar medulloblastomas // Radiology. — 1969. — Vol. 93. — P. 1351—1359. — PMID 4983156.
- ↑ 1 2 Пулатов А. М, Никифоров А. С. Пропедевтика нервных болезней. — Т.:: «Медицина», 1979. — С. 108—120. — 368 с. — 20 000 экз.
- ↑ Триумфов А. В. Топическая диагностика заболеваний нервной системы. — 9-е изд.. — М.: ООО «МЕДпресс», 1998. — С. 177—185. — 304 с. — 5000 экз. — ISBN 5-900990-04-4.
- ↑ 1 2 3 4 Коновалов А. Н., Корниенко В. Н., Пронин И. Н. Медуллобластомы // Магнитно-резонансная томография в нейрохирургии. — М.: «ВИДАР», 1997. — С. 259—260. — 472 с. — 1500 экз. — ISBN 5-88429-022-5.
- ↑ Tomita T., McLone D. G. Medulloblastoma in childhood: results of radical resection and low-dose neuraxis radiation therapy // J Neurosurg. — 1986. — Vol. 64. — P. 238—242. — PMID 3944633.
- ↑ Лучевая терапия: осложнения, общие сведения. сайт medbiol.ru. Дата обращения 23 ноября 2011.
- ↑
Побочные реакции и осложнения химиотерапии опухолевых заболеваний (недоступная ссылка). сайт Противоракового общества России. Дата обращения 23 ноября 2011. Архивировано 31 января 2012 года. - ↑ Packer R. J., Cogen P., Vezina G., Rorke L. B. Medulloblastoma: clinical and biologic aspects // Neuro Oncol. — 1999. — Vol. 1. — P. 232—250. — PMID 11550316.
- ↑ Dunkel I. J., Gardner S. L., Garvin J. H. Jr, Goldman S., Shi W., Finlay J. L. High-dose carboplatin, thiotepa, and etoposide with autologous stem cell rescue for patients with previously irradiated recurrent medulloblastoma // Neuro Oncol. — 2010. — Vol. 12. — P. 297—303. — PMID 20167818.
Источник
