Код мкб 10 лимфогранулематоз
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Описание
- Дополнительные факты
- Причины
- Классификация
- Симптомы
- Диагностика
- Лечение
- Прогноз
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Лимфогранулематоз.

Лимфогранулематоз
Описание
Лимфогранулематоз. Злокачественная гиперплазия лимфоидной ткани, характерным признаком которой является образование гранулем с клетками Березовского — Штернберга. Для лимфогранулематоза специфично увеличение различных групп лимфатических узлов (чаще нижнечелюстных, надключичных, медиастинальных), увеличение селезенки, субфебрилитет, общая слабость, похудание. С целью верификации диагноза осуществляется биопсия лимфоузлов, диагностические операции (торакоскопия, лапароскопия), рентгенография грудной клетки, УЗИ, КТ, биопсия костного мозга. В лечебных целях при лимфогранулематозе проводится полихимиотерапия, облучение пораженных лимфоузлов, спленэктомия.
Дополнительные факты
Лимфогранулематоз (ЛГМ) – лимфопролиферативное заболевание, протекающее с образованием специфических полиморфно-клеточных гранулем в пораженных органах (лимфоузлах, селезенке и тд ). По имени автора, впервые описавшего признаки заболевания и предложившего выделить его в самостоятельную форму, лимфогранулематоз также называют болезнью Ходжкина, или ходжкинской лимфомой. Средний показатель заболеваемости лимфогранулематозом составляет 2,2 случая на 100 тыс. Населения. Среди заболевших преобладают молодые люди в возрасте 20-30 лет; второй пик заболеваемости приходится на возраст старше 60 лет. У мужчин болезнь Ходжкина развивается в 1,5-2 раза чаще, чем у женщин. В структуре гемобластозов лимфогранулематозу отводится втрое место по частоте возникновения после лейкемии.

Лимфогранулематоз
Причины
Этиология лимфогранулематоза до настоящего времени не выяснена. На сегодняшний день в числе основных рассматриваются вирусная, наследственная и иммунная теории генеза болезни Ходжкина, однако ни одна из них не может считаться исчерпывающей и общепризнанной. В пользу возможного вирусного происхождения лимфогранулематоза свидетельствует его частая корреляция с перенесенным инфекционным мононуклеозом и наличием антител к вирусу Эпштейна-Барр. По меньшей мере, в 20% исследуемых клеток Березовского-Штернберга обнаруживается генетический материал вируса Эпштейна-Барр, обладающего иммуносупрессивными свойствами. Также не исключается этиологическое влияние ретровирусов, в т. ВИЧ.
На роль наследственных факторов указывает встречаемость семейной формы лимфогранулематоза и идентификация определенных генетических маркеров данной патологии. Согласно иммунологической теории, имеется вероятность трансплацентарного переноса материнских лимфоцитов в организм плода с последующим развитием иммунопатологической реакции. Не исключается этиологическое значение мутагенных факторов — токсических веществ, ионизирующего излучения, лекарственных препаратов и других в провоцировании лимфогранулематоза.
Предполагается, что развитие лимфогранулематоза становится возможным в условиях Т-клеточного иммунодефицита, о чем свидетельствует снижение всех звеньев клеточного иммунитета, нарушение соотношения Т-хелперов и Т-супрессоров. Главным морфологическим признаком злокачественной пролиферации при лимфогранулематозе (в отличие от неходжкинских лимфом и лимфолейкоза) служит присутствие в лимфатической ткани гигантских многоядерных клеток, получивших название клеток Березовского-Рид-Штернберга и их предстадий – одноядерных клеток Ходжкина. Кроме них опухолевый субстрат содержит поликлональные Т-лимфоциты, тканевые гистиоциты, плазматические клетки и эозинофилы. При лимфогранулематозе опухоль развивается уницентрически — из одного очага, чаще в шейных, надключичных, медиастинальных лимфатических узлах. Однако возможность последующего метастазирования обусловливает возникновение характерных изменений в легких, ЖКТ, почках, костном мозге.
Классификация
В гематологии различают изолированную (локальную) форму лимфогранулематоза, при которой поражается одна группа лимфоузлов, и генерализованную – со злокачественной пролиферацией в селезенке, печени, желудке, легких, коже. По локализационному признаку выделяется периферическая, медиастинальная, легочная, абдоминальная, желудочно-кишечная, кожная, костная, нервная формы болезни Ходжкина.
В зависимости от скорости развития патологического процесса лимфогранулематоз может иметь острое течение (несколько месяцев от начальной до терминальной стадии) и хроническое течение (затяжное, многолетнее с чередованием циклов обострений и ремиссий).
На основании морфологического исследования опухоли и количественного соотношения различных клеточных элементов выделяют 4 гистологические формы лимфогранулематоза:
• лимфогистиоцитарную, или лимфоидное преобладание.
• нодулярно-склеротическую, или нодулярный склероз.
• смешанно-клеточную.
• лимфоидное истощение.
В основу клинической классификации лимфогранулематоза положен критерий распространенности опухолевого процесса. В соответствии с ним развитие болезни Ходжкина проходит 4 стадии:
I стадия (локальная). Поражена одна группа лимфоузлов (I) либо один экстралимфатический орган (IE).
II стадия (регионарная). Поражены две или более группы лимфатических узлов, расположенных с одной стороны диафрагмы (II) либо один экстралимфатический орган и его регионарные лимфоузлы (IIE).
III стадия (генерализованная). Пораженные лимфоузлы расположены с обеих сторон диафрагмы (III). Дополнительно может поражаться один экстралимфатический орган (IIIE), селезенка (IIIS) либо они вместе (IIIE + IIIS).
IV стадия (диссеминированная). Поражение затрагивает один или несколько экстралимфатических органов (легкие, плевру, костный мозг, печень, почки, ЖКТ и тд ) с одновременным поражением лимфоузлов или без него.
Для обозначения наличия или отсутствия общих симптомов лимфогранулематоза на протяжении последних 6 месяцев (лихорадки, ночной потливости, похудания) к цифре, обозначающей стадию болезни, добавляются буквы А или В соответственно.
Симптомы
К числу характерных для лимфогранулематоза симптомокомплексов относятся интоксикация, увеличение лимфатических узлов и возникновение экстранодальных очагов. Часто заболевание начинается с неспецифических симптомов – периодической лихорадки с температурными пиками до 39°С, ночной потливости, слабости, похудания, кожного зуда.
Нередко первым «вестником» лимфогранулематоза служит увеличение доступных для пальпации лимфоузлов, которые больные обнаруживают у себя самостоятельно. Чаще это шейные, надключичные лимфатические узлы; реже — подмышечные, бедренные, паховые. Периферические лимфоузлы плотные, безболезненные, подвижные, не спаяны между собой, с кожей и окружающими тканями; обычно тянутся в виде цепочки.
У 15-20% пациентов лимфогранулематоз дебютирует с увеличения лимфоузлов средостения. При поражении медиастинальных лимфоузлов первыми клиническими признаками болезни Ходжкина могут служить дисфагия, сухой кашель, одышка, синдром ВПВ. Если опухолевый процесс затрагивает забрюшинные и мезентериальные лимфоузлы, возникают абдоминальные боли, отеки нижних конечностей.
Среди экстранодальных локализаций при лимфогранулематозе наиболее часто (в 25% случаев) встречается поражение легких. Лимфогранулематоз легких протекает по типу пневмонии (иногда с образованием каверн в легочной ткани), а при вовлечении плевры сопровождается развитием экссудативного плеврита.
При костной форме лимфогранулематоза чаще поражаются позвоночник, ребра, грудина, кости таза; значительно реже – кости черепа и трубчатые кости. В этих случаях отмечаются вертебралгии и оссалгии, может происходить деструкция тел позвонков; рентгенологические изменения обычно развиваются спустя несколько месяцев. Опухолевая инфильтрация костного мозга приводит к развитию анемии, лейко- и тромбоцитопении.
Боль в грудной клетке. Боль за грудиной. Высокая температура тела. Гиперкальциемия. Жажда. Изменение аппетита. Изменение веса. Икота. Кашель. Лимфоцитоз. Лимфоцитопения. Ломота в суставах. Ломота в теле. Моноцитоз. Нарушение терморегуляции. Нейтрофилез. Ночная потливость у женщин. Ночная потливость у мужчин. Общая потливость. Одышка. Отсутствие аппетита. Потеря веса. Потливость. Разбитость. Слабость. Субфебрильная температура. Увеличение лимфоузлов. Увеличение подмышечных лимфоузлов. Увеличение подчелюстных лимфоузлов. Увеличение шейных лимфоузлов. Холодный пот.
Диагностика
Увеличение периферических лимфоузлов, печени и селезенки наряду с клинической симптоматикой (фебрильной лихорадкой, потливостью, потерей массы тела) всегда вызывает онкологические опасения. В случае с болезнью Ходжкина методы инструментальной визуализации играют вспомогательную роль.
Достоверная верификация, правильное стадирование и адекватный выбор метода лечения лимфогранулематоза возможны только после проведения морфологической диагностики. С целью забора диагностического материала показано проведение биопсии периферических лимфоузлов, диагностической торакоскопии, лапароскопии, лапаротомии со спленэктомией. Критерием подтверждения лимфогранулематоза служит обнаружение в исследуемом биоптате гигантских клеток Березовского-Штернберга. Выявление клеток Ходжкина позволяет только предположить соответствующий диагноз, но не может служить основанием для назначения специального лечения.
В системе лабораторной диагностики лимфогранулематоза обязательно исследуются общий анализ крови, биохимические показатели крови, позволяющие оценить функцию печени (щелочная фосфата, трансаминазы). При подозрении на заинтересованность костного мозга выполняется стернальная пункция или трепанобиопсия. При различных клинических формах, а также для определения стадии лимфогранулематоза требуется проведение рентгенографии грудной клетки и брюшной полости, КТ, УЗИ брюшной полости и забрюшинной клетчатки, КТ средостения, лимфосцинтиграфии, сцинтиграфии скелета и тд.
В дифференциально-диагностическом плане требуется разграничение лимфогранулематоза и лимфаденитов различной этиологии (при туберкулезе, токсоплазмозе, актиномикозе, бруцеллезе, инфекционном мононуклеозе, ангине, гриппе, краснухе, сепсисе, СПИДе). Кроме этого, исключаются саркоидоз, неходжкинские лимфомы, метастазы рака.
Лечение
Современные подходы к лечению лимфогранулематоза основываются на возможности полного излечения данного заболевания. При этом лечение должно быть поэтапным, комплексным и учитывающим стадию болезни. При болезни Ходжкина используются схемы лучевой терапии, цикловой полихимиотерапии, комбинации лучевой терапии и химиотерапии.
В качестве самостоятельного метода лучевая терапия применяется при I-IIА стадии (поражениях единичных лимфоузлов или одного органа). В этих случаях облучению может предшествовать удаление лимфоузлов и спленэктомия. При лимфогранулематозе проводится субтотальное или тотальное облучение лимфоузлов (шейных, аксиллярных, над- и подключичных, внутригрудных, мезентериальных, забрюшинных, паховых), захватывающее как группы пораженных, так и неизмененных лимфатических узлов (последних – в профилактических целях).
Больным с IIВ и IIIА стадиями назначается комбинированная химиолучевая терапия: сначала вводная полихимиотерапия с облучением только увеличенных лимфоузлов (по минимальной программе), затем – облучение всех остальных лимфоузлов (по максимальной программе) и поддерживающая полихимиотерапия в течение последующих 2-3 лет.
При диссеминированных IIIВ и IV стадиях лимфогранулематоза для индукции ремиссии используется цикловая полихимиотерапия, а на этапе поддержания ремиссии — циклы медикаментозной терапии или радикального облучения. Полихимиотерапия при лимфогранулематозе выполняется по специально разработанным в онкологии схемам (МОРР, СОРР, СУРР, СVPP, ДОРР и тд ).
Результатами проводимой терапии могут служить:
• полная ремиссия (исчезновение и отсутствие субъективных и объективных признаков лимфогранулематоза в течение 1 месяца).
• частичная ремиссия (купирование субъективных признаков и сокращение размеров лимфоузлов или экстранодальных очагов более чем на 50% в течение 1 месяца).
• клиническое улучшение (купирование субъективных признаков и сокращение размеров лимфоузлов или экстранодальных очагов менее чем на 50% в течение 1 месяца).
• отсутствие динамики (сохранение или прогрессирование признаков лимфогранулематоза).
Прогноз
Для I и II стадий лимфогранулематоза безрецидивная 5-летняя выживаемость после лечения составляет 90%; при IIIA стадии – 80%, при IIIВ – 60%, а при IV – менее 45%. Неблагоприятными прогностическими признаками являются острое развитие лимфогранулематоза; массивные конгломераты лимфоузлов более 5 см в диаметре; расширение тени средостения более чем на 30% объема грудной клетки; одновременное поражение 3-х и более групп лимфатических узлов, селезенки; гистологический вариант лимфоидное истощение и тд.
Рецидивы лимфогранулематоза могут возникать при нарушении режима поддерживающей терапии, провоцироваться физическими нагрузками, беременностью. Пациенты с болезнью Ходжкина должны наблюдаться у гематолога или онколога. Доклинические стадии лимфогранулематоза в ряде случаев могут быть выявлены при проведении профилактической флюорографии.
Основные медуслуги по стандартам лечения | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 3 августа 2017;
проверки требуют 24 правки.
| Лимфогранулематоз | |
| Названо в честь | Ходжкин, Томас |
|---|---|
| Медицинская специальность | онкология |
| Лекарство, используемое для лечения | Ломустин[2] и Хлорамбуцил[3] |
| Генетическая связь | GATA3[d][4], TCF3[d][5], CLSTN2[d][6], EOMES[d][7], IL13[d][8] и PVT1[d][9] |
| МКБ-9-КМ | 201.0[1], 201.2[1], 201.1[1], 201[1] и 201.9[1] |
| Код ICPC 2 | B72 |
| Код NCI Thesaurus | C26956[1], C9357[1] и C6914[1] |
| Медиафайлы на Викискладе | |
Лимфома Ходжкина (синонимы: лимфогранулематоз, болезнь Ходжкина, злокачественная гранулёма) — злокачественное заболевание лимфоидной ткани, характерным признаком которого является наличие гигантских клеток Рид — Березовского — Штернберга (англ.)русск., обнаруживаемых при микроскопическом исследовании поражённых лимфатических узлов.
История описания[править | править код]
В 1832 году Томас Ходжкин описал семерых больных, у которых наблюдалось увеличение лимфатических узлов и селезёнки, общее истощение и упадок сил. Во всех случаях болезнь имела летальный исход. Спустя 23 года С. Уилкс назвал это состояние болезнью Ходжкина, изучив описанные Ходжкином случаи и добавив к ним 11 собственных наблюдений.
Этиология и эпидемиология[править | править код]
Эта болезнь принадлежит к большой и достаточно разнородной группе заболеваний, относящихся к злокачественным лимфомам. Основная причина возникновения болезни не совсем ясна, но некоторые эпидемиологические данные, такие как совпадение по месту и времени, спорадические множественные случаи у некровных родственников, говорят об инфекционной природе болезни, а точнее вирусной (вирус Эпштейна — Барр, англ. Epstein-Barr virus, EBV). Ген вируса обнаруживается при специальных исследованиях в 20—60% биопсий. Эту теорию подтверждает и некоторая связь болезни с инфекционным мононуклеозом. Другими способствующими факторами могут быть генетическая предрасположенность и, возможно, некоторые химические субстанции.
Это заболевание встречается только у человека и чаще поражает представителей европеоидной расы. Лимфогранулематоз может возникнуть в любом возрасте. Однако существует два пика заболеваемости: в возрасте 15—29 лет и старше 55 лет. Мужчины болеют лимфогранулематозом чаще, чем женщины с соотношением 1,4:1.
Частота возникновения заболевания — примерно 1/25 000 человек/год, что составляет около 1% от показателя для всех злокачественных новообразований в мире и примерно 30% всех злокачественных лимфом.
Патологическая анатомия[править | править код]
Болезнь Ходжкина. Нодулярный склероз. Лакунарные клетки.
Обнаружение гигантских клеток Рид-Березовского-Штернберга и их одноядерных предшественников, клеток Ходжкина, в биоптате есть обязательный критерий диагноза лимфогранулематоза. По мнению многих авторов, только эти клетки являются опухолевыми. Все остальные клетки и фиброз есть отражение иммунной реакции организма на опухолевый рост. Главными клетками лимфогранулематозной ткани, как правило, будут мелкие, зрелые Т-лимфоциты фенотипа CD2, CD3, CD4 > CD8, CD5 с различным количеством В-лимфоцитов. В той или иной степени присутствуют гистиоциты, эозинофилы, нейтрофилы, плазматические клетки и фиброз. Соответственно различают четыре основных гистологических типа:
- Лимфогистиоцитарный вариант — примерно 15 % случаев лимфомы Ходжкина. Чаще болеют мужчины моложе 35 лет, обнаруживается в ранних стадиях и имеет хороший прогноз. Преобладают зрелые лимфоциты, клетки Рид-Березовского-Штернберга редки. Вариант низкой злокачественности.
- Вариант с нодулярным склерозом — наиболее частая форма, 40—50 % всех случаев. Встречается обычно у молодых женщин, располагается часто в лимфатических узлах средостения и имеет хороший прогноз. Характеризуется фиброзными тяжами, которые делят лимфоидную ткань на «узлы». Имеет две главные черты: клетки Рид-Березовского-Штернберга и лакунарные клетки. Лакунарные клетки большие по размеру, имеют множество ядер или одно многолопастное ядро, цитоплазма их широкая, светлая, пенистая.
- Смешанноклеточный вариант — примерно 30 % случаев лимфомы Ходжкина. Наиболее частый вариант в развивающихся странах, у детей, пожилых людей. Чаще болеют мужчины, клинически соответствует II—III стадии болезни с типичной общей симптоматикой и склонностью к генерализации процесса. Микроскопическая картина отличается большим полиморфизмом со множеством клеток Рид-Березовского-Штернберга, лимфоцитов, плазмоцитов, эозинофилов, фибробластов.
- Вариант с подавлением лимфоидной ткани — самый редкий, меньше 5 % случаев. Клинически соответствует IV стадии болезни. Чаще встречается у пожилых больных. Полное отсутствие лимфоцитов в биоптате, преобладают клетки Рид-Березовского-Штернберга в виде пластов или фиброзные тяжи или их сочетание.
Симптомы, клиническая картина[править | править код]
Заболевание обычно начинается с увеличения лимфатических узлов на фоне полного здоровья. В 70—75 % случаев это шейные или надключичные лимфатические узлы, в 15—20 % подмышечные и лимфатические узлы средостения и 10 % это паховые узлы, узлы брюшной полости и т. д. Увеличенные лимфатические узлы безболезненны, эластичны.
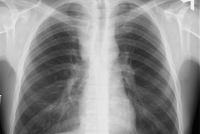
Вследствие того, что часто поражается лимфатическая ткань, расположенная в грудной клетке, первым симптомом заболевания может быть затруднение дыхания или кашель вследствие давления на лёгкие и бронхи увеличенных лимфатических узлов, но чаще всего поражение средостения обнаруживается при случайной обзорной рентгенографии грудной клетки.
Увеличенные лимфатические узлы могут спонтанно уменьшаться и снова увеличиваться, что может привести к затруднению в постановке диагноза.
У небольшой группы больных отмечаются общие симптомы: температура, ночная проливная потливость, потеря веса и аппетита. Обычно это пожилые люди (старше 50 лет) со смешанноклеточным гистологическим вариантом или вариантом с подавлением лимфоидной ткани. Известная лихорадка Пеля — Эбштайна (температура 1—2 недели, сменяемая периодом апирексии), сейчас наблюдается значительно реже. Появление этих симптомов в ранних стадиях утяжеляет прогноз.
У некоторых больных наблюдаются генерализованный кожный зуд и боль в поражённых лимфатических узлах. Последнее особенно характерно после приёма алкогольных напитков.
Поражение органов и систем[править | править код]
- Увеличение лимфатических узлов средостения наблюдается в 45 % случаев I—II стадии. В большинстве случаев не сказывается на клинике и прогнозе, но может вызывать сдавливание соседних органов. О значительном увеличении можно говорить, когда ширина новообразования на рентгенограмме превышает 0,3 (МТИ > 3 Mass Thorac Index) по отношению к ширине грудной клетки.
- Селезёнка — спленомегалия, поражается в 35 % случаев и, как правило, при более поздних стадиях болезни.
- Печень — 5 % в начальных стадиях и 65 % в терминальной.
- Лёгкие — поражение лёгких отмечается в 10—15 % наблюдений, которое в некоторых случаях сопровождается выпотным плевритом.
- Костный мозг — редко в начальных и 25—45 % в IV стадии.
- Почки — чрезвычайно редкое наблюдение, может встречаться при поражении внутрибрюшных лимфатических узлов.
- Нервная система — главным механизмом поражения нервной системы является сдавление корешков спинного мозга в грудном или поясничном отделах уплотнёнными конгломератами увеличенных лимфатических узлов с появлением боли в спине, пояснице.
Инфекции[править | править код]
Из-за нарушения клеточного иммунитета при лимфоме Ходжкина часто развиваются инфекции: вирусные, грибковые, протозойные, которые ещё более утяжеляются химиотерапией и/или лучевой терапией. Среди вирусных инфекций первое место занимает вирус опоясывающего герпеса (Herpes zoster — вирус ветряной оспы). Среди грибковых заболеваний наиболее частыми являются кандидоз и криптококковый менингит. Токсоплазмоз и пневмония, вызванная пневмоцистой (Pneumocystis jiroveci), являются частыми протозойными инфекциями. При лейкопении на фоне химиотерапии могут развиться и банальные бактериальные инфекции.
Стадии заболевания лимфогранулематозом[править | править код]
В зависимости от степени распространённости заболевания выделяют четыре стадии лимфогранулематоза (энн-арборская классификация):
- 1 стадия — опухоль находится в лимфатических узлах одной области (I) или в одном органе за пределами лимфатических узлов.
- 2 стадия — поражение лимфатических узлов в двух и более областях по одну сторону диафрагмы (вверху, внизу) (II) или органа и лимфатических узлов по одну сторону диафрагмы (IIE).
- 3 стадия — поражение лимфатических узлов по обе стороны диафрагмы (III), сопровождающееся или нет поражением органа (IIIE), или поражение селезёнки (IIIS), или всё вместе.
- Стадия III(1) — опухолевый процесс локализован в верхней части брюшной полости.
- Стадия III(2) — поражение лимфатических узлов, расположенных в полости таза и вдоль аорты.
- 4 стадия — заболевание распространяется помимо лимфатических узлов на внутренние органы: печень, почки, кишечник, костный мозг и др. с их диффузным поражением
Для уточнения расположения используют буквы E, S и X, значение их приведено ниже.
Расшифровка букв в названии стадии[править | править код]
Каждая стадия подразделяется на категорию А и В соответственно приведённому ниже.
- Буква А — отсутствие симптомов заболевания у пациента
- Буква В — наличие одного или более из следующего:
- необъяснимая потеря массы тела более 10 % первоначальной в последние 6 месяцев,
- необъяснимая лихорадка (t > 38 °C),
- проливные поты.
- Буква Е — опухоль распространяется на органы и ткани, расположенные рядом с поражёнными группами крупных лимфатических узлов.
- Буква S — поражение селезёнки.
- Буква X — объёмное образование большого размера.
Диагноз[править | править код]
КТ изображение пациента 46 лет с лимфомой Ходжкина, снимок на уровне шеи. На правой стороне шеи пациента визуализируются увеличенные лимфатические узлы (отмечены красным).
Основным критерием для постановки диагноза служит обнаружение гигантских клеток Рид — Березовского — Штернберга и/или клеток Ходжкина в биоптате, извлечённом из лимфатических узлов. Используются и современные медицинские методы: (ультразвуковое исследование органов брюшной полости, компьютерная рентгеновская или магнитно-резонансная томография органов грудной клетки). При выявлении изменений в лимфатических узлах необходима гистологическая верификация диагноза.
Обязательные методы
Хирургическая биопсия
Подробный анамнез с упором на выявление или нет симптомов группы В
Полное физикальное обследование с оценкой лимфаденопатии
Лабораторное исследование с полной гемограммой (гематокрит, эритроциты, СОЭ, лейкоциты-тип, глобулины, проба Кумбса, функциональные пробы печени и т. д.)
Рентгенография грудной клетки в двух проекциях
Миелограмма и биопсия костного мозгаИсследования по показаниям
Компьютерная томография, ПЭТ/КТ.
Лапаротомия для определения стадии и спленэктомия
Торакотомия и биопсия лимфатических узлов средостения
Сцинтиграфия с галлием
Данные лабораторного исследования[править | править код]
Показатели периферической крови не специфичны для данного заболевания. Отмечаются:
- Повышение СОЭ
- Лимфоцитопения
- Анемия различной степени выраженности
- Аутоиммунная гемолитическая анемия с положительной пробой Кумбса (редко)
- Снижение Fe и TIBC
- Незначительный нейтрофилёз
- Тромбоцитопения
- Эозинофилия, особенно у больных с кожным зудом
Антигены[править | править код]
В диагностике лимфогранулематоза могут быть полезны два антигена.
- CD15, идентифицированный как моноклональное антитело Leu M1 и относящийся к Lewis X кровяному антигену; функционирует как адгезивный рецептор, обнаруживается при всех подтипах лимфогранулематоза, кроме лимфогистиоцитарного варианта.
- Антиген CD30 (Ki-1), который появляется во всех клетках Рид — Березовского — Штернберга.
Лечение[править | править код]
В настоящее время используются следующие методы лечения:
- Лучевая терапия
- Химиотерапия
- Их комбинация
- Химиотерапия высокими дозами препаратов с последующей пересадкой костного мозга
При I—II стадиях болезни Ходжкина, при отсутствии симптомов В лечение, как правило, включает только облучение в дозе 3600—4400 cGy (1000-cGy еженедельно), с помощью которого достигается до 85 % длительных ремиссий. Лучевая терапия проводится специальными аппаратами. Облучаются определённые группы лимфатических узлов. Действие облучения на другие органы нейтрализуется с помощью специальных защитных свинцовых фильтров.
Для химиотерапии в настоящее время используются различные схемы, в частности BEACOPP (блеомицин, этопозид, доксорубицин (адриамицин), циклофосфамид, винкристин (онковин), прокарбазин, преднизолон) и его вариации BEACOPP-esc (BEACOPP с эскалацией доз ряда компонентов по сравнению со стандартной схемой) и BEACOPP-14 (BEACOPP с сокращением междозового интервала до 14 дней). Используются также более старые схемы — протокол Stanford IV, Stanford V, схемы COPP, ABVD (доксорубицин, блеомицин, винбластин, дакарбазин) циклами по 28 дней в течение, как минимум, 6 месяцев. Недостатком схемы MOPP (мехлоретамин, винкристин (Oncovin), прокарбазин, преднизолон) является более частое развитие лейкоза в отдалённом будущем (через 5—10 лет) по сравнению со схемой COPP. Схема ChlVPP (хлорамбуцил, винбластин, прокарбазин, преднизолон).
Наиболее перспективным и эффективным методом лечения является комбинированная химио-лучевая терапия, которая позволяет получить длительные, 10—20-летние ремиссии более чем у 90 % больных, что равноценно полному излечению.
Как правило, большинство больных с болезнью Ходжкина начинают первый курс лечения в стационаре, а затем, при условии хорошей переносимости лекарств, продолжают получать лечение в амбулаторных условиях.
В 2011 году FDA дало согласие на ускоренное одобрение первого таргетного препарата «Адцетрис» (МНН — брентуксимаб ведотин) для лечения CD30-позитивных лимфом по двум показаниям: 1) лечение лимфомы Ходжкина после 2 линий химиотерапии и аутологичной траснплантации/без трансплантации для лиц, не являющихся кандидатами по медицинским показаниям; 2) лечение системной анапластической крупноклеточной лимфомы после как минимум одной линии химиотерапии.[10]
Адцетрис является конъюгатом антитела и цитотоксического агента, который селективно воздействует на опухолевые клетки.
В 2016 году препарат зарегистрирован в Российской Федерации и доступен для пациентов по решению врачебной комиссии.
[11]
В 2017 году FDA впервые одобрил иммунологический препарат «Кейтруда» для лечения рецидивов лимфомы Ходжкина.[12]
Прогноз[править | править код]
В настоящее время терапия лимфомы Ходжкина, а это злокачественное заболевание, осуществляется достаточно успешно (в 70—84 % случаев удаётся достичь 5-летней ремиссии). По данным Национального института рака (США), пациенты, у которых полная ремиссия продолжается более 5 лет после окончания лечения, могут считаться окончательно излеченными. Количество рецидивов колеблется в пределах 30—35 %.
Наиболее часто используются по меньшей мере 3 системы клинических прогностических факторов, предложенных наиболее крупными кооперированными группами: EORTC (European Organization for the Research and Treatment of Cancer), GHSG (German Hodgkin’s lymphoma Study Group) и NCIC/ECOG (National Cancer Institute of Canada и Eastern Cooperative Oncology Group).
| Прогностическая группа | EORTC | GHSG | NCIC/ECOG |
|---|---|---|---|
| Благоприятная | благоприятная — favorable CS* I и II стадии без факторов риска | ранняя — early CS I и II стадии без факторов риска | низкого риска — low risk CS IA с поражением одного лимфатического узла, гистологический вариант только лимфоидное преобладание или нодулярный склероз, размеры лимфатического узла не более 3 см и локализация в верхней трети шеи, СОЭ менее 50 мм/ч, возраст менее 50 лет |
| Промежуточная | неблагоприятная — unfavorable CS I—II стадии с факторами риска A, B, C, D | промежуточная — intermediate CS I—II А стадии с факторами риска A, B, C, D и II В стадия с факторами риска B, C | не специфицирована CS I—II стадии, не входящие в группы низкого и высокого риска |
| Неблагоприятная | распространенная — advanced III и IV стадии | неблагоприятная — unfavorable CS IIB стадия с факторами риска A, D, а также III и IV стадии | высокого риска — high risk CS I и II стадии с массивным поражением средостения или периферических лимфатических узлов или интраабдоминальное поражение, а также III и IV стадии |
| Факторы риска | А. массивное поражение средостения — МТИ > 0,35 B. поражение лимфатических узлов > 4 областей (area) C. СОЭ > 50 при стадии А и СОЭ > 30 при стадии В D. возраст > 50лет | А. массивное поражение средостения — МТИ > 0,35 B. поражение лимфатических узлов > 3 областей C. СОЭ > 50 при стадии А и СОЭ > 30 при стадии В D. экстранодальное поражение (стадия Е) | А.возраст > 40 лет B. гистологический вариант смешанноклеточный или лимфоидное истощение C. СОЭ > 50 D.поражение лимфатических узлов > 4 областей (area) |
Примечания[править | править код]
Литература[править | править код]
- Патологоанатомическая диагностика опухолей под редакцией академика АМН СССР Н. А. Краевского
- англ. Harrison’s Principles of Internal Medicine, 14th Edition, McGraw-Hill, Health Professions Division.
Ссылки[править | править код]
- Российский онкологиче?
