Код мкб 10 эндоцервицит

Связанные заболевания и их лечение
Описания заболеваний
Стандарты мед. помощи
Содержание
- Описание
- Симптомы
- Причины
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Эндоцервицит.
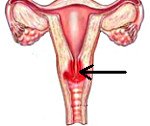
Эндоцервицит
Описание
Эндоцервицит — воспаление слизистой оболочки цервикального канала, возникает в результате травмы шейки матки при родах, абортах, диагностических выскабливаниях и других внутриматочных вмешательствах. Тропность к цилиндрическому эпителию канала шейки матки особенно характерна для гонококков, хламидий.
Симптомы
Эндоцервицит – это заболевание, быстро переходящее из острой формы в хроническую и практически не дающее симптоматики (независимо от остроты процесса). Обычно ему характерны периоды обострения и ремиссии.
Среди жалоб больной имеет место наличие выделений из влагалищца, которые могут быть обильными или скудными. Влагалищные выделения могут быть слизистыми, гнойными или слизисто-гнойными.
Второй симптом – это тупые, ноющие, тянущие боли внизу живота. Боли могут быть различной степени интенсивности. Также может отмечаться зуд в области половых органов.
Третий симптом — обильные бели могут раздражать слизистую влагалища и вульвы, провоцируя дискомфорт, чувство жжения или зуда во влагалище.
При объективном обследовании в период обострения шейка матки отечная, яркого вишнево-красного цвета, в области ее наружного зева видны множественные мелкие эрозии, окраска которых еще более яркая по сравнению с шейкой матки, иногда эрозии покрыты гнойным налетом. Из канала шейки матки выделяется слизисто-гнойное содержимое.
Если заболевание переходит в хроническую форму, болевые ощущения ослабевают, количество выделений уменьшается, а потом они и вовсе прекращаются, что может заставить больную ошибочно думать о выздоровлении. При хроническом воспалении возникает гипертрофия мышечной оболочки шейки матки и ее железы – возникает так называемый «шеечный метрит». При этом шейка матки при пальпации утолщенная и плотная.
Хроническая стадия заболевания визуально характеризуется исчезновением симптомов острого эндоцервицита, лишь иногда вокруг наружного зева шейки матки сохраняется красный венчик, свидетельствующий о наличии воспаления.
Эндоцервицит опасен своими осложнениями. Воспалительный процесс из канала шейки матки по восходящим путям передачи инфекции может перейти на расположенные выше органы и ткани: на придатки матки, эндометрий и брюшину.
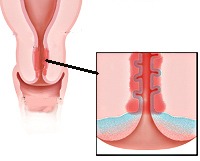
Эндоцервицит
Причины
Международная классификация болезней Х пересмотра International Statistical Classification of Diseases and Related Health Problems 10th Revision Version for 2006 различает следующие инфекционные и воспалительныезаболевания шейки матки.
• Гонококковый цервицит.
• Хламидийный цервицит.
• Воспалительная болезнь шейки матки.
Ак правило, воспаление канала шейки матки провоцируют медицинские процедуры: введение внутриматочной спирали, аборты, травмы во время и после родов, диагностические выскабливания, зондирования матки. Эндоцервициту могут сопутствовать другие заболевания женской половой сферы, такие как: кольпит, эндометрит, эктопия шейки матки. Эти заболевания могут как предшествовать эндоцервициту, так возникать параллельно с ним и после него.
Также эндоцервицит может возникать при опущениях влагалища и шейки матки, при возникновении мельчайших, не видимых невооруженным взглядом, разрывов шейки матки,использовании неправильно подобранных противозачаточных средств, эрозии шейки матки, а также могут провоцироваться наступлением обычной менструации.
Лечение
Должно быть этиотропным ( в зависимости от вида возбудителя) и с учетом чувствительности флоры к антибактериальным препаратам.
Также назначаютвагинальные таблетки, капсулы, суппозитории, содержащие антибактериальные средства, обладающие широким спектром действия: Тержинан, Бетадин, Макмирор-комплекс-500, Гиналгин.
После окончания лечения необходимо провести противогрибковую терапию: Флюкостат, Микосист, Дифлюкан; а также заселение влагалища лактобациллами: Вагинорм-С, Ацилакт. Для профилактики рецидивов используются средства иммунокоррекции: Тимолин, Тактивин, Левамизол, Интерфероны.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
Связанные заболевания и их лечение
Описания заболеваний
Стандарты мед. помощи
Содержание
- Описание
- Дополнительные факты
- Причины
- Патогенез
- Классификация
- Симптомы
- Возможные осложнения
- Диагностика
- Дифференциальная диагностика
- Лечение
- Прогноз
- Профилактика
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Хронический эндоцервицит.
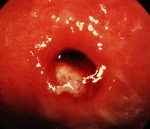
Хронический эндоцервицит
Описание
Хронический эндоцервицит. Инфекционное воспалительное заболевание слизистой цервикального канала, длящееся от двух месяцев и более. Отличается скудной клинической симптоматикой: увеличением количества слизистых влагалищных выделений с появлением в них примеси гноя и тянущими болями внизу живота. Для диагностики эндоцервицита применяют осмотр в зеркалах, расширенную кольпоскопию, трансвагинальное УЗИ, лабораторные исследования. При лечении назначают этиотропные противомикробные средства, эубиотики, иммунокорректоры, физиотерапию. По показаниям проводят малоинвазивные хирургические вмешательства, трахелопластику и радиоконизацию.
Дополнительные факты
Хронические цервициты — одни из самых частых гинекологических заболеваний. Из-за бессимптомного течения их истинную распространенность установить крайне сложно. Обычно воспаление эндоцервикса выявляют при плановых профосмотрах или при обращении по поводу других болезней репродуктивной сферы. Наиболее подвержены заболеванию женщины детородного возраста (до 70% пациенток с установленным диагнозом), несколько реже цервицит встречается в перименопаузе и в исключительных случаях — у девочек до наступления менархе. Важность своевременной диагностики и лечения хронической воспалительной болезни шейки матки обусловлена повышенным риском распространения воспаления на матку с придатками и злокачественного перерождения пораженного эндоцервикса.
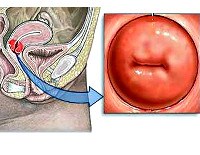
Хронический эндоцервицит
Причины
Заболевание развивается на фоне недолеченного или недиагностированного острого воспалительного процесса и вызывается различными микроорганизмами или их ассоциациями. Воспаление в эндоцервиксе возникает при участии следующих инфекционных агентов:
• Возбудители ИППП. По результатам исследований, хронический воспалительный процесс в цервикальном канале у половины пациенток вызван возбудителями хламидиоза. Причиной болезни также могут быть вирусы простого герпеса, папилломы человека (ВПЧ), гонококки, уреаплазмы, микоплазмы, бледные спирохеты.
• Условно. Патогенная флора. Неспецифическое воспаление чаще возникает при патологической активации грамотрицательных аэробов (энтерококков, эшерихий, клебсиелл, протея) и неклостридильных анаэробов (бактероидов и пептококков). Из очага инфекции также высеивают стафилококков, стрептококков, клостридий, гарднерелл.
Важную роль в переходе заболевания из острой в хроническую фазу играют предрасполагающие факторы. Хронизацию процесса провоцирует ослабление иммунитета при длительных физических нагрузках, стрессах, переохлаждениях, различных заболеваниях и приеме иммуносупрессоров. Поддержанию воспаления способствуют гипоэстрогенемия, травмы шейки матки при инвазивных процедурах, постоянное раздражение внутриматочной спиралью, контрацептивными колпачками и диафрагмами, химическими агентами (кислыми растворами для спринцевания, спермицидами, некачественным латексом). Группу риска составляют женщины с опущением шейки матки и влагалища, а также пациентки, ведущие беспорядочную сексуальную жизнь без барьерной контрацепции.
Патогенез
При хроническом течении эндоцервицита в очаге инфекции постоянно поддерживается вялотекущее воспаление, проникающее в парабазальный и базальный слой эпителия. При этом непосредственная повреждающая роль микроорганизмов уменьшается, а ведущими становятся снижение местного иммунитета и метапластические процессы. Это приводит к развитию сложной сосудисто-мезенхимальной реакции, замещению части цилиндрического эпителия плоским, инфильтрации и уплотнению мышечной и соединительной ткани. Секреторная активность эпителиальных клеток остается повышенной, что при перекрытии устьев цервикальных желез способствует формированию наботовых кист. Отмечается ускоренное обновление эпителиоцитов с замедлением их дифференцировки, прогрессивным снижением апоптоза и нарастанием атипии. У некоторых пациенток процесс носит рецидивирующий характер с периодическим обострением.
Классификация
Формы хронического эндоцервицита являются такими же, как и при остром воспалительном процессе. Основными критериями классификации являются:
• Тип инфекционного агента. Воспалительный процесс может быть специфическим, возникшим в результате заражения ИППП, и неспецифическим, вызванным естественной микрофлорой при ее патологической активации.
• Распространенность воспаления. При очаговом (макулезном) эндоцервиците поражаются отдельные участки эндоцервикса, при диффузном — в процесс вовлекается весь эпителий. Хронический эндоцервицит обычно является диффузным.
Симптомы
Клиническая картина заболевания отличается крайне скудной симптоматикой. В большинстве случаев хронически протекающий эндоцервицит становится случайной находкой при плановом или внеплановом гинекологическом обследовании. Обычно пациентки отмечают незначительное увеличение объема влагалищных выделений и изменение их характера. Бели становятся мутными, густыми, иногда они имеют неприятный запах или в них появляются прожилки крови. При обострении воспаления женщину могут беспокоить тупые, тянущие, ноющие боли в нижней части живота, зуд и жжение в области наружных половых органов. Иногда единственным признаком длительно существующего воспаления в шеечном канале становится бесплодие или привычный выкидыш.
Возможные осложнения
Из-за снижения защитных свойств слизистой пробки и наличия постоянного очага воспаления повышается риск развития эндометрита, сальпингита, аднексита с отдаленными последствиями в виде бесплодия и невынашивания беременности. В двух третях случаев хронический эндоцервицит сопровождается эктопией шейки матки. По мнению специалистов в сфере гинекологии, при этом заболевании существенно возрастает вероятность малигнизации тканей. Воспаление эндоцервикса играет роль в развитии акушерской патологии с внутриутробным инфицированием плода и его оболочек, преждевременным излитием околоплодных вод, послеродовыми гнойно-септическими осложнениями.
Диагностика
Из-за неспецифичности симптоматики при постановке диагноза основное значение имеют данные физикальных, инструментальных и лабораторных исследований. Пациентке с подозрением на хронический эндоцервицит проводится:
• Осмотр на кресле. При исследовании в зеркалах наружный зев цервикального канала гиперемирован, шейка матки отечна. Могут выявляться участки повышенной кровоточивости, слизистые и гнойно-слизистые выделения.
• Расширенная кольпоскопия. Сосуды эпителиального слоя шейки матки расширены, выявляются очаги с сосудистыми петлями. Слизистая оболочка выглядит отечной. Могут определяться другие патологические процессы (псевдоэрозия, эрозия и тд ).
• Лабораторные исследования. Для определения возбудителя заболевания проводят микроскопию и посев мазка (с антибиотикограммой), ПЦР-диагностику, специальные серологические методы (РИФ, ИФА).
• Цитология мазка из цервикального канала. Позволяет оценить степень вовлеченности в воспаление клеток эндоцервикса. Анализ эффективен для раннего выявления дистрофических, диспластических процессов, атипии и возможного озлокачествления.
• УЗИ шейки матки. Шейка матки увеличена в размерах, утолщена. В ее структуре присутствуют гипоэхогенные включения (наботовы кисты). Метод позволяет исключить или своевременно выявить сочетанный рак шейки матки.
Дифференциальная диагностика
Дифференциальная диагностика производится с эктопией и раком шейки матки, туберкулезным поражением. В сложных случаях назначают консультации онкогинеколога, фтизиатра.
Лечение
При подтвержденном диагнозе хронического воспаления эндоцервикса рекомендован комплексный этиопатогенетический подход. Предпочтительна консервативная терапия, основными задачами которой являются:
• Ликвидация очага инфекции. С учетом чувствительности возбудителя заболевания назначают антибиотики, противогрибковые, противотрихомонадные, противохламидийные и другие средства. Обычно пероральный прием препаратов и их парентеральное введение дополняют местным воздействием (вагинальными свечами ).
• Восстановление влагалищного биоценоза. Вследствие хронического воспаления и использования антимикробных средств в вагине нарушается нормальный баланс микроорганизмов. Своевременное назначение эубиотических препаратов позволяет предупредить рецидивы эндоцервицита и активацию условно-патогенной флоры.
• Иммуннокоригирующая терапия. Поскольку фоном для развития заболевания часто становится иммунодефицит, пациенткам показаны витамино-минеральные комплексы и стимуляторы иммунитета. Их применение позволяет повысить общую и местную сопротивляемость инфекционным агентам, а также нормализовать иммунный ответ.
При лечении хронического эндоцервицита эффективно сочетание медикаментозной и физиотерапии. Физиотерапевтические методики усиливают противовоспалительный эффект антибактериальных средств и ускоряют процессы репарации. Пациенткам назначают низкочастотную и высокочастотную магнитотерапию, электрофорез магния в маточной зоне, диадинамические токи, ДМВ, вагинальную лазеротерапию, дарсонвализацию через влагалищный электрод, грязевые тампоны. В некоторых случаях консервативное лечение эндоцервицита дополняют хирургическими методами. При обнаружении большого количества наботовых кист, в которых может персистировать возбудитель, выполняют диатермопунктуру. При упорном течении показаны криодеструкция, лазерная вапоризация, радиокоагуляция. Если хроническое воспаление сочетается с деформацией шейки, дисплазией эпителия или элонгацией, возможно проведение радиоконизации и трахелопластики.
Прогноз
Несмотря на необходимость длительного лечения, прогноз при хроническом эндоцервиците благоприятный. Рецидив заболевания возможен только при стойком снижении иммунитета и наличии воспаления в других отделах женской половой сферы.
Профилактика
Для профилактики рекомендованы своевременное адекватное лечение острого эндоцервицита, регулярные осмотры у гинеколога, упорядоченная сексуальная жизнь, барьерные методы контрацепции (особенно при частой смене половых партнеров). Целями вторичной профилактики является предупреждение осложнений заболевания, в первую очередь — развития злокачественных неоплазий и бесплодия.
Основные медуслуги по стандартам лечения | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
Медицинский эксперт статьи

х
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Эндоцервицит — воспаление слизистой оболочки канала шейки.
Эндоцервикальное воспаление развивается чаще всего вследствие ЗППП (гонорея, хламидиоз, генитальный герпес) травм шейки матки после родов, абортов или гинекологических операций на матке. Различают острую и хроническую формы заболевания.
 [1], [2], [3], [4], [5], [6]
[1], [2], [3], [4], [5], [6]
Код по МКБ-10
N72 Воспалительная болезнь шейки матки
Эпидемиология
Согласно данным статистики (PubMed, 2012), более половины всех женщин страдают эндоцервицитом в какой-то момент их зрелой жизни.
 [7], [8], [9], [10], [11]
[7], [8], [9], [10], [11]
Причины эндоцервицита
Этиологическим фактором развития эндоцервицита является проникновение в канал шейки матки стафилококков, стрептококков, кишечной палочки, энтерококков, а также различных вирусов.
Острый эндоцервицит, как правило, вызывается ИППП, таких как:
- генитальный герпес;
- хламидиоз;
- трихомониаз;
- вирус папилломы человека (ВПЧ);
- гонорейная инфекция;
Другие факторы, провоцирующие развитие острой формы: аллергические реакции, в том числе на спермициды или латекс презервативов, шейные колпачки или диафрагму, повышенная чувствительность к химическим веществам тампонов.
Хронический эндоцервицит чаще всего развивается во время беременности и после родов.
 [12], [13], [14], [15], [16], [17], [18], [19]
[12], [13], [14], [15], [16], [17], [18], [19]
Факторы риска
Возникновению заболевания способствуют незашитые разрывы шейки матки после родов, опущение половых органов, раздражение шейки матки химическими и/или механическими (ВМС) средствами, хронические воспалительные процессы матки, придатков, влагалища.
 [20], [21], [22], [23], [24], [25],
[20], [21], [22], [23], [24], [25],
Симптомы эндоцервицита
У некоторых женщин эндоцервицит протекает бессимптомно, иногда могут присутствовать следующие симптомы:
- аномальные кровотечения из влагалища;
- стойкие серые или белые выделения из влагалища;
- вагинальные боли;
- боль во время полового акта;
- чувство неприятного дискомфорта в малом тазу;
- болезненные ощущения внизу спины.
Выделения из влагалища является оценочным признаком тяжести болезни.
 [26], [27], [28]
[26], [27], [28]
Осложнения и последствия
Эндоцервицит, вызванный гонорейной или хламидиозной инфекцией может осложнится развитием воспалительного процесса в слизистой оболочке матки и маточных трубах. В последствие этих процессов в будущем могут возникнуть проблемы с фертильностью.
 [29], [30], [31], [32], [33], [34], [35]
[29], [30], [31], [32], [33], [34], [35]
Диагностика эндоцервицита
В диагностике эндоцервицита ведущее место принадлежит проведению кольпоскопии, как скринингу в обследовании женщин, а также определению микрофлоры, с возможным выявлением возбудителя.
 [36], [37], [38], [39], [40], [41], [42], [43]
[36], [37], [38], [39], [40], [41], [42], [43]
Какие анализы необходимы?
Лечение эндоцервицита
Лечение эндоцервицита строится по этиопатогенетическому принципу, с использованием местных и общих процедур. Применяют антибактериальные кремы и влагалищные шарики, спринцевания антисептиками. Внутрь назначают антибиотики широкого спектра (метациклин, цефазолин, кларитромицин, офлоксацин) или препараты с учетом чувствительности микрофлоры, проводится профилактика кандидоза. При затянувшемся процессе лечения и безуспешности консервативной терапии применяют диатермоэксцизию или криодеструкцию шейки матки, обычно одновременно с лечением псевдоэрозии.
Профилактика
Уменьшить риск заражения ИППП, а соответственно, развития эндоцервицита можно, используя во время полового акта презервативы.
 [44], [45], [46]
[44], [45], [46]
Источник
