Код мкб 10 диагноз ппцнс
ППЦНС у новорожденных — что это такое, каковы симптомы патологии? Ответы в информационной памятке для практикующих врачей.

К перинатальным поражениям нервной системы у новорожденных (ППЦНС) МКБ относит обширную группу транзиторных состояний и заболеваний головного, спинного мозга и периферических нервов.
Воздействие повреждающего фактора в перинатальном периоде: от 22 недель гестации до 7 дней жизни, включая непосредственно роды,- позволяет объединить данную патологию в общую группу.
↯
Больше статей в журнале
«Заместитель главного врача»
Активировать доступ
Коды МКБ 10 для ППЦНС: Классификация
ППЦНС МКБ 10 кодирует в разных рубриках в зависимости от клинических проявлений. Рост патологии связан с увеличением количества успешного выхаживания новорожденных с гипоксически-ишемическим повреждение ЦНС в перинатальном периоде.

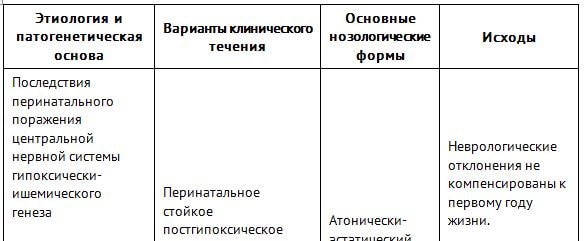
Наиболее полно классификация, учитывающая код МКБ 10 ППЦНС согласно нормативному документу “Клинические рекомендации по оказанию медицинской помощи детям с последствиями перинатального поражения ЦНС”, представлена в таблице ниже.
Скачать таблицу
Этиология и патогенез
С развитием репродуктивных технологий возможность испытать счастье материнства получили даже те женщины, для которых еще 20 лет назад это было невозможным из-за наличия хронической экстрагенитальной патологии и патологии половой системы.
Однако даже если организм женщины подготовлен к беременности — санированы источники инфекции, уровень артериального давления компенсирован и в целом состояние удовлетворительное, возрастающая нагрузка приводит к усугублению хронической патологии.
У женщины развивается токсикоз — состояние, когда организм не может нейтрализовать токсины и продукты жизнедеятельности, которые в организме беременной образуются за двоих.
Токсикоз беременности является ведущей причиной внутриутробной гипоксии, т.е. состояния, когда плод не получает достаточное количество кислорода для нормального формирования и функционирования его ЦНС.
Вторая наиболее частая причина развития гипоксически-ишемического повреждения ЦНС у плода — это асфиксия в интранатальный период, т.е. непосредственно во время родов.
Причины могут быть самые разные:
- слабость родовой деятельности;
- преждевременная отслойка плаценты;
- выпадение петель пуповины и т.д.
Роды — непредсказуемый процесс, и даже самый опытный гинеколог не может дать гарантии 100% успеха.
И если острая гипоксия в родах может привести к кровоизлияниям в головной мозг, то длительная антенатальная гипоксия влияет на формирование кровеносной сети в головном мозге.
При недостатке поступления кислорода в организм рост капиллярной сети замедляется, увеличивается проницаемость стенки капилляров.
Клетка испытывает дефицит кислорода, в результате усиливаются внутриклеточные обменные процессы и снижается вывод продуктов обмена из клетки, нарастает метаболический ацидоз, что в совокупности приводит к ишемии мозга.
Чтобы контролировать состояние пациенток, которые нуждаются в опеке врача в течение всего срока беременности, был разработали «Сервис дистанционного сопровождения пациента»
В чем суть инновации, расскажем в журнале «Заместитель главного врача»
Организм младенца старается компенсировать гипоксию и асфиксию за счет усиления анаэробного гликолиза, но резервы ограничены и довольно быстро развиваются микроциркуляторные нарушения, которые в свою очередь приводят к метаболическим сдвигам: изменение кислотно-основного состояния в сторону ацидоза, нарушению соотношения электролитов и тд.
Метаболические изменения усиливают нарушения микроциркуляции. Таким образом замыкается порочный круг, когда каждое следующее звено усиливает повреждения предыдущего уровня.
В результате комплекса нарушений связь между различными отделами мозга: корой, подкоркой и стволом нарушается, и в итоге головной мозг, как главный орган нервной и гуморальной регуляции, не может выполнять свою функцию по взаимодействию и слаженной работе всех систем в организме.
В статье вы найдете только несколько готовых образцов и шаблонов.
В Системе «Консилиум» их более 5000.
Успеете скачать всё, что нужно, по демодоступу за 3 дня?
Активировать
Диагностика
Перинатальное поражение ЦНС МКБ 10 кодирует в разных рубриках, заболевание необходимо диагностировать как можно раньше, т.к. это позволить максимально быстро начать реабилитацию малышей и улучшить прогноз.
При тщательном сборе анамнеза у женщин, поступающих в роддом, можно предположить развитие у младенцев гипоксически-ишемических повреждений ЦНС, более внимательно отнестись к ведению родов и своевременно передать младенца под наблюдение педиатра и невролога.
На что стоит обратить внимание при дородовом сборе анамнеза:
- Срок беременности на момент начала родовой деятельности. Есть четкая связь между сроком гестации и количеством осложнений. Чем меньше срок гестации, тем выше риск.
- Соматические болезни матери: сахарный диабет, артериальная гипертензия, особенно некомпенсированные во время беременности, а также развитие гестоза в дородовом периоде являются предпосылками к развитию ППЦНС.
- Инфекционный заболевания. Многие женщины во время беременности отказываются от приема необходимых лекарственных средств, тем самым усугубляя состояние плода и повышая риск развития гипоксии.
В интранатальном периоде в развитии ППЦНС важное значение имеет асфиксия.
Для оценки асфиксии плода проводится оценка по шкале Апгар на 1 и 5 минутах жизни по 5 показателям: цвет кожи, частота сердечных сокращений, рефлексы, дыхательные движения, мышечный тонус.
В зависимости от количества набранных баллов выставляется степень асфиксии в родах.
Используйте интерактивный конструктор, чтобы получить готовый протокол ведения пациента на основе последних клинических рекомендаций Минздрава РФ.
Для диагностики ППЦНС важным является осмотр невролога в послеродовом периоде, с оценкой рефлексов, их живостью и истощаемостью, наличием тремора, нистагма, трудностей с засыпанием.
В диагностике ППЦНС проводятся общелабораторные исследования. В ОАК может выявляться анемия за счет дефицита макро и микронутриентов во время беременности, лейкоцитоз за счет острых инфекций.
Некорригируемые изменения усугубляют состояние малыша и затягивают реабилитацию.
Обязателен осмотр офтальмолога с оценкой сосудов глазного дна. Несложное обследование позволяет увидеть полнокровие, нарушение хода и калибра сосудов и своевременно направить ребенка на инструментальные исследования для исключения серьезной патологии.
Важны в диагностике ППЦНС нейросонография, КТ и МРТ головного мозга, которые позволяют выявить структурные аномалии сосудистого русла, кровоизлияния в ткань мозга и нарушения кровоснабжения.
Лечение
Поскольку единой причины развития ППЦНС нет, не существует и этиотропного лечения в виде единственного препарата.
В качестве медикаментозной терапии используются ноотропная, сосудистая и аминокислотная терапия различными препаратами.
Однако не менее важны в терапии ППЦНС:
- физиотерапия;
- лечебная физкультура;
- массаж и другие виды стимуляции.
При тяжелых повреждениях головного мозга важна работа психолога с семьей.
Прогноз
В раннем неонатальном периоде очень сложно прогнозировать течение заболевания, поскольку неизвестно, какие зоны повреждены.
Прогноз не зависит от степени тяжести асфиксии. Зачастую малыши с тяжелой степенью отстраиваются с минимальными нарушениями, а легкая асфиксия может привести к развитию наиболее серьезного из последствий — детского церебрального паралича.
Чаще всего прогноз благоприятный, и к 3-6 месяцам, в зависимости от активности реабилитации и компенсаторных резервов самого ребенка, последствия могут быть полностью устранены.
Так же последствиями ППЦНС являются нарушения социальной адаптации, соматоформные дисфункции вегетативной нервной системы, СДВГ, паралич Белла, энурез, тики и другие расстройства.

Источник
Комментарии
ЖУРНАЛ «ПРАКТИКА ПЕДИАТРА»
Опубликовано в журнале:
ПРАКТИКА ПЕДИАТРА, Неврология, Январь, 2008
В.М. Студеникин, В.И. Шелковский, Л.Г. Хачатрян, Н.В. Андреенко, ГУ Научный центр здоровья детей РАМН
Перинатальные поражения нервной системы (ППНС) — патология, с которой чаще всего приходится сталкиваться детским неврологам и педиатрам при осмотре детей первого года жизни. До конца 1990-х годов использовалась классификация ППНС, предложенная в 1979 году Якуниным Ю.Я. с соавторами [1]. Следует обратить внимание, что в этом варианте классификации имели хождение термины «нарушение мозгового кровообращения» (НМК), «перинатальная энцефалопатия» (ПЭП), «гидроцефальный» или «гипертензионно-гидроцефальный синдром» (ГГС) и т.д. В соответствии с представлениями медицины 21-го века, подобная терминология не вполне уместна. Размышлениями на эту тему и хотелось бы поделиться в данной статье.
Термин «энцефалопатия» («слабость мозга») указывает на выраженные, стойкие и малообратимые изменения в нервной системе, то есть имеет место изначальная гиперболизация любых перинатальных нарушений, включая транзиторные и обратимые. Термин «нарушение мозгового кровообращения» (3 степени) не имел конкретных дефиниций и четких критериев, а также вызывал у неврологов ассоциацию с инсультами (острое нарушение мозгового кровообращения). Гипертензионно-гидроцефальный синдром (синоним — «внутричерепная гипертензия») — довольно типичный пример гипердиагностики, поскольку диагноз ГГС основывается на клинически малодостоверных и неспецифических признаках, обычных у детей первых недель или месяцев жизни (возбуждение, беспокойство, гиперестезия, пронзительный крик, поверхностный сон, горизонтальный нистагм и пр.). В результате многие грудные дети могут необоснованно получать ацетазоламид (Диакарб) и другие препараты.
На I-м Съезде перинатологов (1997) был заслушан и принят вариант классификации ППНС у новорожденных; при этом терминология и дефиниции были приведены в соответствие с МКБ-10, а спектр синдромов острого периода ППНС расширился [2]. Термин «церебральная ишемия» заменил прежний «НМК». К сожалению, вклад детских неврологов в разработку данной классификации был более чем скромным.
До недавнего времени у классификации ППНС (острого периода) отсутствовало продолжение, в результате чего в педиатрической и неврологической практике использовался «коктейль» из отдельных понятий, частично взятых из классификаций Якунина Ю.Я. с соавторами и Володина Н.Н. с соавторами [1, 2].
Сотрудниками психоневрологического отделения ГУ НЦЗД РАМН (Студеникин В.М., Хачатрян Л.Г. и др.) разработан собственный вариант ППНС, основанный на синдромологическом подходе к диагнозу, который предлагается вашему вниманию [3, 4]. При этом не проигнорированы важнейшие этиопатогенетические звенья ППНС, отражаемые в диагнозе (при наличии соответствующей информации).
Выделено пять важнейших этиопатогенетических групп воздействий, приводящих к ППНС (они имеют коды по МКБ-10, обозначенные в скобках):
— нарушения моторной сферы (специфическое расстройство моторной функции — F82.0);
— специфическое нарушение речи и языка -F80.0 (с нарушением экспрессивной речи — F80.1, с нарушением импрессивной речи — F80.2, смешанное расстройство психологического развития — F83.0);
— нарушения психической (эмоционально-поведенческой) сферы (синдром дефицита внимания с гиперактивностью — F90.0, другие расстройства поведения — F91.0, нервозность -R45.0, возбудимость и детские истерики — R45.1, раздражительность и озлобленность — R45.4);
— другие (разные) неврологические расстройства (нарушения сна: органической природы — G47.0, неорганической природы — G51.0; недержание мочи органической природы -R32.0, неорганической природы — F98.0; тики -F95.0, другие невротические расстройства -F48.0) [3, 4]. Получивший широкое распространение термин «минимальная мозговая дисфункция» (ММД) не представлен в МКБ-10. Он также не является полным эквивалентом диагноза «синдром дефицита внимания и гиперактивности» (СДВГ). Установление диагноза СДВГ детям в возрасте до 5 лет неправомочно, как и диагноз «энурез» (с 5-летнего возраста). В заключение хотелось бы подчеркнуть следующие важнейшие моменты:
Комментарии
(видны только специалистам, верифицированным редакцией МЕДИ РУ)
Источник